Sr. Editor:
La hidatidosis es una zoonosis transmitida por cánidos y producida por Echinococcus granulosus1-3, parásito muy difundido en los países del área mediterránea, Sudamérica, Asia y Oceanía4. En España es la teniasis de mayor prevalencia y gravedad, siendo especialmente frecuente en Extremadura, Castilla, Andalucía y Aragón5. El gusano adulto vive en el intestino de los cánidos domésticos y salvajes. La infección se adquiere a menudo durante la niñez, al jugar con perros contaminados. Los huevos adquiridos liberan embriones que atraviesan la pared intestinal y producen parasitación tisular. La mayoría de los quistes hidatídicos asientan en el hígado y el pulmón1; la afectación cardíaca suele representar menos del 2 % de todos los casos1-3,6 y la localización pericárdica es excepcional1.
La enfermedad puede mantenerse silente durante años hasta que los quistes alcancen el tamaño suficiente para causar síntomas y ser detectables. El cuadro clínico varía en función del número, tamaño y localización de los quistes. Las manifestaciones clínicas son muy variables e inespecíficas y están en función de la aparición de complicaciones por compresión de estructuras adyacentes, sobreinfección, calcificación o rotura del quiste y derrame de su contenido1,3,6,7. El diagnóstico es con frecuencia un hallazgo casual y se basa en las técnicas de imagen que tienen un papel principal (radiografía, ecografía, tomografía computarizada [TC] y resonancia magnética [RM]) y los resultados serológicos3. El tratamiento de elección es la combinación de cirugía y antiparasitarios. La cistopericistectomía es el procedimiento estándar, pero en ocasiones resulta imposible por la inaccesibilidad de la localización8. En estos casos se procederá a una técnica conservadora para preservar la función del órgano. El fármaco que se ha mostrado más eficaz es el albendazol.
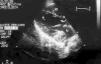
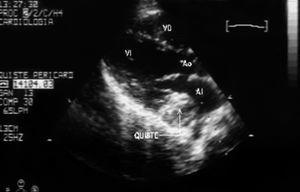
Se presenta el caso de un varón de 12 años de edad, de origen búlgaro, intervenido de hidatidosis cardíaca primaria en surco auriculoventricular derecho hacía 3 años, remitido a nuestro servicio por sospecha de recidiva. Se encontraba asintomático cardiológicamente, y en la exploración únicamente presentaba roce pericárdico en ápex. El electrocardiograma objetivó un ritmo sinusal con bloqueo incompleto de rama derecha y la radiografía de tórax mostraba leve cardiomegalia. El ecocardiograma transtorácico evidenció una tumoración sólida capsulada de 3 x 3 cm de diámetro de contenido heterogéneo que protruía en la aurícula izquierda sin provocar un gradiente hemodinámico significativo (figs. 1 y 2). Se descartó la presencia de formaciones quísticas en otros órganos mediante técnicas de imagen. En la analítica destacaba una discreta eosinofilia, resto de las series, velocidad de sedimentación globular (VSG) y bioquímica hepática normales. La serología de hidatidosis fue positiva (títulos 1/1.280).
Figura 1.Eco transtorácico del eje paraesternal largo: tumoración sólida capsulada de 3 x3 cm de diámetro de contenido heterogéneo, localizada en el surco auriculoventricular izquierdo, que protruye en aurícula izquierda. AI: aurícula izquierda; Ao: aorta; VD: ventrículo derecho; VI: ventrículo izquierdo.
Figura 2.Eco transtorácico proyección cuatro cámaras con Doppler-color: protrusión de la misma masa en el interior de la aurícula izquierda, sin causar compromiso hemodinámico. AI: aurícula izquierda; AD: aurícula derecha; VD: ventrículo derecho; VI: ventrículo izquierdo.
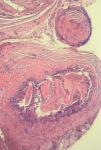
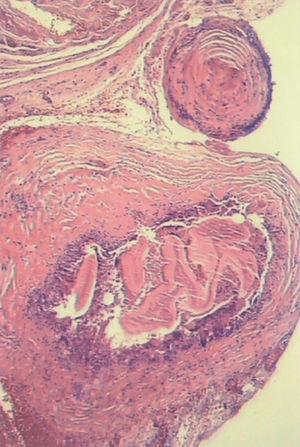
Se realizó intervención quirúrgica programada con PAIR (punción, aspiración, instilación intraquística de solución escolicida y reaspiración). En el estudio histológico se confirmó la presencia de restos de material necrótico y residuos de membranas hidatídicas rodeadas de intensa reacción inflamatoria de cuerpo extraño (fig. 3). Se administró tratamiento perioperatorio sinérgico con albendazol y praziquantel durante 16 semanas.
Figura 3. Anatomía patológica: membrana laminada de quiste hidatídico con intensa reacción fibrótica inflamatoria de cuerpo extraño de tipo granulomatoso crónico englobándole y tejido miopericárdico adyacente.
Tras un año de seguimiento, el niño permanece asintomático y sin datos clínicos ni ecocardiográficos de recidiva.
La incidencia de hidatidosis ha disminuido en España considerablemente en las últimas décadas, y casi exclusivamente afecta a personas relacionadas con rebaños o mataderos1. Sin embargo, el incremento de la inmigración en los últimos años ha supuesto la reaparición de esta patología, posibilidad diagnóstica que se debe considerar ante el hallazgo de una formación quística en población inmigrante de áreas endémicas3.
La equinococosis cardiopericárdica primaria es infrecuente1,9, y es más habitual la hidatidosis visceral asociada1-3,6, particularmente en el pulmón, hígado, bazo o riñón. La presentación más frecuente es como quiste intramiocárdico único localizado en el septo interventricular o en la pared libre del ventrículo izquierdo o derecho1-3,9. Las técnicas de imagen son una herramienta eficaz en la orientación diagnóstica inicial, constituyendo la ecocardiografía1-3,6,9 un instrumento fundamental, aplicable para el control postoperatorio de los resultados de la cirugía cardíaca7.
La imagen ecocardiográfica típica es de quiste de borde bien definido, con material ecogénico flotante en su interior6. El hallazgo de múltiples quistes cardíacos es característico de hidatidosis1,6,10. La variedad sólida es consecuencia de un proceso de generativo del quiste, y da lugar a una imagen más difícil de diferenciar de los tumores sólidos cardíacos primarios y secundarios2,3, por lo que a pesar de la excepcionalidad de la enfermedad hidatídica miopericárdica (0,5-2 % de los casos1-4,6), no debe olvidarse incluirla en el diagnóstico diferencial de los tumores cardíacos.
El tratamiento médico con fármacos suele ser insuficiente y se recomienda tratamiento quirúrgico1,3,6,7 mediante evacuación del contenido del quiste y escisión de las porciones redundantes de la cápsula del quiste, formada por propio tejido miocárdico y pericárdico, con instilación de soluciones escolicidas sobre el campo quirúrgico como suero salino hipertónico o formol, para disminuir los riesgos de recurrencias locales1,3. La tasa de mortalidad intraoperatoria es del 5,5 %8 y la frecuencia de recidiva oscila entre el 2 y el 5 %, disminuyendo con el empleo de terapia combinada con albendazol. En caso de evolución no favorable debe plantearse la asociación de varios antiparasitarios.