Introducción
La epidemiología de la rubéola ha mostrado cambios importantes a partir de la introducción de la vacuna en el esquema nacional de inmunización. La reducción del número de casos de rubéola ha sido un importante logro de la salud pública en Costa Rica, país que, aunque introdujo la vacuna en 1972, logró coberturas mayores al 80 % desde mediados de 1980. Sin embargo, la eficiente vacunación sistemática en niños, con la consiguiente reducción en la circulación de este virus, ha ocasionado el desplazamiento de la incidencia de la infección hacia el grupo de adolescentes y adultos jóvenes1.
Los resultados de la encuesta nacional seroepidemiológica de 1996 mostraron que entre el 36,2 y el 43 % de las mujeres en el área urbana y en el área rural respectivamente, encuestadas y en edad fértil, eran susceptibles a la rubéola2. En el último brote de rubéola en Costa Rica, ocurrido en 1999, el grupo de 25 a 34 años mostró la incidencia más alta (80,0 por 100.000), seguido por el grupo de 35 a 44 años (39,6 por 100.000). Es así cómo se explica que el 76 % de los casos comunicados tenían edades comprendidas entre los 14 y los 44 años3.
A pesar de que los hechos anteriores marcan un cambio epidemiológico importante en el país, donde se pone de manifiesto la existencia de un riesgo aumentado de tener niños con rubéola congénita, desde 1992 no se han comunicado casos de síndrome de rubéola congénita (SRC) al Sistema Nacional de Notificación Obligatoria del Ministerio de Salud, lo cual denota un problema de subregistro de casos.
Por lo anterior se consideró necesario realizar una búsqueda retrospectiva de casos para estimar la incidencia del SRC, empleando diferentes estrategias. Una de ellas fue la identificación de casos mediante el análisis clínico de las serologías IgM positivas contra rubéola enviadas a niños menores de 3 meses, en el Hospital Nacional de Niños de Costa Rica, de 1996 a 2000.
Pacientes y métodos
Durante el período comprendido entre 1996 y 2000 se seleccionaron los pacientes de un día de edad a 3 meses cumplidos, con una determinación serológica positiva de IgM por rubéola. Los casos se identificaron mediante el registro computarizado de resultados de laboratorio del hospital. Se revisaron los resultados a partir de 1996, año en que empezaron a realizarse las serologías por rubéola en el laboratorio de inmunología. La prueba de laboratorio utilizada para realizar la serología fue el método de análisis de inmunoabsorción ligado a enzimas (ELISA) convencional de placas (BioMérieux, Abbott®).
Una vez identificado el examen de laboratorio se revisó la historia clínica correspondiente, y se analizaron las características de los pacientes, utilizando la siguiente definición de caso4-6:
1.SRC. Enfermedad de la infancia que resulta de la infección por el virus de la rubéola in utero y que se manifiesta por los siguientes signos y síntomas: cataratas/glaucoma congénito; defecto congénito del corazón como persistencia del conducto arterioso o estenosis de la arteria pulmonar; deficiencia auditiva, retinosis pigmentaria, púrpura, hepatomegalia, ictericia, microcefalia, retraso en el desarrollo psicomotor, meningoencefalitis y enfermedad de huesos radiolúcidos.
2.Caso confirmado. Consistente con la definición clínica de caso y confirmación por laboratorio. En nuestro estudio se consideró caso confirmado todo paciente que tuviese serología IgM positiva más alguno de los hallazgos clínicos descritos en el SRC.
3.Infección por rubéola congénita. Existe evidencia por laboratorio, pero sin signos ni síntomas compatibles con SRC.
Este estudio (número UBI 41-2000) fue aprobado por la Unidad de Bioética e Investigación del Hospital Nacional de Niños (UBI-HNN). En todo momento la identidad de los niños incluidos en este análisis se mantuvo protegida y confidencial.
Análisis estadístico
Mediante estadística descriptiva, mediante variables cuantitativas continuas, cuantitativas discretas y variables cualitativas se caracterizaron las manifestaciones clínicas y las variables demográficas del paciente. Para la edad se utilizó como medida de tendencia central la mediana. Se utilizó el programa Epi-Info 6.0 para el procesamiento y análisis de datos.
Resultados
Durante el período de estudio (1996-2000) se realizaron un total de 278 ELISA contra rubéola, y se detectaron 66 niños con serología IgM positiva por rubéola. Se excluyeron 7 pacientes (10 %) por ser mayores de 3 meses de edad y 10 pacientes (15 %) por no haberse podido localizar el expediente clínico para revisión.
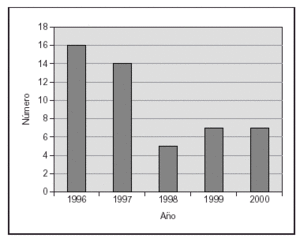
De los 49 pacientes restantes con serología positiva, 29/49 (60 %) eran varones. La mayoría de los pacientes, 26/49 (53 %) procedían de San José (capital del país). La distribución por cantones en la provincia de San José fue heterogénea; sin embargo, 8/26 (31 %) pertenecían al Cantón Central. La distribución por años se muestra en la figura 1.
Figura 1. Distribución de pacientes con SRC según año.
La edad promedio en que se solicitó la serología fue de 33 días (1-101), con una mediana de 25 días. Treinta de 49 niños con serología positiva (61 %) tenían menos de 30 días de edad cuando se realizó la prueba. Las razones por las que se solicitó la serología por rubéola se muestran en la tabla 1.
En ninguna de las historias clínicas anteriores al año 2000 se anotó la sospecha de SRC y el diagnóstico final que predominó fue TORCHS (infección congénita por toxoplasma, rubéola, citomegalovirus, herpes, sífilis). En 3 casos (6 %), correspondientes al año 2000, se anotó SRC como diagnóstico de egreso. Cuatro casos del año 2000 se catalogaron como infección por rubéola congénita ya que no presentaban síntomas compatibles con SRC. Al 61 % (30/49) de los pacientes se le dio seguimiento en las consultas externas del Hospital Nacional de Niños y posterior al alta. No se identificaron fallecimientos durante el período de estudio.
Discusión
Costa Rica introdujo la vacuna antirrubeólica en el esquema de inmunización infantil en 19727. En 1992, al incluir una dosis de refuerzo a los 7 años de edad, se protegió a la cohorte de población infantil, escolar y adolescente de ambos sexos hasta los 18 años de edad, sin lograr proteger al grupo de adultos en edad fértil. Así, al reducir la posibilidad de que la población adquiera la infección natural durante los primeros años de vida, la prevalencia de susceptibles se desplaza a las mujeres en edad reproductiva con el riesgo de un aumento en los casos de SRC1. La vacuna triple vírica (sarampión, rubéola y parotiditis) se introdujo en el país desde 1986; a partir de entonces, la cobertura alcanzada ha sobrepasado el 85 %4.
A partir del brote de rubéola de 1987, se evidenció un cambio en la distribución de los casos por grupos de edad. A diferencia de lo observado en la década de 1970, donde las tasas de incidencia de rubéola más elevadas se presentaban en los menores de 4 años; en 1987 el grupo de 15 a 24 años mostró la tasa más alta (94,4 por 100.000). Esta tendencia al desplazamiento de la incidencia de la rubéola hacia los grupos de mayor edad se acentúa en el brote de 1999, donde el grupo de 25 a 34 años es el que muestra la tasa más elevada. Si se considera que el grupo de edad susceptible a la rubéola lo constituye la población en edad fértil, ante esta situación epidemiológica, Costa Rica se enfrentaba a un gran riesgo de tener niños con SRC. Sin embargo, a pesar de ello, la comunicación de casos de SRC es de cero en el país desde 1992.
La ubicación geográfica de los casos de SRC detectados en este estudio, con una mayor proporción son residentes de la capital del país (53 %), coincide con la distribución de la rubéola del brote de 1999, pues el 51,9 % de los casos notificados procedían de San José. Por lo tanto, aunque este hallazgo puede estar relacionado con un mayor acceso de los habitantes de las zonas centrales del país, también guarda relación con la distribución geográfica de la enfermedad.
Debido a que las manifestaciones clínicas son variadas y muchas veces difíciles de detectar, y que en más del 50 % de los adultos la infección por rubéola es asintomática, el personal de salud debe realizar una vigilancia activa y sospechar la presencia del síndrome, indagar sobre historia de vacunación incompleta en la madre y/o de algún brote inespecífico durante el embarazo.
Por la dificultad en la captación de los casos sospechosos de SRC; siguiendo las recomendaciones del grupo técnico asesor, la Organización Panamericana de la Salud (OPS) está recomendando simplificar la definición de caso e insistir en que todo trabajador de salud, en cualquier nivel asistencial debe considerar como caso sospechoso a todo lactante menor de 12 meses que presente uno o más de los siguientes hallazgos; cataratas congénitas, hepatosplenomegalia, conducto arterioso persistente, púrpura o deficiencia auditiva.
El presente estudio pone de manifiesto la necesidad de fomentar la vigilancia activa permanente. Solórzano-Santos et al9 comunican 56 casos identificados mediante análisis retrospectivo, puntualizando que el SRC debe ser investigado en todo niño con manifestaciones congénitas oculares, neurológicas o cardíacas.
Entre los pacientes estudiados el hallazgo de hepatosplenomegalia fue el motivo más importante por el cual el clínico solicitó serología de rubéola; la microcefalia y las polimalformaciones ocuparon el segundo y tercer lugar, respectivamente. Ello contrasta con lo descrito en la literatura médica, donde la sospecha fue orientada por la presencia de cataratas y cardiopatía congénita10,11.
En esta serie, la clasificación diagnóstica utilizada con más frecuencia en el momento de solicitar la serología fue la de TORCHS, término de baja especificidad para englobar un importante y creciente número de infecciones congénitas.
El control de las infecciones por medio de la vacunación determina que en muchas ocasiones se piense erróneamente que éstas han desaparecido. La sospecha clínica oportuna del SRC no sólo es importante desde el punto de vista epidemiológico, sino también para evitar la aparición de casos secundarios en los hospitales, ya que el paciente debe ser aislado y manejado con técnicas de protección para el personal de salud y el resto de los pacientes. Zerr et al12 describen el caso de un recién nacido con persistencia del conducto arterioso que fue aislado para evitar la transmisión respiratoria y por contacto del virus hasta el séptimo día de hospitalización, a pesar de que existía el antecedente materno de rubéola en el embarazo y de que se había planteado el SRC entre los diagnósticos diferenciales lo que ocasionó la exposición de otros niños y del personal. Esto representó una gran inversión de tiempo y recursos para investigar a los contactos.
Por ello, es importante insistir en la definición de caso de las enfermedades, reforzando los criterios clínicos que permitan la sospecha adecuada y la comunicación oportuna de éstos.
El análisis epidemiológico de las tendencias de la rubéola y los grupos de riesgo son indispensables para monitorizar y evaluar el impacto de las estrategias de vacunación e introducir cambios en respuesta a la situación epidemiológica de los países. La seguridad y eficacia de la vacuna antirrubeólica se han demostrado ampliamente13-16. La acertada decisión de las autoridades de salud de Costa Rica de vacunar a la población adulta, hombres y mujeres, mediante una campaña masiva realizada en mayo de 2001 es una medida que permitirá avanzar aceleradamente hacia el control y la prevención del SRC en el país, al igual que lo logrado en otros países17-19.
Esta vacunación a los adultos se acompaña del refuerzo de los sistemas de vigilancia, pues los registros por notificación pasiva de las enfermedades de declaración obligatoria no son suficientes para captar los casos de SRC. El sistema de notificación obligatorio de Costa Rica no registró ningún caso de SRC desde 1992 hasta el 2000. Por ello, en países que adopten la estrategia de prevención del SRC, es necesario fomentar y estimular la búsqueda activa mediante un sistema de vigilancia diseñado para tal propósito. Es importante resaltar que el diagnóstico del SRC requiere de la sospecha clínica y evaluación de una serie de manifestaciones combinadas de acuerdo a categorías diagnósticas y del apoyo del laboratorio. Por lo tanto, tiene una elevada especificidad y por su complejidad relativa, puede no diagnosticar o detectar tardíamente a los niños con manifestaciones más leves. Por ello, requiere la monitorización y evaluación sistemática que asegure que la ausencia de notificaciones no implica la ausencia de casos. La utilidad de los sistemas activos de vigilancia se ha demostrado en otros países20-22.
La experiencia del Hospital Nacional de Niños de Costa Rica, único hospital de atención terciaria pediátrica del país, puede reflejar la situación nacional. Sin embargo, es oportuna la búsqueda retrospectiva de más casos a través de los registros de malformaciones y el análisis de los diagnósticos de alta indicativos de esta patología, con el fin de establecer un cálculo más fidedigno de la incidencia nacional en la última década, que permita en el futuro medir el impacto de las campañas de vacunación en la población adulta susceptible en cuanto a reducción de casos de SRC.
A partir de estos hallazgos, el Sistema de Vigilancia Epidemiológica Nacional se planteó la necesidad de elaborar un protocolo de vigilancia del SRC, establecer definiciones de caso para el país, crear la Clínica de Infecciones Congénitas e iniciar los avances en el cribado de sordera en todo recién nacido.
Para lograr la meta deseada de eliminar el SRC, será necesario mantener coberturas superiores o iguales al 95 % en la población pediátrica, no perder oportunidades de vacunación en ningún caso, realizar campañas periódicas y masivas de vacunación y ajustar las estrategias de salud en respuesta a la información suministrada por el sistema de vigilancia.
La lección aprendida puede resumirse en que la búsqueda activa de casos resulta de vital importancia para asegurarse de que la ausencia de notificaciones sí implica ausencia de casos.