Introducción
La púrpura de Schönlein-Henoch es una vasculitis sistémica por hipersensibilidad mediada por inmunocomplejos IgA (inmunoglobulina A) siendo su etiología desconocida1,2.
La afectación renal oscila entre el 20-50 % de los casos dependiendo de los diferentes autores, del método de determinar proteinuria/hematuria y de la forma de selección de los pacientes, apareciendo generalmente en el curso del primer brote de púrpura, aunque puede empezar en brotes posteriores3-7. La manifestación más frecuente es la hematuria aislada o bien asociada a proteinuria pudiéndose observar un síndrome nefrótico en el 10 % de los casos evolucionando a insuficiencia renal terminal un 2-3 % de los pacientes que presentan nefropatía. En general, la hematuria y/o proteinuria desaparece durante los primeros 3 meses. La persistencia de proteinuria de rango nefrótico parece ser uno de los mejores marcadores de evolución a insuficiencia renal8-11.
La afectación histológica renal incluye desde cambios mínimos a una glomerulonefritis grave, aunque la más frecuente es una glomerulonefritis focal y segmentaria que se puede acompañar de semilunas, siendo constante la inmunofluorescencia positiva a IgA. Los depósitos son siempre mesangiales aunque pueden encontrarse también en la membrana basal. Desde un punto de vista anatomopatológico los hallazgos son indistinguibles a los de la enfermedad de Berger englobándose hoy en día ambas entidades bajo la denominación de nefropatía IgA12-14. Algunos autores las consideran la misma enfermedad pero la primera con afectación sistémica y la segunda con afectación exclusivamente renal.
El objetivo de este trabajo es la revisión de todos los pacientes afectados de púrpura de Schönlein-Henoch atendidos en nuestro hospital durante los últimos 25 años atendiendo principalmente a su afectación renal, el tratamiento efectuado y a la evolución clínica final con respecto a la función renal.
Material y métodos
Estudio retrospectivo de todos los pacientes diagnosticados de púrpura de Schönlein-Henoch atendidos en nuestro hospital durante los últimos 25 años atendiendo preferentemente a su afectación renal. Los criterios clínicos que se siguieron para su diagnóstico fueron la presencia de púrpura acompañada de artralgias y dolor abdominal de tipo cólico. El protocolo diagnóstico desde el punto de vista clínico fue la recogida de los siguientes datos de la historia clínica de cada uno de los pacientes: edad, sexo, presión arterial, antecedentes de infección previa, época del año, tratamiento efectuado, si fue subsidiario de biopsia renal con resultado de la misma y la evolución clínica en el momento de la recogida de datos. La detección de nefropatía se efectuó inicialmente en todos los pacientes mediante tira reactiva para descartar la presencia de hematuria/proteinuria efectuándose estudio para descartar patología renal si existe positividad de la misma (función renal, sedimento de orina) y clasificándose según la forma de presentación en los siguientes grupos: a) hematuria aislada, b) hematuria/proteinuria no nefrótica, c) síndrome nefrótico, y d) síndrome nefrítico/nefrótico. Los criterios para efectuar biopsia renal fueron: proteinuria nefrótica persistente y síndrome nefrítico/nefrótico. Las lesiones anatomopatológicas de clasificaron según criterios del Estudio Internacional de Enfermedades Renales en Niños (tabla 1). Se citaron a consultas externas de nefrología a todos los pacientes en los cuales se detectó una afectación renal siguiendo los criterios descritos anteriormente. El protocolo de seguimiento comprendía: exploración física y determinación de cifras de presión arterial con realización de tira reactiva para detección de hematuria/proteinuria solicitándose según su resultado una valoración de la función renal o proteinuria de 24 h. Los intervalos de seguimiento fueron variables dependiendo de la evolución clínico/analítica.
Resultados
Se revisaron retrospectivamente un total de 764 pacientes afectados de púrpura de Schönlein-Henoch presentando 153 (20 %) afectación renal según los parámetros descritos anteriormente. Del total de los 153 pacientes, 83 (54,2 %) fueron niños y 70 (45,8 %) niñas, siendo la edad media de 7,4 años. Se apreció un aumento de la incidencia en los períodos de otoño/invierno (68 %).
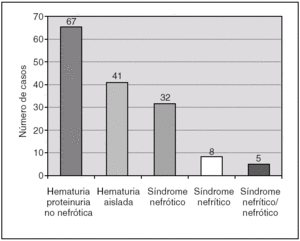
Por lo que respecta a la forma de presentación de la nefropatía (fig. 1) la más frecuente fue la hematuria/proteinuria no nefrótica en 67 pacientes (43,7 %) seguido de la hematuria aislada en 41 (26,8 %). Requirieron biopsia renal un total de 39 pacientes (25,5 %) mostrándose los hallazgos anatomopatológicos en la tabla 2 siendo el hallazgo más frecuente la proliferación mesangial con depósitos de IgA en la inmunofluorescencia y la presencia de menos de un 50 % de semilunas.
Figura 1. Nefropatía de Schönlein-Henoch: clínica de inicio.
Con referencia a la correlación clínico/anatomopatológica los datos se muestran en la tabla 3 destacando la presencia de semilunas mayores de 50 % como el dato anatomopatológico más fiable por lo que respecta a la evolución a insuficiencia renal.
El tratamiento efectuado comprendió: corticoides, inmunosupresores (principalmente ciclofosfamida), antiagregantes plaquetarios, inhibidores de la enzima conversora de la angiotensina/antagonistas del receptor de la angiotensina II (IECA/ARA II) no siendo determinantes en ningún caso en cuanto a la evolución final, siendo el criterio para iniciar tratamiento la presencia de proteinuria en rango nefrótico o síndrome nefrítico/nefrótico.
Del total de los 153 pacientes, 3 (2 %), evolucionaron a insuficiencia renal terminal precisando trasplante renal y uno falleció. Hay que destacar la reaparición de la enfermedad en dos de los pacientes trasplantados.
Discusión
La púrpura de Schönlein-Henoch es una vasculitis sistémica por hipersensibilidad mediada por inmunocomplejos IgA y de predominio en niños y adultos jóvenes siendo la vasculitis sistémica más frecuente en la infancia. Afecta a vasos de pequeño calibre siendo la afectación principalmente cutánea, gastrointestinal, articular y renal. La afectación renal, que se puede presentar desde su inicio pero también más tarde o en sucesivos brotes condiciona la mayoría de las veces el pronóstico de la enfermedad a largo plazo. Desde el punto de vista anatomopatológico, se trata de una glomerulonefritis prácticamente siempre focal y segmentaria caracterizada por la presencia de depósitos mesangiales de IgA.
La etiología es desconocida siendo una enfermedad por inmunocomplejos IgA frente a un antígeno determinado. Gran parte de los pacientes refieren el antecedente de una infección de vías respiratorias altas implicándose múltiples agentes en su patogenia (estreptococo del grupo A, Mycoplasma, virus de Epstein-Barr, virus de la varicela, parvovirus B19, adenovirus, Campylobacter, Yersinia, determinados fármacos, alimentos o vacunas, exposición al frío o picaduras de insecto). Se ha demostrado así mismo15 de forma estadísticamente significativa la presencia de antígenos de Haemophilus parainfluenzae en el mesangio glomerular y de anticuerpos IgA1 contra Haemophilus parainfluenzae en plasma de pacientes con nefropatía IgA tanto si se trata de pacientes afectados de púrpura de Schönlein-Henoch como de enfermedad de Berger (35 % en pacientes con nefropatía IgA frente a 4 % en otras nefropatías).
La presencia de una afectación renal condiciona generalmente el pronóstico de la enfermedad a largo plazo. La incidencia de afectación renal encontrada en nuestra serie, alrededor del 20 %, es semejante a la descrita más frecuentemente en las series revisadas5,6,16-19. Por lo que respecta al sexo, en nuestra serie es ligeramente más frecuente en niños de acuerdo con la literatura especializada, con una media de edad de 7,4 años y con más frecuencia en los períodos de otoño/invierno coincidiendo con una mayor incidencia de procesos infecciosos respiratorios.
Con referencia a la forma de presentación de la nefropatía, encontramos como más frecuente la hematuria/ proteinuria no nefrótica seguida de la hematuria aislada a diferencia de otras series en que el hallazgo más frecuente fue la hematuria aislada. Generalmente la determinación mediante tira reactiva en orina de la presencia de hematuria/proteinuria es un buen elemento de cribado para la detección de la presencia de afectación renal, aunque cabe hacer hincapié en que la presencia de tira reactiva negativa en el inicio no descarta la presencia de nefropatía en un futuro.
En nuestra serie, 3 pacientes evolucionaron a insuficiencia renal crónica terminal (2 %) precisando trasplante renal siendo la persistencia de una proteinuria de rango nefrótico a pesar del tratamiento efectuado y la presencia en el estudio anatomopatológico de más de un 50 % de semilunas los dos factores que marcarían un peor pronóstico.
No existe un tratamiento específico habiéndose propugnado el uso de corticoides20 o bolos de metilprednisolona y/o tratamiento inmunosupresor con ciclofosfamida21,22 si se aprecia en la anatomía patológica afectación renal grave (> 50 % de semilunas). Otros tratamientos apuntados y principalmente si la afectación renal es a expensas de una proteinuria no nefrótica es el uso de IECA23 o de antagonistas del receptor de la angiotensina II habiéndose descrito un efecto sinérgico sobre la disminución de la proteinuria si se usan de forma conjunta24-26.Por último mencionar la evolución generalmente benigna de la nefropatía y la necesidad de un seguimiento de los pacientes a largo plazo ya que alguno de ellos puede presentar clínica años después del inicio de la enfermedad.
Correspondencia: Dr. J. Vila Cots.
Sección de Nefrología. Hospital Sant Joan de Déu.
P.º Sant Joan de Déu, 2. 08950 Esplugues de Llobregat. Barcelona. España.
Correo electrónico: jvilacots@hsjdbcn.org
Recibido en abril de 2006.
Aceptado para su publicación en noviembre de 2006.