Cada año se tratan 38 millones de pacientes con lesiones en los servicios de Urgencias, siendo el 90% en forma de lesiones no intencionadas (LNI). Actualmente no existen registros globales de su manejo en España ni de los factores de riesgo que puedan llevar asociados. Nuestro objetivo es describir el manejo de las LNI en los Servicios de Urgencias Pediátricos (SUP) y analizar los factores relacionados con la presencia de lesiones graves.
Material y métodosSubestudio de estudio observacional prospectivo multicéntrico desarrollado durante 12meses en 11SUP de hospitales de la Red de Investigación de la Sociedad Española de Urgencias Pediátricas (RiSEUP-SPERG), incluyéndose niños de 0 a 16años de edad que consultan por una LNI, los días 13 de cada mes. Se registraron datos epidemiológicos, circunstancias de la lesión y datos sobre la atención en el SUP y destino al alta.
ResultadosSe registraron 10.175 episodios, de los que 1.941 fueron LNI (19,1%). Se incluyeron 1.673, de los cuales 257 (15,4%) fueron graves. La prueba complementaria realizada más frecuentemente fue la radiografía simple (60,0%) y el procedimiento más frecuente fue la inmovilización de extremidad (38,6%). Se encontró asociación significativa entre presentar una LNI grave y la edad >5años (OR2,24; IC95%: 1,61-3,16), el antecedente de fractura (OR2,05; IC95%: 1,22-3,43) o la actividad deportiva como mecanismo lesional (OR1,76; IC95%: 1,29-2,38), entre otros.
ConclusiónEn España, la mayoría de los casos de LNI no son graves. Las radiografías y la inmovilización de extremidades son las pruebas y procedimientos más frecuentemente realizados. La LNI grave se asoció con factores individuales, como la edad >5años o el antecedente de fractura, y con la actividad deportiva como mecanismo asociado a gravedad. Resulta vital implementar medidas para mejorar la prevención de estas lesiones y apoyar la capacitación de los cuidadores mediante programas educacionales.
Thirty-eight million patients with injuries are treated in Emergency Departments every year, 90% of them being in the form of unintentional injuries (UIs). There are currently no global records of its management in Spain, or the risk factors that may be associated with them. The objective of this study is to describe the management of UIs in Spanish paediatric emergency departments, and to analyse factors related to the presence of serious injuries.
Material and methodsA sub-study of a prospective multicentre observational study conducted over 12months in 11hospitals of the Spanish Paediatric Emergency Research Group (RiSEUP-SPERG), including children from 0 to 16years of age consulting for UIs. Epidemiological data, circumstances of the injury, and data on emergency care and discharge destination were recorded on the 13th day of each month.
ResultsA total of 10,175 episodes were recorded, of which 1,941 were UIs (19.1%), including 1,673, of which 257 (15.4%) were severe. The most frequent complementary test was simple radiography (60.0%), and the most frequent procedure was limb immobilisation (38.6%). A significant relationship was found between presenting with a severe UI and age >5 years (OR2.24; 95%CI: 1.61-3.16), history of fracture (OR2.05; 95%CI: 1.22-3.43), or sports activity as a mechanism of injury (OR1.76; 95%CI: 1.29-2.38), among others.
ConclusionIn Spain, most UIs are not serious. X-rays and immobilisation of extremities are the most frequently performed tests and procedures. Severe UIs were associated with individual factors, such as age >5years or history of fracture, and with sports activity as a mechanism associated with severity. It is vital to implement measures to improve the prevention of these injuries and to support the training of caregivers through educational programmes.
Según los datos mundiales de la OMS del año 2008, las lesiones figuran entre las principales causas de mortalidad infantil en todo el mundo y cada año causan alrededor de 950.000 muertes en niños y jóvenes menores de 18años1. Las lesiones no intencionadas (LNI) suponen el 90% de estos casos1. Aunque la tasa de mortalidad infantil es mucho más baja entre los niños de los países desarrollados, las lesiones siguen siendo una de las principales causas de muerte, representando alrededor del 40% de todas las muertes infantiles1.
Según el estudio Eurosafe 2017, se estima que en Europa se tratan cada año 38millones de pacientes con lesiones en los servicios de urgencias, de los cuales el 52% sufren una lesión en el hogar o durante las actividades de ocio2. Casi 5millones de ingresos en los hospitales de la Unión Europea son causados anualmente por lesiones y 33millones deben tratarse de forma ambulatoria en los servicios de urgencias.
En España se ha realizado un estudio previo de este tipo de lesiones atendidos en atención primaria3 y de los niños que ingresan después de un accidente4, pero no existen registros globales del manejo de las LNI en la infancia.
Las LNI son una de las principales causas de hospitalización y discapacidad en todo el mundo5, y un indicador aproximado de la gravedad de las mismas es el porcentaje de ingresos hospitalarios.
Se han identificado factores de riesgo que predisponen a sufrir LNI. Así, el riesgo de presentar lesiones y la gravedad de estas varía según las características individuales (edad, sexo, comportamiento), el ambiente familiar (estado socioeconómico, estructura familiar, hermanos, características parentales) y determinados factores comunitarios6. En la infancia se ha visto que los <1año tienen menor riesgo de sufrir lesiones, mientras que en los niños y adultos jóvenes con edades comprendidas entre 1 y 4años y 10 y 24años el riesgo de lesiones es mayor2. Según estudios previos3, además, los niños que presentan más accidentes son los segundos de dos hermanos, los que se quedan solos en el domicilio o los que toman medicación de forma mantenida.
El objetivo principal de nuestro estudio es describir el manejo de las LNI en los Servicios de Urgencias Pediátricos (SUP) españoles, y el objetivo secundario es analizar los factores de riesgo relacionados con la presencia de LNI.
Material y métodosDiseñoSubestudio de un estudio observacional prospectivo multicéntrico desarrollado durante 12meses en 11SUP de hospitales secundarios y terciarios (4hospitales del País Vasco, 3 de Cataluña, 2 de Castilla León, uno de Baleares y otro de la Comunidad de Madrid) integrados en la Red de Investigación de la Sociedad Española de Urgencias Pediátricas (RiSEUP-SPERG). Los datos correspondientes a las características clínico-epidemiológicas han sido publicados previamente4.
Todos los hospitales participantes incluyeron pacientes durante un año, comenzando la recogida de los mismos entre septiembre de 2014 y enero de 2015.
Criterios de inclusión- •
Niños de 0 a 16 años de edad que consultan por una LNI en 11SUP de hospitales secundarios y terciarios participantes, los días 13 de cada mes. En 6 de los 11 hospitales se atienden pacientes menores de 14años (no cumplidos), en 2 de ellos menores de 15años y en los otros 3hospitales hasta los 16años (no cumplidos).
- •
Pacientes en los que no se obtuvo consentimiento informado.
- •
Lesiones intencionadas. La intencionalidad fue evaluada por los investigadores de cada centro basándose en las directrices de la Sociedad Española de Urgencias Pediátricas7.
Se registraron datos epidemiológicos (edad, sexo y antecedentes personales de fracturas previas), datos asociados a las circunstancias de la lesión (mecanismo lesional, lugar, si fue presenciada o no y, en caso afirmativo, por quién), datos sobre la atención en urgencias (prioridad en triaje, pruebas complementarias y procedimientos realizados, tipología de las lesiones) y destino al alta.
Definiciones- •
Lesión no intencionada (LNI): eventos en los que la lesión se produce en un corto período de tiempo (segundos o minutos), el daño no ha sido buscado o es el resultado de la energía física en el ambiente, o porque las funciones normales del cuerpo están bloqueadas por medios externos8.
- •
Lesión intencionada: lesión producida como resultado de la violencia, entendida, según la Organización Mundial de la Salud, como el uso intencional de la fuerza física o del poder, amenazado o real, contra uno mismo, contra otra persona o contra un grupo o comunidad que tiene una alta probabilidad de resultar en lesión, muerte, daño psicológico, mal desarrollo o privación9.
- •
Lesión grave: se consideraron como tales las LNI que conllevaron ingreso hospitalario, ya fuera en planta de hospitalización o en la unidad de cuidados intensivos pediátricos (UCIP), bien por indicación de intervención quirúrgica o por otro motivo, las fracturas/luxación de extremidades, los traumatismos craneoencefálicos (TCE) moderados o graves (9-12 puntos o 3-8 puntos según la escala de Glasgow, respectivamente), las quemaduras de segundo o tercer grado, las fracturas craneofaciales, los traumas oculares penetrantes, los ahogamientos o casi ahogamientos y los fallecimientos en las primeras 24h tras la LNI.
La recogida de datos se realizó mediante un cuestionario informático on-line donde se incluyeron todas las consultas por LNI atendidas el día13 de cada mes desde las 0 hasta las 24h en los SUP participantes. Se escogió el día 13 por no coincidir con ningún festivo de manera regular. El médico que atendió al paciente introdujo los datos en el registro electrónico gracias a un cuestionario que se realizaba a los familiares durante su estancia en urgencias. Solo los investigadores principales tuvieron acceso a los datos, que quedaban almacenados en una base de datos virtual. Los coordinadores fueron los responsables de la custodia, procesamiento y análisis de los datos.
Los pacientes fueron atendidos siguiendo los protocolos o el criterio del médico responsable, y la realización de este estudio no interfirió en la práctica clínica habitual.
El estudio fue aprobado por el comité de ética de investigación clínica de cada uno de los hospitales participantes.
Análisis estadísticoLos resultados para las variables cualitativas se expresan como frecuencias absolutas y porcentajes, y para las variables cuantitativas, como media y desviación estándar o mediana e intervalo intercuartílico según la simetría de la distribución. La simetría de las distribuciones se exploró gráficamente con histogramas y gráficos P-P. La asociación entre la presencia de lesiones graves y variables cualitativas se exploró mediante el test de chi cuadrado o exacto de Fisher; y entre estas y las variables cuantitativas mediante la t de Student o la U de Mann-Whitney como prueba no paramétrica. La intensidad de estas asociaciones se determinó por métodos de regresión logística binaria a través de OR y sus intervalos de confianza al 95% en análisis uni y multivariable. Para el multivariable se introdujeron en el modelo explicativo las variables cuya asociación en el análisis univariable resultó estadísticamente significativa. La edad fue categorizada en 5grupos (<1año, 1-4años, 5-9años, 10-14años y 15-16años). El análisis estadístico se realizó con SPSS v. 21.0. La significación estadística se estableció en un valor de p<0,05.
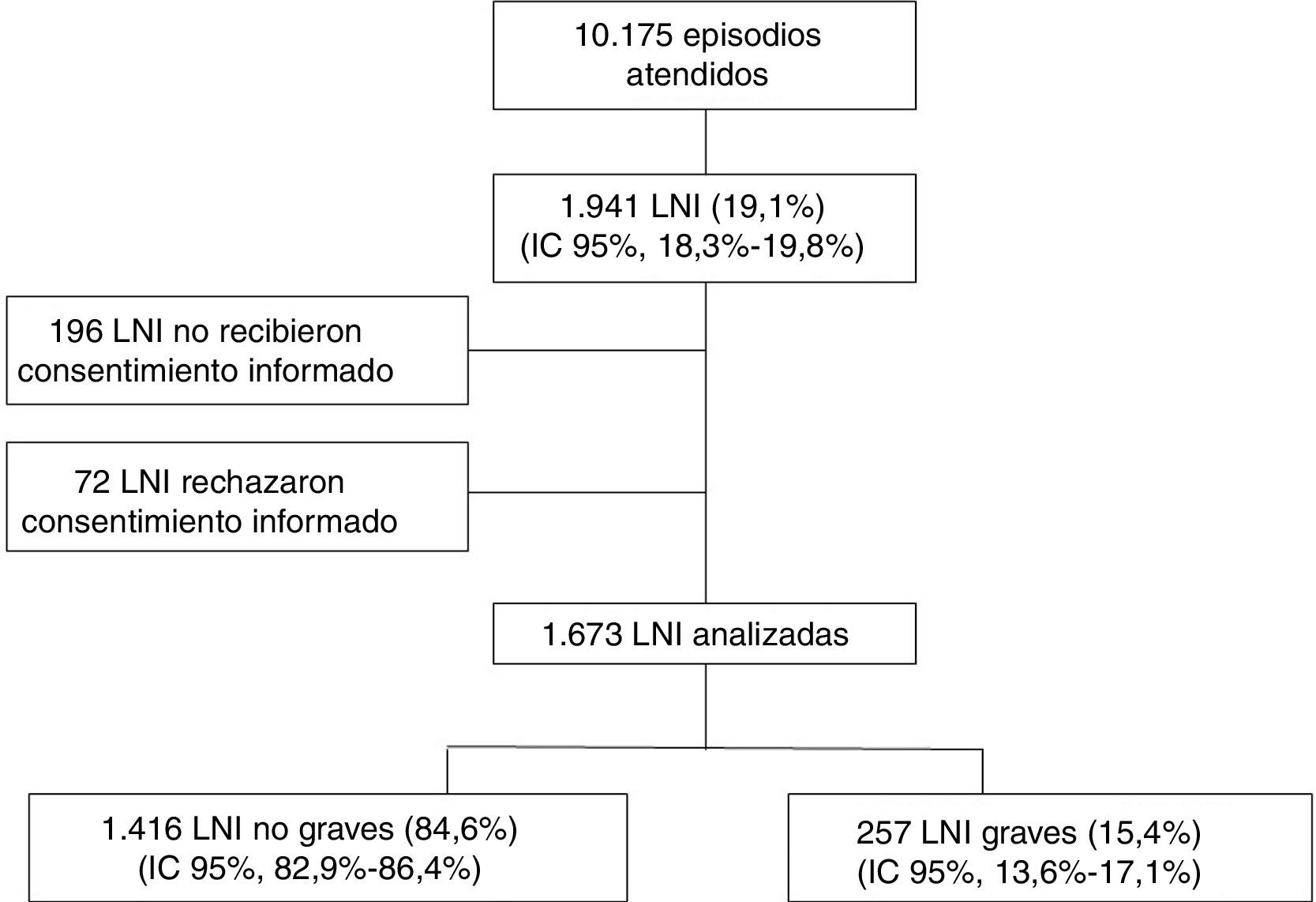
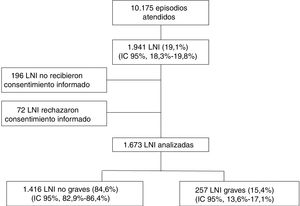
ResultadosDurante los días del periodo de estudio se registraron 10.175 episodios en los 11SUP, de los que 1.941 correspondieron a niños con LNI (19,1%; IC95%: 18,3-19,8), incluyéndose finalmente 1.673 (86,2%) en el estudio, de los que 1.416 (84,6%) fueron no graves y 257 (15,4%) graves (fig. 1).
En triaje se asignó prioridad2 a 41casos (2,5%), prioridad3 a 266 (15,9%), prioridad4 a 1.222 (73%) y prioridad5 a 144 (8,6%). Ningún caso recibió un nivel de prioridad1.
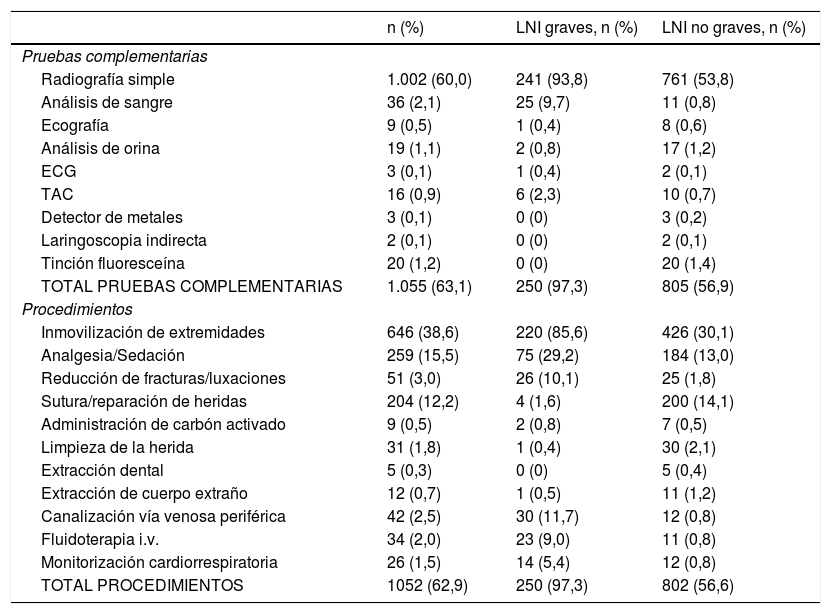
En la tabla 1 se describen las pruebas complementarias y los procedimientos realizados en urgencias. La prueba complementaria realizada con más frecuencia fue la radiografía simple (60,0% de los casos): 517 de extremidades superiores (EESS) y 381 de extremidades inferiores (EEII). El procedimiento realizado con más frecuencia fue la inmovilización (38,6%): 371 de EESS, 264 de EEII y 11 en pacientes politraumatizados.
Pruebas complementarias y procedimientos realizados a los pacientes con lesiones no intencionadas
| n (%) | LNI graves, n (%) | LNI no graves, n (%) | |
|---|---|---|---|
| Pruebas complementarias | |||
| Radiografía simple | 1.002 (60,0) | 241 (93,8) | 761 (53,8) |
| Análisis de sangre | 36 (2,1) | 25 (9,7) | 11 (0,8) |
| Ecografía | 9 (0,5) | 1 (0,4) | 8 (0,6) |
| Análisis de orina | 19 (1,1) | 2 (0,8) | 17 (1,2) |
| ECG | 3 (0,1) | 1 (0,4) | 2 (0,1) |
| TAC | 16 (0,9) | 6 (2,3) | 10 (0,7) |
| Detector de metales | 3 (0,1) | 0 (0) | 3 (0,2) |
| Laringoscopia indirecta | 2 (0,1) | 0 (0) | 2 (0,1) |
| Tinción fluoresceína | 20 (1,2) | 0 (0) | 20 (1,4) |
| TOTAL PRUEBAS COMPLEMENTARIAS | 1.055 (63,1) | 250 (97,3) | 805 (56,9) |
| Procedimientos | |||
| Inmovilización de extremidades | 646 (38,6) | 220 (85,6) | 426 (30,1) |
| Analgesia/Sedación | 259 (15,5) | 75 (29,2) | 184 (13,0) |
| Reducción de fracturas/luxaciones | 51 (3,0) | 26 (10,1) | 25 (1,8) |
| Sutura/reparación de heridas | 204 (12,2) | 4 (1,6) | 200 (14,1) |
| Administración de carbón activado | 9 (0,5) | 2 (0,8) | 7 (0,5) |
| Limpieza de la herida | 31 (1,8) | 1 (0,4) | 30 (2,1) |
| Extracción dental | 5 (0,3) | 0 (0) | 5 (0,4) |
| Extracción de cuerpo extraño | 12 (0,7) | 1 (0,5) | 11 (1,2) |
| Canalización vía venosa periférica | 42 (2,5) | 30 (11,7) | 12 (0,8) |
| Fluidoterapia i.v. | 34 (2,0) | 23 (9,0) | 11 (0,8) |
| Monitorización cardiorrespiratoria | 26 (1,5) | 14 (5,4) | 12 (0,8) |
| TOTAL PROCEDIMIENTOS | 1052 (62,9) | 250 (97,3) | 802 (56,6) |
ECG: electrocardiograma; i.v.: intravenosa; LNI: lesión no intencionada; TAC: tomografía axial computarizada.
Los datos se expresan en forma de frecuencia absoluta y porcentaje respecto al tipo de lesión. Un mismo paciente puede presentar varias pruebas complementarias/procedimientos.
De los 1.673 episodios, 259 (15,5%) recibieron algún tipo de sedoanalgesia, de los cuales 75 pacientes fueron categorizados como LNI graves (29,2%) y 184 como LNI no graves (13,0%).
Ingresaron en planta de hospitalización 31pacientes: 21 por precisar intervención quirúrgica para reducción de fracturas, 4fracturas que no precisaron intervención, 2TCE, 2intoxicaciones, un ahogamiento/casi ahogamiento y un cuerpo extraño ótico que precisó extracción bajo sedación en quirófano.
Ingresaron en la UCIP 3pacientes: un TCE, una fractura craneofacial y una intoxicación.
Descriptivo de lesiones gravesHubo 257 LNI graves. De ellas, 34 pacientes precisaron ingreso hospitalario (3 de ellos en UCIP y 21 por precisar intervención quirúrgica); 240 casos de fracturas y/o luxación de extremidades; 3 pacientes por TCE moderados/graves, 4 casos de fractura craneofacial y un ahogamiento/casi ahogamiento. No existieron quemaduras de segundo/tercer grado, traumas oculares penetrantes ni fallecimientos en las primeras 24h tras la lesión.
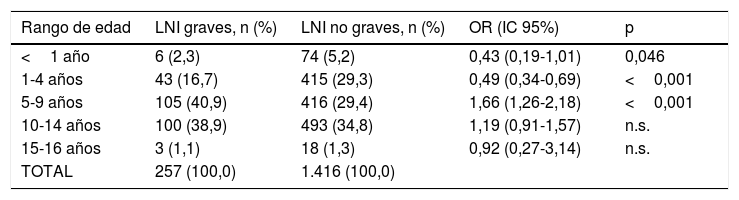
Factores relacionados con lesiones gravesEl riesgo de LNI graves en cada rango etario se muestra en la tabla 2. Al explorar gráficamente la distribución de la variable se definió como punto de corte la edad de 5años, observándose que los mayores de 5años presentan mayor riesgo de sufrir LNI graves respecto a los menores, con una OR de 2,24 (IC95%: 1,61-3,16) (p<0,001).
Riesgo de lesiones no intencionadas graves en cada rango de edad
| Rango de edad | LNI graves, n (%) | LNI no graves, n (%) | OR (IC 95%) | p |
|---|---|---|---|---|
| <1 año | 6 (2,3) | 74 (5,2) | 0,43 (0,19-1,01) | 0,046 |
| 1-4 años | 43 (16,7) | 415 (29,3) | 0,49 (0,34-0,69) | <0,001 |
| 5-9 años | 105 (40,9) | 416 (29,4) | 1,66 (1,26-2,18) | <0,001 |
| 10-14 años | 100 (38,9) | 493 (34,8) | 1,19 (0,91-1,57) | n.s. |
| 15-16 años | 3 (1,1) | 18 (1,3) | 0,92 (0,27-3,14) | n.s. |
| TOTAL | 257 (100,0) | 1.416 (100,0) |
IC: intervalo de confianza; LNI: lesión no intencionada; n.s.: no significativo; OR: odds ratio.
Los datos se expresan en forma de frecuencia absoluta y porcentaje respecto al tipo de lesión.
También se relacionó con haber presentado previamente una fractura (26,3% graves con antecedente vs. 14,8% graves sin antecedente), con una OR de 2,05 (IC95%: 1,22-3,43) (p=0,006).
La presencia de la madre se comportó como un factor protector (11,5% graves presenciadas vs. 16,5% graves no presenciadas), con una OR de 0,64 (IC95%: 0,46-0,89) (p=0,006).
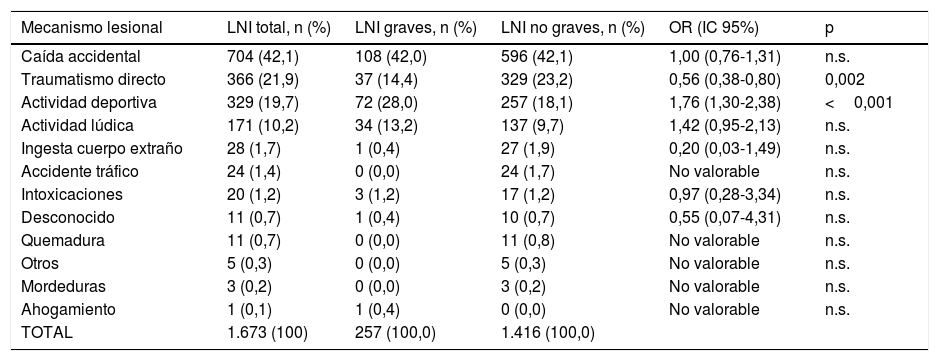
En la tabla 3 se muestra el riesgo de LNI grave según el mecanismo lesional, encontrándose diferencias en el caso de la actividad deportiva, que se comporta como factor de riesgo, con una OR de 1,76 (IC95%: 1,30-2,38) (p<0,001), y en el caso del traumatismo directo, que se asocia como factor protector, con una OR de 0,56 (IC95%: 0,38-0,80) (p=0,002).
Mecanismo de la lesión y riesgo de lesión no intencionada grave según el tipo de mecanismo. Análisis univariante
| Mecanismo lesional | LNI total, n (%) | LNI graves, n (%) | LNI no graves, n (%) | OR (IC 95%) | p |
|---|---|---|---|---|---|
| Caída accidental | 704 (42,1) | 108 (42,0) | 596 (42,1) | 1,00 (0,76-1,31) | n.s. |
| Traumatismo directo | 366 (21,9) | 37 (14,4) | 329 (23,2) | 0,56 (0,38-0,80) | 0,002 |
| Actividad deportiva | 329 (19,7) | 72 (28,0) | 257 (18,1) | 1,76 (1,30-2,38) | <0,001 |
| Actividad lúdica | 171 (10,2) | 34 (13,2) | 137 (9,7) | 1,42 (0,95-2,13) | n.s. |
| Ingesta cuerpo extraño | 28 (1,7) | 1 (0,4) | 27 (1,9) | 0,20 (0,03-1,49) | n.s. |
| Accidente tráfico | 24 (1,4) | 0 (0,0) | 24 (1,7) | No valorable | n.s. |
| Intoxicaciones | 20 (1,2) | 3 (1,2) | 17 (1,2) | 0,97 (0,28-3,34) | n.s. |
| Desconocido | 11 (0,7) | 1 (0,4) | 10 (0,7) | 0,55 (0,07-4,31) | n.s. |
| Quemadura | 11 (0,7) | 0 (0,0) | 11 (0,8) | No valorable | n.s. |
| Otros | 5 (0,3) | 0 (0,0) | 5 (0,3) | No valorable | n.s. |
| Mordeduras | 3 (0,2) | 0 (0,0) | 3 (0,2) | No valorable | n.s. |
| Ahogamiento | 1 (0,1) | 1 (0,4) | 0 (0,0) | No valorable | n.s. |
| TOTAL | 1.673 (100) | 257 (100,0) | 1.416 (100,0) |
IC: intervalo de confianza; LNI: lesión no intencionada; No valorable: no determinado por frecuencia observada=0; n.s.: no significativo; OR: odds ratio.
Los datos se expresan en forma de frecuencia absoluta y porcentaje.
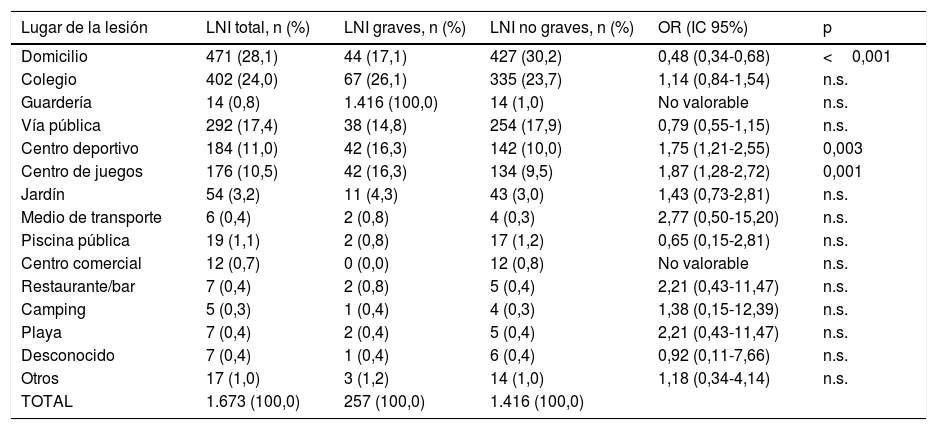
Según el lugar donde se produjo la LNI (tabla 4), encontramos diferencias en el caso del centro deportivo, con una OR de 1,75 (IC95%: 1,21-2,55) (p=0,003), y en el centro de juegos, con una OR de 1,87 (IC95%: 1,28-2,72) (p=0,001). En cambio, el domicilio se comporta como un factor protector, con una OR de 0,48 (IC95%: 0,34-0,68) (p<0,001).
Lugares donde se producen lesiones no intencionadas graves y riesgo en función de cada lugar
| Lugar de la lesión | LNI total, n (%) | LNI graves, n (%) | LNI no graves, n (%) | OR (IC 95%) | p |
|---|---|---|---|---|---|
| Domicilio | 471 (28,1) | 44 (17,1) | 427 (30,2) | 0,48 (0,34-0,68) | <0,001 |
| Colegio | 402 (24,0) | 67 (26,1) | 335 (23,7) | 1,14 (0,84-1,54) | n.s. |
| Guardería | 14 (0,8) | 1.416 (100,0) | 14 (1,0) | No valorable | n.s. |
| Vía pública | 292 (17,4) | 38 (14,8) | 254 (17,9) | 0,79 (0,55-1,15) | n.s. |
| Centro deportivo | 184 (11,0) | 42 (16,3) | 142 (10,0) | 1,75 (1,21-2,55) | 0,003 |
| Centro de juegos | 176 (10,5) | 42 (16,3) | 134 (9,5) | 1,87 (1,28-2,72) | 0,001 |
| Jardín | 54 (3,2) | 11 (4,3) | 43 (3,0) | 1,43 (0,73-2,81) | n.s. |
| Medio de transporte | 6 (0,4) | 2 (0,8) | 4 (0,3) | 2,77 (0,50-15,20) | n.s. |
| Piscina pública | 19 (1,1) | 2 (0,8) | 17 (1,2) | 0,65 (0,15-2,81) | n.s. |
| Centro comercial | 12 (0,7) | 0 (0,0) | 12 (0,8) | No valorable | n.s. |
| Restaurante/bar | 7 (0,4) | 2 (0,8) | 5 (0,4) | 2,21 (0,43-11,47) | n.s. |
| Camping | 5 (0,3) | 1 (0,4) | 4 (0,3) | 1,38 (0,15-12,39) | n.s. |
| Playa | 7 (0,4) | 2 (0,4) | 5 (0,4) | 2,21 (0,43-11,47) | n.s. |
| Desconocido | 7 (0,4) | 1 (0,4) | 6 (0,4) | 0,92 (0,11-7,66) | n.s. |
| Otros | 17 (1,0) | 3 (1,2) | 14 (1,0) | 1,18 (0,34-4,14) | n.s. |
| TOTAL | 1.673 (100,0) | 257 (100,0) | 1.416 (100,0) |
IC: intervalo de confianza; LNI: lesión no intencionada; No valorable: no determinado por frecuencia observada=0; n.s.: no significativo; OR: odds ratio.
Los datos se expresan en forma de frecuencia absoluta y porcentaje respecto al tipo de lesión.
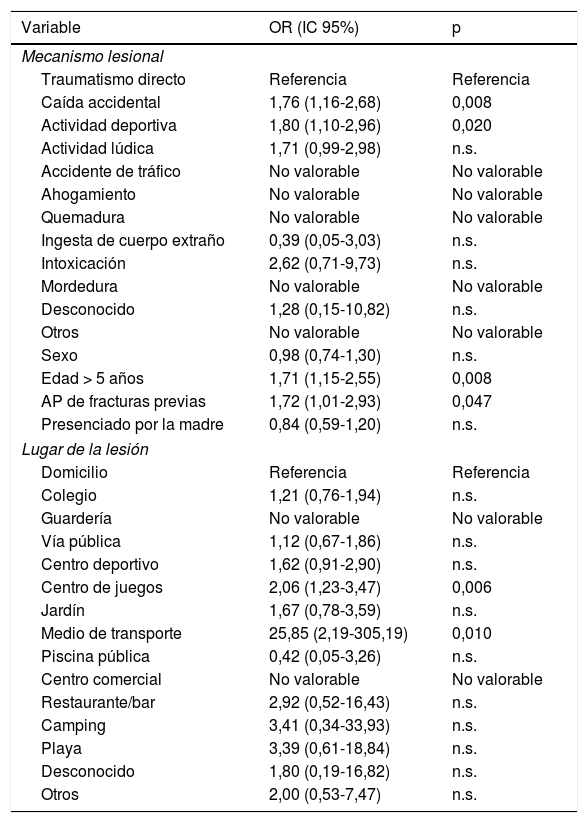
Al realizar el análisis multivariante (tabla 5) tomamos como referencia el traumatismo directo en el caso de los mecanismos de lesión y el domicilio en el de lugares de la lesión. Observamos un mayor riesgo de LNI grave cuando los mecanismos son la caída accidental y la actividad deportiva; además, se objetiva una tendencia a la significación estadística en la actividad lúdica. Del mismo modo, en el caso de los lugares de la lesión se identifica mayor riesgo para los medios de transporte y los centros de juegos. Se mantienen la asociación entre LNI grave con la edad >5años y con el antecedente de fractura.
Factores de riesgo de lesiones no intencionadas graves. Análisis multivariante
| Variable | OR (IC 95%) | p |
|---|---|---|
| Mecanismo lesional | ||
| Traumatismo directo | Referencia | Referencia |
| Caída accidental | 1,76 (1,16-2,68) | 0,008 |
| Actividad deportiva | 1,80 (1,10-2,96) | 0,020 |
| Actividad lúdica | 1,71 (0,99-2,98) | n.s. |
| Accidente de tráfico | No valorable | No valorable |
| Ahogamiento | No valorable | No valorable |
| Quemadura | No valorable | No valorable |
| Ingesta de cuerpo extraño | 0,39 (0,05-3,03) | n.s. |
| Intoxicación | 2,62 (0,71-9,73) | n.s. |
| Mordedura | No valorable | No valorable |
| Desconocido | 1,28 (0,15-10,82) | n.s. |
| Otros | No valorable | No valorable |
| Sexo | 0,98 (0,74-1,30) | n.s. |
| Edad > 5 años | 1,71 (1,15-2,55) | 0,008 |
| AP de fracturas previas | 1,72 (1,01-2,93) | 0,047 |
| Presenciado por la madre | 0,84 (0,59-1,20) | n.s. |
| Lugar de la lesión | ||
| Domicilio | Referencia | Referencia |
| Colegio | 1,21 (0,76-1,94) | n.s. |
| Guardería | No valorable | No valorable |
| Vía pública | 1,12 (0,67-1,86) | n.s. |
| Centro deportivo | 1,62 (0,91-2,90) | n.s. |
| Centro de juegos | 2,06 (1,23-3,47) | 0,006 |
| Jardín | 1,67 (0,78-3,59) | n.s. |
| Medio de transporte | 25,85 (2,19-305,19) | 0,010 |
| Piscina pública | 0,42 (0,05-3,26) | n.s. |
| Centro comercial | No valorable | No valorable |
| Restaurante/bar | 2,92 (0,52-16,43) | n.s. |
| Camping | 3,41 (0,34-33,93) | n.s. |
| Playa | 3,39 (0,61-18,84) | n.s. |
| Desconocido | 1,80 (0,19-16,82) | n.s. |
| Otros | 2,00 (0,53-7,47) | n.s. |
AP: antecedente personal; IC: intervalo de confianza; LNI: lesiones no intencionadas; No valorable: no determinado por frecuencia observada=0; n.s.: no significativo; OR: odds ratio.
Los datos se expresan en forma de frecuencia absoluta y porcentaje.
Las lesiones constituyen un motivo de consulta muy frecuente en los SUP españoles, pudiendo ser prevenidas hasta el 90% de las LNI10. Además, conforman la principal causa de muerte en niños en la Unión Europea (9.100 fallecimientos anuales en menores de 20años), siendo aproximadamente dos tercios de las mismas de carácter no intencionado10.
En el año 2012 la organización European Child Safety Alliance publicó un estudio de las acciones planteadas y desarrolladas por distintos países europeos (Europa31) para la reducción de la mortalidad infantil derivada de LNI. España se encuentra situada entre las mejores (10.° puesto de los 31 participantes) en casi todas las acciones, excepto en la prevención de caídas10.
En nuestro trabajo, casi el 20% de las visitas a urgencias correspondieron a LNI, acorde a otras publicaciones que muestran un aumento de la asistencia a los SUP por este motivo11. Este es el primer estudio realizado en los SUP donde se describen las pruebas complementarias realizadas y la proporción de ingresos hospitalarios por LNI, y en el que se analizan las circunstancias que pueden agravar estas lesiones. Estos parámetros constituyen una buena estimación del gasto social que suponen las LNI, que en nuestro país se ha estimado en 40.938 potenciales años de vida perdidos, años donde los niños y los adolescentes no podrán crecer, aprender ni contribuir a la sociedad12.
Encontramos que algo más del 15% correspondieron a lesiones graves, porcentaje similar a otras series descritas en nuestro país13. En países subdesarrollados la proporción de ingresos es cercana al 50%14; sin embargo, en otros países, como Estados Unidos (30%)15, Argentina (22,9%)16, Brasil (8,5%)17 u otras series españolas (13,7%)18, la cifra es más baja, aunque continúa muy por encima de la obtenida en nuestro estudio, que fue del 1,6%. Esto podría deberse a que en estos países no se incluyeron las lesiones más banales, que no se incluyen todos los pacientes atendidos en los SUP o que en verdad la proporción de lesiones graves es mayor. En cambio, nuestra menor tasa de gravedad contrasta con el gran número de radiografías realizadas a nuestros niños (casi en el 60% de los casos), en probable relación con un cierto grado de medicina defensiva. Este hecho supone una importante cantidad de radiación y el riesgo asociado de desarrollar neoplasias en edades más avanzadas de su vida. No analizamos la adecuación de tales pruebas, pero en el estudio se refleja la práctica clínica habitual en nuestros SUP de distintos niveles asistenciales. El uso de la ecografía como método diagnóstico de fracturas de huesos largos reduciría las radiografías como técnica diagnóstica19.
Llama la atención en nuestra serie la baja tasa de sedoanalgesia (15,5% del total y 29,2% en el grupo de graves) que reciben los pacientes con LNI en el servicio de urgencias. Aunque la concienciación del pediatra sobre este aspecto es cada vez mayor, existen varios factores por los que la sedoanalgesia sigue siendo una asignatura pendiente en la atención del niño en urgencias. Algunos de estos factores podrían ser la heterogeneidad del especialista que atiende al paciente (traumatólogos, pediatras especialistas en urgencias, médicos de familia, etc.), como ocurre en nuestro estudio, o el no empleo rutinario de escalas de valoración adecuadas de este aspecto, entre otros.
Como en otras publicaciones17, el antecedente de haber presentado fracturas previas se relacionó con mayor riesgo de lesiones graves, lo que podría estar en relación con un comportamiento más «inquieto» de estos niños. En un trabajo realizado en atención primaria en España, el 25% de las familias consideran que su hijo tiene una conducta o una personalidad que busca el riesgo, constatándose además que en este grupo de niños de riesgo las lesiones más frecuentemente producidas son las fracturas3.
En el ámbito hospitalario europeo se atienden 3,6 millones de lesiones derivadas de prácticas deportivas al año, con un pico de incidencia máximo en el grupo de 10-19años20. Se ha objetivado una disminución de la mortalidad derivada de programas y campañas de seguridad de actividades/deportes de riesgo; sin embargo, la práctica deportiva ha aumentado, y con ello la morbilidad por lesiones deportivas20. En nuestro estudio se constata que las actividades deportivas y las producidas en un centro de juegos constituyen un factor de riesgo de lesiones graves. Se podrían realizar programas de prevención de lesiones deportivas en colegios/institutos y formación adecuada en monitores de actividades deportivas y al aire libre en prevención de LNI. Este estudio se ha realizado en centros de ámbito público, por lo que es posible que el número de lesiones originadas por actividades deportivas se encuentre infraestimado, ya que en la mayoría de los casos, por los seguros de salud que cubren este tipo de lesiones, son derivadas a centros sanitarios privados.
Nuestro país aún suspende en algunos aspectos referidos a este tipo de actividades10. Según el Child Safety Report Card 201212, aunque existen políticas o legislación nacional sobre el uso obligatorio del casco cuando se va en bicicleta, solo se aplican de forma parcial; no existe una ley nacional para la obligatoriedad de poseer una valla de seguridad en todos los escenarios posibles de las piscinas privadas (la normativa de seguridad española existente en la actualidad es de carácter autonómico y varía en función del reglamento de cada Comunidad), ni existe una estrategia nacional para la prevención de lesiones relacionadas con la seguridad en el agua21.
Las caídas accidentales fueron el mecanismo lesional más frecuente en nuestra muestra4 y en la mayoría de las series publicadas14,15,18,22,23 y suponen un mayor riesgo de lesiones graves, pero no existe ninguna legislación que prohíba la comercialización y la venta de andadores (relacionados con mayor frecuencia de caídas)24, que regule la utilización de protectores en ventanas o cerraduras, o barandillas en balcones y escaleras, ni se han implementado sistemas que favorezcan el acceso a equipos de cuidado infantil para familias desfavorecidas. Es necesaria la aprobación de una estrategia nacional de prevención de lesiones relacionadas con las caídas de niños y adolescentes con objetivos específicos. Todas estas mejoras se refieren al ámbito domiciliario, ya que, como se muestra en nuestro estudio, es el domicilio habitual el lugar más frecuente de producción de LNI.
Si bien en nuestra serie los medios de transporte tienen una incidencia baja, constituyeron un espacio de riesgo. El Real Decreto 667/2015, de 17 de julio25, que modifica el Reglamento General de Circulación (aprobado por el Real Decreto 1428/2003, de 21 de noviembre), regula el uso de cinturones de seguridad, los sistemas de retención infantil homologados y la orientación de estos dispositivos respecto a la marcha del vehículo. Estas normas de seguridad se encuentran actualmente en diferentes fases de homologación por parte de los fabricantes y puntos de venta. Todos estos dictámenes que rigen en nuestro país distan aún de las recomendaciones europeas de implementar leyes que exijan que los menores de 13años ocupen los asientos traseros, o que los menores de 4años ocupen sus dispositivos de retención en el sentido contrario de la marcha10, aunque para comprobar el grado de cumplimiento de la legislación actual vigente es necesario realizar un estudio más específico.
Nuestro estudio tiene una serie de limitaciones. Por un lado, a pesar de participar 11hospitales de diferentes regiones, no están incluidos SUP de toda la geografía española, por lo que los resultados deben extrapolarse con cautela a zonas no incluidas en esta muestra. Además, no todos los SUP incluidos atienden pacientes de la misma edad; hay centros que atienden hasta los 14años no cumplidos, otros hasta los 15 y otros hasta los 16años no cumplidos, por lo que las lesiones en los grupos de edad más extrema probablemente estén infraestimadas. No se han utilizado escalas validadas para la categorización según la gravedad, debido a que las escalas existentes (como el Índice de Trauma Pediátrico [ITP]), no incluyen LNI diferentes a los traumatismos, que sí contemplábamos en nuestro trabajo. Por último, el estudio se desarrolló en los SUP, en los que se presume que se atienden los pacientes con LNI más graves o preocupantes. Para el desarrollo de medidas preventivas también deben considerarse las LNI atendidas en otros ámbitos, sobre todo atención primaria. Sin embargo, consideramos que la información proporcionada desde los SUP es esencial para una buena adecuación de las medidas citadas.
En conclusión, las LNI siguen siendo un frecuente motivo de visita a los SUP en España, si bien en la mayoría de los casos son lesiones no graves. Las radiografías como prueba complementaria y la inmovilización de extremidades como procedimiento son realizadas de forma muy frecuente durante la atención en urgencias. Los riesgos de presentar una LNI grave entre los niños se definen principalmente por factores individuales (comportamientos o características propias), como la edad mayor de 5años o el haber presentado una fractura previa, así como otros factores dentro del entorno social del niño (actividades lúdicas y deportivas). Esto hace que sea vital implementar medidas y estrategias nacionales para mejorar la prevención de estas lesiones en el domicilio o en los medios de transporte y apoyar la capacitación de los cuidadores y sanitarios mediante programas educacionales.
Eduardo J. Bardón Cancho, Sección de Urgencias Pediátricas, Hospital General Universitario Gregorio Marañón, Madrid, España.
Cristina Arribas Sánchez, Sección de Urgencias Pediátricas, Hospital General Universitario Gregorio Marañón, Madrid, España.
Arístides Rivas García, Sección de Urgencias Pediátricas, Hospital General Universitario Gregorio Marañón, Madrid, España.
Rafael Marañón Pardillo, Sección de Urgencias Pediátricas, Hospital General Universitario Gregorio Marañón, Madrid, España.
Santiago M. Fernández, Servicio de Urgencias Pediátricas, Hospital Universitario de Cruces, Vizcaya, España.
Santiago Mintegi, Servicio de Urgencias Pediátricas, Hospital Universitario de Cruces, Vizcaya, España.
Anaida Obieta, Servicio de Urgencias Pediátricas, Hospital Universitario Son Espases, Baleares, España.
Nuria Chaves, Servicio de Urgencias Pediátricas, Hospital Universitario Donostia, Guipúzcoa, España.
Claudia Farrés, Servicio de Urgencias Pediátricas, Corporació Sanitària Parc Taulí, Sabadell, Barcelona, España.
Gloria Estopiñá, Servicio de Urgencias Pediátricas, Consorci Sanitari de Terrassa, Terrassa, Barcelona, España.
Fernando David Panzino, Servicio de Urgencias Pediátricas, Hospital General del Parc Sanitari Sant Joan de Déu, Sant Boi de Llobregat, Barcelona, España.
Helvia Benito, Servicio de Urgencias Pediátricas, Hospital Nuestra Señora de Sonsoles, Ávila, España.
Leticia González, Servicio de Urgencias Pediátricas, Hospital Universitario Río Hortega, Valladolid, España.
María Amalia Pérez, Servicio de Urgencias Pediátricas, Hospital de Zumárraga, Guipúzcoa, España.
Agustín Rodríguez, Servicio de Urgencias Pediátricas, Hospital Alto Deba, Guipúzcoa, España.
El presente trabajo así como la investigación precedente no han recibido financiación alguna para su elaboración.
Los autores declaran no tener ningún conflicto de intereses.