la clasificación del recién nacido según peso, longitud y perímetro occipitofrontal al nacer en relación con la edad gestacional se ha utilizado como indicador de morbimortalidad neonatal, así como factor pronóstico de enfermedades de la edad adulta. Las diferentes poblaciones analizadas y metodologías en la recogida de datos hacen que los resultados sean dispares entre publicaciones. El objetivo es establecer los valores antropométricos de referencia para nuestro hospital, que atiende a una población caracterizada por un nivel socioeconómico medio-alto, distinta, probablemente, de otras publicadas recientemente en nuestro entorno, y compararlas.
Pacientes y métodoanálisis del peso, la longitud y el perímetro occipitofrontal al nacimiento de 31.397 recién nacidos vivos consecutivos en SCIAS-Hospital de Barcelona, de 1992 a 2006, con edades gestacionales entre 23 y 42 semanas. Se seleccionaron las gestaciones únicas y se separaron según sexo. Todos ellos de raza caucásica. No hubo exclusiones por enfermedad materna, fetal o neonatal. Se obtuvieron los valores en percentiles, media y desviación estandar, y se compararon según sexo. Se realizaron curvas según la edad gestacional a partir de las 35 semanas. Se compararon con los resultados de publicaciones recientes referidas a poblaciones de nuestro entorno geográfico.
Resultadosse aprecian diferencias significativas en el peso, la longitud y el perímetro occipitofrontal al nacer según sexo a partir de las 36 semanas, con valores más altos en los varones. Se observa una tendencia a valores más altos en nuestra población al compararlos con otras de nuestro entorno geográfico.
Conclusionesla influencia del factor socioeconómico sobre el crecimiento fetal parece evidente. Sin embargo, es difícil asegurar que las diferencias observadas sean debidas, exclusivamente, a las características poblacionales o a las diferentes metodologías en la selección de la muestra. Es recomendable disponer de valores antropométricos poblacionales de referencia de la zona geográfica a la que pertenecemos, obtenidos a partir de metodologías epidemiológicas, para clasificar al recién nacido de forma adecuada y poder establecer comparaciones con sectores poblacionales diferenciados según factores raciales, socioeconómicos o por enfermedades.
gestational age and anthropometric measurements, i.e. weight, length and head circumference at birth, have all been used as predictors of neonatal morbidity-mortality and adult morbidity. Differences in ethnic or socioeconomic background of newborn cohorts, as well as methodological differences between studies limit the validity and application of current anthropometric curves across different populations. Thus, we conducted a study to obtain local reference data in a Hospital that had a medium-high socio-economic class population, probably different to others recently published in our geographic area, and to compare them.
Patients and methodWeight, length and head circumference at birth were retrospectively analysed in 31,397 live Caucasian neonates born at 23–42 weeks in SCIAS-Hospital de Barcelona between 1992 and 2006. Only single gestations were selected and no other exclusion by materno-fetal or neonatal pathology criteria were applied. Percentile values, mean and standard deviation for each anthropometric measurement were calculated according to gestational age and gender. They were compared with the results from recent publications of our geographic area.
ResultsMales were found to have significantly higher weight, length and head circumference values than females from 36 weeks. There was a trend towards higher values in our population when compared with others in our geographic area.
ConclusionsThe influence of socioeconomic factors on fetal growth seems evident. Nevertheless, it is difficult to assume that the observed differences must be exclusively due to the population characteristics or the different methodologies in the selection of the sample. Thus, it is desirable to have anthropometric reference curves obtained from populations of surrounding areas, with epidemiological methodologies that might be more appropriate in identifying valid outcome predictors, and enable us to compare with others groups according to racial, socioeconomic and disease factors.
Con el fin de obtener datos objetivos para evaluar el crecimiento intrauterino, Lubchenco et al1 elaboraron, en 1963, unas curvas según peso y edad gestacional que han sido la guía para las unidades neonatales durante muchos años. La clasificación en peso adecuado, elevado o bajo para una edad gestacional determinada se designaba por los límites establecidos por una estimación puramente matemática, estadística, con el percentil 90 como límite superior y el percentil 10 como el inferior. Según esta clasificación, se establecieron diferencias en la morbimortalidad en relación con cada uno de los 9 grupos resultantes2.
Estos datos facilitaron unos estándares de crecimiento intrauterino y, presumiblemente, del crecimiento posnatal adecuado que deberían seguir los niños prematuros.
Posteriormente, diversos autores han publicado curvas de crecimiento intrauterino, con metodologías muy variadas y poblaciones heterogéneas, seleccionadas de forma muy arbitraria3. La definición de los límites considerados como fuera de la normalidad también se ha establecido con distintos criterios3,4. Lo mismo ha ocurrido en nuestro país5–9.
Dada la variabilidad de los resultados obtenidos por diferentes autores según localización geográfica, selección de población y heterogeneidad metodológica empleada, decidimos confeccionar nuestras propias curvas de crecimiento intrauterino, partiendo de la hipótesis de que nuestra población asistida presenta unas características socioeconómicas y de ubicación geográfica suficientemente homogéneas, y que podrían ser distintas, en aspectos antropométricos, de otras descritas en la literatura.
La población atendida en nuestro centro está constituida por un colectivo de unas 200.000 personas de la provincia de Barcelona que suscriben una póliza de seguro médico privado (Asistencia Sanitaria Colegial), con un nivel socioeconómico medio-elevado. SCIAS-Hospital de Barcelona constituye el centro de referencia de nivel 3 para la asistencia hospitalaria de dicha población.
Conocedores de la morbimortalidad, a corto y largo plazo, que conllevan los trastornos nutricionales y del crecimiento intrauterinos10–13, este análisis inicial nos permitirá identificar mejor a nuestra población de riesgo.
Pacientes y métodoSe recogieron retrospectivamente los datos registrados de peso y edad gestacional de los recién nacidos vivos consecutivos, desde inicio de 1992 hasta final de 2000. A partir de ese período se registraron prospectivamente los valores de peso, longitud y perímetro occipitofrontal hasta finalizar el año 2006, sin modificar la metodología sistemática de medición, con el fin de realizar este estudio.
Se pesó a todos los recién nacidos desnudos al llegar al nido, entre los 10 y los 30min de vida, con una báscula electrónica digital SECA®, con un intervalo de lectura de 0,1–15kg y un margen de error de ±5g. El mismo personal de enfermería que los atiende procedió a realizar la medida de longitud vértice-talón con un tallímetro rígido Maciá® con intervalo de lectura de 0–80cm y precisión de 0,5cm. El neonatólogo que procede a la revisión neonatal durante las primeras 12h de vida tomó la medida del perímetro occipitofrontal máximo con una cinta métrica no rígida cuya validez se comprueba periódicamente. En el entrenamiento se descartaron los observadores que obtuvieron variables de concordancia kappa<0,6.
La edad gestacional fue calculada por la fecha de la última regla normal y su correspondencia con las mediciones por ecografía obstétrica, en consonancia con la exploración física y neurológica neonatal. Se cuenta siempre en semanas cumplidas.
Se han seleccionado los datos de embarazos únicos, separados según sexo. Todos fueron de raza caucásica. No se ha realizado ningún tipo de exclusión por enfermedad materna, fetal o neonatal. Partiendo de una población finita, se estimó el tamaño de la muestra mediante la fórmula de estimación de medias. Atendiendo a este cálculo, se estimó en n⩾15.000.
De un total de 31.397 recién nacidos vivos, con edades gestacionales entre 23 y 42 semanas, se ha excluido a 1.303 por gemelaridad y 165 por considerarse erróneos los datos recogidos. La tendencia actual es excluir los valores inadmisibles de peso, longitud y perímetro oocipitofrontal según edad gestacional. Son los valores extremadamente grandes o pequeños para la edad gestacional ocasionados, generalmente, por errores sistemáticos o aleatorios en la determinación de la edad gestacional o en el registro de los datos, que causan distorsiones en los percentiles límite para esa edad gestacional. Para detectarlos se aplica un modelo de agrupación probabilística que permite detectar valores para una determinada edad de gestación que tienen más probabilidad de ser erróneos14.
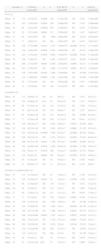
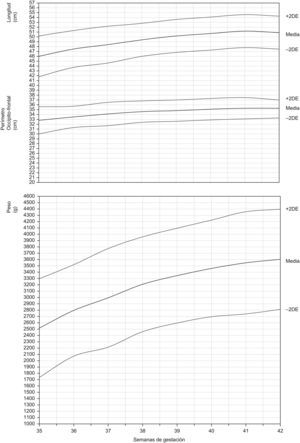
Tras separar por sexos, se comprobó que, en las edades gestacionales inferiores de 35 semanas, la muestra poblacional era, en su mayoría, escasa e insuficiente para proporcionar validez a los estudios comparativos y a las curvas de crecimiento. Quedaron, pues, incluidos en el estudio, 15.397 niños y 14.528 niñas para los valores de peso al nacer, 4.678 niños y 4.388 niñas para los valores de longitud, y 4.654 niños y 4.361 niñas para los valores de perímetro occipitofrontal.
Para el análisis estadístico se ha utilizado el paquete estadístico SPSS para Windows versión 12.0. Para cada semana de gestación se ha calculado la media y desviación estándar (DE) del peso en gramos, la longitud y el perímetro occipitofrontal en centímetros, y la distribución en percentiles (3, 10, 25, 50, 75, 90 y 97). Para la comparación de medias entre ambos sexos, se aplicó la prueba de la t de Student. También se aplicó para la comparación de medias entre los resultados de nuestro estudio y los publicados en un hospital público de tercer nivel de Barcelona9 y por la Generalitat de Catalunya en la población general de Cataluña15.
ResultadosEn las tablas 1 y 2 se muestran los valores de peso, longitud y perímetro occipitofrontal para toda la población, desde la semana 23 a la 42 de gestación. Puede apreciarse que, cuando se comparan los valores según sexo, los tres parámetros antropométricos analizados son, a partir de las 35 semanas, significativamente mayores en los niños que en las niñas (tabla 3).
Datos antropométricos de los niños según edad gestacional (EG)
| EG | n | Media±DE | P3 | P10 | P25 | P50 | P75 | P90 | P97 |
| Peso (g) | |||||||||
| 35 | 163 | 2.516±390 | 1.653 | 1.966 | 2.325 | 2.528 | 2.772 | 2.998 | 3.220 |
| 36 | 405 | 2.796±362 | 2.117 | 2.377 | 2.581 | 2.796 | 3.008 | 3.263 | 3.490 |
| 37 | 1.090 | 2.994±390 | 2.240 | 2.535 | 2.734 | 2.982 | 3.235 | 3.484 | 3.755 |
| 38 | 3.151 | 3.209±375 | 2.525 | 2.750 | 2.960 | 3.192 | 3.446 | 3.692 | 3.947 |
| 39 | 4.684 | 3.346±375 | 2.662 | 2.885 | 3.095 | 3.330 | 3.580 | 3.828 | 4.096 |
| 40 | 4.048 | 3.460±382 | 2.755 | 2.982 | 3.205 | 3.447 | 3.712 | 3.950 | 4.219 |
| 41 | 1.486 | 3.548±404 | 2.768 | 3.030 | 3.300 | 3.540 | 3.800 | 4.067 | 4.335 |
| 42 | 148 | 3.604±396 | 2.964 | 3.093 | 3.331 | 3.574 | 3.890 | 4.141 | 4.380 |
| Talla (cm) | |||||||||
| 35 | 62 | 46±2,1 | 41 | 43 | 44,9 | 46,5 | 47,5 | 48,4 | 49,5 |
| 36 | 138 | 47,5±1,9 | 43,6 | 45 | 46 | 47,5 | 49 | 50 | 50,9 |
| 37 | 417 | 48,4±1,9 | 44 | 46 | 47 | 48,5 | 50 | 50,5 | 51,5 |
| 38 | 1.082 | 49,4±1,7 | 46 | 47 | 48,5 | 49,5 | 50,5 | 52 | 53 |
| 39 | 1.406 | 50,2±1,7 | 47 | 48 | 49 | 50 | 51 | 52 | 53,5 |
| 40 | 1.156 | 50,7±1,7 | 47,5 | 48,5 | 50 | 50,5 | 52 | 53 | 54 |
| 41 | 398 | 51,2±1,7 | 48 | 49 | 50 | 51,0 | 52,5 | 53,5 | 54,5 |
| 42 | 19 | 50,9±1,7 | 48 | 48 | 49,5 | 51 | 52,5 | 53 | |
| Perímetro craneal (cm) | |||||||||
| 35 | 61 | 32,8±1,4 | 28,9 | 31,1 | 32 | 33 | 34 | 34 | 35,1 |
| 36 | 137 | 33,5±1,1 | 30,6 | 32 | 33 | 33,5 | 34,3 | 35 | 35 |
| 37 | 417 | 34,1±1,2 | 31,8 | 32,5 | 33 | 34 | 35 | 35,5 | 36,2 |
| 38 | 1.077 | 34,6±1,1 | 32,5 | 33 | 34 | 34,5 | 35 | 36 | 36,8 |
| 39 | 1.398 | 34,8±1,1 | 33 | 33,5 | 34 | 35 | 35,5 | 36 | 37 |
| 40 | 1.150 | 35,1±1,1 | 33 | 34 | 34,5 | 35 | 36 | 36,5 | 37 |
| 41 | 395 | 35,3±1,1 | 33 | 34 | 34,5 | 35 | 36 | 36,5 | 37,5 |
| 42 | 19 | 35,3±1 | 32,5 | 34 | 35 | 35,5 | 36 | 36,5 | |
DE: desviación estándar.
Datos antropométricos de las niñas según edad gestacional (EG)
| EG | n | Media±DE | P3 | P10 | P25 | P50 | P75 | P90 | P97 |
| Peso (g) | |||||||||
| 35 | 108 | 2.480±360 | 1.748 | 2.028 | 2.243 | 2.440 | 2.771 | 2.931 | 3.162 |
| 36 | 371 | 2.650±362 | 1.877 | 2.242 | 2.450 | 2.635 | 2.850 | 3.119 | 3.393 |
| 37 | 961 | 2.867±367 | 2.184 | 2.403 | 2.622 | 2.870 | 3.098 | 3.320 | 3.601 |
| 38 | 2.982 | 3.059±360 | 2.406 | 2.619 | 2.812 | 3.050 | 3.290 | 3.509 | 3.762 |
| 39 | 4.463 | 3.203±357 | 2.575 | 2.756 | 2.952 | 3.190 | 3.435 | 3.665 | 3.900 |
| 40 | 3.860 | 3.317±370 | 2.660 | 2.860 | 3.060 | 3.304 | 3.556 | 3.785 | 4.072 |
| 41 | 1.481 | 3.401±389 | 2.672 | 2.930 | 3.134 | 3.395 | 3.653 | 3.896 | 4.158 |
| 42 | 146 | 3.413±357 | 2.740 | 3.010 | 3.156 | 3.404 | 3.585 | 3.887 | 4.261 |
| Talla (cm) | |||||||||
| 35 | 38 | 46,2±1,6 | 43,1 | 43,5 | 45 | 46,5 | 47,5 | 48,6 | 49 |
| 36 | 134 | 46,8±1,7 | 43,5 | 45 | 46 | 47 | 48 | 49 | 50 |
| 37 | 350 | 47,7±1,8 | 44 | 45 | 47 | 48 | 49 | 50 | 51 |
| 38 | 1.062 | 48,5±1,7 | 45 | 46,5 | 47,5 | 48,5 | 49,5 | 50,5 | 51,5 |
| 39 | 1.353 | 49,3±1,7 | 46 | 47 | 48 | 49 | 50,5 | 51,5 | 52,5 |
| 40 | 1.029 | 49,9±1,6 | 46,5 | 48 | 49 | 50 | 51 | 52 | 53 |
| 41 | 407 | 50,4±1,7 | 47,5 | 48 | 49 | 50 | 51,5 | 52,5 | 53,9 |
| 42 | 15 | 49,7±1,8 | 47 | 47,3 | 48,5 | 50 | 50,5 | 52,8 | |
| Perímetro craneal (cm) | |||||||||
| 35 | 38 | 32,8±1,1 | 30,6 | 31,5 | 31,9 | 33 | 33,6 | 34,1 | 34,9 |
| 36 | 134 | 33±1,2 | 30,1 | 31,5 | 32,5 | 33 | 34 | 34,5 | 35,5 |
| 37 | 348 | 33,6±1,2 | 31,5 | 32 | 33 | 33,5 | 34,4 | 35 | 36 |
| 38 | 1.053 | 34±1,1 | 32 | 32,5 | 33 | 34 | 34,5 | 35,5 | 36 |
| 39 | 1.347 | 34,2±1,1 | 32 | 33 | 33,5 | 34 | 35 | 35,5 | 36 |
| 40 | 1.022 | 34,5±1 | 32,5 | 33 | 34 | 34,5 | 35 | 36 | 36,5 |
| 41 | 404 | 34,7±1 | 32,5 | 33,5 | 34 | 35 | 35,5 | 36 | 36,5 |
| 42 | 15 | 34,5±1,2 | 33 | 33 | 33,5 | 34 | 35,5 | 36,2 | |
DE: desviación estándar.
Comparación de los valores medios de peso, longitud y perímetro occipitofrontal al nacer según sexo y edad gestacional (EG)
| EG (semanas) | Niño | Niña | Diferencia (g) | p |
| Peso medio (g) | ||||
| 35 | 2.516 | 2.480 | 36 | NS |
| 36 | 2.796 | 2.650 | 146 | <0,0001 |
| 37 | 2.994 | 2.867 | 127 | <0,0001 |
| 38 | 3.209 | 3.059 | 150 | <0,0001 |
| 39 | 3.346 | 3.203 | 143 | <0,0001 |
| 40 | 3.460 | 3.317 | 143 | <0,0001 |
| 41 | 3.548 | 3.401 | 147 | <0,0001 |
| 42 | 3.604 | 3.413 | 191 | <0,0001 |
| Longitud media (cm) | ||||
| 35 | 46 | 46,2 | 0,2 | NS |
| 36 | 47,5 | 46,8 | 0,7 | 0,0015 |
| 37 | 48,4 | 47,7 | 0,7 | <0,001 |
| 38 | 49,4 | 48,5 | 0,9 | <0,001 |
| 39 | 50,2 | 49,3 | 0,9 | <0,001 |
| 40 | 50,7 | 49,9 | 0,8 | <0,001 |
| 41 | 51,2 | 50,4 | 0,9 | <0,001 |
| 42 | 50,9 | 49,7 | 1,2 | 0,055 |
| Perímetro occipitofrontal (cm) | ||||
| 35 | 32,8 | 32,8 | 0 | NS |
| 36 | 33,5 | 33 | 0,5 | 0,0004 |
| 37 | 34,1 | 33,6 | 0,5 | <0,0001 |
| 38 | 34,6 | 34 | 0,6 | <0,0001 |
| 39 | 34,8 | 34,2 | 0,6 | <0,0001 |
| 40 | 35,1 | 34,5 | 0,6 | <0,0001 |
| 41 | 35,3 | 34,7 | 0,6 | <0,0001 |
| 42 | 35,3 | 34,5 | 0,8 | 0,051 |
NS: sin significación estadística.
Las curvas suavizadas según los valores de media y DE se muestran en la figura 1 (niños) y la figura 2 (niñas). Se han validado entre las semanas 35 y 42. En edades gestacionales inferiores, la muestra poblacional es insuficiente para la mayoría de los parámetros antropométricos analizados.
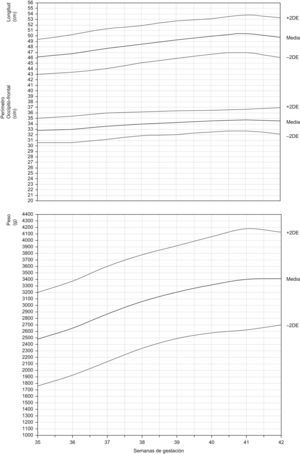
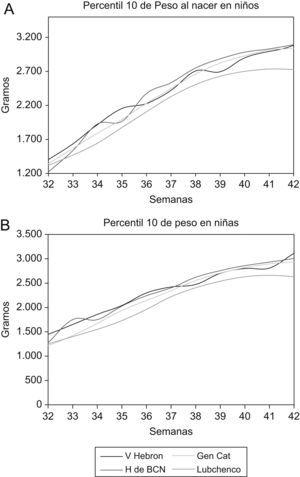
En la figura 3 se muestra la representación gráfica del percentil 10 de peso al nacer en niños y niñas de la población estudiada, junto con los resultados publicados por Lubchenco et al1, Carrascosa et al9 y la Generalitat de Catalunya15.
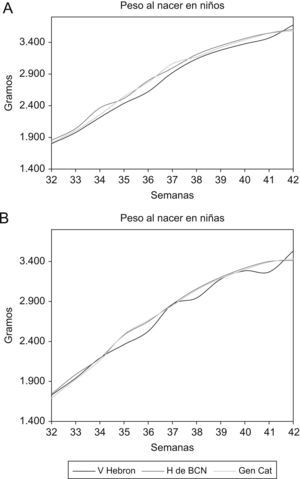
Cuando se comparan los valores obtenidos en nuestro estudio con los de la población seleccionada en el Hospital de la Vall d’Hebron de Barcelona por Carrascosa et al9, se observa una tendencia a valores medios de peso al nacer mayores en nuestra población, con significación estadística a partir de la semana 35 de gestación en ambos sexos, excepto en la semana 42. Lo mismo ocurre al compararlos con los datos obtenidos de la población general publicados por la Generalitat de Catalunya15 a partir de la semana 38. (tabla 4 y fig. 4).
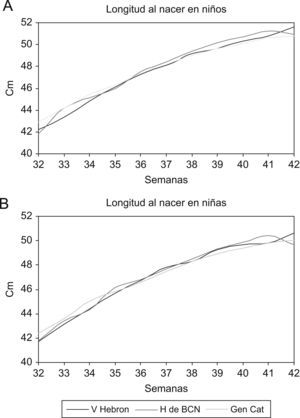
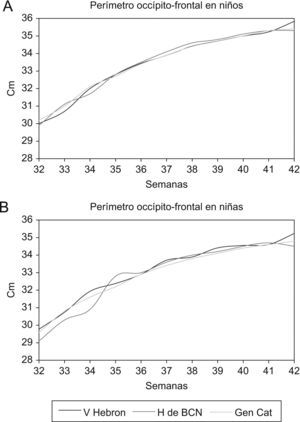
Comparación de los valores de media aritmética de peso, longitud y perímetro occipitofrontal al nacer, en el Hospital de Barcelona (H de BCN), Hospital Infantil Vall d’Hebron9 (V Hebron) y los datos de la población catalana publicados por la Generalitat de Catalunya15 (GenCat)
| Semanas | n | V Hebron, media±DE | p | n | H de BCN, media±DE | p | n | GenCat, media±DE | |
| Peso (g) | |||||||||
| Niños | 35 | 112 | 2.435±227 | 0,0488 | 163 | 2.516±390 | NS | 1.845 | 2.544±446 |
| Niñas | 35 | 103 | 2.362±240 | 0,0058 | 108 | 2.480±360 | NS | 1.425 | 2.489±460 |
| Niños | 36 | 96 | 2.621±284 | <0,0001 | 405 | 2.796±362 | NS | 3.954 | 2.770±432 |
| Niñas | 36 | 76 | 2.527±186 | 0,0041 | 371 | 2.650±362 | NS | 3.167 | 2.663±427 |
| Niños | 37 | 90 | 2.921±439 | NS | 1.090 | 2.994±390 | NS | 10.037 | 2.972±425 |
| Niñas | 37 | 71 | 2.863±371 | NS | 961 | 2.867±367 | NS | 8.447 | 2.851±413 |
| Niños | 38 | 126 | 3.137±369 | 0,0345 | 3.151 | 3.209±375 | <0,0001 | 23.911 | 3.171±407 |
| Niñas | 38 | 128 | 2.945±359 | 0,0005 | 2.982 | 3.059±360 | NS | 20.411 | 3.045±392 |
| Niños | 39 | 244 | 3.276±428 | 0,0048 | 4.684 | 3.346±375 | <0,0001 | 39.807 | 3.320±396 |
| Niñas | 39 | 246 | 3.180±373 | NS | 4.463 | 3.203±357 | 0,013 | 36.967 | 3.188±384 |
| Niños | 40 | 268 | 3.375±395 | 0,0004 | 4.048 | 3.460±382 | 0,0006 | 38.311 | 3.437±406 |
| Niñas | 40 | 243 | 3.285±355 | NS | 3.860 | 3.317±370 | 0,0091 | 36.743 | 3.300±387 |
| Niños | 41 | 158 | 3.467±398 | 0,0165 | 1.486 | 3.548±404 | NS | 19.509 | 3.541±419 |
| Niñas | 41 | 124 | 3.269±397 | 0,0003 | 1.481 | 3.401±389 | NS | 18.568 | 3.392±396 |
| Niños | 42 | 56 | 3.675±459 | NS | 148 | 3.604±396 | NS | 2.793 | 3.580±428 |
| Niñas | 42 | 32 | 3.532±401 | NS | 146 | 3.413±357 | NS | 2563 | 3.437±402 |
| Longitud (cm) | |||||||||
| Niños | 35 | 112 | 46,09±1,32 | NS | 62 | 46±2,1 | NS | 1.823 | 46,3±2,4 |
| Niñas | 35 | 103 | 45,66±1,32 | 0,44 | 38 | 46,2±1,6 | NS | 1.357 | 45,8±2,5 |
| Niños | 36 | 96 | 47,29±1,43 | NS | 138 | 47,5±1,9 | NS | 3.988 | 47,3±2,4 |
| Niñas | 36 | 76 | 46,71±1,28 | NS | 134 | 46,8±1,7 | NS | 3.227 | 46,6±2,3 |
| Niños | 37 | 90 | 48,08±2,39 | NS | 417 | 48,4±1,9 | NS | 10.098 | 48,2±2,1 |
| Niñas | 37 | 71 | 47,84±1,49 | NS | 350 | 47,7±1,8 | NS | 8.641 | 47,5±2,1 |
| Niños | 38 | 126 | 49,19±1,37 | NS | 1.082 | 49,4±1,7 | 0,0012 | 24.584 | 49±2 |
| Niñas | 38 | 128 | 48,32±1,44 | NS | 1.062 | 48,5±1,7 | 0,0008 | 21.110 | 48,3±1,9 |
| Niños | 39 | 244 | 49,63±2,04 | <0,0001 | 1.406 | 50,2±1,7 | <0,0001 | 40.359 | 49,6±2 |
| Niñas | 39 | 246 | 49,24±1,54 | NS | 1.353 | 49,3±1,7 | <0,0001 | 37.501 | 48,9±1,9 |
| Niños | 40 | 268 | 50,33±1,59 | 0,0012 | 1.156 | 50,7±1,7 | <0,0001 | 38.689 | 50,1±2 |
| Niñas | 40 | 243 | 49,68±1,66 | 0,0559 | 1.029 | 49,9±1,6 | <0,0001 | 37.260 | 49,4±1,9 |
| Niños | 41 | 158 | 50,8±1,72 | 0,0129 | 398 | 51,2±1,7 | <0,0001 | 19.712 | 50,6±2 |
| Niñas | 41 | 124 | 49,8±1,42 | 0,0004 | 407 | 50,4±1,7 | <0,0001 | 19.071 | 49,8±1,4 |
| Niños | 42 | 56 | 51,6±1,88 | NS | 19 | 50,9±1,7 | NS | 2.748 | 50,8±2 |
| Niñas | 42 | 32 | 50,65±1,73 | NS | 15 | 49,7±1,8 | NS | 2.555 | 50±2,1 |
| Perímetro occipitofrontal (cm) | |||||||||
| Niños | 35 | 112 | 32,79±0,83 | NS | 62 | 32,8±1,4 | NS | 1.768 | 32,7±1,6 |
| Niñas | 35 | 103 | 32,38±0,79 | 0,0015 | 38 | 32,8±1,1 | 0,0308 | 1.308 | 32,2±1,7 |
| Niños | 36 | 96 | 33,44±0,87 | NS | 138 | 33,5±1,1 | NS | 3.812 | 33,4±1,6 |
| Niñas | 36 | 76 | 32,9±0,74 | NS | 134 | 33±1,2 | NS | 3.063 | 32,9±1,6 |
| Niños | 37 | 90 | 33,89±1,14 | NS | 417 | 34,1±1,2 | NS | 9.659 | 33,9±1,5 |
| Niñas | 37 | 71 | 33,7±0,95 | NS | 348 | 33,6±1,2 | 0,0087 | 8.248 | 33,4±1,4 |
| Niños | 38 | 126 | 34,42±1,03 | NS | 1.082 | 34,6±1,1 | NS | 23.446 | 34,4±1,4 |
| Niñas | 38 | 128 | 33,89±0,87 | NS | 1.053 | 34±1,1 | <0,0001 | 20.159 | 33,8±1,4 |
| Niños | 39 | 244 | 34,71±1,09 | NS | 1.406 | 34,8±1,1 | 0,0044 | 38.515 | 34,7±1,3 |
| Niñas | 39 | 246 | 34,41±0,98 | 0,0052 | 1.347 | 34,2±1,1 | 0,0053 | 35.659 | 34,1±1,3 |
| Niños | 40 | 268 | 35,02±1,02 | NS | 1.156 | 35,1±1,1 | 0,0097 | 37.020 | 35±1,3 |
| Niñas | 40 | 243 | 34,55±0,92 | NS | 1.022 | 34,5±1 | 0,0148 | 35.612 | 34,4±1,3 |
| Niños | 41 | 158 | 35,23±0,98 | NS | 398 | 35,3±1,1 | NS | 18.955 | 35,3±1,3 |
| Niñas | 41 | 124 | 34,6±1,01 | NS | 404 | 34,7±1 | NS | 18.336 | 34,6±1,3 |
| Niños | 42 | 56 | 35,83±1,2 | NS | 19 | 35,3±1,1 | NS | 2.678 | 35,4±1,4 |
| Niñas | 42 | 32 | 35,23±1,06 | 0,04 | 15 | 34,5±1,2 | NS | 2.466 | 34,8±1,3 |
DE: desviación estándar; NS: sin significación estadística.
En cuanto a los valores de longitud al nacer y de perímetro occipitofrontal de la población estudiada, muestran tendencias similares respecto a las otras dos poblaciones referidas. Los valores de longitud son ligeramente mayores, pero con significación estadística en ambos sexos a partir de la semana 39 en el Vall d’Hebron y de la 38 en la población general de Cataluña (tabla 4 y fig. 5).
Los valores medios del perímetro occipitofrontal también son ligeramente mayores en nuestra población, pero sin significación estadística, excepto para niñas de 35, 39 y 42 semanas, comparadas con la población del Vall d’Hebron, y mayor significación estadística entre las semanas 37 y 40 en comparación con la población de Cataluña (tabla 4 y fig. 6).
Gráfica de los valores medios de perímetro occipitofrontal al nacer en relación con la edad gestacional en los niños (A) y niñas (B) nacidos en el Hospital de Barcelona (H de BCN), Hospital Vall d’Hebron9 (V Hebron) y en la población catalana publicados por la Generalitat de Catalunya15 (GenCat).
¿Tiene sentido realizar unas curvas de crecimiento intrauterino propias? La respuesta es compleja, pero creemos que, después de una revisión exhaustiva de la literatura y a la vista de nuestro análisis, parece justificada.
La recogida de datos fidedignos, aparentemente tan sencilla como es la que nos ocupa, parece exenta de dificultades y, sin embargo, las hay y numerosas. La valoración de la edad gestacional comporta problemas singulares, especialmente en ambientes sociales más desfavorecidos con escaso control de la embarazada. Incluso en el supuesto de que sea conocida la fecha de la última menstruación y la concordancia con los datos obtenidos por el control ecográfico, la referencia de la edad gestacional varía según los autores. Unos cuentan semanas «redondeadas»18–20, otros contabilizan a partir del cuarto día de la semana en curso y antes del tercero de la siguiente21, y para la mayoría, incluidos nosotros, por semanas cumplidas.
Otro factor a considerar es la selección de la muestra. Prácticamente, no hay dos trabajos con criterios idénticos a la hora de seleccionar a la población analizada. Incluir sólo los embarazos con feto único parece un criterio bastante generalizado, pero no universal, a pesar de que el crecimiento intrauterino y posnatal hasta los 4 años se ha mostrado significativamente diferente en las gestaciones múltiples22. Distinguir por sexo se ha utilizado sólo en algunas publicaciones3, a pesar de mostrar todas ellas, incluida la nuestra, que hay diferencias significativas en todos los parámetros antropométricos estudiados19, especialmente a partir de la semana 35, y con tendencia a ser mayores cuanto mayor es la edad gestacional. Las poblaciones seleccionadas son recién nacidos de un solo centro, el nuestro, por ejemplo, o de múltiples hospitales del mismo país, se refieren a todos los nacidos o sólo a los ingresados en unidades neonatales19. Resulta curioso observar que, después de aducir la altitud sobre el nivel del mar de Denver en las curvas de Lubchenco como factor diferenciador, se haya publicado resultados no discordantes con ellas en poblaciones a nivel del mar19. Sin embargo, parece claro que estas curvas ya no son aplicables, en la actualidad, para nuestra población si definimos el percentil 10 como límite inferior de normalidad para cada edad gestacional (fig. 3).
La exclusión de los recién nacidos muertos es casi unánime, pero no absoluta20. La exclusión de niños con malformaciones, con criterios dispares1,7–9,19, está justificada por diferentes autores como causa conocida de crecimiento intrauterino restringido. Sin embargo, debe contemplarse la posibilidad de que otras anomalías o enfermedades congénitas y/o genéticas no excluidas puedan pasar inicialmente inadvertidas y ser también causa de bajo peso al nacer. Algunas publicaciones excluyen a hijos de madres con determinadas enfermedades durante el embarazo por considerar que también son causa conocida de un crecimiento intrauterino anómalo1,7–9,21. Ejemplo son la diabetes, la enfermedad hipertensiva del embarazo, el alcoholismo, la drogadicción. O, simplemente, excluyen a quienes les parecen demasiado grandes o demasiado pequeños para su edad gestacional o discordantes con su apreciación clínica1. Creemos que es extraordinariamente difícil establecer criterios de exclusión a fin de obtener curvas de crecimiento «óptimas» o «normales», «representativas» de una población, tras pretender eliminar multitud de factores, algunos conocidos y otros no, que pueden incidir en el crecimiento y la nutrición fetales4,12,16,23–25. En nuestro estudio, se decidió hacer un análisis basado en una población sin exclusiones por enfermedades maternas, del embarazo, fetales o neonatales, de los recién nacidos vivos consecutivos, fruto de embarazo único, de raza caucásica y separados por sexo. El estudio poblacional más homogéneo respecto al nuestro es el de la Generalitat de Catalunya15. Las diferencias que hallamos entre ambas poblaciones pueden reflejar una realidad socioeconómica distinta, expresada, principalmente, en el mayor peso al nacer, probablemente debido a la atención a la embarazada y a las condiciones socioeconómicas de una población más favorecida. A resaltar que, cuando se compara nuestra población con la del Hospital de la Vall d’Hebron de Barcelona, estas diferencias se mantienen. El factor socioeconómico debe pesar más que la selección realizada en el estudio de Carrascosa et al9, puesto que excluyen todas las enfermedades materna, fetal o neonatal reconocidas como probables causas de un retraso en el crecimiento intrauterino. Aquí cabe hacer mención, sin embargo, de los resultados mostrados por los mismos autores cuando comparan a la población autóctona con la inmigrante26. Resulta sorprendente que, contando con los factores raciales, a pesar de los factores socioeconómicos razonablemente considerados como desfavorables en esta población, muestren valores antropométricos mayores que los de una población autóctona muy seleccionada en cuanto a exenta de enfermedad reconocida. Quizá tenga algún papel la heterogeneidad de las poblaciones comparadas.
Las menores diferencias existentes en la longitud y, especialmente, el perímetro occipitofrontal, con respecto al peso en las poblaciones comparadas, podría especularse que se deben a que este parámetro es el más afectado en los casos de retraso de crecimiento intrauterino, especialmente el del tercer trimestre, ya que el feto preserva, siempre que le es posible, el crecimiento craneal ante una situación de hipoxia crónica intrauterina.
Otro punto de discusión es el tamaño de la muestra analizada y la metodología. Es evidente que, incluso en trabajos prospectivos, la utilización de una u otra metodología en la obtención de los datos antropométricos explica que las variaciones puedan ser muy significativas27. Cuanto menor es el tamaño de la muestra, mayor es la repercusión de los sesgos en la interpretación de los resultados. Llama la atención que una de las curvas de referencia más usadas, como es la de Usher et al21, parte de una población extremadamente pequeña en cada grupo de edad gestacional. También llama la atención el corte de selección de población para determinadas edades gestacionales cuando se supera tamaños de muestra que se considera arbitrariamente suficientes, mientras se sigue recogiendo datos de otros de edades gestacionales más cortas1. Parece evidente que, en este tipo de análisis, cuanto mayor es la población, los errores metodológicos, especialmente mediante datos retrospectivos, influyen menos en los resultados. En nuestra población, se reconoce el escaso valor de los datos obtenidos en edades gestacionales cortas, con menos de 30 recién nacidos en cada grupo. La curva de peso obtenida a partir de las 35 semanas contiene una muestra que confiere valor estadístico, igual que para la longitud y el perímetro occipitofrontal.
Creemos que la heterogeneidad metodológica en la literatura revisada impide comparar adecuadamente los resultados con otros publicados. Únicamente nos sirven para mostrar que hay diferencias antropométricas neonatales en diferentes poblaciones, y la dificultad estriba en establecer si las diferencias existentes entre las diversas curvas de crecimiento intrauterino responden a diferencias metodológicas o, realmente, a diferencias interpoblacionales.
Para atribuir valor predictivo a los datos obtenidos hace falta establecer una línea de corte, de máximo y mínimo, y con ello determinar su probable repercusión, tanto por exceso como por defecto. En este último caso, esencialmente para el crecimiento intrauterino restringido, habitualmente relacionado con malnutrición fetal (no siempre evidente o excluyente) y la posible repercusión en la edad adulta, que favorece afecciones cardiovasculares, síndrome plurimetabólico, obesidad, diabetes e hipertensión10,13,25. En el establecimiento de estos límites también hay discrepancias metodológicas. Desde la publicación de Lubchenco et al1, muchos autores, especialmente en América del Norte, utilizan el percentil 10 y 90 como límites inferior y superior, respectivamente. Sin embargo, otros han definido el percentil 2,5, 3, 5 y hasta el 25 como el límite inferior de normalidad en sus poblaciones4. La OMS y la mayoría de los endocrinólogos4, cuando se refieren a crecimiento, llegan al consenso de utilizar 2 DE por encima y por debajo de la media como límites de la normalidad. En el presente trabajo se muestran los valores hallados en nuestra población en percentiles, media y DE.
El peso al nacer es únicamente una simple medida de corte sectorial sumativo, tomada al final de un período durante el cual el crecimiento es rápido pero no lineal17. Debe mostrarse un gran rigor cuando se habla de crecimiento intrauterino restringido o pequeño para su edad gestacional, términos que no son, obviamente, sinónimos a pesar de poder coexistir4,28. Para determinar un retraso de crecimiento intrauterino son precisas dos mediciones, como mínimo, en fechas suficientemente distantes28. Con los datos obtenidos al nacer, lo único que podemos aseverar es si son «pequeños» o «grandes» para lo esperado por su edad gestacional. Además, el crecimiento quizá debería referirse al parámetro longitud más que solamente al peso. Con todos los datos antropométricos podremos afirmar si un recién nacido es, según nuestra propia población, adecuado o no, para su edad gestacional, en peso, longitud y perímetro occipitofrontal. La armonía o disarmonía entre los tres parámetros se relacionan con etiologías y evoluciones distintas y con pronósticos también muy diferentes.
Como conclusiones, afirmaríamos que son necesarios más estudios, en nuestro medio, sobre los valores de normalidad según edad gestacional y sexo. Que estos valores cambian mucho entre los diferentes trabajos y que no es posible aclarar si es debido a las diferencias metodológicas o si se trata de características propias de cada población, especialmente cuando hay variedad étnica en ella26. Sería conveniente disponer de valores antropométricos obtenidos con una metodología robusta desde el punto de vista epidemiológico, actualizados periódicamente, y que reflejaran la realidad poblacional de la zona geográfica a la que se pertenece. A partir de ahí, con la máxima homogeneidad metodológica, realizar estudios comparativos para determinadas circunstancias poblacionales o de enfermedad.
A la Dra. Vicky Trenchs Sainz de la Maza y al Dr. Genis Carrasco por su colaboración en los estudios estadísticos.