Presentamos dos casos de incontinentia pigmenti diagnosticados en el período neonatal. Ambos consultaron por presencia de lesiones vesiculares diseminadas. Ninguno de los casos presentaba manifestaciones extradermatológicas en el momento del diagnóstico. El diagnóstico definitivo se realizó mediante biopsia cutánea. En la fase inicial las lesiones pueden ser similares a las producidas por virus del herpes simple, pero la distribución y evolución características permiten diferenciar los dos procesos. Es importante incluir este cuadro en el diagnóstico diferencial de los exantemas vesiculosos ya que el diagnóstico precoz permite un mejor tratamiento de las posibles alteraciones sistémicas asociadas.
We report two cases of incontinentia pigmenti diagnosed in the neonatal period. Both patients presented with disseminated vesicular lesions. Neither patient had extra-dermatological symptoms at diagnosis. The definitive diagnosis was established by cutaneous biopsy. In the initial phase of the disease, the lesions can be similar to those of herpes simplex infection, but characteristic distribution and clinical course allow the differential diagnosis to be established. This disease should be included in the differential diagnosis of vesicular rashes because early detection allows better management of the possible associated systemic manifestations.
La incontinentia pigmenti es un trastorno de los tejidos derivados del ectodermo y neuroectodermo1. Es poco frecuente, se transmite con herencia dominante ligada a X y afecta casi exclusivamente al sexo femenino2,3. Cursa con manifestaciones cutáneas que se presentan en cuatro estadios clínicos: vesicular, verrucoso, pigmentado y atrófico4. Asocia manifestaciones generales extradermatológicas en el 50–80 % de los casos5. La sospecha clínica del cuadro permite realizar un diagnóstico precoz y el pronóstico depende del tratamiento de las alteraciones sistémicas asociadas.
Presentamos dos casos de incontinentia pigmenti de diagnóstico precoz en el período neonatal.
Caso 1Niña de 3 días de vida, sin antecedentes de interés salvo infección materna por herpes simple tipo II aparentemente no activo durante el embarazo. Fue remitida a nuestro centro con sospecha de herpes neonatal, y estaba en tratamiento con aciclovir por presentar lesiones cutáneas vesiculosas diseminadas desde el momento del nacimiento. La niña estaba afebril, con buen apetito y sin otros síntomas acompañantes.
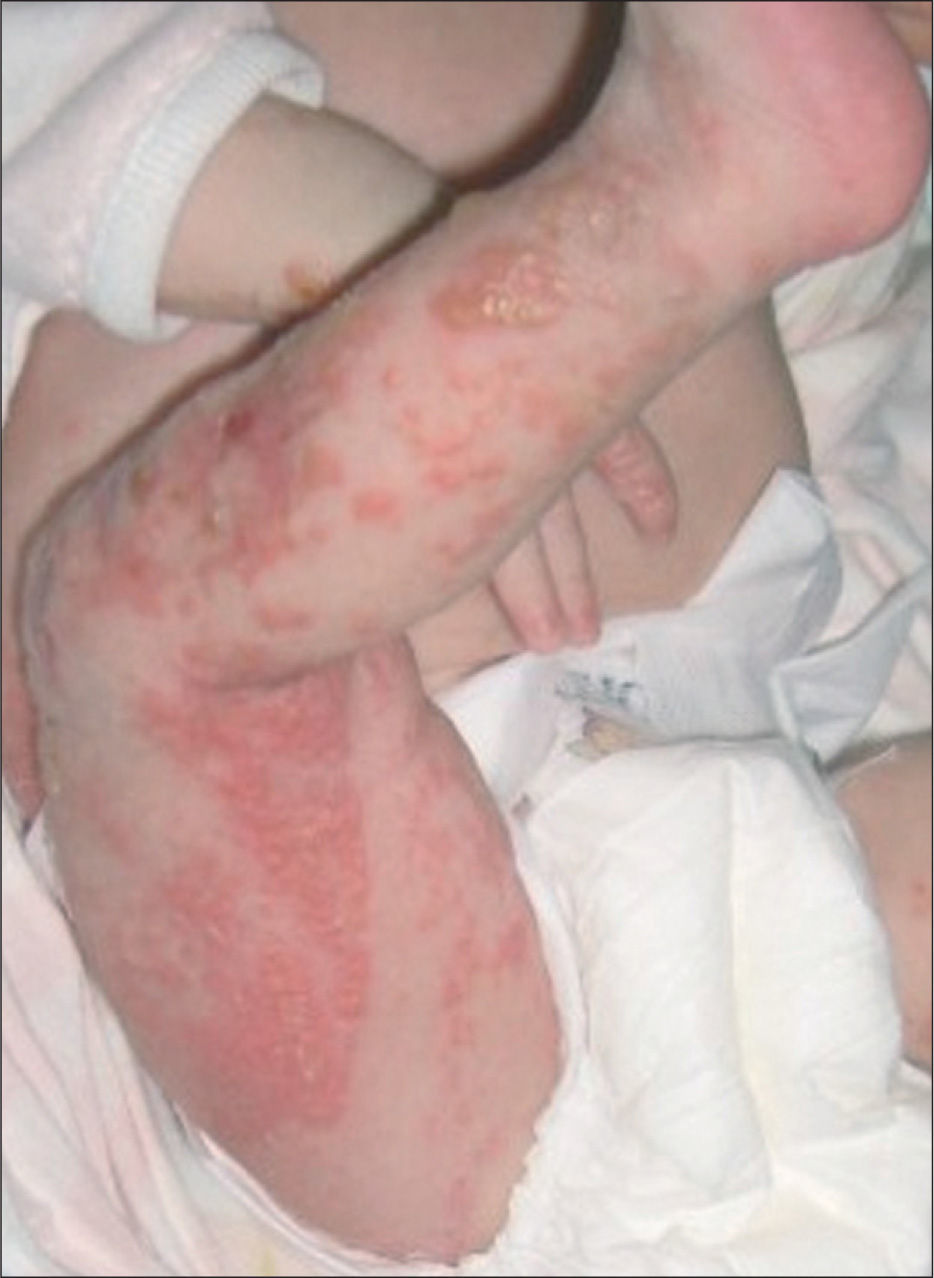
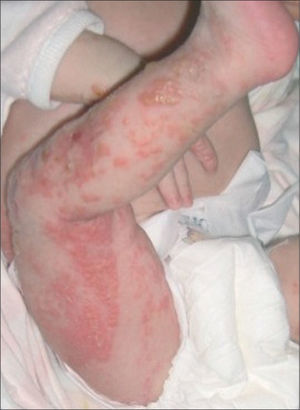
En la exploración física se detectaron lesiones vesiculares y descamativas en tronco y extremidades, de distribución lineal, con costras melicéricas de predominio en hemicuerpo derecho (fig. 1). Asimismo, se observaron cicatrices verrucosas en el cuero cabelludo. La niña presentaba buen estado general y el resto de la exploración era normal. La analítica sanguínea mostraba hemoglobina: 16,8g/dl; hematocrito: 50,8 %; 11.930 leucocitos/μl (47,6 % neutrófilos; 31,3 % linfocitos; 6,6 % monocitos; 12,7 % eosinófilos); plaquetas: 295.000/μl; proteína C reactiva (PCR): 1,5mg/l (normal < 5mg/l). El estudio bioquímico fue normal. Dados los antecedentes maternos y el aspecto vesiculoso de las lesiones, se mantuvo el tratamiento intravenoso con aciclovir y tópico con mupirocina en las lesiones con aspecto melicérico. El hemocultivo y el frotis de las lesiones fueron negativos. Se realizó biopsia cutánea dada la distribución lineal de las lesiones, lo que permitió el diagnóstico de incontinentia pigmenti. Se realizaron sendos estudios neurológico y oftalmológico que resultaron normales, salvo una pequeña zona isquémica en la retina temporal izquierda, que fue tratada con láser sin complicaciones.
Actualmente, la niña tiene 12 meses y evoluciona de forma favorable sin compliaciones.
Caso 2Niña de un día de vida, sin antecedentes obstétricos de interés. En la exploración al nacer se observan lesiones cutáneas vesiculares con base eritematosa y de distribución lineal en tronco y miembros. La niña presentaba buen estado general, con buen apetito y sin fiebre. Ante la distribución característica de las lesiones, la negatividad de los cultivos y la ausencia de alteraciones analíticas, salvo una discreta eosinofilia, se sospechó incontinentia pigmenti, que se confirmó mediante biopsia cutánea.
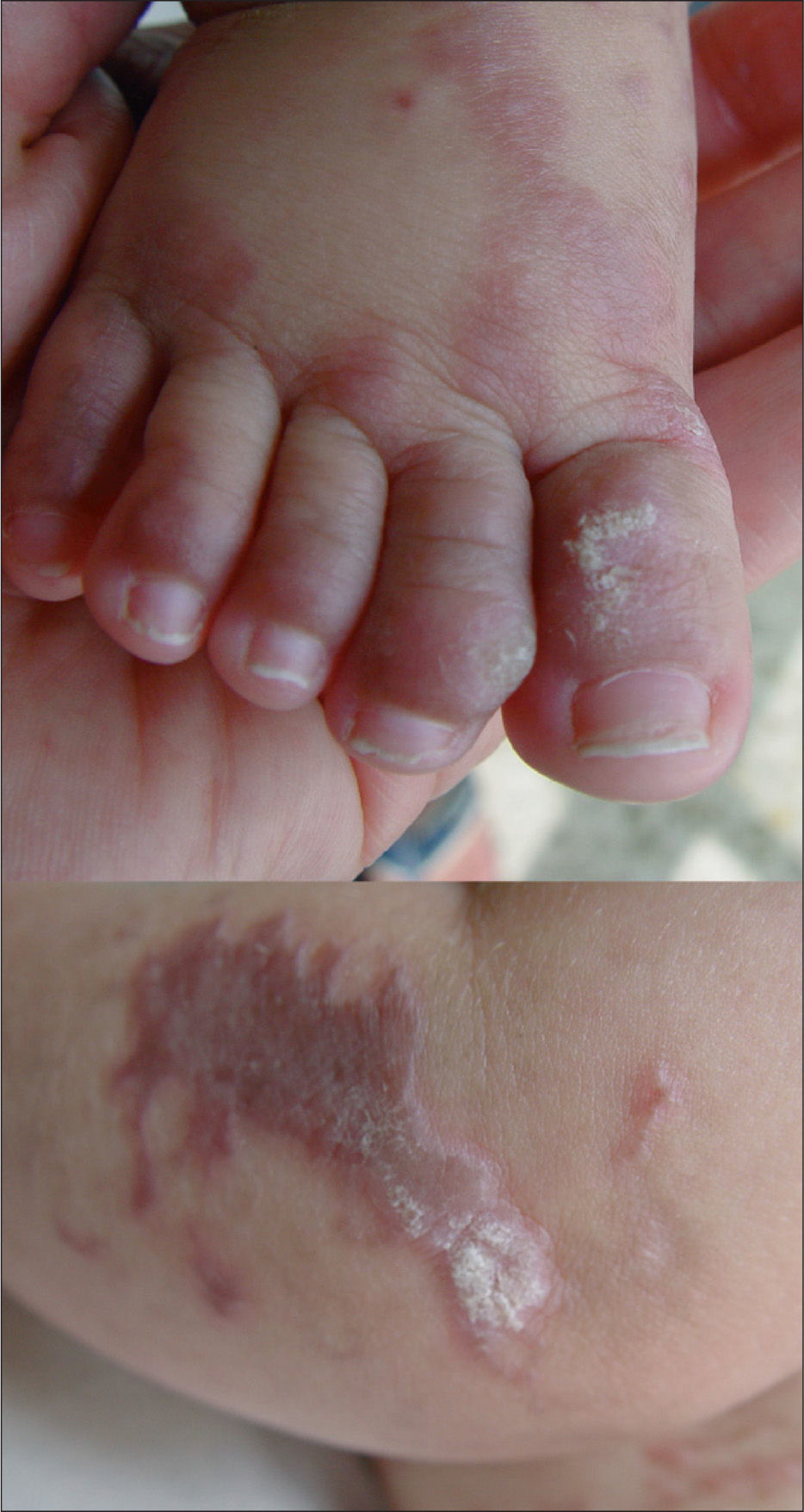
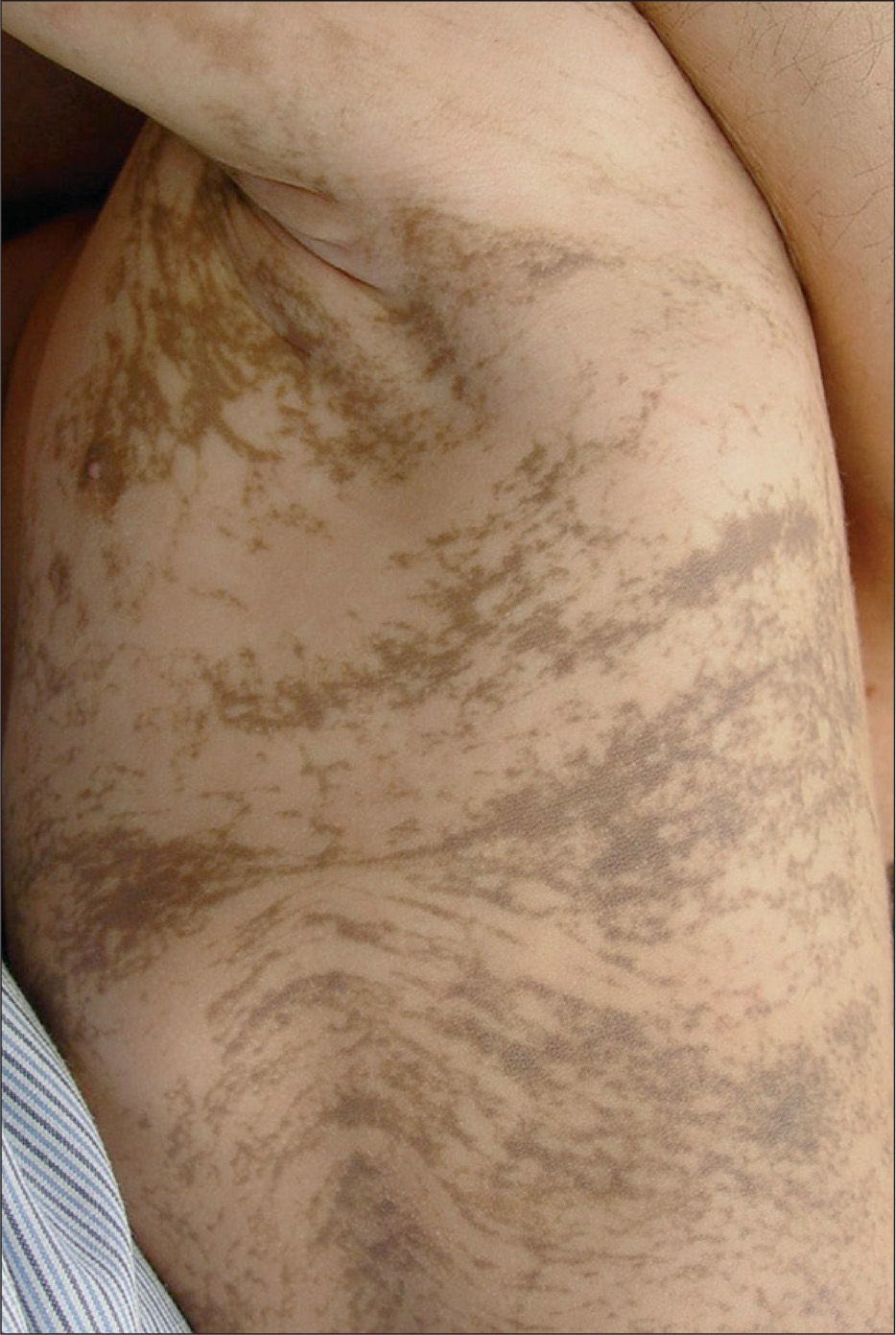
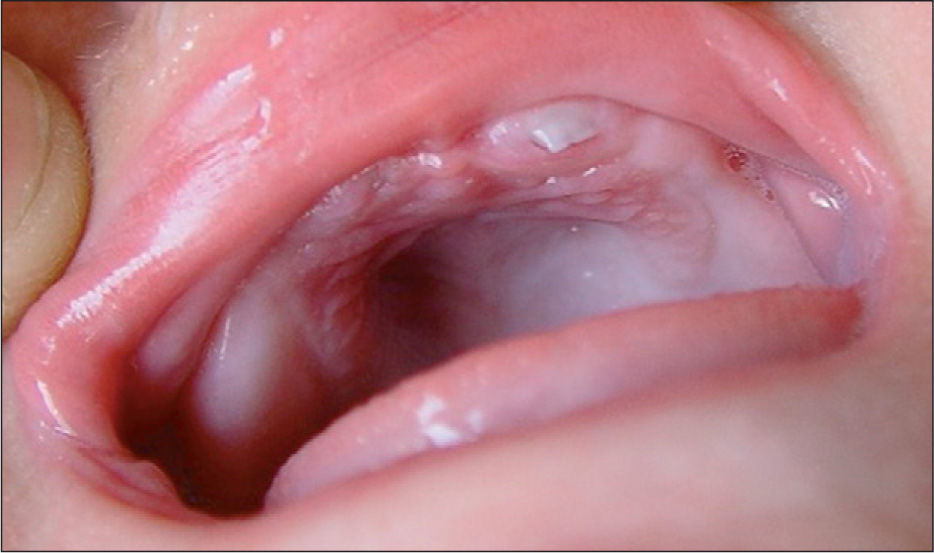
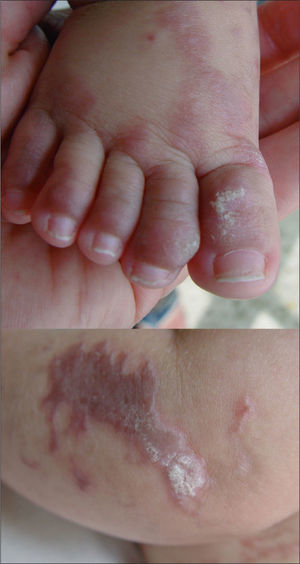
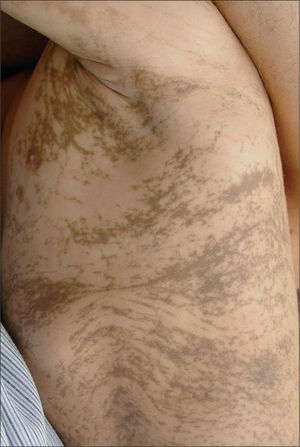
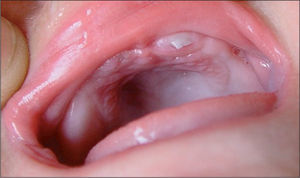
Las lesiones desarrollaron progresivamente un aspecto verrucoso con liquenificación (fig. 2). Actualmente, a los 3 años de edad, la paciente presenta lesiones pigmentadas de distribución lineal en tronco y extremidades (fig. 3). En cuanto a las manifestaciones extradermatológicas, se objetivó displasia dentaria a los 6 meses de vida (fig. 4), con estudios neurológicos y oftalmológicos normales.
DiscusiónLa incontinentia pigmenti es una genodermatosis del neuroectodermo poco frecuente2,4. Se produce por mutaciones en el gen NEMO localizado en el cromosoma Xq285,6 y que interviene en la protección celular contra la apoptosis5. La herencia de esta enfermedad es dominante ligada a X5,7. En el 98 % de los casos afecta al sexo femenino3, ya que suele ser mortal en niños2,4. Los pocos casos descritos en varones suelen ser niños con síndrome de Klinefelter1.
La manifestación clínica más característica es la cutánea, aunque también produce alteraciones en otros tejidos. Las lesiones cutáneas se presentan en cuatro estadios evolutivos4,5. El primero es el estadio inflamatorio, caracterizado por eritema y vesiculación lineal y que suele aparecer en las primeras 2 semanas de vida. El segundo estadio es el verrucoso, con lesiones liquenificadas, de aparición entre la segunda y la sexta semana de vida. Con los años se desarrolla la fase hiperpigmentada con lesiones café con leche o grisáceas. Por último, generalmente después de la adolescencia, aparece la fase atrófica. El 50-80 % de los casos se acompañan de alteraciones extradermatológicas5 que afectan a otros tejidos derivados del neuroectodermo. La mayoría de los pacientes desarrollan algún grado de displasia dental (anodontia, dientes cónicos, retraso en la erupción dentaria) y en algunos casos existe displasia esquelética5. Las alteraciones neurológicas son también frecuentes (30–50%)5,6,8, y pueden aparecer en forma de alteraciones isquémicas o de desmielinización en la resonancia magnética sin repercusión clínica, epilepsia, retraso psicomotor, parálisis espástica o ataxia. Marcan el pronóstico de la enfermedad y hasta en el 7,5 % de los casos llegan a ser lesiones graves6,8. Otro tipo de manifestaciones frecuentes en estos pacientes son las oculares (20 %)1,3,5, especialmente estrabismo, hipopigmentación retiniana, retinopatía proliferativa y cataratas; llegan a ser graves en el 8 % de los casos8.
El diagnóstico se realiza mediante biopsia cutánea que revelará pigmento libre, melanófagos y eosinófilos en la dermis, papilomatosis con inflamación perivascular en la epidermis y una capa basal irregularmente pigmentada5. En la analítica sanguínea el hallazgo más frecuente es la leucocitosis con eosinofilia1,2.
El pronóstico depende del grado de alteración neurológica y ocular, de manera que es de buen pronóstico la ausencia de estas manifestaciones1. Como el tipo de evolución de estos pacientes depende del control evolutivo de las alteraciones sistémicas asociadas, el diagnóstico precoz es esencial y lo más importante para llegar a éste es la sospecha clínica. Sin embargo, cada estadio de la enfermedad tiene su propio diagnóstico diferencial (herpes simple, varicela zóster, candidiasis o sífilis congénita, impétigo, dermatitis herpetiforme) y esto retrasa el diagnóstico. De ahí la importancia de realizar una biopsia cutánea ante lesiones vesiculares atípicas.
Uno de los cuadros a los que se asemeja la incontinentia pigmenti es la infección por herpes simple. Un retraso en el diagnóstico de esta infección podría suponer consecuencias fatales en un neonato por este motivo consideramos importante iniciar tratamiento con aciclovir hasta descartar dicha infección en niños de riesgo como el del caso presentado, cuya madre tenía antecedentes de infección genital por herpes. Además, existe la posibilidad de la asociación de los dos cuadros, y se han descrito casos de infección por virus del herpes simple en recién nacidos con incontinentia pigmenti6.
El tratamiento de esta enfermedad es sintomático, controlando las alteraciones sistémicas asociadas.
En conclusión, la incontinentia pigmenti es una enfermedad genética potencialmente grave que requiere un diagnóstico precoz y un seguimiento multidisciplinario del paciente de por vida. La sospecha clínica es fundamental para llegar al diagnóstico.