Barcelona, 29-30 de octubre de 2004
Pósters
CARDIOLOGIA
Contrapulsación intraaórtica en el paciente pediátrico
A. Sánchez Galindoa, C. Ramil Fragaa, F. Portela Torrónb, C. Medrano Lópezb, F. Rueda Núñezb, J. Fuentes Carballala, R. Borrajo Prola, C. Zavanella Bottab y E. Quiroga Ordóñeza
aUCIP y bÁrea Infantil del Corazón. Complejo Hospitalario Universitario Juan Canalejo. La Coruña. España.
Introducción: La contrapulsación intraaórtica (CPIA) es una asistencia cardiovascular mecánica, cuya utilización, a diferencia con el adulto, no está extendida en el paciente pediátrico. Los beneficios de esta asistencia se basan en el aumento de las presiones de perfusión coronaria y sistémica y en la reducción del trabajo ventricular izquierdo y el consumo miocárdico de oxígeno.
Objetivo: Analizar nuestra experiencia con la CPIA en pediatría.
Material y método: Se utilizó en 4 niños de 3, 3, 6 y 9 años que sufrían un cuadro de shock cardiogénico refractario con FE < 20 % y fallo predominante del ventrículo sistémico. Las cardiopatías subyacentes eran: miocarditis por Epstein-Barr, cardiopatía compleja (L-TGA, Epstein, IT grave), postoperatorio de endocarditis aórtica y miocardiopatía dilatada. En todos los casos se utilizó un balón Arrow de 19 cm y 7F. El acceso arterial fue percutáneo.
Resultados: La CPIA inicialmente estabilizó a 3 de los 4 pacientes. En los primeros 3 casos se constató un aumento del gasto urinario, recuperación del equilibrio acidobásico y disminución de aminas (dos destetados a los 2 y 14 días y el paciente con MCD trasplantado a las 72 h). El paciente con L-TGA sufrió un deterioro progresivo y falleció. El flujo Doppler esplácnico y renal demostró en todos los pacientes un patrón de perfusión diastólico de contrapulsación eficaz. No hubo otras complicaciones relacionadas con la CPIA salvo 2 casos de neuropatía periférica transitoria.
Conclusiones: La CPIA es un instrumento útil para manejar el fallo ventricular sistémico pediátrico refractario a aminas. Puede considerarse como una alternativa de asistencia mecánica sencilla y con posibilidad de uso prolongado. Previene el deterioro ventricular y se debe iniciar antes de que la función ventricular no pueda sostener el gasto cardíaco.
Evolución postoperatoria de la cirugía cardíaca en seis meses
Y. López Fernández, J. Gil Antón, J. Latorre García, J. López Bayón, J. Pilar Orive, P. Postigo Martín y M.T. Hermana Tezanos
UCIP. Hospital de Cruces. Bilbao. España.
Objetivos: Analizar la evolución postoperatoria de las cardiopatías congénitas en nuestra Unidad.
Metodología: Se recogieron datos referentes al curso postoperatorio de los pacientes intervenidos de enero a junio de 2004. Además de datos generales del paciente, estancia y mortalidad en la unidad de cuidados intensivos (UCIP), se registraron el tipo de intervención, situación al ingreso, clínica, monitorización, laboratorio, tratamiento y complicaciones.
Resultados: Se han estudiado 46 evoluciones postoperatorias correspondientes a 44 pacientes con edad media de 32 meses, 89 % de ellas cirugía extracorpórea. La estancia media en la UCIP fue de 6 días, y la mortalidad del 9 %. Las cardiopatías intervenidas se agrupan en: cortocircuitos izquierda-derecha 45 %, cianógenas 35 %, lesiones obstructivas 10 % y otras anomalías 10 %. Se reintervinieron 3 casos por lesiones residuales. Uno de ellos (CIV + CIA + HTP) falleció durante la reintervención; los otros tres fallecidos corresponden a cardiopatías cianógenas. En cuanto a la situación hemodinámica al ingreso, un 50 % presentó hipotensión arterial, y un 75 % precisó expansión de volemia. Recibieron soporte inotrópico más del 95 % de los pacientes, y el fármaco más utilizado fue la dopamina (70 %). El tiempo medio de ventilación mecánica fue de 2 días, y la complicación respiratoria más frecuente el derrame pleural (24 %). Presentaron hipopotasemia un 78 %, hipocalcemia un 56 % e hiperglucemia un 46 %. Sólo un 9 % de nuestros pacientes presentó insuficiencia renal aguda. Dos tercios presentaron algún tipo de arritmia; la anomalía más frecuente fue el ritmo nodal (40 %) seguido de un 27 % de taquicardia ectópica de la unión. Complicaciones hematológicas tuvieron el 28 % de los casos, siendo la más frecuente el excesivo sangrado que obligó a revisión quirúrgica en la mitad de ellos. Un 30 % presentó complicaciones infecciosas (26 % sepsis). En cuanto a la nutrición, un 48 % de los pacientes precisó alimentación enteral o parenteral.
Conclusiones: El postoperado de cirugía cardiovascular es un paciente complejo, consumidor de recursos, en el que no son raras las complicaciones diversas y graves. En nuestra serie destacaríamos la alta frecuencia de arritmias y alteraciones metabólicas. La mortalidad está en clara relación con el tipo de cardiopatía, siendo las cianógenas también en nuestra serie las más claramente asociadas a ella.
Tratamiento de rescate con terlipresina en el shock séptico refractario a aminas
E. Sánchez Valderrábanos, J.D. López Castilla, C. Montero Valladares, L. Santaló González, M. Carranza Conde, M. Muñoz Sáez, J. Soult Rubio, A. Tovaruela Santos, A. Romero Parreño y M. Loscertales Abril
UCIP. Servicio de Cuidados Críticos y Urgencias. Hospital Infantil Universitario Virgen del Rocío de Sevilla. España.
Introducción: Terlipresina es un análogo sintético de la vasopresina, que actúa disminuyendo la presión venosa portal, por su efecto vasoconstrictor local. Su indicación es el tratamiento de hemorragias digestivas secundarias a rotura de varices esofágicas. En los últimos años se ha comenzado a utilizar en el shock séptico con hipotensión refractaria a aminas.
Objetivo: Presentar los efectos producidos por la terlipresina en una niña de 8 años de edad y 35 kg de peso, con hipotensión refractaria a dosis elevadas de aminas, en el curso de shock tóxico por Estreptococo pyogenes.
Forma de uso: Al mantenerse en situación de shock refractario con dosis de dopamina de 40 m/kg/min, dobutamina 20 μg/kg/min y noradrenalina 0,5 μg/kg/min, al tercer día de ingreso, se inicia tratamiento intravenoso con terlipresina a 7 μg/kg (0,25 mg) la primera dosis. A las 5 h se administró nueva dosis de 7 μg/kg, continuando con 7 μg/kg/4 h, durante 2 días. Posteriormente se mantuvo tratamiento a dosis de 1 mg/24 h en perfusión intravenosa continua (1,2 μg/kg/h), 3 días más.
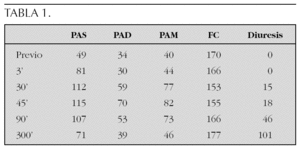
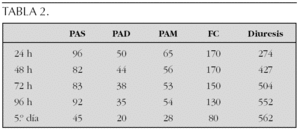
Resultados: La tabla 1 refleja los cambios producidos en la presión arterial sistólica (PAS), presión arterial diastólica (PAD), presión arterial media (PAM), frecuencia cardíaca (FC) y diuresis total en mililitros, tras la primera dosis de terlipresina. La tabla 2 muestra las cifras de PAS, PAD, PAM, FC y diuresis desde las 24 h hasta el final de tratamiento. Fue muerte al octavo día de ingreso por SFMO.
Comentarios: La terlipresina, administrada cada 4 h, produjo un aumento inmediato de la PAS, PAD y PAM. No produjo bradicardia, reinició y mantuvo diuresis. La perfusión continua posterior mantuvo cifras de PA dentro de la normalidad, y permitió mantener la hemofiltración venovenosa continua sin producir inestabilidad hemodinámica. La terlipresina debe ser considerada como una alternativa terapéutica a tener en cuenta en el tratamiento del shock séptico refractario.
Taquicardia paroxística supraventricular en el niño y lactante
M. Balaguer, J. Caritg, I. Jordán, S. Gala y A. Cueto
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: La taquicardia paroxística supraventricular (TPSV) es la segunda en frecuencia de las disrritmias cardíacas después de las extrasístoles. Se produce por un origen del estímulo cardíaco previo a la bifurcación del haz de His y con un complejo QRS estrecho. Se excluye por el mecanismo de producción la taquicardia sinusal. La clínica esta condicionada por la edad y por la duración del episodio: insuficiencia cardíaca (IC) en los recién nacidos y lactantes pequeños, en pacientes mayores como palpitaciones. Para el diagnostico exacto se requiere un estudio electrofisiológico que permitirá establecer la respuesta al tratamiento y pronóstico.
Objetivos: 1. Determinar las características clínicas y de tratamiento en la TPSV. 2. Determinar la respuesta al tratamiento y fármacos preferentemente utilizados.
Método: Estudio retrospectivo de 61 casos de TPSV que han requerido ingreso en UCIP desde 1999 hasta 2004. El criterio de ingreso en UCI fue la TPSV que no cede con maniobras vagales. Se recogieron datos referidos a sexo, edad de inicio, antecedentes patológicos, motivo de ingreso, duración del episodio, insuficiencia cardíaca, respuesta al tratamiento y fármacos utilizados.
Resultados: Se recogieron 61 pacientes. Treinta y nueve son varones (63,9 %) y 22 mujeres (36,1 %). Con edades medias 2,1 ± 3,1 años. Antecedentes de cardiopatía en 12 pacientes (19,7 %), poscirugía cardíaca en 3 pacientes (4,9 %), no presentan antecedentes 37 que corresponde a 60,7 %. El motivo de consulta varía con la edad. La frecuencia cardíaca media fue de 238 ± 42,86. La IC se observó en 14 pacientes (23 %) con diferencias estadísticamente significativa entre las horas de evolución y la presencia de insuficiencia cardíaca (p < 0,01). Existen también diferencias significativas en cuanto a la mayor presencia de insuficiencia cardíaca y la menor edad (p < 0,01). Requirieron ventilación mecánica 6 pacientes (9,8 %) y uso de catecolaminas en 4 casos (6,6 %).
Precisaron tratamiento médico 46 pacientes (75,4 %): 35 respondieron (57,4 %) y 11 no (18 %). El primer fármaco utilizado en la crisis aguda fue el ATP en 35 casos (61,4 %), 21 (36,8 %) con respuesta. Otros fármacos fueron flecainida, esmolol y con menor frecuencia amiodarona y verapamilo. Como tratamiento de mantenimiento se utiliza la digital en 29 casos (50,9 %) sin recaídas en 22 (78,6 %). El diagnóstico más frecuente fue TPSV por reentrada en 28 casos (45.9 %) siendo la vía lateral izquierda la más frecuente 14 (50 %). El síndrome de Wolff-Parkinson-White se presentó en 14 pacientes (23 %). Requieren ablación por radiofrecuencia 17 pacientes (27,9 %), de los que recayeron 3 pacientes (17,6 %). El rango de edades en los que se realiza la ablación va de 3,5 días hasta 13 años.
Conclusiones: 1. La insuficiencia cardíaca se presenta preferentemente en lactantes. 2. El mayor número de pacientes que requieren ingreso responden al tratamiento con ATP. 3. La ablación por radiofrecuencia se realiza preferentemente en pacientes de edad superior a un año aunque no existen diferencias estadísticamente significativas.
Resultados de un protocolo terapéutico de la taquicardia ectópica de la unión
J. Gil Antón, E. Astobiza Beobide, Y. López Fernández, J. López Bayón, J. Pilar Orive, J. Latorre García y M.T. Hermana Tezanos
Unidad de Cuidados Intensivos Pediátricos. Hospital de Cruces. Bilbao. España.
Objetivos: Analizar los resultados obtenidos tras la aplicación en mayo de 2003 de un protocolo de abordaje de la taquicardia ectópica de la unión (TEU) en el postoperatorio de cardiopatías congénitas.
Metodología: Estudio retrospectivo descriptivo de los episodios de TEU registrados desde junio de 2003 a julio 2004. El diagnóstico se realizó mediante electrocardiograma de superficie y auricular y fue confirmado por cardiólogo pediátrico. Se muestran datos con relación a la terapéutica empleada, sus complicaciones y los resultados finales.
Resultados: Se analizan 11 pacientes con edad media 16,0 ± 9,2 meses (2-30), 6 intervenidos por tetralogía de Fallot, una comunicación interventricular (CIV) aislada y cuatro CIV asociadas a otras patologías cardíacas. La TEU se inició 18,4 ± 17,8 h (048) del ingreso en UCIP y se mantuvo durante 63,9 ± 64,0 h (5-216). En todos los pacientes se realizó tratamiento para conseguir la sincronización auriculoventricular mediante marcapasos bicameral. Se aplicó hipotermia asociada a amiodarona en 8 casos, hipotermia aislada en dos y en un único paciente fue suficiente la aplicación de medidas básicas (evitación de hipertermia, corrección hidroelectrolítica y optimización de sedoanalgesia, gasto cardíaco e inopresores). La amiodarona se empleo con dosis de carga de 5,7 ± 3,1 mg/kg y se mantuvo en perfusión continua de 10,9 ± 3,0 μg/kg/min duran-
te 71,7 ± 43,0 h. Las complicaciones atribuibles a la hipotermia fueron: infección (3), hiperglucemia (3), hipopotasemia (2), hipertermia postratamiento (2) y trombocitopenia (1). La amiodarona se relacionó con hipotensión en tres ocasiones. El ritmo de salida de la TEU fue sinusal en ocho ocasiones y nodal con normalización en menos de 24 h en otros dos, un paciente falleció en el postoperatorio inmediato por shock cardiogénico. Como resultado final, 9 pacientes fueron dados de alta a domicilio sin necesidad de tratamiento antiarrítmico y un paciente con una cardiopatía compleja falleció durante una segunda cirugía tras haber superado su episodio de TEU.
Conclusiones: 1. La aplicación de hipotermia y amiodarona dentro de un protocolo escalonado ha resultado eficaz para controlar la TEU, frenando la taquicardia y consiguiendo la sincronización auriculoventricular mediante marcapasos. 2. Los efectos secundarios del tratamiento son asumibles y su atribución a la terapéutica empleada es cuestionable debido a las múltiples causas que pudieran haberlos originado en pacientes tan comprometidos.
Protocolo diagnóstico del síncope a propósito de un caso con síncopes de riesgo vital de etiología múltiple
B. Tomása, J.I. Muñoz Boneta, V. Hortelanoa, L. Martínez-Ra, J. Lujána, F. Núñeza, E. Tebarb y R. Ruizc
Servicios de aPediatría, bCirugía Cardiovascular y de cCardiología. Hospital Clínico Universitario de Valencia. España.
Objetivo: El síncope es una entidad infrecuente en pediatría y habitualmente benigna, aunque puede ser grave en un 6 % de casos. La valoración inicial debe incluir una anamnesis detallada, una exploración clínica minuciosa, electrocardiograma (ECG), presión arterial en supino y bipedestación, hemograma y bioquímica sanguínea. Después de esta valoración, no existe consenso sobre qué otras exploraciones complementarias deben realizarse, a qué pacientes y en qué momento. Proponemos un algoritmo diagnóstico a propósito de un caso de síncope recidivante grave.
Metodología: Descripción del caso clínico.
Resultados: Adolescente de 14 años con antecedente de dos síncopes en los 6 meses anteriores a su llegada a nuestro hospital: el primero mientras bailaba de 1 min de duración y el segundo de madrugada, al apagar el despertador, de duración prolongada. Se realiza entonces eco-Doppler y test de tabla basculante con resultado normal, ECG y Holter que muestran un bloqueo auriculoventricular de tercer grado (BAV III). Se remite a nuestro centro para estudio electrofisiológico (confirma el BAV III, test de inducción de arritmias negativo) e implante de marcapasos VDDR.
Después de 5 meses, presenta un episodio de casi ahogamiento que precisa de maniobras de reanimación básica. Se revisa el marcapasos que se encuentra normofuncionante, por lo que se coloca un Holter implantable (Reveal Plus®). Al mes, bailando, sufre un nuevo síncope prolongado; en la revisión del Reveal®aparece "taquicardia ventricular polimorfa de 2 min 30 s que revierte espontáneamente", por lo que se sustituye el marcapasos por un desfibrilador automático.
Después de 15 días, presenta un nuevo síncope prolongado con abdominalgia poscrítica y movilización de enzimas cardíacas; tampoco en ese momento se registran sucesos en el marcapasos. Se realiza ecocardiografía en la que sólo destaca un derrame pericárdico leve. Al cuarto día de ingreso, presenta un nuevo síncope con componente comicial y deterioro hemodinámico brusco y grave. Ingresa en la UCIP evidenciándose ecográficamente un cuadro de taponamiento cardíaco. Se realiza drenaje pericárdico inmediato obteniendo de forma continua contenido hemático y evolucionando rápidamente la paciente a paro cardíaco refractario. Precisa toracotomía urgente en la misma unidad, evidenciándose un desgarro en la pared posterior de la raíz aórtica, que se sutura con extrema dificultad, mientras se mantienen maniobras de reanimación cardiopulmonar avanzada. La evolución posterior fue excelente con alta tras 45 días en UCIP.
Conclusiones: 1. Un protocolo diagnóstico debe detectar todos los síncopes potencialmente graves, optimizando la utilización de recursos asistenciales. 2. La ausencia de diagnóstico o la sospecha de origen cardíaco tras la evaluación inicial requiere valoración especializada, ecocardiografía y Holter. 3. La existencia de cardiopatía estructural, alteración en ECG o Holter, palpitaciones paroxísticas presincopales o antecedente familiar de muerte súbita, requiere estudio electrofisiológico y, si es negativo, implante de Reveal®.
Disección aneurismática de aorta ascendente asociada a coartación aórtica, en paciente con síndrome de Turner
J. López Bayón, J. Gil Antón, Y. López Fernández, J. Pilar Orive, J. Latorre García y M.T. Hermana Tezanos
UCIP. Hospital de Cruces Bilbao. España.
Se trata de una niña de 10 años y 3 meses diagnosticada de síndrome de Turner en su país de origen y en tratamiento con hGH desde hace 3 años, en que se trasladó a España, que consulta en su centro de salud y posteriormente en su hospital de referencia por fiebre (39 °C), malestar general y dolor retroesternal y en base de cuello, asociado a disnea.
Tiene un peso de 24,6 kg (P10), talla de 119 cm (< P3), tensión arterial en EESS de 120/80 mmHg y FC de 110 x', con soplo protomesosistólico en foco aórtico y segundo ruido único, con pulsos carotídeos fuertes y femorales no palpables, cardiomegalia global y datos de hipertrofia ventricular izquierda moderada en el ECG. Destaca una leucocitosis con desviación izquierda y aumento de PCR, así como hematuria y leucocituria en el sedimento, por lo que se inició tratamiento antibiótico con sospecha de infección urinaria. Se practica un angio-TC donde se aprecia coartación aórtica y dilatación aneurismática de aorta ascendente con dudosa disección.
Es trasladada a nuestro hospital 4 días después del ingreso, practicandose ECG considerado normal a excepción de onda T negativa en D3 y aVF, apreciándose en la ecocardiografía una
aorta aneurismática de 5,5 cm, gradiente VI-Ao de 30 mmHg, coartación aórtica distal a subclavia izquierda y derrame pericárdico discreto. Se realiza angiorresonancia que confirma el aneurisma disecante de la aorta ascendente de 6 x 6 cm sin afectación de troncos supraaórticos, con coartación aórtica distal a subclavia izquierda, doble vena cava superior y derrame pericárdico moderado-importante. Valorada por cirugía cardiovascular, se decide intervención quirúrgica al día siguiente.
En la UCIP presenta una presión arterial en extremidades superiores de 145/90 mmHg y de 100/70 mmHg en las inferiores. Tras analgosedación se canalizan arteria y vena femorales derechas, iniciándose bolos e infusión de labetalol para mantener PAM en extremidades inferiores suficiente para garantizar función renal y diuresis adecuada.
A las 12 h de su ingreso realiza un episodio de taquicardia, desaturación, mala perfusión generalizada, edema y flictenas de ESD con progresivo deterioro del nivel de conciencia. Se aprecia actividad eléctrica sin pulso, falleciendo la paciente tras reanimación cardiopulmonar. En el estudio necrópsico se aprecia una rotura de 0,5 cm en la aorta ascendente y la cavidad pericárdica llena de sangre.
Presentamos esta paciente dado lo infrecuente de esta patología en pediatría, y resaltando una serie de factores predisponentes que nos obligan a pensar en la misma.
Sildenafilo como alternativa al tratamiento de la hipertensión pulmonar en pacientes pediátricos críticos
E. García Martínez, I. Ibarra de la Rosa, J.L. Pérez Navero, E. Ulloa Santamaría, M.J. Velasco Jabalquinto y S. Jaraba Caballero
Unidad de Cuidados Intensivos Pediátricos. Servicio de Pediatría, Críticos y Urgencias. Hospital Universitario Reina Sofía. Córdoba. España.
Objetivos: La hipertensión pulmonar es una enfermedad poco frecuente en pediatría, de difícil tratamiento y con un pronóstico infausto. El óxido nítrico es actualmente el tratamiento de elección pero presenta inconvenientes en su administración invasiva y la variabilidad de respuesta. En la búsqueda de nuevas alternativas se ha propuesto el uso de sildenafilo como vasodilatador pulmonar selectivo de administración oral, inhibidor selectivo de la fosfodiesterasa tipo 5 que, incrementando las concentraciones de GMPc, ocasiona la relajación de la musculatura lisa de los territorios vasculares donde abunda.
Comunicamos nuestra experiencia en pediatría analizando su repercusión hemodinámica y clínica.
Pacientes y métodos: En cinco pacientes afectados de hipertensión pulmonar primaria (1 caso) o secundaria (postoperatorio de cirugía cardíaca), se estudia tras la introducción en su tratamiento de sildenafilo en dosis de 2 mg/kg por vía oral: a) repercusión hemodinámica: estudio de presiones pulmonares y sistémicas; b) repercusión sobre el estado de oxigenación, y c) repercusión clínica mediante valoración de la clase funcional y el número de episodios críticos de hipertensión pulmonar.
Resultados y conclusiones: En nuestro trabajo hemos encontrado un descenso de las presiones pulmonares y mejora de los parámetros de oxigenación tras la introducción de sildenafilo sin repercusión sobre las resistencias sistémicas a dicha dosis sildenafilo puede ser útil en el tratamiento de la hipertensión pulmonar a estas edades con buena biodisponibilidad oral y escasos efectos secundarios. Nuestros resultados plantean la necesidad de estudios que ofrezcan mayor evidencia científica sobre sus efectos beneficiosos en hipertensión pulmonar.
¿Es la teofilina un diurético eficaz en niños críticamente enfermos?
A. García-Martínez, A. Granados-Molina, F. Vela-Enríquez, M. Antón-Gamero, I. Ibarra de la Rosa y J.L. Pérez-Navero
Unidades de Nefrología y Cuidados Intensivos Pediátricos. Servicio de Pediatría, Críticos y Urgencias Pediátricos. Hospital Universitario Reina Sofía de Córdoba. España.
La utilización de los diuréticos convencionales en ocasiones no es suficiente para conseguir un adecuado balance hídrico en los pacientes críticos. El uso de diuréticos alternativos con diferente mecanismo de acción puede tener un efecto sinérgico aumentando el flujo urinario y permitiendo disminuir la dosis y por tanto los efectos tóxicos. La teofilina ha demostrado un efecto diurético en animales de experimentación y en humanos, si bien su experiencia en niños es escasa.
Objetivo: Comparar la respuesta diurética de la teofilina y la furosemida en el tratamiento de la sobrecarga de volumen en niños críticamente enfermos y evaluar el efecto combinado de ambos fármacos.
Pacientes y métodos: Estudio prospectivo controlado en el que se incluyeron los pacientes de un mes a 18 años de edad ingresados en la unidad de cuidados intensivos pediátricos que necesitaron tratamiento diurético. Aquellos que habían recibido algún diurético en las 24 h previas fueron excluidos. Los pacientes recibían aleatoriamente una dosis única intravenosa de furosemida (0,5 mg/kg) (grupo A), teofilina (1 mg/kg) (grupo B) o teofilina más furosemida (grupo C). Se analizó la diuresis de la hora previa y 6 h posteriores a la administración del diurético.
Resultados: Se incluyeron 21 pacientes de 2,83 ± 3,16 (0,08-9,91) años de edad (8 grupo A/6 grupo B/7 grupo C). No existían diferencias significativas en el flujo urinario prediurético. La diuresis aumentó significativamente tras la administración del diurético en los grupos A y C, pero no en el B. El flujo urinario en la primera y segunda hora posdiurético fue significativamente superior en los grupos A (11,21 ± 9,11 y 4,95 ± 2,00 ml/kg) y C (7,44 ± 6,64 y 13,55 ± 11,52 ml/kg) que en grupo B (1,55 ± 1,10 y 1,78 ± 1,25 ml/kg). La respuesta diurética no fue significativamente superior en el grupo que recibió tratamiento diurético combinado.
Conclusión: No hemos podido demostrar la respuesta diurética eficaz tras la administración de aminofilina intravenosa, no obstante la diuresis tras el tratamiento diurético combinado fue superior, no encontrándose diferencias significativas.
RESPIRATORIO
Estudio de prevalencia de la ventilación mecánica en unidades de cuidados intensivos pediátricos: comparación entre niños mayores y menores de un mes
V. Modesto, J. López-Herce, J. Balcells y Grupo de Respiratorio de la SECIP.
Objetivo: Comparar las características de la ventilación mecánica en los niños menores y mayores de un mes.
Pacientes y métodos: Se compararon los datos clínicos y de ventilación mecánica de los pacientes menores y mayores de un mes que recibían ventilación mecánica en las UCIP españolas el día 19 de febrero de 2002.
Resultados: De los 86 niños 21 eran menores de un mes (24,4 %) y 65 mayores (75,6 %). No existieron diferencias en el sexo, ni puntuación PRIMS entre los dos grupos. En los niños menores de un mes el porcentaje de pacientes médicos 85,7 % era mayor (56,9 %) (p = 0,05).
La insuficiencia respiratoria fue el motivo de ingreso y la indicación de ventilación mecánica más frecuente en ambos grupos. La patología pulmonar más frecuente en los niños mayores fue la neumonía y en los menores la enfermedad de membrana hialina. La modalidad de ventilación más empleada en los menores de un mes fue la SIMV por presión, mientras que en los mayores de un mes se utilizaron con frecuencia similar el volumen controlado, la presión controlada y SIMV por volumen. El pico de presión era más elevado en los mayores de un mes, 25,1 cmH2O frente a 17 cmH2O, mientras que la frecuencia respiratoria fue inferior, 29 resp./min frente a 50 resp./min (p = 0,000). No existieron en los parámetros de oxigenación ni ventilación obtenidos. Los niños mayores de un mes recibieron benzodiazepinas más frecuentemente (61,5 %) que los menores (28,6 %) (p = 0,008). Los menores de un mes recibieron más frecuentemente antibióticos (90,5 %) y descontaminación intestinal (23,8 %) que los mayores 61,5 y 3,1 % (p = 0,01). Los niños mayores de un mes recibían nutrición enteral exclusiva más frecuentemente (49,2 %) que los menores (19 %) (p = 0,01). La duración de la ventilación mecánica y la incidencia de neumonía asociada a ventilación mecánica fueron mayores en los niños mayores de un mes.
Conclusiones: 1. La modalidad de ventilación mecánica más utilizada en los menores de un mes fue la SIMV por presión, y en los mayores la controlada o asistida-controlada. 2. En los menores de un mes se utilizaron picos de presión inferiores y frecuencias respiratorias más elevadas que en los niños mayores. 3. En los menores de un mes se administraron con mayor frecuencia antibióticos y descontaminación intestinal, y precisaron con menor frecuencia benzodiazepinas. Un porcentaje más elevado de niños mayores de un mes con ventilación mecánica recibieron nutrición enteral exclusiva. 4. La duración de la ventilación mecánica fue mayor en los niños mayores de un mes que en los menores de esta edad.
Niños ventilodependientes en domicilio. Nuestra experiencia
M.T. Alonso Salas, J.A. García Hernández, M. Carranza Conde y M. Loscertales Abril
Servicio de Cuidados Críticos y Urgencias Hospital Infantil Virgen del Rocío. Sevilla. España.
Objetivo: Presentar nuestro programa de ventilodependencia domiciliaria y mostrar los resultados tras varios años de desarrollo.
Objetivos del programa: 1. Mejorar la calidad de vida de los niños ventilodependientes y de sus padres. 2. Integrar a los niños en el medio familiar y en la sociedad-escuela
Objetivos intermedios: 1. Implicar a los centros de atención primaria: pediatra y enfermería en el cuidado de estos pacientes. 2. Implicar a la escuela, ayuntamientos, asociaciones de vecinos, asociaciones de padres y a la sociedad en general de la integración de los niños dependientes de ventilación mecánica.
Metodología:1. Detección del problema. 2. Plan del trabajo en equipo. 3. Coordinación con el resto de profesionales implicados. 4. Alta a su domicilio.
Resultados: A lo largo de los 4 años que el programa está en marcha han pasado por la unidad de pacientes crónicos con el objetivo de plantear el alta hospitalaria previo aprendizaje de los padres, 6 niños, de los cuales sólo cuatro han podido ser dados de alta. De ellos: un caso de enfermedad de Duchenne terminal con 13 años de edad, una encefalopatía hipóxico-isquémica tras traumatismo craneoencefálico con 6 años, una atrofia muscular espinal de 3 años y el último una niña de un año de edad, diagnosticada de mielomeningocele y apneas de origen central. El primer caso falleció tras un año en su domicilio, donde mantuvo una buena calidad de vida y de relación; el segundo caso persiste en su domicilio 3 años después, cuidado sólo por sus padres, con la colaboración del centro de salud y requiriendo ingresos ocasionales de escasa duración, habitualmente por cuadros infecciosos banales. El tercer caso permanece en su domicilio desde hace más de 2 años, con una calidad de vida excelente, va al colegio y ha logrado hasta el momento un aprendizaje óptimo para su edad, siendo capaz en este momento de leer, escribir y manejar un ordenador con un teclado y un ratón adaptados a su tamaño y su capacidad motora distal, con la colaboración de la escuela y la Consejería de Educación de la Junta de Andalucía. El cuarto caso se fue a casa hace 6 meses, y hasta el momento la evolución y la integración en su medio familiar ha sido también muy buena.
Conclusiones: Creemos que en este momento, dada la nueva demanda de niños que requieren ventilación mecánica prolongada, es preciso conseguir para ellos y para sus padres el mejor nivel de vida y las mejores opciones para su desarrollo e integración. Es necesario para tener éxito en esta empresa aunar el trabajo de todos: pediatras hospitalarios y de atención primaria, enfermería, médicos especialistas en las distintas disciplinas, trabajadores sociales, rehabilitadores, y por supuesto, familia, escuela y sociedad.
Cursos de ventilación mecánica pediátrica y neonatal
Medina A, Pons M, López-Herce J, Martinón F y grupo de Respiratorio de la SECIP
Introducción: Uno de sus objetivos fundamentales del Grupo Respiratorio de la SECIP es estructurar la formación en ventilación mecánica (VM) en pediatría. Para ello se elaboró un manual de ventilación mecánica, se diseñó un curso de ventilación mecánica y se estimuló la organización de cursos entre todos los miembros del Grupo Respiratorio. El curso de VM intenta conseguir el aprendizaje teórico-práctico de las modalidades fundamentales de VM y su aplicación en las situaciones más frecuentes en el niño.
Objetivo: Analizar los resultados de los cursos de VM en pediatría.
Material y métodos: El curso de VM pediátrica y neonatal es un curso teórico-práctico de 30 h de duración. La metodología del curso es sobre todo práctica y activa. Se imparten clases teóricas basadas en las recomendaciones publicadas por el Grupo Respiratorio y se realizan prácticas de cada una de las modalidades (modalidades convencionales, modalidades de soporte, nuevas modalidades, monitorización, ventilación en situaciones especiales, ventilación no invasiva, ventilación neonatal y ventilación de alta frecuencia). En cada práctica, en grupos de 6 a 7 alumnos, éstos programan las modalidades y parámetros en el respirador sobre supuestos clínicos prácticos y aprenden a solucionar los problemas y complicaciones más frecuentes que surgen en el manejo de la ventilación mecánica. Se realiza una evaluación teórica al inicio del curso, una evaluación teórica y una evaluación práctica al final del curso, y una encuesta de evaluación de la calidad del curso. Se considera que al final del curso los alumnos deberían responder adecuadamente al 75 % de las preguntas teóricas y alcanzar una puntuación práctica global mayor o igual a tres (sobre un máximo de 5).
Resultados: Desde marzo de 2002 a abril de 2004 se han impartido 5 cursos de ventilación mecánica con un total de 112 alumnos. En la evaluación inicial la puntuación media fue de 5,30 ± 1,56 y un 10,7 % respondieron correctamente el 75 % de las preguntas. En la evaluación final la puntuación media fue de 8,10 ± 0,73 y 83,7 % respondieron correctamente el 75 % de las preguntas.
En la evaluación práctica la puntuación media fue de 4,03 ± 0,62. Un 91,9 % de los alumnos alcanzaron un aprendizaje suficiente (puntuación >= 3).
En la evaluación del curso la organización fue valorada como (8,81 ± 0,27), el profesorado (9,24 ± 0,21), la metodología (8,68 ± 0,16), las clases teóricas como (8,90 ± 0,34), y las prácticas como (8,98 ± 0,13).
Conclusiones: 1. Es necesario que todos los pediatras, residentes de pediatría y profesionales sanitarios que traten niños con ventilación mecánica tengan una información estructurada en esta técnica. 2. Los cursos de ventilación mecánica consiguen una adecuada formación teórico-práctica en la mayoría de los
alumnos. 3. Es necesario conseguir que se impartan cursos de ventilación mecánica con una estructura y metodología similar en todas las comunidades autónomas.
Situación de intubación imposible y riesgo vital resuelta con ventilación no invasiva
M.A. García Teresa, C. Zabaleta Camino, R. Jiménez, L. Ayala Bernardo de Quirós y M. Nieto Moro
Servicio de Cuidados Intensivos Pediátricos. Hospital Infantil Universitario Niño Jesús. Madrid. España.
Introducción: La ventilación no invasiva (VNI), es una técnica creciente en pediatría, para tratamiento de la insuficiencia respiratoria aguda y crónica.
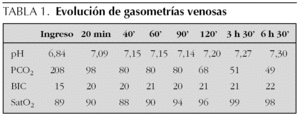
Caso clínico: Presentamos un niño de 11 años con enfermedad de Duchenne que ingresa en quirófano para cirugía de cifoescoliosis; es sedado y relajado previo a la intubación; tras varios intentos por diferentes anestesistas expertos no se puede intubar por vía aérea difícil-imposible (tráquea desviada, edema, sangrado por la técnica); la mascarilla laríngea es descartada por el edema. Por imposibilidad de intubación se suspende la intervención y se ventila manualmente con bolsa de anestesia, esperando el despertar del paciente; pero esto no ocurre, el niño sigue en apnea y sin respuesta a estímulos, ingresando en UCIP tras 2 h y media de ventilación manual. Al llegar presenta FC 130 lat./min, PA 49/27 mmHg, temperatura 34,5 °C, SatO2 89 %, mala perfusión periférica, apnea y puntuación de Glasgow 3. Gasometría venosa al ingreso (comprobado): pH 6,84, pCO2 206, BIC 15, EB 1,2. Inmediatamente a su llegada se inicia VNI, avisando al ORL para probable traqueostomía de urgencia. La VNI se realiza con mascarilla facial y presión de soporte, proporcionada por BIPAP vision® en modo ST. Con los parámetros iniciales (IPAP 8, EPEP 4, t inspiratoria 0,8 s, FR 20, FiO2 1) se observa que no mueve el tórax y no se ausculta entrada de aire, por lo que en pocos minutos, se incrementan mucho las presiones (IPAP hasta 40; EPAP hasta 10; FR hasta 30) hasta objetivar entrada de aire en el pulmón. Radiografía de tórax: atelectasia. A los 20 min se objetiva clara mejoría en la gasometría venosa (tabla 1), que permite descenso rápido de la presión inspiratoria; al disminuir la hipercapnia el niño comienza a despertar, abre los ojos e inicia respiración espontánea. En la primera hora presenta caídas de saturación hasta 84 %, resueltas con aspiración de secreciones y del aire gástrico. Requiere a pie de cama dos médicos, enfermera y auxiliar. Después mejora progresivamente, retirando la VNI y oxigenoterapia a las 16 h del ingreso. En las noches siguientes se reinstaura la VNI nocturna por hipoxia e hipercapnia durante el sueño.
Comentarios: La VNI está contraindicada en situación de riesgo vital, con necesidad inmediata de intubación por riesgo de PCR, como era el caso de este niño. Por intubación imposible, se utilizó VNI in extremis, intentando evitar traqueostomía de emergencia, objetivo que se consiguió.
La ventilación manual durante largo tiempo debe evitarse, ya que puede no ser eficaz, provocando hipercapnia con acidosis grave, colapso pulmonar, coma hipercápnico, apnea y riesgo vital. Puede ser sustituida por VNI mecánica.
Ventiloterapia no invasiva en el estatus asmático
V. González, M. Pons y I. Jordán
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: La ventilación no invasiva (VNI) administra una presión positiva sincronizada con la respiración del paciente, a través de una interfase nasal o nasobucal. Aunque se utiliza sobre todo en el paciente con insuficiencia respiratoria crónica, cada vez se describen más casos de utilización en formas agudas. Se describen 3 casos clínicos de uso de VNI en el estatus asmático, con buenos resultados.
Casos clínicos:Caso clínico 1: Niña de 16 años que ingresa en la UCI por estatus asmático. Historia de asma extrínseca de larga evolución. Al ingreso presenta obnubilación, taquicardia y taquipnea con marcada acidosis respiratoria. Junto con el tratamiento broncodilatador y la corticoterapia, se inicia la VNI, con rápida mejoría clínica y gasométrica (gasometría al ingreso: PH 7,11. PCO2 94 y PO2 209 (FiO2 0,9). Gasometría a las 2 h: PH 7,23. PCO2 66,5. PO2 85 (FiO2 0,.6). Se retira la VNI a las 15 h.
Caso clínico 2: Niño de 5 años que ingresa en UCI por estatus asmático. Presenta alergias alimentarias múltiples y crisis de broncospasmo de repetición. Destaca taquipnea e hipoventilación generalizada. Al ingreso se inicia VNI con BiPAP y Heliox durante 6 h con importante mejoría clínica y gasométrica.
Caso clínico 3: Niño de 11 años de edad que ingresa en UCI por broncospasmo grave y atelectasia derecha. Afectado de asma extrínseca con sensibilización a gramíneas. En la exploración destacaba una hipofonesis derecha. Se observa empeoramiento respiratorio progresivo con atelectasia en lóbulo medio e inferior derecho. Se inicia VNI con respirador convencional en modalidad de presión control (FiO2 inicial 0,77), que se mantiene durante 10 h con mejoría clínica.
Discusión: La ventilación mecánica convencional en el paciente asmático se acompaña con frecuencia de complicaciones, por lo que la VNI en determinados pacientes es una buena alternativa. Estudios en adultos demuestran que la VNI puede permitir ganar tiempo, junto con la terapia farmacológica intensa, hasta que se produzca la mejoría de la crisis, evitando la intubación, sin que se produzca un fallo respiratorio descompensado. Los cambios clínicos suelen producirse en las primeras 2-4 h (descenso de la frecuencia cardíaca, frecuencia respiratoria, etc.), mientras que la mejoría gasométrica se objetiva a las 4-6 h, siendo la mejoría de las necesidades de oxígeno más tardía (8-12 h).
Conclusión: El uso de la VNI en el estatus asmático en UCI es una opción útil y eficaz en centros con material adecuado y personal experto.
Broncoscopia en UCI pediátrica
M. Pons Ódena, M.P. Vicente Gutiérrez, S. Zambudio, I. Jordán y M. Guardia
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: La fibrobroncoscopia es una técnica necesaria, en ocasiones de forma urgente, en pacientes ingresados en UCIP. Su indicación más frecuente es la "toilette bronquial" en pacientes con atelectasias rebeldes, o como ayuda a la intubación si esta es difícil.
Material y métodos: Estudio retrospectivo de las fibrobroncoscopias realizadas en la UCIP de nuestro centro, desde abril de 1999 hasta abril de 2004. Se analiza la base de datos prospectiva, complementado con revisión de historias clínicas.
Resultados: Se han realizado 28 fibrobroncoscopias a 25 pacientes. La media de edad es 7,3 años (rango: 1 mes-21 años). La causa principal de ingreso en la unidad es postoperatorio de cirugía cardiovascular en el 21 % de los casos, seguida de politraumatismo en el 18 % y lesión medular en el 14 %. La indicación más frecuente es la existencia de atelectasia resistente a tratamiento médico convencional, en el 57 % de los casos, seguida de salida de secreciones sanguinolentas a través del TET en el 11 % y neumonía resistente a antibioterapia empírica también en el 11 % de los pacientes, y sospecha de aspiración de cuerpo extraño en un 7 %. En todos los casos se utiliza el fibrobroncoscopio flexible. El 79 % de los pacientes recibían ventilación mecánica en el momento de realizarse la técnica (61 % a través de TET y 18 % a través de traqueostomía). En el 21 % restante la fibrobroncoscopia se realiza estando el paciente en ventilación espontánea. La sedoanalgesia utilizada es midazolam asociado ketamina o fentanilo y ocasionalmente propofol. En todos los casos se aplica además lidocaína tópicamente para inhibir el reflejo tusígeno y minimizar el broncospasmo. Los hallazgos más frecuentes son: normalidad (57 %), traqueobronquitis necrosante (18 %) y mucosidad abundante (18 %). La "toilette bronquial" se realiza en el 46 % de los pacientes (en el 70 % de ellos con ADNasa humana recombinante como mucolítico) observándose mejoría radiológica en el 57 % de ellos (extubación 3, descenso necesidades de oxígeno 2, mejoría radiológica 4). En los 3 casos en que se realiza la fibrobroncoscopia por observar salida de secreciones sanguinolentas se confirma el diagnóstico de traqueobronquitis necrosante. No hay complicaciones, salvo un paciente que presentó hipotensión brusca al retirar el fibrobroncoscopio, y que recuperó con volumen.
Conclusiones: En los pacientes con atelectasia refractaria al tratamiento médico convencional, la fibrobroncoscopia de "toilette bronquial" se asocia a mejoría radiológica. La sospecha de traqueobronquitis necrosante es una indicación urgente de fibrobroncoscopia.
Tos ferina en la UCIP
S. Belda Hofheinz, A. Llorente de la Fuente, E. Pérez Estévez, A. Palacios Cuesta, S. Fernández de Miguel, I. Romero, L. Casanueva Mateos, J.I. Sánchez Díaz y F. Mar Molinero
Unidad de Cuidados Intensivos Pediátricos. Hospital 12 de Octubre de Madrid. España.
Objetivos: Conocer las características clínicas, analíticas y pronósticas de las tos ferinas graves que precisan ingreso en UCIP, así como los tratamientos empleados y las complicaciones de estos niños.
Metodología: De forma retrospectiva se analizaron las historias clínicas de los niños con tos ferina ingresados en nuestra Unidad en los últimos 8 años.
Resultados: En los últimos 8 años han ingresado en nuestra Unidad un total de 9 niños con diagnóstico de tos ferina. El rango de edad fue de 1 a 4 meses. Tres de los pacientes fueron varones y 6 niñas. El rango de las estancias en UCIP fue de 2 a 25 días (media de 9,2 días).
Los motivos de ingreso fueron pausas de apnea en 6 pacientes (en uno de ellos con parada respiratoria), dificultad respiratoria en uno y episodios de tos cianosante en dos. Todos precisaron oxígeno suplementario, cuatro de ellos (44 %) intubación endotraqueal durante un rango de 7 a 24 días (media de 12,5 días), requiriendo estos últimos sedorrelajación. En dos de ellos se pautó óxido nítrico y en uno se probó ventilación de alta frecuencia, sin presentar mejoría.
Las radiografías mostraron alteraciones en 8 pacientes (89 %), en 2 casos en forma de infiltrados bilaterales, en cuatro como aumentos de densidad localizados, en uno microatelectasias y en otro enfisema basal derecho. En los hemogramas se observó leucocitosis superior a 15.000 en 3 casos con un rango de 26.150 a 77.500 (media de 43.450). Presentaban linfocitosis 4 niños (rango de 30,5 % a 71 %, media de 50,6 %). El diagnóstico se realizó por inmunofluorescencia en 4 casos, por cultivo para Bordetella en uno y por PCR en dos ocasiones. En los dos restantes se hizo por historia epidemiológica (familiar directo con tos ferina) o clínica sugestiva. En todos los casos se pautó tratamiento con eritromicina. Precisaron apoyo con fármacos inotrópicos 3 pacientes (todos ellos estando intubados), en tres se emplearon broncodilatadores. Presentaron sobreinfecciones bacterianas 2 niñas que precisaron antibioterapia suplementaria, una tercera recibió cefotaxima hasta la confirmación diagnóstica.
Como complicaciones aparecieron transaminasas aumentadas en 3 niños, que fueron a su vez los cuadros más graves con intubación y apoyo inotropo. Uno de ellos presentó además un fallo multiorgánico con insuficiencia renal, coagulopatía, hipertensión intracraneal en la ecografía cerebral y fibrilación ventricular que le llevó al fallecimiento. Ninguno de los demás pacientes falleció. Los otros dos presentaron mioclonías multifocales complejas con ecografía cerebral normal en un caso y crisis convulsivas con encefalopatía difusa e hidrocefalia en la TC en el otro. Este último tuvo también una taquicardia ventricular que revirtió con lidocaína y un derrame pleural que precisó drenaje. De los casos más leves uno presentó un prolapso rectal.
Conclusiones: La tos ferina continúa siendo una entidad importante en nuestro medio. La edad típica de aparición actual es en lactantes que aún no han completado el calendario vacunal. Puede ser una enfermedad muy grave y llevar a complicaciones o al fallecimiento del paciente.
Tos ferina fatal. A propósito de un caso y revisión de la bibliografía
S. Fernández Sánchez, R. Muñoz Muñoz, M.A. Delgado Domínguez y F. Ruza Tarrio
Unidad de Cuidados Intensivos Pediátricos. Hospital Materno-Infantil La Paz. Madrid. España.
Introducción: La tos ferina fatal es una entidad poco frecuente, que afecta a lactantes menores de 6 meses, especialmente en menores de 2 meses, preferentemente con vacunación no iniciada o incompleta. Evoluciona de forma muy rápida y agresiva, con una mortalidad en torno al 75 %.
Caso clínico: Paciente de 22 días de vida, previamente sano, que ingresa por episodio de dificultad respiratoria grave con cianosis, en el contexto de cuadro catarral afebril, con vómitos tusígenos. En la auscultación pulmonar presenta subcrepitantes y sibilancias diseminadas con hiperinsuflación pulmonar en la radiología de tórax. En la analítica destaca leucocitosis intensa con linfomonocitosis y PCR dentro de la normalidad. Ante sospecha clínica de bronquiolitis se realiza tratamiento habitual con oxigenoterapia y aerosolterapia con adrenalina manteniéndose estable pese a la aparición de una condensación-atelectasia en LSD. A los 4 días presenta empeoramiento clínico con evolución a insuficiencia respiratoria grave, pausas de apnea, taquicardia y fiebre. Radiológicamente presenta aumento de la condensación-atelectasia que presentaba en los controles previos. Precisa inicio de ventilación mecánica y tratamiento antibiótico con cefotaxima y eritromicina. Evoluciona rápidamente en 48 h con acidosis respiratoria, hipoxemia, taquicardia, oliguria y empeoramiento de la patología pulmonar presentando aumento de las condensaciones radiológicas, por lo que se decide paso a ventilación de alta frecuencia, pese a lo cual evoluciona desfavorablemente hacia cuadro de shock séptico con fracaso multiorgánico, refractario al tratamiento con parada cardiorrespiratoria y fallecimiento a los 7 días del ingreso. Se realiza necropsia encontrando hallazgos anatomopatológicos compatibles con bronquiolitis necrosante, con aislamiento en el epitelio respiratorio de S. aureus. En la bacteriología recibida destaca cultivo en frotis pernasal positivo para Bordetella pertussis y aislamiento de S. aureus en el aspirado bronquial y S. epidermidis y E. faecalis en el hemocultivo.
Discusión: La presentación clínica de tos ferina fatal se caracteriza por insuficiencia respiratoria precoz, taquicardia "sine materia" (> 190 lat./min), auscultación pulmonar patológica y afectación radiológica variable generalmente con empeoramiento precoz. Presentan leucocitosis intensa (> 50.000/mm3) con linfocitosis. Evoluciona rápidamente a insuficiencia respiratoria inmanejable, hipertensión pulmonar grave y refractaria al tratamiento, insuficiencia cardíaca, sobreinfección bacteriana y sepsis. El tratamiento es difícil y en general ineficaz. El cuadro clínico de nuestro paciente es perfectamente superponible a la descripción clásica de tos ferina fatal referida en la literatura especializada.
Conclusiones: La clínica de tos ferina en edades tempranas puede ser muy inespecífica y difícilmente distinguible de un cuadro de bronquiolitis. Por ello, creemos necesario considerar esta entidad en el diagnóstico diferencial de todo lactante con insuficiencia respiratoria grave que no responde a tratamiento y evoluciona desfavorablemente.
Cuerpos extraños en la vía aérea en niños
F. Meijide del Río, E. Alfonso Evisa, A. Repáraz Romero y J. Antelo Cortizas
Servicio de Pediatría. Complexo Hospitalario Universitario de Vigo. España.
Objetivo: Definir el espectro clínico de la aspiración de cuerpos extraños en la vía aérea en niños.
Métodos: Un total de 36 casos con una edad media de 44,6 ± 30,4 meses tratados con broncoscopia por aspiración de cuerpo extraño, fueron divididos en dos grupos con respecto al tiempo del diagnóstico, como grupo diagnóstico precoz (grupo 1, n = 22, ≤ 24 h de la aspiración) y grupo diagnóstico tardío (grupo 2, n = 14, > 24 h de la aspiración). Los dos grupos fueron estudiados retrospectivamente.
Resultados: Un total de 67 % de pacientes eran menores de 3 años. El 94 % de pacientes tenían historia previa de sofocación, sin embargo, este episodio parecía trivial para la mayoría de las familias. Los síntomas predominantes fueron tos (78 %), sibilancias (72 %) e hipoventilación (69 %), tríada clínica que se considera diagnóstica de aspiración de cuerpos extraños. La tríada completa se presentó en 19 pacientes (53 %). Los materiales más comúnmente aspirados fueron de composición orgánica en el 72 % de los casos, sobre todo cacahuetes (27,8 %) y pipas de girasol (16,7 %). La localización de los cuerpos extraños fue especialmente en bronquios principales (75 %) sin diferencias entre derecho (45 %) o izquierdo (30 %). El atrapamiento aéreo (58 %) y la atelectasia con enfisema compensatorio (11 %) fueron los hallazgos radiológicos más frecuentes, siendo la radiología normal en el 20 % de los casos. Detectamos complicaciones precoces en el 23 % de nuestros pacientes, siendo sólo una de ellas de carácter grave.
Conclusión: Debe sospecharse aspiración de cuerpo extraño cuando existe aparición brusca de tos y sibilancias, siendo la broncoscopia rígida la prueba diagnóstica y terapéutica de elección.
Distrés respiratorio agudo grave secundario a rotura de quiste hidatídico pulmonar
A.M. Nocea, M. Nieto, A. Martínez de Azagra, C. Zabaleta, L. Ayala y R. Jiménez
Hospital Niño Jesús. Madrid. España.
Objetivo: Describir una complicación infrecuente y grave de la equinococosis pulmonar en pediatría.
Caso clínico: Niño de 6 años de edad, previamente sano, que comienza con dificultad respiratoria y distensión abdominal bruscas tras un traumatismo leve accidental. Es trasladado desde su hospital a la unidad de cuidados intensivos pediátricos de nuestro centro, por insuficiencia respiratoria grave. Aporta radiografía de tórax y TC torácica que revelan la presencia de neumomediastino y gran quiste pulmonar que ocupa los dos tercios superiores del hemitórax derecho, con lesiones parcheadas en el parénquima pulmonar (interpretado como posible quiste hidatídico roto); y TC abdominal que demuestra la presencia de otra lesión quística a nivel hepático. Exploración física: Mal estado general, mala coloración de piel y mucosas, hipoventilación generalizada a la auscultación pulmonar, soplo sistólico II/VI y tercer tono a la auscultación cardíaca, y abdomen distendido, con hepatomegalia a 6 cm del reborde costal. A su ingreso en UCIP, se instaura tratamiento con albendazol y soporte respiratorio con ventilación mecánica en modalidad convencional, presentando dificultades tanto para la ventilación como para la oxigenación. Ante el empeoramiento clínico-radiológico, se pasa a ventilación de alta frecuencia oscilatoria (VAFO), a pesar de lo cual sufre deterioro respiratorio brusco que obliga a intervenir quirúrgicamente de urgencia, efectuándose extracción de la membrana hidatídica, periquistectomía parcial y cierre de boquillas bronquiales soplantes. Tras la cirugía, se objetiva evolución clinicorradiológica hacia un síndrome de distrés respiratorio agudo grave (PaO2/FiO2 mínimo 70, índice de oxigenación máximo 34). Tras un total de 8 días de soporte con VAFO permite cambio a ventilación mecánica convencional, hasta la extubación programada 2 días después.
Conclusiones: La rotura de un quiste hidatídico pulmonar es una complicación excepcional, pero a tener en cuenta ante un cuadro de insuficiencia respiratoria aguda tras traumatismos leves. La ventilación de alta frecuencia oscilatoria es una alternativa eficaz en el tratamiento del síndrome de distrés respiratorio agudo en pediatría.
NEUROLOGIA
Encefalitis herpética en pediatría
A.M. Cuetoa, F.J. Cambrab, C. Muñoz-Almagroc, J. Campistold, J.A. Costab y I. Iglesiasb
aHospital Mútua de Terrassa. bUCIP. Servicios de cMicrobiología y dNeurología. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: La infección por virus del herpes simple es la principal causa diagnosticable de encefalitis aguda primitiva. Se requiere un diagnóstico rápido, sensible y específico en las diferentes edades pediátricas ya que de su diagnóstico y tratamiento precoz depende la evolución posterior del paciente.
Objetivo: Evaluar la utilidad de los distintos métodos diagnósticos en la sospecha de encefalitis herpética en la edad pediátrica y revisión de la evolución clínica de los pacientes diagnosticados.
Pacientes y métodos: Estudio retrospectivo observacional durante el período comprendido entre 1991-2003 de los casos de encefalitis herpética diagnosticados y tratados en nuestra Unidad. Se analizaron variables epidemiológicas, clínicas y métodos diagnósticos. La sensibilidad de los métodos diagnósticos se evaluó según la evolución clínica y edad del paciente.
Resultados: Se revisaron 16 casos diagnosticados de encefalitis herpética. Las edades de los pacientes oscilaron entre los 17 días y los 12 años (un 50 % con edad ≤ 12 meses). Como clínica inicial destaca fiebre y vómitos en el 87 %. Crisis convulsivas tónico-clónicas en el 73 % de los casos. El diagnóstico se efectuó mediante reacción en cadena de la polimerasa (PCR) para herpes en 14 casos y en los dos restantes mediante serología. En un paciente de 19 días la PCR para herpesvirus tipo 1 y 2 fue negativa. Ante la persistencia de la clínica y sospecha de encefalitis herpética se repitió la determinación de PCR en el líquido cefalorraquídeo (LCR) 5 días después siendo positiva para herpes tipo 2, se recuperó sangre del primer día y obtuvimos una PCR positiva. El análisis citoquímico del LCR fue normal en 2 casos (12 %). La tomografía computarizada fue normal si se efectuaba durante el primer día de ingreso en el hospital (8 pacientes) en el 80 % de los casos, presentando alteraciones sugestivas (edema o lesiones hemorrágicas en el lóbulo temporal) en el 50 % de los casos si se efectuaba después del primer día. La resonancia magnética no se realizó en ningún caso durante el primer día, en las efectuadas posteriormente (11 pacientes) en el 90 % de los casos se detectaron lesiones significativas. Todos los pacientes recibieron tratamiento con aciclovir intravenoso. En cuanto a evolución (4 no controlados), el GOS fue de 3 en 6 pacientes, de cuatro en cinco y un fallecimiento, correspondiente al caso desarrollado en edad neonatal.
Conclusiones: 1. La técnica de PCR para el diagnóstico de la encefalitis herpética en niños presenta una sensibilidad superior al 95-98 % (la sensibilidad disminuye durante el período neonatal). 2. Ante la duda de la negatividad de un resultado de PCR es recomendable realizar la técnica en muestras de sangre. 3. El LCR normal no excluye el diagnóstico de encefalitis herpética. 4. La RM es capaz de objetivar lesiones sugestivas en fases precoces con mucha mayor sensibilidad que la TC.
Tumores del sistema nervioso central: Manejo perioperatorio
M.A. Murillo, E. Sánchez Valderrábanos, A. Reina, J. Márquez, C. Montero, J. López Castilla, A. Tovaruela, M. Carranza y M. Loscertales Abril
Servicio de Cuidados Críticos y Urgencias Unidad de Neurocirugía Infantil. Hospital Infantil Universitario Virgen del Rocío de Sevilla. España.
Objetivo: Presentar los resultados preliminares en el manejo, evolución, incidencia de complicaciones, secuelas y mortalidad del postoperatorio de los tumores del sistema nervioso central, desde su introducción en nuestra cartera de servicios en junio de 2001.
Método: Se trata de un estudio prospectivo y descriptivo (según protocolo de manejo elaborado por unidad de neurocirugía infantil y cuidados intensivos pediátricos) del postoperatorio de los tumores del SNC. Se diseñó una base de datos en la que se recogen entre otras, las siguientes variables: tipo histológico, localización del tumor, concordancia anatomopatológica, hipertensión intracraneal aguda precirugía, tipo de exéresis, tiempo de estancia, neuromonitorización, complicaciones, secuelas y mortalidad.
Resultados: Ingresaron 158 postoperatorios (10 % de los ingresos totales). La edad media fue de 7 años, y el 51,8 % eran mujeres. El 15,2 % de los casos se inició con un síndrome de hipertensión intracraneal grave que requirió tratamiento médico-quirúrgico urgente.
El astrocitoma grado I de la OMS fue el tipo histológico más frecuente (30 %) seguido del ependimoma (9,5 %) y el craneofaringioma (8,8 %). La localización más frecuente fue la fosa posterior (32 %). La resección fue macroscópicamente completa en el 65 % de los casos y el 42,3 % precisaron derivaciones de líquido cefalorraquídeo (LCR) mediante drenaje ventricular (37,9 %) o lumbar (4,4 %).
La neuromonitorización poscirugía incluyó medición continúa de presión intracraneal en el 27,8 % de los casos, a través de sondas intraparenquimatosas o ventriculares. Sólo el 9 % de los pacientes precisó ventilación mecánica, y en todos los casos se consiguió su retirada en las primeras 24 h. La estancia media en UCIP fue de 5 días.
Las complicaciones más frecuentes fueron las alteraciones hidroelectrolíticas (20 %) con predominio de disnatremias y diabetes insípida (8,2 %), seguidas de crisis convulsivas (13 %).
Menos del 5 % de los pacientes precisaron transfusión de hemoderivados. Otras complicaciones fueron las infecciones de drenaje (5 %) y las fístulas de LCR (4,4 %).Entre las secuelas neurológicas relacionadas con la lesión predominó la afectación motora (paresia-parálisis) en el 20,8 %, el mutismo (13,8 % de las cirugías de fosa posterior y 3 % del global) y la hidrocefalia
Que precisó válvula de derivación ventriculoperitoneal en el 10 % de los casos. La mortalidad en la UCIP fue 0.
Conclusiones: 1. Los postoperatorios neuroquirúrgicos y especialmente los de tumores del SNC, constituyen una demanda asistencial emergente en el campo de los cuidados del niño crítico. Incrementando la labor de los intensivistas. 2. El astrocitoma de fosa posterior es el tumor más frecuente. 3. Un manejo perioperatorio protocolizado contribuye a la reducción de complicaciones posquirúrgicas (hidroelectrolíticas, infecciosas y neurológicas).
Tumores cerebrales en UCIP: análisis evolutivo del postoperatorio
S. Zambudioa, F.J. Cambraa, J. Costab, A. Guillénb y G. Clareta
aUCIP. bServicio de Neurocirugía. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: Los tumores cerebrales constituyen la neoplasia sólida más frecuente en la infancia. El tratamiento quirúrgico es la mejor opción terapéutica y requiere un ingreso en la UCI para monitorizar la evolución y tratar las complicaciones que puedan surgir.
Objetivos: 1. Conocer la epidemiología de los tumores que ingresan en nuestra Unidad. 2. Analizar la evolución habitual en el postoperatorio de estos niños y de sus complicaciones más frecuentes así como los resultados obtenidos con los tratamientos profilácticos administrados.
Material y métodos: Estudio retrospectivo en el que se revisan las historias de todos los niños postoperados de tumor cerebral (ya sea biopsia, resección parcial o total) desde enero de 1998 hasta junio de 2004. Se recoge la filiación del paciente, datos sobre la necesidad de ingreso en la UCI antes de la intervención, la presencia o no de hidrocefalia y necesidad de derivación ventricular previa a la cirugía, el tipo de tumor y su localización, tipo de resección, tiempo transcurrido desde la intervención hasta la extubación, estancia en UCI, tratamiento específico administrado (profilaxis anticonvulsivante, antibiótica y antiedema), complicaciones, necesidad de reintervención y Glasgow Outcome Scale (GOS) al alta y a los 6 meses.
Resultados: Se han revisado un total de 107 postoperatorios, que corresponden a 90 niños, siete de los cuales habían sido intervenidos por primera vez antes de 1998. Existe un predominio discreto de niños (54,2 %) respecto a niñas (45,8 %), con una edad media de 7 años y 8 meses (desde 0 años hasta 18 años y 6 meses). La localización más frecuente es la fosa posterior (45,8 %) seguida por los hemisferios cerebrales (32,5 %), la línea media (13,3 %), el tronco encefálico (7,2 %), y nervio óptico (un caso) y los tipos de tumor más frecuentes han sido, por orden: astrocitoma grado bajo/intermedio (48,2 %), meduloblastoma (9,6 %), ependimoma (7,2 %) y oligodendroglioma (6 %). Un 39,8 % de niños precisaron derivación ventricular previa o coincidiendo con la intervención por presentar hidrocefalia. La mediana de días hasta la extubación ha sido de un día (entre 0 y 25 días), con más tiempo de intubación para los niños con tumores de línea media respecto al resto, con una diferencia estadísticamente significativa. Entre las complicaciones, la más frecuente es la diabetes insípida (12 casos que se reparten de igual manera entre los tumores situados en fosa posterior, línea media y hemisferios cerebrales) seguida de las convulsiones (10 casos, la mayoría en niños con tumores en hemisferios cerebrales), el síndrome pierde-sal (5 casos, tres de ellos en tumores de fosa posterior). Han precisado reintervención inmediata 7 niños, cinco para realizar una derivación de líquido cefalorraquídeo y dos para drenaje de hematoma. La estancia media en la UCI ha sido de 4,3 días (mediana de 2 días, rango entre 1 y 61 días), más larga para niños con tumores en el tronco y línea media. Los niños intervenidos por segunda o tercera vez también han presentado estancias más largas (media de 6,4) respecto a los intervenidos por primera (3,6). Un 3 % (3 pacientes) fallecieron durante el ingreso en UCI. Al alta y a los 6 meses un 76 % de los niños presentaban secuelas leves o estaban asintomáticos (GOS 4-5).
Comentarios: 1. La epidemiología del grupo de pacientes que llega a la UCI traduce la epidemiología en la población general. 2. La alteración electrolítica más frecuente es la diabetes insípida. 3. El tiempo de ventilación mecánica ha sido más prolongada en los niños con tumores en línea media.
Resección de sarcoma meníngeo con circulación extracorpórea
A. Reina González, N. García Zarza, E. Sánchez Valderrábanos, A. López García, M.A. Murillo Pozo, M. Carranza Conde, J.A. Soult Rubio, J. Márquez, J. Jiménez y M. Loscertales Abril
Unidad de Cuidados Intensivos Pediátricos. Hospital Infantil. Hospital Universitario Virgen del Rocío. Sevilla. España.
Objetivo: Presentación del primer caso de intervención neuroquirúrgica con circulación extracorpórea en nuestro hospital.
Caso clínico: Paciente diagnosticada a los 11 meses de edad de sarcoma meníngeo tratado con cirugía y quimioterapia. Un año después presenta recidiva que precisa radiocirugía. Actualmente con 4 años de edad es diagnosticada de segunda recidiva con infiltración de senos venosos. Se interviene con circulación extracorpórea, parada circulatoria total e hipotermia profunda. Se practica resección tumoral macroscópicamente completa y anastomosis terminoterminal entre seno longitudinal superior y transverso izquierdo con plastia de 7 mm y sutura de gore-tex. Ingresa en cuidados intensivos con ventilación mecánica, drenaje ventricular externo (DVE), drenaje pericárdico, monitorización hemodinámica y neuroquirúrgica (presión intracraneal [PIC], presión tisular de oxígeno [PtiO2], nivel de sedación y electroencefalograma continuo). Durante las primeras 48 h del postoperatorio presenta PIC normal con PtiO2 baja (< 10) requiriendo optimización de la presión de perfusión cerebral mediante expansores de volumen, soporte inotrópico, vasodilatadores venosos, sedación profunda (coma barbitúrico), normoventilación y medidas posturales. Desde el segundo día postoperatorio presenta fiebre mantenida con cribado microbiológico negativo, siendo atribuida a origen central y/o medicamentoso. Su evolución posterior ha sido favorable con recuperación de la conciencia al octavo día postoperatorio y recuperación neurológica progresiva. Una semana después comienza con PIC elevadas que requieren mantener el DVE abierto. Actualmente presenta mutismo y paresia de miembro superior derecho.
Comentarios: La circulación extracorpórea ha permitido la resección completa de un sarcoma meníngeo con infiltración de senos venosos. La monitorización hemodinámica y neurológica ha sido fundamental en el manejo postoperatorio de este paciente.
Lesión medular aguda en edad pediátrica
G. Claret, A. Palomeque, M.T. Guardia, J.A. Costa y J.M. Martín
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: La lesión medular aguda es una entidad de escasa frecuencia en edad pediátrica pero adquiere especial relevancia debido a las graves secuelas y a las prolongadas estancias que provoca.
Objetivos: Revisión retrospectiva de las lesiones medulares ingresadas en nuestra Unidad desde el año 1992.
Material y métodos: Se revisa la epidemiología, forma de presentación, pruebas diagnósticas, tratamiento y evolución de las lesiones medulares agudas.
Resultados: Se recogieron 16 pacientes, 12 varones (75 %) y 4 mujeres (25 %) con edades al ingreso comprendidas entre las pocas horas de vida y los 19 años y 8 meses (mediana de 14 años). Los días de ingreso en la unidad de cuidados intensivos oscilaron entre 12 h y 6 años 9 días (mediana 37 días).
La causa de la lesión medular fue un trauma obstétrico en 4 casos (25 %) y la presentación clínica fue la depresión respiratoria neonatal inmediata con tetraparesia en 3 casos y tetraplejía en el restante. En los 4 pacientes la lesión fue cervical y en la neuroimagen realizada se objetivó en 2 casos una hemorragia intramedular, una sección y una hemisección medular. En 3 casos se realizó traqueostomía entre los 2 y los 3 meses de vida y precisaron ventilación mecánica y oxigenoterapia. Uno de ellos falleció a los 8 meses de vida y el resto se encuentra actualmente en su domicilio.
En siete de los casos (43,7 %) la causa fue traumática: tres accidentes de motocicleta, dos de tráfico, un atropello y otro se precipitó. Las edades estuvieron comprendidas entre los 11 y los 19 años, excepto uno de ellos que era un lactante de 10 meses. Permanecieron ingresados en la Unidad entre 12 h y 54 días. El diagnóstico inicial fue radiológico en 2 casos y en los otros cinco clínico al disminuir la sedación-curarización que llevaban desde el Hospital de origen. La localización de la lesión fue cervical (4 en C7 y 1 en C1) y lumbar (2 casos). En 2 pacientes se practicó traqueostomía a los 11 y 13 días de ingreso. Dos de los pacientes han fallecido, dos se encuentran en un centro sociosanitario y tres en su domicilio (precisan ventiloterapia, silla de ruedas y caminador, respectivamente).
La causa malformativa incluye 2 pacientes (12,5 %) afectados de una malformación arteriovenosa medular de localización C2-C6 en un caso y D6 en el otro.
El primero se presentó con cervicalgia que precedió a la tetraplejía mientras que en el segundo el síntoma inicial fue dolor en el hombro que fue seguido por paraparesia. El primero se encuentra en su domicilio y precisa silla de ruedas mientras que el segundo reside en un centro sociosanitario con ventiloterapia y oxigenoterapia.
En 3 pacientes (18,7 %) la sintomatología se presentó en el postoperatorio inmediato de una cirugía de columna (una cervical y dos dorsales). Se realizó traqueostomía a 2 pacientes a los 10 y 31 días. El primero de ellos falleció en un centro sociosanitario a los 2 años de la lesión. Los otros residen en su domicilio con la ayuda de una silla de ruedas. De los 16 pacientes recogidos cuatro han fallecido, tres residen en un centro sociosanitario y nueve en su domicilio (tres con ventilación mecánica).
Comentarios: La realización precoz de la traqueostomía, la posibilidad de la ventilación mecánica domiciliaria y la instrucción de las familias sobre los cuidados habituales que necesita el niño ha permitido reducir la estancia de estos pacientes en la Unidad y que residan en su casa.
Hemorragia cerebral en lactante con hemofilia
I. Sánchez Ganforninaa, L. Santaló Gonzáleza, M. Muñoz Sáeza, A. López Garcíaa, M.A. Murillo Pozoa, J. Giménezb, M. Carranzaa y M. Loscertales Abrila
aServicio de Cuidados Críticos y Urgencias. bServicio de Neurocirugía. Hospital Infantil. Hospital Universitario Virgen del Rocío. Sevilla. España.
Introducción: Las hemofilias A (por deficiencia del factor VIII) y B (por déficit del factor IX) constituyen las deficiencias hereditarias de factores más comunes después de la enfermedad de Von Willebrand. La hemofilia A constituye un 85 % de los casos. Casi todos los casos son de índole familiar, pero surge un número notable de mutaciones espontáneas. La gravedad va ligada a la tasa basal de factor. El pronóstico vital viene determinado por las complicaciones hemorrágicas en zonas vitales, secuelas por hemorragias repetidas y complicaciones derivadas del tratamiento con hemoderivados.
Caso clínico: Lactante de 7 meses de edad, con antecedente de hemofilia A grave (factor VIII: 0,9 %), diagnosticada al mes de vida, y actualmente sin tratamiento. Consulta en servicio de urgencias del hospital de Melilla por presentar bruscamente hipotonía generalizada. Se realiza ecografía transfontanelar hallándose una hemorragia frontoparietal izquierda. Posteriormente, presenta deterioro neurológico, GSC: 9-10/15, pupilas mióticas reactivas y hemiparesia derecha. En estudio de coagulación: alargamiento de TP y TPTa. En TC craneal: hemorragia frontoparietal izquierda con desplazamiento de la línea media. Se inicia tratamiento médico antihipertensivo y con factor VIII recombinante y se traslada a nuestra Unidad. Llega con mal estado general, intubado, con midriasis arreactiva izquierda, GSC: 3/15. Se procede a evacuación de hematoma subdural e intraparenquimatoso, craniectomía descompresiva y neuromonitorización: sensor presión intracraneal (PIC) y presión tisular de oxígeno (PtiO2). Se continúa tratamiento con factor VIII recombinante a dosis alta según protocolo de hematología. Evolución: En postoperatorio inmediato presenta valores muy patológicos de PIC y PtiO2 que mejoran progresivamente con la optimización de tratamiento médico antihipertensivo. A los 4 días se detecta defecto campo visual (hemianopsia homónima izquierda) y se realiza TC craneal objetivándose infarto en territorio de arteria cerebral posterior. Es dado de alta con aceptable estado general, movimientos espontáneos buenos, excepto monoparesia de miembro superior derecho y tolerando alimentación oral.
Conclusiones: 1. Las hemorragias intracraneales en pacientes con hemofilia pueden ocurrir de manera espontánea o tras un traumatismo banal. 2. Los malos resultados a largo plazo de los niños hemofílicos con hemorragia cerebral sugieren la necesidad de tratamiento profiláctico. 3. La terapia sustitutiva precoz mejora el pronóstico de la hemorragia intracraneal.
Síndrome de Guillain-Barré en intensivos pediátricos
I. Baróna, N. Lópeza, A. Palomequea, M. Balaguera y J. Colomerb
aUCIP. bServicio Neurología. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Objetivo: Estudio retrospectivo de pacientes con criterios diagnósticos de síndrome de Guillain-Barré que requirieron ingreso en la unidad de cuidados intensivos de nuestro hospital en los últimos 14 años.
Material y métodos: Se recogen los pacientes diagnosticados en nuestro hospital en el período comprendido entre febrero de 1990 y marzo de 2004. Todos los casos fueron analizados considerando edad, sexo, antecedente infeccioso previo y tiempo transcurrido hasta inicio del cuadro, forma de presentación clínica, necesidad de ventilación mecánica, exámenes complementarios (LCR y EMG), tratamiento instaurado y evolución posterior.
Resultados: Fueron diagnosticados 62 casos de los cuales 14 (22,6 %) requirieron ingreso en la UCIP. La edad media fue de 8 años (rango: 13 meses-17 años), once (78,6 %) eran varones y tres (21,4 %) mujeres. No se observó predominio estacional. El 100 % de los casos presentaban antecedente infeccioso: 50 % infección de vías respiratorias superiores y 28,6 % gastroenteritis. En tres fue posible demostrar agente etiológico (IgM específica): 2 VEB y 1 CMV. El tiempo transcurrido desde la infección previa y el inicio de los síntomas oscila entre 24 h y 4 semanas (promedio 9,5). La forma de presentación más frecuente (100 %) es la debilidad y arreflexia de extremidades inferiores. Se realizó estudio de LCR y EMG en todos los casos. Nueve (64,3 %) presentaron disociación albúmino-citológica. El patrón electromiográfico más frecuente fue de neuropatía aguda inflamatoria desmielinizante (64,3 %). Precisaron apoyo ventilatorio 9 pacientes: seis ventilación mecánica invasiva y tres BIPAP; con una duración media de 17,8 días (2-73 días). Se realizó traqueostomía en tres de los casos a los 15, 27 y 30 días de ventilación mecánica. Se instauró tratamiento de forma precoz con inmunoglobulina intravenosa en 11 casos y corticoides en un caso. Se realizó seguimiento hasta el grado máximo de recuperación en 11 casos, 10 (71,4 %) presentaron recuperación completa en un tiempo promedio de 5,6 meses, sólo un paciente quedó con secuelas en escala funcional de Hugues 2. El tiempo promedio de estancia en la UCI fue 15,9 días (1-72 días).
Conclusión: Destaca el predominio en el sexo masculino, sin predominio en ningún rango de edad ni una clara incidencia estacional. El antecedente infeccioso previo está presente en todos los casos. La presentación clínica más frecuente es la alteración motora de extremidades inferiores. La neuropatía inflamatoria aguda desmielinizante es la forma más frecuente El diagnóstico diferencial debe incluir lesiones encefálicas o medulares, neuropatías agudas secundarias, patología de la unión neuromuscular y miopatías. La evolución suele ser benigna en la infancia (77,4 %) pero hay casos que requieren ingreso en UCIP por necesidad o alta probabilidad de necesitar ventilación mecánica. La inmunoglobulina constituye el tratamiento de elección pero el tratamiento de soporte sigue siendo uno de los factores más importantes para el pronóstico.
Estatus epiléptico refractario: a propósito de un caso
E. Morteruel Arizcurena, J. López Bayóna, Y. López Fernándeza, J. Gil Antóna, J. Pilar Orivea, J. Latorre Garcíaa, M.T. Hermana Tezanosa y M.P. Botella Astorquib
aUCIP Hospital de Cruces. Bilbao. bHospital de Txagorritxu. Vitoria. España.
Niño de 4 años y 10 meses, que a los 2 días de inicio de cuadro catarral con febrícula, presenta una primera convulsión, que cede en 5 min. En menos de una hora, nueva convulsión generaliza por lo que acude al hospital. Desde dicho hospital nos lo envían después de 5 días de ingreso, con convulsiones generalizadas, de inicio diverso, para yugular las cuales fue preciso iniciar coma barbitúrico. Recibe tratamiento antibiótico y con aciclovir.
Permanece ingresado 49 días en nuestra UCIP, tiempo durante el cual no cesan las convulsiones salvo cuando se consigue el silencio eléctrico con barbitúricos, fracasando todos los otros tratamientos realizados. Se descartan etiologías posibles (infecciosa, metabólica, tumoral, etc.).
Las convulsiones son parciales secundariamente generalizadas y de inicio multifocal (se mantiene monitorizado el EEG de forma continua). El EEG intercrisis es normal al igual que el estudio radiológico inicial, que va mostrando progresivamente una atrofia generalizada; a los 45 días de ingreso se objetiva una hidrocefalia por lo que ante la posibilidad de que sea activa se coloca válvula de derivación, sin cambios clínicos posteriores. Durante la segunda inducción de coma barbitúrico presenta un cuadro de sepsis, con cultivos negativos, precisando depuración extrarrenal.
Tras 49 días de ingreso, solicitan alta voluntaria, siendo trasladado a clínica privada. Permanece en dicho centro 2 semanas, donde cuestionan el seguimiento previo, pero regresa nuevamente a su hospital de origen con la misma clínica. Actualmente, 2 años tras el inicio del cuadro, permanece en domicilio, con intensa atrofia cerebral y cerebelosa generalizada, y grave deterioro neurológico.
Comentario: El estatus convulsivo refractario, definido alguna vez como "una pesadilla para el intensivista", lo es realmente, y también para los padres, a los que resulta difícil admitir la ausencia de diagnóstico, que a veces atribuyen a incompetencia. Recientemente una publicación inglesa describe 6 niños con cuadro similar al de nuestro paciente, de los cuales tres fallecieron, permaneciendo el resto con convulsiones e intensa afectación neurológica. La clínica y falta de etiología comunes, sugieren un nuevo síndrome por definir en el que creemos se encuadraría nuestro paciente, síndrome que el autor inglés denomina "encefalopatía epiléptica catastrófica idiopática".
Estudio epidemiológico de los ingresos por causa neurológica en una unidad de cuidados intensivos pediátricos de nivel II
A. Pérez Benito, T. Gili Bigatà, S. Sánchez Pérez, J. Badia Barnusell, C. Figaró Volta, M. Domingo Puigrós, M. Torrabias Rodas y M. Fletas Torrent
Unidad de Cuidados Intensivos Pediátricos. Hospital de Sabadell. Barcelona. España.
Objetivos: Analizar la etiología y evolución de los ingresos por patología neurológica en una unidad de cuidados intensivos pediátricos mixta (UCIP) de un hospital de nivel II que no dispone de servicio de neurocirugía.
Metodología: Nuestro servicio de neurología atiende anualmente a una media de 3.185 niños, una tercera parte de los cuales son primeras visitas. Se revisaron retrospectivamente las historias de los pacientes ingresados por causa neurológica en la UCIP entre los años 1999 y 2003.
Resultados: 144 niños realizaron un total de 169 ingresos, que corresponden al 27 % del total de ingresos en la UCIP en los últimos 5 años. El 56 % fueron niños y el 44 % niñas. El rango de edad fue de un mes a 17 años, siendo el grupo más frecuente el menor de un año (20 %). Los motivos de ingreso más frecuentes fueron: monitorización (59,7 %), estatus convulsivo (27,8 %) y depresión del nivel de consciencia (10,7 %). El 26,6 % eran niños ya controlados por el servicio de neurología pediátrica. La estancia media en UCIP fue de 3,3 días de ingreso (rango: 1-53 días), aunque el 60 % de los ingresos lo estuvieron dos o menos días. Los diagnósticos al alta más frecuentes correspondieron a: 60 traumatismos craneoencefálicos (TCE) (35,5 %), 42 trastornos convulsivos (24,8 %), 35 infecciones del sistema nervioso central (20,7 %) y 10 intoxicaciones (5,9 %). Precisaron ventilación mecánica 18 niños (10,6 %), 8 niños tratamiento de la hipertensión endocraneal (4,7 %) y sólo un niño requirió fármacos vasoactivos. Fallecieron 4 niños en UCIP y 6 se derivaron a un hospital de referencia de nivel III mediante transporte medicalizado por precisar neurocirugía.
Conclusiones: 1. Los ingresos por causa neurológica más frecuentes en nuestra UCIP fueron los TCE. 2. En la mayoría de los casos, la evolución inmediata con el tratamiento estándar fue favorable. 3. Las unidades de cuidados intermedios y las UCIP de nivel II permiten una atención adecuada en la primera fase de la demanda neurológica, siendo fundamental la coordinación asistencial con el nivel III (incluyendo el transporte medicalizado) para completar el proceso asistencial de forma óptima.
Encefalitis postinfecciosa (probablemente varicelosa) grave de evolución favorable
E. García Sánchez y M. Riaza Gómez M
Hospital Madrid Monte Príncipe. Boadilla del Monte. Madrid. España.
Introducción: Presentamos un caso de encefalitis postinfecciosa, con importante afectación cortical y de troncoencéfalo, tanto clínica como en RM, con evolución favorable.
Caso clínico: Varón de 5 años de edad, sin antecedentes personales de interés, pero sí familiares: madre con esclerosis múltiple desde los 18 años de edad. Presenta 10 días antes del ingreso una varicela de curso normal: fiebre y aparición de nuevas lesiones durante 3 días, posteriormente afebril hasta el momento del ingreso. Dos días antes del ingreso comienza con cefalea que cede con ibuprofeno, está afebril, nivel de conciencia normal, no disartria, ni ataxia.
Ingresa por fiebre, decaimiento y ataxia grave (bipedestación imposible, incluso sedestación inestable) con nivel de conciencia normal. Durante las primeras 24 h del ingreso presenta empeoramiento clínico con irritabilidad, disartria y disminución del nivel de conciencia, en este momento se realiza RM en la cual se objetivan discretas alteraciones de la sustancia gris compatibles con encefalitis; se traslada a la UCIP y se inicia tratamiento con cefotaxima, aciclovir, dexametasona y gammaglobulina, precisa el día del ingreso en UCIP intubación y ventilación por mecánica al objetivarse apneas centrales. Previo al inicio del tratamiento se realiza analítica en sangre (todo es normal) y punción lumbar (bioquímica normal, antígenos capsulares negativos, cultivo negativo, PCR a VVZ (virus varicela-zóster) y a VHS (virus herpes simple) tipo I y II negativas, IgG e IgM (inmunoglobulinas G y M) a VVZ, y VHS I y II negativas en LCR, anticuerpos antigangliósido y anti-MAG negativos en LCR.
Durante el ingreso en UCIP presenta crisis tonicoclónicas generalizadas y focales, que precisan diazepam, midazolam, fenitoína y ácido valproico, y frecuentes fenómenos vegetativos: episodios de hipotensión e hipertensión arterial, bradicardias aisladas, alteraciones pupilares, enrojecimiento cutáneo y sudoración profusa. No evidencia clínica, ni en pruebas de imagen, ni en eco-Doppler transcraneal de hipertensión craneal. EEG (electroencefalograma) a los 2 días del ingreso normal; EEG a los 5 días del ingreso con una actividad focal enlentecida con focalidad temporal derecha. Se extuba a los 9 días del ingreso sin incidencias. Desde la retirada de la sedación presenta movimientos oculares espontáneos, pero no otros movimientos espontáneos. Electromiograma muestra signos de polineuropatía sensitivomotora mixta de predominio proximal simétrica y con afectación global. En este momento (día 10 de ingreso) se inicia bolos de metilprednisolona 30 mg/kg/día durante 5 días. RM (día 11 de ingreso): lesión lateral hemisférica de predominio frontotemporal con grave atrofia subcortical, agrandamiento del sistema ventricular y lesión central en fosa posterior.
Desde el día 15 de ingreso presenta una evidente mejoría clínica con mejor conexión con el medio y mejoría de la motilidad progresiva. Al alta después de más de un mes de ingreso, deambula con ayuda de mínimos apoyos, habla (con leve disartria) es capaz de deglutir (con disfagia para sólidos) y el resto es ya todo normal. Después del alta mantiene la mejoría progresiva.
Conclusiones: Llama la atención de éste la evolución favorable final, a pesar de la importante afectación clínica y de las imágenes en la RM.
INFECCIONES
Meningitis bacterianas/sepsis en una unidad de cuidados intensivos pediátricos: un análisis descriptivo
A. Arévalo Garrido, I. Peláez Pleguezuelos, J. de la Cruz Moreno, R. Santiago Gutiérrez, M.D. Gámez Gómez, R. Rodríguez García y P. Martín Mellado
Hospital Materno-Infantil de Jaén. España.
Objetivos: Analizar los aspectos clínicos, diagnósticos, etiológicos así como las medidas terapéuticas y técnicas empleadas para el manejo de los casos de meningitis bacteriana y/o sepsis de niños que precisaron ingreso en UCIP durante el período octubre 2003-junio 2004. No se han incluido los casos de sepsis neonatales ni las infecciones nosocomiales.
Material y métodos: Revisión de manera retrospectiva de las historias clínicas de 7 pacientes con este diagnóstico que precisaron ingreso en la UCIP en dicho período de tiempo.
Resultados y conclusiones: Se presentan 7 casos, de edad media 13,2 meses, tres varones y cuatro mujeres. Todos presentaban como clínica inicial fiebre elevada, en 2 casos se acompañaba de vómitos y en una crisis convulsiva; en cinco de los siete apareció exantema petequial y sólo una rigidez de nuca y signos meníngeos. Los criterios de ingreso en UCIP en los siete fueron la afectación del estado general y la alteración del nivel de conciencia; tres presentaban signos de shock a su ingreso. El valor medio del PRISM III al ingreso fue de cinco, con una media de probabilidad de mortalidad esperada según PRISM de 2,26 %.
En 4 casos existía leucocitosis con desviación a la izquierda, en uno el hemograma inicial era normal, y en 2 casos existía leucopenia. En todos el valor de la PCR estaba elevado con un cifra media de 33 mg/dl. En el 57 % de los casos el estudio de coagulación al ingreso estaba alterado. En el 86 % se hallaron aumento de leucocitos en el LCR, 71 % de predominio neutrófilos, y el 14 % linfocitos; en uno de ellos el LCR era normal. Los gérmenes aislados en el LCR y/o sangre fueron: meningococo B (2 casos), meningococo C (un caso), Haemophilus influenzae IV (un caso) y neumococo (un caso). En un paciente el LCR presentaba características clínicas y bioquímicas de meningitis bacteriana sin aislarse germen, y en otro compatible con meningitis tuberculosa sin confirmación.
Utilidad de la reacción en cadena de la polimerasa (PCR) en tiempo real para el diagnóstico de patología infecciosa en la unidad de cuidados intensivos pediátricos
C. Estevaa, C. Muñoz-Almagroa, I. Jordánb, R. Monteroa, S. Galab, A. Genéa y A. Palomequeb
aServicio de Microbiología. bUCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: Las técnicas de amplificación molecular han sido en los últimos años herramientas útiles para el diagnóstico de enfermedad infecciosa en el paciente pediátrico que requiere cuidados intensivos. La última generación de los robots de amplificación, tecnología de PCR en tiempo real, simplifica de forma significativa el desarrollo de la técnica, reduciendo costes de personal y reactivos, ofrecer alta versatilidad al permitir realizar distintas aplicaciones diagnósticas a la vez y como gran avance genera resultados en apenas 3 h.
Objetivo: Evaluar una estrategia diagnóstica aplicando tecnología de PCR en tiempo real para el diagnóstico de cuatro agentes infecciosos causantes de patología grave en las unidades de cuidados intensivos pediátricos: S. pneumoniae, N. meningitidis, herpesvirus 1 y herpesvirus 2.
Pacientes: Se estudian tres grupos de pacientes ingresados en la UCIP del Hospital Sant Joan de Déu: 21 niños (período de estudio octubre 2003-junio 2004) con diagnóstico clínico de enfermedad invasiva neumocócica. Dieciséis pacientes, ocho meningitis, cuatro sepsis y cuatro sepsis con meningitis (período de estudio noviembre 2003-junio 2004), con diagnóstico clínico de enfermedad meningocócica. El tercer grupo de pacientes fueron 25 niños con sospecha clínica de meningoencefalitis viral o interés clínico en descartar la etiología herpética.
Métodos: Se diseña una estrategia de PCR en tiempo real que permite detectar los cuatro microorganismos en la misma serie de trabajo. Se realiza una extracción del ADN de 30 min de duración para muestra de LCR y de hora y media para otro tipo de muestras. Se amplificaron fragmentos de ADN específicos de S. pneumoniae (gen de la neumolisina) N. meningitidis (gen CtrA) herpes 1 (glucoproteína G) y herpes 2 (glucoproteína D). Como sistema de amplificación se utilizó el Robot de Real-Time AbiPrism 7000, laboratorios Aplied BioSystem aplicando condiciones universales de amplificación. La duración total de la técnica fue de 2,30-3,30 h con tiempo efectivo de técnico de 60 min. Se realizaron estudios de sensibilidad mediante diluciones seriadas de cultivos N. meningitidis y S. pneumoniae y de herpes simple. Para el estudio de especificidad se procesaron 27 muestras con exclusión de infección por estos cuatro patógenos.
Resultados: El estudio previo de sensibilidad de la PCR mostró que esta técnica podía amplificar hasta 0,75 UFC/μl de N. meningitidis, 1 UCF/μl de S. pneumoniae y la dilución TCDID/50/50 μl = 12 de herpes 1. El estudio de especificidad fue del 100 % para las cuatro aplicaciones. De los 21 pacientes con diagnóstico de enfermedad neumocócica la sensibilidad de la PCR fue del 76,1 % y la del cultivo 47,6 % incremento del diagnóstico microbiológico del 28,5 %. De los 16 con enfermedad meningocócica la sensibilidad de la PCR fue del 75 % frente a 31,25 %, incremento 43,75. De los 25 pacientes estudiados por PCR se descartó la etiología herpética en 24 siendo positivo a herpes 1 un paciente de 3 meses de edad.
Conclusión: La aplicación de la tecnología de PCR en tiempo real para el diagnóstico de distintas enfermedades infecciosas en el paciente crítico es una herramienta rápida y sencilla, que incrementa la confirmación microbiológica clásica. Esta confirmación microbiológica es de gran utilidad para el clínico en la toma de decisiones terapéuticas y en el ámbito de salud pública para monitorizar la prevalencia de infecciones invasivas graves.
Enfermedad meningocócica en una unidad de cuidados intensivos pediátricos de un hospital de nivel II
M. Fletas Torrent, T. Gili Bigatà, S. Sánchez Pérez, M. Domingo Puiggrós, A. Pérez Benito, M. Torrabías Rodas, C. Figaró Voltà y J. Badia Barnussell
Servicio de Pediatría. Hospital de Sabadell. Corporació Parc Taulí. Sabadell. Barcelona. España.
Introducción y objetivos: Analizar la gravedad, el manejo inicial y la evolución de la enfermedad meningocócica en una unidad de cuidados intensivos pediátricos (UCIP) mixta de un Hospital de nivel II en los años siguientes a la vacunación sistemática para el meningococo C en Cataluña.
Material y métodos: Estudio retrospectivo de todos los ingresos en UCIP por enfermedad meningocócica entre enero de 2001 y junio de 2004. Se ha valorado la gravedad inicial del cuadro en base al Glasgow Menigoccocal Septicemia Prognostic Score (GMSPS) y el PRISM score.
Resultados: Durante el período revisado ingresaron en UCIP 12 pacientes (6 niñas y 6 niños) con enfermedad meningocócica. La media de edad fue de 4 años (10 meses-9 años). La puntación media en el GMSPS fue de 4,4 (0-12) y en el PRISM score de 4,6 (0-14).
Manejo inicial: Siete de los pacientes recibieron carga de líquidos en la primera hora (10 a 82 ml/kg, media 32,4 ml/kg). Se realizó punción lumbar en 9 casos (75 %), siete de las cuales fueron normales. 4 pacientes (33 %) requirieron ventilación mecánica convencional durante un promedio de 1,9 días. Tres pacientes (25 %) necesitaron soporte inotrópico durante 2,8 días (2,1-3,8). El tratamiento antibiótico utilizado fue cefotaxima (50 %) o ceftriaxona (50 %). Se aisló el meningococo en 7 casos (6 casos del serogrupo B y un caso del serogrupo C en un paciente no vacunado).
Evolución: las complicaciones observadas fueron: CID (58 %), acidosis metabólica (50 %), elevación transitoria de enzimas hepáticos (16 %), hipopotasemia (16 %), hipocalcemia (16 %) y SIADH (8 %). La estancia media en UCIP fue de 1,7 días (8 h-5 días). La evolución posterior fue favorable en todos los casos.
Comentarios: 1. Un alto porcentaje de casos presentan enfermedad meningocócica leve. 2. En los casos con shock séptico, la evolución con el tratamiento de soporte habitual ha sido favorable.
Enfermedad invasiva por Streptococcus pyogenes. A propósito de dos casos
S. Simó Segovia, M.I. Iglesias Bouzas, R. Montero Reguera y V. González Ojeda
Unidad de Cuidados Intensivos Pediátricos. Hospital La Zarzuela. Madrid. España.
La aparición de cepas más virulentas de estreptococo productor de exotoxinas en la última década ha llevado a un aumento en la incidencia de infecciones invasivas por estreptococo grupo A: celulitis, fascitis necrosante, neumonía con empiema y síndrome de shock tóxico por estreptococo.
Presentamos 2 casos ingresados en nuestra Unidad en el período de un mes (febrero-marzo 2004) con enfermedad invasiva por S. grupo A. Se trató de 2 niñas de 2 años de edad con escarlatina y neumonía con empiema y compromiso respiratorio, una de las cuales evolucionó con un cuadro de shock tóxico estreptocócico. En frotis faríngeo de ambas se objetivó crecimiento de S. pyogenes aislándose éste también, en líquido pleural de la paciente que desarrolló shock.
Se realizó tratamiento con antibioterapia de amplio espectro (cefotaxima y clindamicina), toracocentesis y drenaje pleural así como soporte inotrópico y ventilación mecánica en el caso con shock. La evolución de ambas fue favorable.
Infección diseminada porFusariumen un paciente con leucemia
M. Torrabías, T. Gilia, J. Badiaa, C. Figaróa, S. Sáncheza, M. Domingoa, M. Melob, M. Garcíab, J. Luelmoc, M. Fletas y A. Pérez
aUCI Pediátrica. bServicio de Oncología Pediátrica. cServicio de Dermatología Pediátrica. Consorci Sanitari Parc Taulí. Sabadell. Barcelona. España.
Introducción: Las infecciones fúngicas son una complicación importante en pacientes con leucemia aguda y se asocian a una alta morbilidad y mortalidad. La especie Fusarium es una causa emergente de infección fúngica invasiva en este grupo de población. La infección afecta frecuentemente a la piel, pulmones y senos paranasales. El voriconazol es una nueva opción terapéutica frente al Fusarium debido a las resistencias que presenta a los antifúngicos clásicos.
Caso clínico: Paciente de 12 años que ingresa en la UCI pediátrica con shock séptico por Escherichia coli en fase de neutropenia por tratamiento quimioterápico. Antecedentes: Diagnosticado de leucemia linfoblástica aguda de alto riesgo a los 10 años. Recidiva 2 meses antes del ingreso tratándose con quimioterapia según el protocolo RELAL 95. Evolución: Presenta fallo hemodinámico y respiratorio que evoluciona satisfactoriamente. Al séptimo día del ingreso reaparece la fiebre asociada a nódulos subcutáneos dolorosos en extremidades, iniciándose cobertura antifúngica con anfotericina B liposomal. La biopsia de la lesión cutánea muestra infección por Fusarium sp. Los hemocultivos son negativos. En el estudio de extensión de la infección la TC detecta nódulos pulmonares. El octavo día de tratamiento y ante la ausencia de mejoría del cuadro se instaura voriconazol intravenoso (el primer día a 6 mg/kg cada 12 h seguido de 4 mg/kg cada 12 h). El día 18 se pasa a voriconazol oral (200 mg/12 h) manteniéndose como tratamiento por su estado de neutropenia. Evoluciona favorablemente con resolución de las lesiones cutáneas y de los nódulos pulmonares pudiéndose reanudar la quimioterapia el día 36 de ingreso. En junio de 2004 en el estudio previo al trasplante de médula ósea se detecta infiltración medular masiva por linfoblastos a pesar del tratamiento quimioterápico.
Comentarios: En el diagnóstico diferencial de las lesiones cutáneas en el paciente con leucemia aguda debemos considerar la infección fúngica diseminada por Fusarium sp. Se recomienda practicar precozmente la biopsia cutánea de las lesiones por ser a menudo el único método diagnóstico eficaz. En nuestro caso el voriconazol resultó un tratamiento efectivo y bien tolerado.
Estudio prospectivo sobre la enfermedad invasiva grave en UCIP rentabilidad del diagnóstico rápido por técnica de PCR
S. Gala Peraltaa, Z. Martínez de Compañóna, I. Jordán Garcíaa, C. Estevaa, C. Muñoz-Almagrob y A. Palomeque Ricoa
aUCIP. bServicio de Microbiología. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: Los niños afectos de enfermedad neumocócica invasiva grave (ENIG) precisan ingreso en UCIP con frecuencia. La ENIG tiene además una elevada morbimortalidad infantil. La gravedad de dicha patología hace necesario métodos diagnósticos rápidos que permitan la detección precoz y ayuden en el manejo terapéutico.
Objetivos: 1. Analizar la incidencia de la enfermedad invasiva grave que ingresa en nuestra Unidad de intensivos pediátricos. 2. Evaluar el soporte de métodos de biología molecular como reacción en cadena de la polimerasa (PCR) para el diagnóstico rápido de dicha enfermedad.
Material y método: Estudio prospectivo observacional de los pacientes ingresados en nuestra Unidad de cuidados intensivos pediátricos desde octubre del 2003 a junio del 2004. La selección de pacientes se realizó según sospecha clínica al ingreso. Se solicitó estudio microbiológico en sangre, líquido cefalorraquídeo, líquido pleural y/o aspirado bronquial). Todas las muestras se procesaron por métodos microbiológicos habituales (tinción de Gram y cultivo) y por técnica rápida de PCR amplificando un fragmento de ADN del gen de la neumolisina específico de S. pneumoniae, según protocolo normalizado de trabajo de la unidad de microbiología molecular del Hospital Sant Joan de Déu.
Resultados: Se recogieron 21 casos (14 mujeres y 7 varones) con sospecha clínica de ENIG: meningitis en 10 casos (47,6 %); neumonías en 5 casos (23,8 %); sepsis en 5 casos (23,8 %) y un caso de peritonitis primaria. La edad media de estos pacientes fue de 3,8 años (rango: 6 meses-9 años). Sólo 2 casos recibieron la vacuna heptavalente (9,5 %). El dato más relevante en la anamnesis y en la exploración física fue la postración en 17 casos (80 %) y el mal estado general en el 100 % de los casos. Requirieron ventilación mecánica 11 de los casos (52 %) e inotrópicos 7 casos (33 %). En 3 pacientes (14 %) aparecieron secuelas (de tipo neurológico) y 3 pacientes fallecieron (14 %).
La sospecha clínica de ENIG se confirmó en 16 casos (76 %), de los cuales diez (47,6 %) presentaron algún cultivo biológico positivo (hemocultivo, LCR, aspirado bronquioalveolar o líquido pleural) y en 16 casos (76,1 %) presentaron PCR para neumococo positiva, de los cuales se observaron 8 casos (38 %) con cultivos negativos. Por lo tanto, la técnica de PCR aumenta la rentabilidad diagnóstica en un 28,5 % en nuestra muestra de pacientes.
Conclusiones: 1. La incidencia de EING en nuestra Unidad intensivos fue de un 5 %. 2. La técnica de PCR es útil para el diagnóstico de la enfermedad neumocócica al aumentar la confirmación microbiológica diagnóstica en los casos de cultivo negativo.
Evolución de la incidencia de enfermedad invasiva neumocócica en pediatría
Z. Martínez de Compañóna, S. Gala Peraltaa, I. Jordána, C. Muñoz-Almagrob, C. Latorreb y A. Palomequea
aUCIP. bUnidad de Microbiología Clínica. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción:Streptococcus pneumoniae es uno de los principales agentes etiológicos causantes de enfermedad invasiva grave en pediatría. Las nuevas pautas vacunales y la introducción de la vacuna conjugada heptavalente podrían producir a cambios en la epidemiología de la enfermedad neumocócica.
Objetivos: Principal: analizar la epidemiología de la infección invasiva neumocócica (clínica, microbiología y morbimortalidad). Secundario: detectar cambios en la incidencia de la enfermedad invasiva tras comercialización de la vacuna conjugada.
Material y método: Estudio retrospectivo de los niños ingresados en el Hospital Sant Joan de Déu (hospitalización y cuidados intensivos) con cultivos positivos para S. pneumoniae (sangre, LCR, líquido pleural y líquido articular) entre el año 1998 y 2003. Comparación de los datos epidemiológicos entre los diagnosticados entre los años 1998-2000 y 2001-2003.
Resultados: Se recogieron 84 pacientes, con una edad media de presentación de 3,4 ± 3,7 años. Cincuenta casos fueron varones (59,5 %). Se diagnosticaron 24 bacteriemias (28,6 %), 29 meningitis (34,5 %), 22 neumonías (26,2 %) y nueve artritis (10,7 %). Requirieron ingreso en UCIP 30 casos (35,7 %), de los cuáles 25 (83,3 %) fueron meningitis y tres (13,6 %) neumonías. Las neumonías tuvieron derrame pleural asociado en 18 casos (84,4 %), y todas correspondieron al segundo período. La media de días de ingreso en UCIP fue de 5,2 ± 7,4 con una estancia media de hospitalización de 13,7 ± 10,4 días. Fallecieron 6 pacientes (7,1 %) y 11 (13,1 %) sufrieron secuelas (en un 50 % respiratorias). Ambos grupos fueron comparables respecto a las variables sexo, edad, factores de riesgo, horas de evolución de la fiebre y antibioterapia previa. Se evidenció un aumento de incidencia de enfermedad invasiva neumocócica en el segundo período, con 51 casos (60,7 %) frente a 33 (39,3 %) en el primero, aunque sin diferencias significativas en el global de las enfermedades. Sí se observaron diferencias significativas entre ambos grupos respecto: 1. Incidencia de neumonía, con 4 casos frente a 18, p = 0,000; 2. Aumento en la incidencia de serotipo 14, con 2 casos frente a 7, p 5 0,02 y del serotipo 19A con 0 casos frente a 5, p = 0,02. Existió un aumento de la sensibilidad a penicilina, con 17 casos sensibles frente a 27, y a la cefotaxima, con 28 casos sensibles frente a 38, aunque sin diferencias estadísticamente significativas.
Conclusiones: 1. En los últimos 3 años hemos detectado un aumento de enfermedad neumocócica invasiva a expensas de las neumonías complicadas con derrame pleural. 2. Los serotipos 14 y 19A podrían estar implicados en este cambio en la epidemiología.
Infección nosocomial en el postoperatorio de cirugía cardíaca
M. Guardia, I. Jordán García, M. Urrea, M. Balaguer, M. Pons Ódena y F.J. Cambra Lasaosa
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: La infección nosocomial (IN) es una de las complicaciones más frecuentes del postoperatorio de cirugía cardíaca (CC). La tendencia actual a disminuir los días de ventiloterapia y de requerimiento de dispositivos externos (catéteres, sonda urinaria, ventilación mecánica y drenajes) podrían suponer una disminución de las tasas de IN post-CC.
Objetivos: Principal: Determinar la tasa de IN post-CC y analizar sus características. Secundario: Definir los factores relacionados con la IN post-CC.
Material y métodos: Estudio prospectivo observacional de los pacientes postoperados de CC que ingresaron en la UCIP del Hospital Sant Joan de Déu de diciembre de 2003 a junio de 2004. Se analizaron las variables: edad; sexo; peso; nivel de la cirugía; tiempos quirúrgicos; factores de riesgo; datos de IN (exploración-pruebas complementarias, cultivos y sensibilidades, localización).
Resultados: Se recogieron 50 casos, 30 % fueron varones, la edad media fue de 2,0 años ± 3,2. La incidencia de IN fue de 5,1 por 100 pacientes-días. Neumonía (75 %), infección urinaria (18,5 %) y gastroenteritis (6,5 %) fueron los principales episodios de IN observados. El germen más comúnmente aislado fue el H. influenzae en las neumonías, seguido de E. coli en infecciones urinarias. Los factores relacionados con el diagnóstico de IN fueron: cambios en las radiografías de tórax (p = 0,002), la PCR > 20 (p = 0,015) y los días de exposición a la ventilación mecánica, sonda urinaria y CVC con p < 0,001.
Conclusiones: 1. La tasa de IN en nuestra UCIP es comparable con la literatura médica internacional. 2. La IN más frecuente fue la neumonía asociada a gérmenes habituales de la comunidad. 3. Se observa una baja incidencia de IN asociada al uso de CVC.
TEMAS DIVERSOS 1
Labor asistencial y evaluación de una nueva unidad de cuidados intensivos pediátricos en Jaén
I. Peláez Pleguezuelos, A. Arévalo Garrido, J. de la Cruz Moreno, C. Santiago Gutiérrez, M.D. Gámez Gómez y P. Martín Mellado
Unidad de Cuidados Intensivos Pediátricos. Hospital Universitario Materno-Infantil. Complejo Hospitalario de Jaén. España.
Objetivos: Describir y analizar la labor asistencial llevada a cabo en los primeros 5 meses de funcionamiento de la unidad de cuidados intensivos pediátricos de Jáen.
Metodología: Se estudiaron prospectivamente los 100 primeros ingresos en nuestra Unidad y posteriormente se analizaron los pacientes pediátricos con edades comprendidas entre un mes y 14 años estimándose la efectividad de su asistencia mediante la razón de mortalidad observada y la esperada según el valor del Pediatric Risk of Mortality Score (PRISM) y según el Pediatric Index of Mortality (PIM). Además se analizaron las probabilidades individuales de mortalidad esperada según el PRISM y el PIM en 3 grupos según el valor del PRISM individual.
Resultados: De los pacientes ingresados 65 tuvieron edades comprendidas entre un mes y 14 años, de los cuales 48 fueron varones (73,8 %) y 17 fueron mujeres (26,2 %) y 35 fueron neonatales. La edad media al ingreso fue de 45 meses. La duración media de la estancia fue de 5,2 días. En cuanto a la procedencia de los pacientes 13 (20 %) ingresaron desde urgencias, 24 (36,9 %) lo hicieron desde la planta de hospitalización, 9 (13,8 %) desde el quirófano y 19 (29,3 %) desde otros centros hospitalarios de la provincia de Jaén. Desde nuestra Unidad se hicieron 2 traslados por precisar cirugía cardiovascular. Las patologías responsables de los ingresos por orden de frecuencia fueron: la respiratoria con 18 casos (27,6 %), la neurológica con 10 casos (15,3 %), los posquirúrgicos con 9 casos (13,8 %), la infecciosa con 6 casos (9,2 %), los politraumatizados con 4 casos (6,1 %), la digestiva con 4 casos (6,1 %) y 14 casos (21,5 %) de otros grupos de patología. Las técnicas específicas de UCIP empleadas fueron: ventilación mecánica en 8 casos, canalización venosa central en 22 ocasiones, canalización arterial en 5 casos, canalización venosa central de acceso periférico en 11 ocasiones, nutrición parenteral en 12 casos, monitorización de la presión intracraneal en 2 casos, administración de hemoderivados en 8 casos, necesidad de hemodiálisis en un caso y fármacos vasoactivos en 5 casos.
La mortalidad de la población estudiada fue de 1,5 % (en realidad se observaron 4 casos, de los cuales tres ingresaron tras RCP avanzada y sin estabilización de sus constantes vitales en las primeras 2 horas, por lo que no se incluyeron en el estudio). El valor medio del PRISM medido en las primeras 24 h del ingreso fue de 2,107. La razón de mortalidad estandarizada (RME) según el PRISM fue de 0,77 y según el PIM de 0,5. La probabilidad de mortalidad esperada media según el PRISM fue de 1,98 % y según el PIM de 3,05 %. La probabilidad de mortalidad esperada según el PRISM y el PIM fueron respectivamente: para un PRISM de 0: 1 y 2,73 %; para un PRISM entre 1 y 9: 2,029 y 3,3 % y para PRISM mayores de 10: 12,29 y 8,9 %.
Conclusiones: 1. El 29,3 % de los pacientes ingresados fueron remitidos desde otros centros hospitalarios de nuestra provincia. Este hecho confirma la importancia de la apertura de una UCIP de referencia para los niños gravemente enfermos de Jaén. 2. El PRISM y el PIM presentan una aceptable capacidad de predicción del riesgo de mortalidad, aunque el PIM sobreestima las muertes esperadas con respecto al PRISM. 3. La asistencia intensiva pediátrica debe adaptarse a las necesidades de cada región y al existir recursos limitados hay que evaluar desde el inicio las necesidades y la eficacia de nuestras actuaciones.
Organización de una unidad de politrauma infantil
A. Serrano, R. Jiménez García, L. Ayala, M. Nieto, C. Zabaleta y J. Casado Flores
UCIP. Unidad de Politrauma Infantil. Hospital Universitario Niño Jesús. Madrid. España.
Objetivo: Describir la organización para la creación y desarrollo de una unidad de politrauma infantil.
Análisis descriptivo de la creación de una unidad de politrauma infantil de un hospital pediátrico terciario.
La unidad de politrauma infantil, se creó en enero de 2001 gracias al trabajo conjunto de diferentes profesionales de la salud hospitalarios y extrahospitalarios. Fue necesaria la formación a través de cursos de atención al niño politraumatizado, tanto para el personal implicado dentro del hospital como para todo aquél personal externo que pudiera contribuir en la atención de estos pacientes.
Se adaptó el equipo humano y material a las necesidades en la atención del niño politraumatizado, siendo imprescindible la presencia física en el hospital las 24 h del día, de intensivista pediátrico, neurocirujano, cirujano infantil, traumatólogo y radiólogo. Se habilitó un puesto específico para la atención inicial tanto en la UCIP como en el Servicio de Urgencias. Para los pacientes más graves se facilitó un puesto específico en la UCIP que se utiliza para la resucitación inicial, quedando libre después para recibir nuevos pacientes.
Antes de iniciar la apertura de la Unidad se comprobó su funcionamiento mediante la realización de múltiples simulacros en los que tomaron parte los equipos extrahospitalarios y hospitalarios para lograr una adecuada coordinación.
Se promovieron pautas de actuación basadas en protocolos clínicos consensuados, conocidas por todo el personal médico implicado.
Los pacientes politraumatizados más graves fueron derivados a esta unidad desde el medio extrahospitalario o desde otros hospitales tras haber sido previamente estabilizados.
Se creó un sistema de preaviso desde la atención extrahospitalaria para la activación del equipo de politrauma intrahospitalario. El equipo quedó formado por un intensivista pediátrico, pediatra, anestesista, cirujano pediátrico, enfermera y auxiliar específicos de la unidad de politrauma, y por otros especialistas, disponibles para atender inmediatamente a los pacientes que lo precisarán, como neurocirujano, traumatólogo, radiólogo y equipo de quirófano de urgencias. Todos ellos coordinados por un líder (el intensivista pediátrico para los pacientes más graves), y localizados mediante un sistema de alerta (buscapersonas). El equipo se completó con otros profesionales como celadores, técnicos de laboratorio, de radiología y banco de sangre, y administrativos. Cada componente del equipo conocía su función específica en la recepción, transferencia, atención inicial y traslado intrahospitalario de los pacientes. Gracias a la dedicación y preparación específica de todos sus componentes se consiguió que la secuencia de actuación se realizará con agilidad, eficacia y la mayor rapidez posible. Todo el sistema se apoyó además en al existencia de unos programas de prevención, formación continuada y autoevaluación, a través del registro de los datos y su análisis posterior, con el fin de conseguir una continua mejora del trabajo en equipo.
El tratamiento integral definitivo de este tipo de pacientes se completó con la posibilidad de recibir una rehabilitación a largo plazo.
Conclusiones: La atención al niño politraumatizado grave es compleja, precisa de un entrenamiento específico, una coordinación entre los distintos servicios, y una actuación sistematizada basada en protocolos clínicos consensuados. Las unidades multidisciplinares de politrauma pediátrico pueden optimizar el tratamiento de estos pacientes, lo que debería traducirse en el descenso de su morbimortalidad.
Importancia del apoyo psicológico a los padres del paciente en UCIP como medio de una mayor calidad asistencial
M. Navarro Serera y V. Modesto Alapontb
aPsicólogo Clínico UCIP. bPediatra UCIP. Unidad de Reanimación y Cuidados Intensivos Pediátricos del Hospital Infantil La Fe de Valencia. España.
Esta comunicación pretende presentar un resumen de las conclusiones obtenidas a lo largo de 18 meses de intervención psicológica en UCIP con la intención de comprobar tres hipótesis iniciales: a) la intervención psicológica con los padres de los niños UCIP favorece un aumento de la percepción de calidad asistencial; b) la existencia de variables previas como la edad del niño, la vía de acceso a la unidad y la etiología del ingreso, repercuten en la reacción psicológica de los padres; c) la intervención psicológica con los padres disminuye el efecto del estrés, la ansiedad y la ira en el afrontamiento de la situación experimentada.
La investigación parte de la premisa de la importancia de incluir a los padres de los niños ingresados dentro de la asistencia global más allá de la propia intervención médica hacia el paciente, considerando la importancia de contemplar las evidentes necesidades de temor a la muerte, desesperanza, pérdida del rol parental y angustia durante la espera y evolución del niño.
La investigación contemplaba la importancia de hacer extensible a los cuidados intensivos, una de las premisas básicas de los cuidados paliativos: la unidad a tratar está constituida por paciente y familia como un "todo", y la intervención debe estar orientada desde una actuación holística donde sean contempladas todas las dimensiones del ser humano, es decir: física, emocional, social y espiritual con el fin de favorecer los pilares básicos de la relación de ayuda hacia una mayor humanización de la asistencia sanitaria.
Siguiendo un procedimiento experimental constituido en cuatro fases y valorando un total de 79 casos, siendo n = 140 (62 padres y 78 madres), se obtuvieron toda una serie de conclusiones significativas sobre las hipótesis iniciales que evidencian claramente, no sólo que la intervención psicológica con los afectados favorece una mayor aceptación global con todas las variables estudiadas, sino que además se obtuvieron toda una serie de recomendaciones dignas de ser tenidas en consideración por el profesional médico, para favorecer un encuentro más cercano y auténtico con los padres; además de contemplar la importancia del papel del psicólogo clínico en unidades críticas, como un miembro más de un óptimo equipo multidisciplinar, vínculo entre padres y profesionales y liberador de posibles situaciones generadoras de burnout en el equipo médico y enfermero.
La muerte en la unidad de cuidados intensivos pediátricos (UCIP). Actitudes y necesidades de los profesionales médicos
R. Martino Albaa, J. Casado Floresb y M. Ruiz Díazc
aHospital Universitario Príncipe de Asturias. bHospital Infantil Niño Jesús. cFacultad de Psicología de la Universidad Autónoma de Madrid. España.
Introducción: Los niños mueren mayoritariamente en los hospitales y, sobre todo, en las unidades de cuidados intensivos pediátricos y neonatales. Hemos realizado un estudio con los siguientes
Objetivos: Conocer la frecuencia con la que los médicos que trabajan en las unidades de cuidados intensivos pediátricos (UCIP) se enfrentan a la muerte de sus pacientes; saber cómo actúan frente a los pacientes que se mueren en sus unidades; conocer su opinión sobre los cuidados paliativos en el seno de las UCIP; saber cuál es su formación al respecto y qué necesidades tienen.
Material y método: Se elaboró un cuestionario personal para cada médico con 28 preguntas y otro general sobre la UCIP y su actividad asistencial con datos referidos al año 2000 que se enviaron por vía postal. El estudio estadístico se hizo mediante un programa informático (SPSS) por un experto en metodología de las ciencias del comportamiento.
Resultados: Respondieron 20 UCIP (54 %) de toda España. La mortalidad en el año 2000 fue del 4,56 % de los pacientes ingresados. Hubo 373 fallecidos. Más de la mitad (62 %) fallecieron por una enfermedad aguda o del período neonatal. Respondieron al cuestionario 94 médicos. Cada médico atendió 4 muertes (d.t. = 3,1; rango: 0-20). El 68,4 % de los profesionales opina que el hecho de que la familia conozca la posibilidad del fallecimiento del niño ayuda a la familia. Los intensivistas piensan que no se debe informar al niño de que va a morir. Los médicos estuvieron junto a su paciente en el fallecimiento en el 64 % de las ocasiones. El tiempo de dedicación al paciente se ve influido por la condición de enfermo terminal. Más de la mitad de los niños murieron sin contacto físico con sus padres. Un 46 % de los profesionales manifiestan haber interpretado el fallecimiento como un fracaso personal o profesional al menos en una ocasión y la mayoría (92 %) desea formación. Los pediatras están menos de acuerdo que otros profesionales respecto a la necesidad de cuidados paliativos (p = 0,001) en el paciente terminal y son menos propensos a pensar que la familia deba conocer de antemano la posibilidad de que el niño muera (diferencia = 0,38; p < 0,001) y que éste deba estar acompañado por su familia (diferencia = 0,56; p = 0,002).
Conclusiones: 1. Los médicos de las UCIP atienden aproximadamente unas cuatro muertes al año, aunque algunos atienden entre 10 y 20 fallecimientos. 2. Los de mayor experiencia, están menos presentes en el fallecimiento de sus pacientes, les dedican menos tiempo pero favorecen, sin embargo la presencia de la familia y el contacto físico. 3. Las creencias con respecto a los cuidados al final de la vida de los médicos que trabajan en las UCIP se ajustan, en general a lo que se considera buena práctica médica. Los pediatras tienden a considerar menos los cuidados paliativos en su práctica profesional que los no pediatras. 4. Los médicos de más edad, mayor experiencia y mayor antigüedad en el puesto se sienten más preparados para afrontar la muerte en el ejercicio de su profesión, aunque casi la mitad experimentan la muerte de sus pacientes como un fracaso personal o profesional. 5. La casi totalidad de los médicos desean formación que les ayude a afrontar la muerte en su ejercicio profesional, pues en más de la mitad de las UCIP no existen recursos a este respecto. La formación debería darse en el lugar de trabajo o durante la formación como especialista (MIR).
Mortalidad en UCIP: quiénes, porqué y cuándo
J.C. Flores González, P. Martín Cendón, S. Quintero Otero, F. Rubio Quiñónez, A. Hernández González y S. Pantoja Rosso
Unidad de Cuidados Intensivos Pediátricos. Hospital Universitario Puerta del Mar. Cádiz. España.
Objetivo: Analizar los casos de mortalidad en la UCIP del Hospital Puerta del Mar de Cádiz durante sus 15 años de vida.
Metodología: Estudio retrospectivo en el que se han revisado las historias clínicas de los niños de 0 a 14 años fallecidos en la UCIP desde su fecha de apertura en 1989 hasta el día de hoy. Se analizan el número de fallecidos, su edad, sexo, media anual y su consonancia con publicaciones similares, así como su reparto por años y meses. Además se ha revisado la estancia media y la causa que justificó el ingreso en la UCIP.
Resultados: Se han revisado 168 historias de fallecimientos, con una media de 11,2 muertos por año, destacando positivamente el año 1994 con 5 casos y negativamente 1991 con 18 casos. De todos ellos el 51 % eran varones y el 74 % mujeres (2 % desconocidos).
Distribuidos por edad: RN 24 %, < 1 mes: 12 %, 1-6 meses: 13 %, 7-12 meses: 11 %, 13-24 meses: 8 %, 3-5 años: 8 %, 6-10 años: 17 %, 11-14 años: 7 %. Los meses más negativos fueron febrero, julio y diciembre con 17, 21 y 22 casos, respectivamente. La estancia media fue de 5,8 días donde el 43 % falleció dentro de las primeras 24 h y el 19 % se mantuvo ingresado más de 10 días. En cuanto a la distribución por motivo de ingreso los más frecuentes fueron la sepsis (15 %), TCE y politraumatismos (14 %), postoperatorios (12 %), enfermedad respiratoria (8 %), cardiopatías (6 %), hernia de Bochdaleck (6 %), PCR (5 %).
Conclusiones: La tasa de mortalidad se ha mantenido relativamente constante a lo largo de los 15 años a pesar del avance terapéutico-diagnóstico de la ciencia. Destacan la etiología infecciosa y traumática como causas principales de la mortalidad. Casi la mitad de los fallecimientos ocurren en las primeras 24 h del ingreso.
Radiología intervencionista como recurso terapéutico en el tratamiento del traumatismo renal
S. Cañadas Palazóna, M. Pujol Jovera, P. Domínguez Sampedroa, J. Balcells Ramíreza, M. Pérez Lafuenteb y A. Segarra Medranob
aServicios de Cuidados Intensivos Pediátricos y de bRadiología Vascular Intervencionista. Hospital Vall d'Hebron. Barcelona. España.
Introducción: El tratamiento conservador no quirúrgico de las lesiones traumáticas de órganos abdominales (hígado, bazo y riñones), ha sido uno de los grandes avances en el manejo de los niños politraumatizados en las últimas décadas. Por otra parte, la aplicación de técnicas de radiología vascular intervencionista (RVI) ha demostrado su efectividad ante lesiones hemorrágicas que en otro tiempo eran tributarias de tratamiento quirúrgico. Se presentan 2 casos en los que se demuestra la utilidad de la RVI en el manejo de la lesión hemorrágica renal de origen traumático.
Casos clínicos:Caso 1. Paciente varón de 17 años con politraumatismo por accidente de tráfico (conductor de motocicleta). Las lesiones detectadas fueron: traumatismo torácico (hemotórax derecho) y traumatismo abdominal. La tomografía computarizada (TC) muestra fractura-estallido renal derecha con hematoma retroperitoneal. Presenta distensión abdominal progresiva con inestabilidad hemodinámica, por lo que tras conseguir su estabilización con transfusión de hemoderivados se practica RVI con embolización de las ramas correspondientes al tercio superior y medio de la arteria renal derecha. Posteriormente presenta una evolución favorable con estabilidad hemodinámica, disminución progresiva del hematoma retroperitoneal en controles ecográficos y ausencia de complicaciones.
Caso 2. Paciente varón de 5 años de edad de origen francés con politraumatismo por accidente de tráfico (ocupante de vehículo con cinturón de seguridad). Presenta traumatismo abdominal. En la TC se detecta laceración del polo inferior del riñón derecho con líquido libre retroperitoneal e intraabdominal. Se mantiene estable durante 24 h y posteriormente ante empeoramiento de la semiología abdominal se repite la TC objetivándose aumento considerable del líquido retroperitoneal e intraabdominal así como presencia de aire intraabdominal. Se decide, en primera instancia, practicar RVI que muestra sangrado activo de la arteria polar inferior derecha que se emboliza sin complicaciones. Seguidamente se practica laparotomía para reparación de una perforación duodenal, detectándose además rotura del uncus pancreático y laceración esplénica sin sangrado. En días posteriores, ante la persistencia de hematuria se realiza urografía intravenosa que sugiere rotura de unión pieloureteral o de tercio proximal de uréter derecho. Dada la estabilidad fisiológica se traslada a un hospital de su ciudad de origen para su tratamiento definitivo.
Comentarios: La embolización arterial selectiva mediante RVI es un procedimiento que debe ser tenido en cuenta en el manejo de la hemorragia renal traumática en los pacientes pediátricos.
Traumatismo abdominal cerrado
M. González Lorenzo, F. Alonso Ortega, M. Herrera Murillo, R. Reig Sáenz, J. Mira Navarro y J. Caturla Such
Servicio de Medicina Intensiva. UCIP. Hospital General Universitariode Alicante. España.
Objetivos: Valorar las características clínicas, diagnósticas, gravedad y tratamiento quirúrgico o conservador empleado, en el traumatismo abdominal cerrado.
Metodología: Estudio observacional descriptivo durante 7 años (1997-2003), en una UCI pediátrica de 5 camas, de un hospital de tercer nivel. Las variables cuantitativas han sido comparadas mediante la t de Student, estableciendo el nivel de significación del 95 %.
Resultados: El tamaño muestral fue de 29 niños, lo que supuso un 2,8 % de los ingresos. El sexo predominante fue el varón (55,17 %). La edad media fue de 8,07 ± 3,82 años. El peso medio fue de 30,3 ± 12,6 kg. En cuanto a su procedencia: fueron trasladados desde otro hospital 18 casos (62,07 %), recibidos en urgencias de nuestro hospital, 10 casos (34,48 %) e ingresó desde planta de hospitalización un caso (3,45 %). Clínicamente: 14 casos (48,28 %) presentaban traumatismo abdominal cerrado puro y 15 casos eran politraumatizados con traumatismo abdominal cerrado (51,72 %), con las siguientes lesiones asociadas: traumatismo craneoencefálico grave (TCE) 8 casos (27,5 %), TCE leve 5 casos (17,24 %), torácico 6 casos (20,69 %), pélvico un caso (3,45 %), fractura de fémur 4 casos (13,72 %) y de tibia un caso (3,45 %). Para el diagnóstico: se realizó en un caso (3,45 %) la punción lavado peritoneal, la ecografía fue diagnóstica en 7 casos (24,14 %), la TC en 6 casos (20,69 %), y fue necesario la ecografía y posteriormente la realización de una TC en 15 casos (51,72 %). Para la clasificación de las lesiones hepáticas utilizamos la clasificación de Moore y para las esplénicas la clasificación de Bond. Presentando 10 niños traumatismo hepático, siendo por orden de frecuencia: 4 casos (13,79 %) grado III, 3 casos (10,34 %) grado II y en un 3,45 % los grados V, IV y I. Con traumatismo esplénico hubo 16 niños (55,17 %): presentando el grado 3 y el 2 la misma frecuencia del 17,24 % y predominando el grado 1 en un 20,69 %. El traumatismo renal supuso el 10,34 % de nuestra muestra y también fueron tratados un traumatismo pancreático, un hematoma de epiplón, y una perforación duodenal. Las asociaciones de lesiones aparecieron en el 10,34 % de los pacientes: 2 casos con traumatismo hepatoesplénico y un paciente con pancreático y renal bilateral. La gravedad al ingreso fue valorada mediante el PRISM: con una media de 10,21 ± 5,6 y el TISS medio de 15,34 ± 6,34. Presentando diferencias significativas a su ingreso entre el grupo de politraumatizados y el traumatismo abdominal puro. Presentaron inestabilidad hemodinámica 17,24 % de los politraumatizados y un 13,7 % de los traumatismos puros, sin diferencias significativas. Hubo una caída de la hemoglobina en los politraumatizados del 2,58 ± 1,3 g y en los puros del 1,46 ± 0,9; con diferencias estadísticamente significativas. Se mantuvo un tratamiento conservador en 9 pacientes politraumatizados (60 % de los politraumatizados) y en el 64,29 % de los traumatismos puros, sin diferencias significativas. Se realizó intervención quirúrgica en el 37,93 %, principalmente por inestabilidad hemodinámica con necesidad de fármacos vasoactivos y caída de hemoglobina superior a 2 g/8 h. La estancia media fue de 4,17 ± 2,44 día. Falleció el 6,9 %, pertenecientes al grupo de politraumatizados.
Conclusiones: En el traumatismo abdominal cerrado se recomienda tratamiento conservador inicialmente, salvo inestabilidad hemodinámica o caída de más de 2 g de hemoglobina, en cuyo caso se indica tratamiento quirúrgico.
Síndrome hemolítico-urémico en UCIP
I. Iglesias Platas, I. Jordán García, M. Pons Ódena, A. Catalá y A. Jiménez Llort
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: El síndrome hemolítico-urémico (SHU) es una de las causas más frecuentes de insuficiencia renal en la infancia. La evolución suele ser favorable, aunque existe una mortalidad del 2 % y un riesgo de secuelas a largo plazo (hipertensión arterial y persistencia de disfunción renal).
Objetivo: Definir las características de los pacientes afectados de SHU que han requerido ingreso en la unidad de cuidados intensivos para la aplicación de técnicas de reemplazo renal.
Metodología: Estudio retrospectivo de los pacientes ingresados en la unidad de cuidados intensivos pediátricos, entre enero de 1981 y diciembre de 2003, con diagnóstico de SHU y que requirieron técnicas de sustitución renal (hemofiltración o diálisis peritoneal). Se analizaron: edad y sexo; datos prodrómicos; datos clínicos (oligoanuria, hematuria/proteinuria, hipertensión arterial, encefalopatía urémica, convulsiones); datos analíticos (hemograma y bioquímica); tratamiento y secuelas.
Resultados: Se recogieron 18 pacientes, y 11 fueron varones (61,1 %). La edad media fue de 31,2 ± 20,1 meses. El pródromo fue, excepto en un caso, de tipo gastroentérico, con un intervalo libre de 5,3 ± 3,7 días. Se practicó coprocultivo en 16 casos (88,9 %); en 2 casos (11,1 %) se aisló E. coli y en otros dos Salmonella; el 75 % restante resultaron negativos (un tercio de los pacientes habían recibido terapia antibiótica). La clínica fue de oligoanuria en 17 casos (94,4 %); hematuria y/o proteinuria en 11 casos (66,7 %); hipertensión arterial en 5 casos (27,8 %) de los cuáles cuatro requirieron tratamiento; y 3 pacientes (16,7 %) presentaron encefalopatía urémica y cinco (27,8 %) convulsiones. Datos analíticos: las cifras medias mínimas de hemoglobina, hematocrito y plaquetas fueron 5,7 ± 1,1 g/dl, 17,4 ± 4,3 % y 40.280 ± 17.272/μl; y las medias máximas de leucocitos, urea, creatinina y potasio 24.650 ± 7.878/μl, 226,6 ± 133,4 mg/dl, 5,7 ± 2,8 mg/dl y 5,6 ± 1,3 mmol/l, respectivamente; todos excepto uno presentaron esquistocitosis. Respecto al tratamiento, todos menos uno requirieron transfusión de concentrado de hematíes. La diálisis peritoneal fue el método de elección como sustitutivo renal (hemofiltración sólo en un caso) y se inició durante el primer día del ingreso (retraso hasta el inicio: 1,3 ± 0,9 días); la indicación fue oligoanuria en la mayoría (77,8 %), acompañada de uremia (16,7 %), diselectrolitemia (5,6 %) y/o hiperhidratación (5,6 %) en algunos de ellos; se mantuvo durante 11,6 ± 7,8 días y se complicó con la aparición de peritonitis en más de un tercio (38,9 %) de los pacientes, con cultivo de líquido peritoneal positivos a S. epidermydis (3 casos), Serratia (un caso), Enterobacter (un caso) u otros gérmenes (2 casos). Requirieron ventilación mecánica 3 niños (16,7 %). La estancia media en UCI fue 14,4 ± 7,8 días. Un lactante de 7 meses falleció. Existieron un 22,4 % de secuelas: un accidente cerebrovascular y dos hipertensiones arteriales persistentes.
Conclusiones: 1. La epidemiología del SHU en nuestra UCI es similar a la descrita en otras series. 2. La diálisis peritoneal es el método de elección pero hay que extremar las medidas de asepsia por el alto riesgo de peritonitis que conlleva.
Síndrome del niño pequeño zarandeado como causa de maltrato grave
J.I. Muñoz Bonet, P. Roselló Millet, M.A. Ruiz Castellano, P. Benito Julve, A. Miralles, B. Tomás Aguirre y M.D. Navarrete
UCIP. Hospital Clínico Universitario. Valencia. España.
Objetivo: El síndrome del niño pequeño zarandeado (SNZ) es una forma poco reconocida de maltrato que afecta a lactantes y preescolares que han sido sometidos a sacudidas violentas y repetitivas de la cabeza mientras se les sujeta de las extremidades o del tórax, pudiendo originar por mecanismo whiplash (latigazo) sangrado subdural y/o subaracnoideo, lesión axonal difusa, edema cerebral de grado variable y sangrado retinal o de las envolturas del nervio óptico, con ausentes o mínimos signos de trauma externo, lo que dificulta el diagnóstico. Puede causar secuelas neurológicas graves e incluso la muerte. Presentamos nuestra experiencia en este tipo de cuadro.
Metodología: Estudio clínico descriptivo.
Resultados: Presentamos 4 lactantes, de edades comprendidas entre 36 días y 11 meses, con lesión cerebral grave secundaria a SNZ que fueron diagnosticados a su ingreso en nuestra Unidad. De los 4 casos, uno precisó ingreso por complicaciones tardías: el paciente n.º 1 de 5 meses por macrocefalia con deterioro neurológico secundario a hidrocefalia externa. Los otros tres ingresaron en la fase aguda del sangrado: la paciente n.º 2 de 51 días por estatus convulsivo; la paciente n.º 3 por síndrome de hipertensión endocraneal agudo grave; la paciente n.º 4 por episodio de perdida de conciencia tras TCE menor. Estas 3 pacientes presentaban lesiones de partes blandas, indicativas de maltrato reciente. Sin embargo, en todos los casos se observó en la TC hemorragia extraaxial en diferente estadio evolutivo, indicativo de maltrato repetido. En los pacientes 1 y 2 la serie ósea evidenció fracturas costales y hemorragias subperiósticas en huesos largos. El fondo de ojo sólo fue patológico en la paciente 4 que mostró hemorragias retinianas en llama y puntiformes en arcadas temporales de ambos ojos. Los pacientes 1 y 3 precisaron tratamiento neuroquirúrgico: en el primero se colocó una derivación subduroperitoneal por higroma subdural masivo bilateral. La paciente 3 requirió craniectomía descompresiva urgente, coma barbitúrico y transfusión de concentrado de hematíes por anemia grave secundaria a sangrado intracraneal. La RM cerebral objetivó en ella focos microhemorrágicos múltiples en la unión corticosubcortical compatibles con lesión axonal difusa y evolución posterior a atrofia cortical bilateral. En todos los casos el maltrato fue infligido por sus padres. Todos los pacientes eran el primer hijo de la pareja.
Conclusiones: 1. Los signos iniciales de maltrato pasaron desapercibidos en nuestros 4 pacientes. Su reconocimiento pudo haber evitado la continuidad y el agravamiento de las sevicias. Es posible que formas menos graves de SNZ pasen desapercibidas. 2. Debe descartarse SNZ ante todo niño pequeño con alteración neurológica inexplicada para evitar retrasos o errores diagnósticos. 3. Ante la sospecha de SNZ deben buscarse otros signos de maltrato, especialmente fracturas costales y de huesos largos que faciliten el diagnóstico. 4. Aunque la coexistencia de hemorragias retinianas asegura prácticamente el diagnóstico, no siempre existen, tal vez en relación con el retraso diagnóstico. 5. Todos nuestros casos han sido hijos únicos, indicando probablemente falta de preparación o incapacidad para cuidar de ellos.
TEMAS DIVERSOS 2
Valor de procalcitonina y proteína C reactiva para diferenciar la respuesta inflamatoria sistémica de la sepsis y del politraumatismo
A. Concha Torre, C. Rey Galán, A. Medina Villanueva, S. Menéndez Cuervo, D. Coto Cotallo y M. Crespo Hernández
Unidad de Cuidados Intensivos Pediátricos. Departamento de Pediatría Hospital Universitario Central de Asturias. Oviedo. España.
Objetivos: Evaluar la eficiencia diagnóstica de procalcitonina (PCT) y proteína C reactiva (PCR) para la discriminación precoz de la respuesta inflamatoria sistémica producida por una sepsis y por un politraumatismo. Analizar los mejores puntos de corte para sensibilidad y especificidad.
Metodología: Estudio prospectivo, observacional. Se dividió a los pacientes en 2 grupos de acuerdo a la etiología de la respuesta inflamatoria: infección meningocócica (n = 43) y politraumatismo (n = 22). PCT y PCR se midieron al ingreso, a las 24 y a las 48 h. Se evaluaron el área bajo la curva ROC (receiver operating characteristic) y los puntos de corte para un diagnóstico óptimo.
Resultados: PCT estaba significativamente más elevada en la sepsis bacteriana que en politraumatismo (ingreso, mediana: 44,2 frente a 0,7 ng/ml; 24 h: 50,8 frente a 1,0 ng/ml; 48 h: 24,0 frente a 0,7 ng/ml). PCR también estaba más elevada en la sepsis bacteriana comparada con el politraumatismo (ingreso, mediana: 81,7 frente a 5,0 mg/l;24 h: 88,8 frente a 21,0 mg/l; 48 h: 73,2 frente a 24,3 ng/ml). El área bajo la curva ROC fue 0,99, 0,98 y 0,92 para PCT y 0,96, 0,77 y 0,81 para PCR al ingreso, 24 y 48 h, respectivamente. Los valores óptimos de corte para diferenciar sepsis bacteriana y politraumatismo fueron: PCT > 6,2 ng/ml (eficiencia diagnóstica: 0,96), PCR > 6,0 mg/l (0,93) al ingreso; PCT > 6,8 ng/ml (0,97), PCR > 5,9 mg/l (0,78) a las 24 h; PCT > 5,6 ng/ml (0,93), PCR > 40,2 mg/l (0,79) a las 48 h.
Conclusión: En este estudio, PCT y PCR fueron marcadores útiles para diferenciar la respuesta inflamatoria sistémica de la sepsis bacteriana y del politraumatismo en niños graves. PCT tuvo mejor eficiencia diagnóstica que PCR a las 24 h del ingreso.
Miocarditis y rabdomiólisis asociadas a infección porMycoplasma pneumoniae
M. Gabolia, P. Gómez-de Quero Masíaa, F. Fernández Carrióna, R. Payo Péreza, S. Prieto Espuñesa, R. Torres Perala, A. Gil Sánchezb y J.M. Mailloc
aUnidad de Cuidados Intensivos Pediátricos y bUnidad de Cardiología Pediátrica. Hospital Universitario de Salamanca. cServicio de Pediatría. Hospital Nuestra Señora de Sonsoles. Ávila. España.
Introducción: La infección por Mycoplasma pneumoniae es responsable de un amplio espectro de patologías, incluyendo el 20 % aproximadamente de los casos de neumonía adquirida en la comunidad. La miocarditis y la rabdomiólisis son manifestaciones raras de la infección, especialmente en pacientes pediátricos.
Objetivos: Presentar el caso de una paciente de 2 años, la más joven hasta ahora descrita, su evolución favorable y revisar los otros 5 casos descritos en la literatura médica (cuatro en adultos y uno en un niño de 4 años).
Material y métodos: Revisión retrospectiva de la historia clínica.
Caso clínico. Niña de 2,5 años que 4 días antes presenta fiebre y vómitos que precisaron ingreso en otro centro hospitalario y que tras una mejoría transitoria, comienza en las 24 h previas al ingreso en UCIP con progresivo decaimiento, palidez, sudoración, taquicardia, tendencia al sueño sin focalidad neurológica (Glasgow modificado 13-14) y dolor en miembros inferiores que le imposibilita la deambulación. Presenta además frialdad distal, relleno capilar lento, hepatomegalia de 2-3 cm, siendo el resto de la exploración física normal. En la bioquímica destaca una elevación de las enzimas de citólisis hepática y muscular: SGOT 316 U/l, SGPT 117 U/l, CPK 13.452 U/l, CPK-MB 325 U/l. ECG: ritmo sinusal 150 lat./min, P, PR y QT normales, bajo voltaje en la derivación de los miembros, precordiales normales, sin alteración significativa de la repolarización. Ecocardiografía: miocardiopatía con comportamiento de dilatada, alteración de la función sistólica (FE 40 %, FA 19 %), síndrome de bajo gasto y derrame pericárdico grado I-II. La radiografía de tórax fue normal, sin signos de cardiomegalia ni alteraciones pulmonares, así como la TC craneal y el LCR. Tras comenzar apoyo inotrópico con aminas vasoactivas y tratamiento diurético, la función cardíaca mejoró sensiblemente, permitiendo instaurar hiperhidratación y alcalinización urinaria para proteger la función renal frente a la rabdomiólisis masiva, que alcanzó su máxima expresión bioquímica a las 72 h de ingreso (CPK 50.105 U/l, CPK-MB 4.651 U/l, troponina 2,05 ng/ml, mioglobina > 4.000 mg/ml, LDH 3.570 U/l, creatinina 0,6 mg/dl, urea 46 mg/dl). Con la resolución de la insuficiencia cardíaca, mejoró progresivamente la encefalopatía, cuya origen fue probablemente el bajo gasto. Se administraron además inmunoglobulinas y corticoides. Los estudios bacteriológicos y virológicos realizados en suero, LCR y aspirado nasal fueron negativos, encontrándose solamente, por fijación de complemento, anticuerpos frente a M. pneumoniae a título significativo (1/128). Alta de UCIP en séptimo día. Los controles cardiológicos posteriores confirmaron una recuperación completa, sin precisar tratamiento.
Conclusiones: La rabdomiólisis representa una situación potencialmente letal por la afectación multisistémica que conlleva. Cuando afecta el músculo cardíaco el riesgo es aun mayor. Hasta el 40 % de los casos de causa viral, los más frecuentes, son debidos al virus influenza, aunque se han descripto rabdomiólisis importantes en el contexto de infección por citomegalovirus, Epstein-Barr y varicela-zóster. La infección por M. pneumoniae es una causa rara de miocarditis y de rabdomiólisis, suele presentarse en el contexto de una infección respiratoria sintomática (casi siempre una neumonía) y en pacientes de mayor edad. Actualmente este es el paciente más joven descrito en la literatura médica.
Shock anafiláctico recidivante: forma de presentación de la enfermedad hidatídica
M. Camprubí Camprubía, M. Pujol Jovera, P. Domínguez Sampedroa, J. Ortega Lópeza, P. Soler Palacínb y J. Roqueta Masa
aServicio de Cuidados Intensivos Pediátricos y bSección de Enfermedades Infecciosas. Hospital Materno-Infantil Vall d'Hebron. Barcelona. España.
Introducción: La hidatidosis es una enfermedad parasitaria producida por las larvas de Echinococcus granulosus o Taenia echinococcus. Es endémica en España, especialmente en Aragón y Extremadura. Su presentación en forma de shock anafiláctico secundario a la rotura del quiste y liberación de su contenido al torrente sanguíneo, aunque ya recogida en la literatura médica, es excepcional.
Presentamos un caso de hidatidosis hepática que inició con parada cardiorrespiratoria secundaria a shock anafiláctico.
Caso clínico: Niño de 12 años que ingresa en otro centro por parada cardiorrespiratoria. Entre sus antecedentes destacan historia previa de rinitis alérgica y una reacción anafiláctica grave de etiología no filiada el mes previo. Del cuadro actual, la familia refiere que la hora previa, mientras dormía, había iniciado sintomatología digestiva (vómitos y deposiciones dispépticas) y dificultad respiratoria progresiva. Llega al hospital de origen en situación de parada cardiorrespiratoria. Se orienta como shock anafiláctico y se realiza reanimación cardiopulmonar avanzada durante 5 min. Es trasladado a nuestra UCIP por un equipo de transporte pediátrico bajo ventilación mecánica y soporte inotrópico que se mantienen durante 24 h. Recibió tratamiento específico para el shock anafiláctico con adrenalina, antihistamínicos y corticoides.
Como parte del estudio de anafilaxia de etiología desconocida recidivante se realizó una ecografía abdominal que objetivó una lesión quística de 7 x 7 cm en el lóbulo hepático derecho compatible con quiste hidatídico. Las serologías para equinococo fueron positivas (1:2.560).
Se procedió a tratamiento quirúrgico con drenaje del quiste y periquistectomía parcial (al encontrarse el quiste adherido a la pared de la vena cava inferior). El paciente recibió tratamiento con albendazol (400 mg/12 h) en tres tandas de 14 días. La evolución final fue satisfactoria.
Comentarios: Si bien la etiología más frecuente de la anafilaxia grave es la farmacológica o la alimentaria, ante un paciente que presenta una reacción sin un desencadenante claro debemos considerar la posibilidad de enfermedad hidatídica, más aún ante cuadros de anafilaxia recurrente.
Linfoma hepatoesplénico de células t γδ en niños. A propósito de un caso y revisión de la bibliografía
R. Muñoz Muñiz, S. Fernández Sánchez, M.A. Delgado Domínguez y F. Ruza Tarrio
Unidad de Cuidados Intensivos Pediátricos. Hospital Materno-Infantil La Paz. Madrid. España.
Introducción: El linfoma hepatoesplénico (LHE) de células T γδ es una enfermedad primaria extraganglionar con típica infiltración sinusal y sinusoidal del bazo y del hígado respectivamente y con discreta o ausente infiltración de la médula ósea. El curso clínico de este linfoma es muy agresivo, con un claro predominio en pacientes de edad media y sexo masculino. El pronóstico de supervivencia es muy pobre al carecer de tratamiento curativo en el momento actual.
Caso clínico: Paciente de 17 meses de edad, sin antecedentes personales de interés, remitida a nuestro centro para control por el servicio de hepatología con el diagnóstico de hepatitis aguda e inicio de fracaso hepático. Previamente, la paciente permanecía en otro centro hospitalario para estudio por un cuadro febril de 10 días de evolución con decaimiento progresivo. En los controles analíticos realizados presenta discreta anemia, linfomonocitosis y plaquetas en el rango inferior de la normalidad. Se realiza extensión de sangre periférica en la que se observa microcitosis e hipocromía marcada y dianocitos sin otras formas anormales en la serie roja y linfocitos activados, aislados atípicos en la serie blanca. En el estudio bioquímico destaca elevación progresiva de las transaminasas (GOT/GPT = 3.603/1.913 U/l), GGT = 265 U/l. Glucemias y resto de iones dentro de la normalidad. Ante el hallazgo de hepatitis aguda se completa el estudio con una ecografía abdominal que muestra una hepatomegalia homogénea y discreta esplenomegalia y se extraen serologías para virus hepatitis A, B y C, citomegalovirus, virus Epstein-Barr, adenovirus y toxoplasma, todas ellas negativas. Se completa el estudio con un metabolismo del hierro en el que destaca una ferritina muy elevada y el hierro en el límite bajo de la normalidad y un proteinograma en el que se aprecia hipoalbuminemia y mínima elevación de las a y g globulinas. A los 3 días de su ingreso mantiene picos febriles y en el control analítico presenta coagulopatía por lo que se inicia administración de vitamina K y se traslada a nuestro centro hospitalario. A su ingreso se mantiene tratamiento de soporte del fallo hepático agudo y se inicia el estudio etiológico de fracaso hepático y candidato a trasplante hepático. En su evolución mantiene controles analíticos con anemia, leucopenia (con neutropenia y linfocitosis) y trombocitosis. Inicia coagulopatía grave con elevación del amonio, patrón bioquímico de necrosis hepática sin colestasis e hipoglucemia. A las 72 h precisa ingreso en la unidad de cuidados intensivos pediátricos (UCIP) por coagulopatía y encefalopatía grado I. Se realiza trasplante hepático (SPLIT) de donante cadáver a las 24 h de su inclusión en Urgencia O de la lista de espera de trasplante. En el estudio anatomopatológico realizado al hígado extraído de la paciente se observa un infiltrado linfocítico de células T sugerente de linfoma hepatoesplénico. Tras superar el postoperatorio inmediato la paciente inicia tratamiento quimioterápico de su enfermedad de base con buena evolución en el momento actual.
Discusión: El LHE es una entidad con una presentación clínica muy heterogénea pero que debe ser tenida en cuenta en el diagnóstico diferencial de todo paciente con hepatoesplenomegalia y fallo hepático agudo. Debido al desconocimiento de esta enfermedad en pacientes pediátricos será necesario un seguimiento a largo plazo para conocer si la evolución clínica es más favorable que la referida en la literatura médica en la edad adulta.
Trombosis yugular. Complicación de acceso venoso central
R. Martínez Lorenzo, C. Barreiro Arceiz, N. Balado Insunza, E. Alfonso Evisa, F. Meijide del Río, A. Ruiz Conde y A. Repáraz Romero
Unidad de Cuidados Intensivos Pediátricos. CHU de Vigo. España.
Introducción: La trombosis venosa, en ausencia de factores de riesgo, es excepcional en niños. La presencia de un catéter venoso central (CVC) es el factor predisponente más frecuente.
Caso clínico: Varón de mes y medio de edad que ingresa con cuadro de gastroenteritis con deshidratación grave, de evolución tórpida, requiriendo nutrición parenteral durante 12 días.
Para el acceso venoso se colocó un catéter 4 F de dos luces en vena yugular interna derecha mediante la técnica de Seldinger. Esta vía fue utilizada para extracción de analíticas, nutrición parenteral y medicaciones.
El catéter es retirado ante la aparición de fiebre, signos inflamatorios menores y reactantes de fase aguda elevados, resultando el hemocultivo positivo para Staphylococcus aureus.
A las 48 h de la retirada del catéter se aprecia un edema facial y palpebral del lado derecho que evoluciona en los días siguientes afectando además al miembro superior derecho. Ante la progresión del cuadro se realiza eco-Doppler yugular diagnosticándose trombosis de vena yugular derecha extracraneal.
Se inicia tratamiento con enoxaparina subcutánea y posteriormente acenocumarol, que se retira a los 2 meses y medio tras control ecográfico favorable y resolución clínica. En controles ecográficos posteriores, persiste parte del trombo en territorio yugular, no observándose desarrollo de circulación colateral superficial.
Discusión.1. El CVC es el factor predisponerte más frecuente para el desarrollo de trombosis venosa en niños. 2. Sospechar la trombosis venosa como complicación del acceso venoso central ante la aparición de los primeros síntomas. 3. Aumentar los cuidados del CVC extremando la asepsia ya que la infección es un factor coadyuvante en la aparición de la trombosis. 4. La ecografía es un método diagnóstico que ha demostrado una excelente sensibilidad y especificidad en el diagnóstico de la trombosis en el territorio yugular, además de ser un método no invasivo y fácil de realizar.
Tirosinemia tipo I de presentación precoz
R. Díaz Soto, P. Vilas Rodríguez, E. Cavanilles Walker, A. Sánchez Galindo, C. Ramil Fraga, J. Bueno Recioa, F. López Fernándezb y E. Quiroga Ordóñez
aUnidad de Trasplante Hepático. bUnidad de Hematología. Complejo Hospitalario Universitario Juan Canalejo. La Coruña. España.
Introducción: La tirosinemia tipo I es un defecto innato del metabolismo de herencia autosómica recesiva, causada por el déficit de flumarilacetoacetato hidrolasa. Produce acumulación de metabolitos intermedios tóxicos, especialmente succinilacetona. La incidencia es de 1/100.000-120.000 y la clínica heterogénea, con afectación hepática y tubular renal progresivas. Hay una forma aguda, de inicio en los primeros meses y una crónica a partir del año. El diagnóstico se basa en datos bioquímicos, acumulación de succinilacetona en líquidos biológicos y deficiencia de actividad de la enzima en cultivo de fibroblastos y leucocitos, aumento de metabolitos intermedios y de a -fetoproteína. El tratamiento tradicional consiste en una dieta libre de fenilalanina y tirosina. En 1992 se descubre el NTBC (2-[2-nitro-4-tri-fluorometilbenzoil]-1,3-ciclohexadiona) capaz de inhibir la vía de degradación de la tirosina, y por lo tanto la formación de metabolitos tóxicos. El trasplante hepático es el tratamiento más eficaz a largo plazo.
Caso clínico: Niña de un mes con cuadro de una semana de evolución de vómitos y distensión abdominal progresiva; escasa ganancia ponderal. Al ingreso aceptable estado general, palidez cutánea, soplo sistólico II-III/VI, abdomen distendido con hepatomegalia de 2-3 cm y esplenomegalia de 2 cm, presencia de circulación colateral y ascitis. Acidosis metabólica, hiponatremia e hipopotasemia, coagulopatía grave con déficit de factores protrombínicos e hipofibrinogenemia, elevación de fosfatasa alcalina y LDH, no datos de colestasis y citólisis, a1-antitripsina en límite bajo. Tendencia a la anemización y trombopenia, sin datos de sangrado activo, precisando ya en las primeras horas transfusión de hemoderivados y vitamina K. En cribado metabólico aumento de succinilacetona en orina, elevación de metionina, tirosina, hidroxiprolina y a-fetoproteína en sangre, confirmándose el diagnóstico de tirosinemia tipo I. Se inicia NTBC, alimentación enteral con fórmula baja en tirosina y fenilalanina y se incluye en lista para trasplante hepático. Se evidencia ausencia de proteína C coagulativa, iniciándose reposición con complejo protrombínico, fibrinógeno y proteína C. Tras ello discreta mejoría de los datos de coagulopatía, y disminución de la ascitis, destacando hígado pétreo y abollonado. Ante la persistencia de coagulopatía grave, se procede a trasplante hepático. A las 36 h postrasplante, signos de fallo primario grave del injerto con posterior fallo multiorgánico y shock hemorrágico, falleciendo.
Comentarios: La tirosinemia neonatal es la forma mas infrecuente de presentación aguda. Se debe sospechar ante todo cuadro de coagulopatía sin otros datos de insuficiencia hepática, dado su pronóstico desfavorable y la importancia de un tratamiento precoz. El tratamiento con NTBC permite, en ocasiones, posponer la realización de trasplante hepático, siendo este último el tratamiento de elección.
Cetoacidosis diabética. Revisión casuística
E. Morteruel Arizkuren, P. Galán del Río, J. Pilar Orive, Y. López Fernández, J. López Bayón, J. Gil Antón, J. Latorre García y T. Hermana Tezanos
UCIP. Hospital de Cruces. Bilbao. España.
Objetivo: Analizar la evolución clínica de los pacientes ingresados en nuestra Unidad con el diagnóstico de cetoacidosis diabética manejados según el protocolo de actuación terapéutica aprobado por la Sociedad Española de Endocrinología Infantil.
Metodología: Se realizó un estudio descriptivo retrospectivo de los pacientes diagnosticados de cetoacidosis diabética entre enero de 1993 y junio de 2004, recogiéndose datos epidemiológicos, clínicos, analíticos y evolutivos. Se excluyeron los pacientes con patologías asociadas cuyo tratamiento ocasionó diabetes.
Resultados: Durante el período de estudio ingresaron 43 niños, lo que representa aproximadamente el 1 % de los ingresos anuales; 25 (57 %) eran mujeres y 19 (43 %) varones, con una edad media de 9 años. Tres de cada cuatro correspondieron a formas de inicio diabético.
La media de glucemia al ingreso fue de 528 mg/dl, el pH medio fue de 7,12 (rango: 6,92-7,28) presentando todos glucosuria y cetonuria. La deshidratación media calculada clínicamente fue del 7,5 %. Aproximadamente el 90 % de los niños recibieron expansiones con SSF. La insulina intravenosa (dosis media de 0,1 U/kg/h) se inició en la mayoría a la hora del ingreso, y en las primeras 6 h se comenzó con el aporte de suero glucosado. La duración media del tratamiento con insulina intravenosa fue de 17 h (rango: 7-41 h) y el tiempo medio necesario para la corrección del pH (pH > 7,30) fue de 11 h (rango: 1-31). No se consiguió en todos la negativización de la cetonuria al alta.
La estancia media en UCIP fue menor de 24 h. No hubo complicaciones reseñables en el tratamiento ni en la evolución.
Conclusiones: La cetoacidosis diabética en nuestra experiencia es una enfermedad poco frecuente en la UCIP con estancia media corta y generalmente con escasas complicaciones.
Síndrome de shock tóxico, presentación de nueve casos
J.A. Costa, J. Caritg, A. Morillo, T. Noguera, E. Esteban y A. Palomeque
UCIP. Unidad Integrada de Pediatría. Hospital Sant Joan de Déu. Hospital Clínic. Universidad de Barcelona. España.
Introducción: El síndrome del shock tóxico (SST) es una entidad clínica infrecuente en pediatría descrita por primera vez en el año 1978. En los años 1980 se produjo un pico de incidencia de este cuadro que se relacionó con el uso en chicas de tampones vaginales absorbentes y a una sobreinfección por S. aureus. Posteriormente se han descrito en la literatura médica múltiples series de casos no relacionados con tampones sino con una gran variedad de situaciones clínicas: adenitis, neumonías, abscesos, sinusitis, sobreinfección de heridas cutáneas, etc. Hoy sabemos que el síndrome del shock tóxico no es una entidad exclusivamente producida por el S. aureus, sino que puede ser producida por otros gérmenes: Staphylococcus coagulasa negativos, Streptococcus pyogenes u otros gérmenes. El SST se define como una enfermedad aguda y grave, secundaria a una infección por gérmenes principalmente del grupo Staphylococcus o Streptococcus que cursa con fiebre, hipotensión y fallo multiorgánico.
Objetivos: Nuestro objetivo fue llevar a cabo una revisión de la experiencia en casos de síndrome de shock tóxico presentados en una unidad de cuidados intensivos pediátrica de un hospital monográfico de tercer nivel.
Pacientes y método: Estudio retrospectivo de los casos de síndrome de shock tóxico ingresados en nuestra Unidad de cuidados intensivos en los últimos 15 años. Se incluyeron aquellos casos que cumplían los criterios clínico-microbiológicos propuestos por la CDC.
Resultados: Revisión de un total de 9 casos (4 de sexo masculino). La edad media fue de 7 años. Los hallazgos más frecuentes fueron: fiebre (100 % de los casos), hipotensión (100 %), eritrodermia (89 %), fallo multiorgánico (depresión del sensorio 100 %, hipertransaminemia 89 %, aumento de CPK 78 %, coagulopatía 66 %, fallo renal 66 %, etc.) y descamación (89 %). En la analítica sanguínea se detectaron alteraciones en los leucocitos totales y niveles de PCR de forma constante. En cuanto a la etiología, 6 casos fueron secundarios a Estafilococo (tres S. epidermidis, tres S. aureus); 2 casos por Streptococos (un S. pyogenes, un S. pneumoniae), tan sólo en un caso no se aisló ningún microorganismo. El origen de la infección se evidenció en 7 casos: cinco de origen cutáneo (sobreinfección de quemaduras, heridas quirúrgicas e impetiginización de heridas varicelosas), un caso de origen amigdalar, uno por infección de catéter central. Todos los pacientes pacientes recibieron soporte vital y antibioterapia. Tres casos recibieron corticoterapia. Los 2 casos secundarios a estreptococos presentaron mayor gravedad, presentando ambos fallo renal que precisó tratamiento renal sustitutivo. Todos los casos evolucionaron correctamente del cuadro infeccioso.
Comentarios: A pesar de su baja incidencia en pediatría es necesario incluir el SST en el diagnóstico diferencial de aquellos casos que cursan con fiebre, exantema y shock, ya que un diagnóstico precoz ha demostrado mejorar el pronóstico. El tratamiento se fundamente en medidas de soporte y antibioterapia mediante antimicrobianos con acción antibetalactamasa. La asociación de clindamicina puede disminuir la producción de toxinas, especialmente en los casos producidos por Streptococcus. Algunos estudios señalan como efectivos la administración de corticoides y gammaglobulina intravenosos en casos graves.