La autopsia clínica (AC) es una herramienta de confrontación diagnóstica que se encuentra en descenso en las últimas décadas. Nuestro objetivo es describir la tasa de autopsias, la correlación de los diagnósticos clínicos y hallazgos postmortem para valorar su utilidad global en nuestro medio.
Pacientes y métodoRevisión de las AC en una unidad de cuidados intensivos pediátricos de un hospital terciario en un periodo de 6 años (2004-2009).
ResultadosDe los 154 fallecidos, se realizaron 23 AC (tasa 14,9%). Hemos asistido a un descenso en el número de autopsias practicadas, del 26 al 11%, desde el 2004 hasta el 2009. El examen postmortem mostró concordancia completa (clase V) en 7/23 casos (30,4%). En 4 casos se realizó un diagnóstico que pudo eventualmente haber afectado al pronóstico a medio-largo plazo (clase IV). En 5 casos se identificaron patologías que pudieron haberse relacionado con la enfermedad principal y pudieron contribuir a la causa de muerte (clase III). Hubo 4 casos de discrepancia de clase II. En 3 pacientes (13%) el diagnóstico postmortem, de haber sido detectado en vida, pudiera haber aumentado la supervivencia (clase IA). En 3 casos (13%) la AC permitió el consejo genético.
ConclusionesLa tasa de AC en nuestro medio es baja en comparación con otros países desarrollados. El hecho de que en el 69,6% de los casos la AC arrojara nueva información acerca de la enfermedad que condujo, contribuyera o se relacionara con la muerte indica que las razones que justifican la realización de la autopsia continúan estando vigentes.
The autopsy is a diagnostic tool in decline over the last few decades. Our purpose is to describe the autopsy rates, the relationship between clinical and post-mortem diagnosis to evaluate the current overall usefulness of the autopsy.
Patients and methodsRetrospective review of all cases in which clinical autopsy was performed between January 2004 and December 2009 in a paediatric intensive care unit (PICU) of a tertiary care hospital.
ResultsOf 154 deaths in the PICU during the study period, 23 autopsies were performed (rate 14.9%). Autopsy rates decreased over the study period; from 26% in 2004 to 11% in 2009. There was a complete correlation (class V) in seven patients (29.1%). Some missed minor diagnosis (class IV) were found in four patients. Five patients had class III discrepancies, and four had class II discrepancies. Major diagnoses were missed in three (17.4%) patients, with a potencial adverse impact on survival and that could have changed management in life (Class IA). In three cases (13%) the autopsy results led to parents having genetic counselling.
ConclusionsThe autopsy rate in our country is low when compared to other developed countries. The fact that in 69.6% of cases the autopsy revealed new findings related with the illness that caused or contributed to death shows that the reasons for performing the autopsy are still valid.
La autopsia sigue siendo una herramienta de confrontación diagnóstico-clínica, docente y de control de calidad en los hospitales. Sin embargo, en las últimas 3 décadas asistimos a un descenso importante y progresivo de la autopsia clínica (AC)1–3. La tasa de autopsias, definida como n.° de autopsias/n.° de fallecidos, ha disminuido drásticamente en casi todo el mundo, pasando del 60% en los años sesenta a cifras inferiores al 10% en los últimos años, con raras excepciones (Austria, Bélgica, Cuba)1,4–6. Las causas de este descenso son muy variadas. Los familiares la ven como una profanación, los clínicos dudan de su utilidad y los patólogos se dedican a campos más novedosos dentro de su especialidad.
La función fundamental de la AC es demostrar de forma fehaciente la relación entre los diversos procesos patológicos en cadáveres y los síntomas y enfermedades en seres vivos. Varios son los objetivos principales de la autopsia clínica: a) confirmar la enfermedad fundamental que inició la cadena de acontecimientos patológicos que condujeron a la muerte y, en su caso, modificar el diagnóstico previo o descubrir la enfermedad fundamental; b) determinar la causa directa inmediata de la muerte, las causas intermedias que han conducido a la causa inmediata y las contribuyentes, aunque no estén relacionadas con su enfermedad fundamental; c) constatar procesos secundarios, algunos de los cuales pueden no haber sido silentes clínicamente; d) correlacionar signos, síntomas clínicos, resultados de las exploraciones y determinaciones realizadas en vida con los hallazgos morfológicos finales; e) mejorar la correlación entre lesiones patológicas y técnicas de imagen; f) evaluar el impacto, la eficacia y los efectos secundarios de los tratamientos, y g) detectar enfermedades emergentes y el conocimiento de su historia natural. Tras la autopsia, pueden identificarse discrepancias diagnósticas que pueden ser de diferente clase y trascendencia clínica (tabla 1).
Clasificación de la concordancia entre el diagnóstico antes de la muerte y la autopsia (1). Arce et al.1
| Clase I | A: diagnóstico que, de haber sido detectado antes de la muerte, probablemente hubiera determinado un cambio en el tratamiento con resultado en la curación o cambiado la supervivenciaB: diagnóstico con significativa implicación para el consejo genético futuro |
| Clase II | Diagnóstico que, de haber sido detectado antes de la muerte, probablemente no hubiera determinado ningún cambio en la supervivencia por: no disponer de tratamiento adecuado en ese momento; porque se brindó el tratamiento adecuado a pesar de desconocer el diagnóstico; el paciente tuvo un paro cardiorrespiratorio que fue tratado adecuadamente, pero no sobrevivió para el tratamiento definitivo, o el paciente no se recuperó del paro cardiorrespiratorio |
| Clase III | Diagnóstico que pudo haber estado relacionado o no con el proceso de la enfermedad principal y que contribuyó a la causa de muerte |
| Clase IV | Diagnóstico no relacionado con la evolución y que pudo haber afectado o no el pronóstico eventual del paciente |
| Clase V | Concordancia completa entre el diagnóstico antes de la muerte y los hallazgos en la autopsia, Tomado de Arce et al.1. |
Además de estos objetivos, la AC cumple otra serie de funciones. Constituye un control de calidad asistencial, ya que comprueba los resultados de la terapéutica médica y quirúrgica, proporciona material para estudios genéticos y moleculares posteriores o bancos de tejidos y sirve para concienciar a los profesionales de la falta de certeza absoluta en la actividad diaria y de las limitaciones de la medicina, aun con sus crecientes avances.
En este contexto hemos revisado las autopsias clínicas realizadas en la Unidad de Cuidados Intensivos Pediátricos en los últimos 6 años. Nuestro objetivo es analizar nuestros resultados y compararlos con los datos publicados por otros centros, para mejorar la calidad y el rendimiento asistencial y docente.
Material y métodosRecogida prospectiva de casos en los que se realizó AC en el periodo comprendido entre enero del 2004 y diciembre del 2009, ambos incluidos. Se registró una serie de variables epidemiológicas, tales como la edad, el sexo, la procedencia, el motivo de ingreso, la estancia, los diagnósticos evolutivos, el tratamiento recibido, la causa clínica de la muerte, los hallazgos y los diagnósticos anatómico forenses, así como la concordancia con los diagnósticos pre mortem según la clasificación de Goldman modificada por Kumar7 (tabla 1). Para acceder a los datos de las historias clínicas se han seguido los protocolos establecidos por el comité de ética e investigación de nuestro centro.
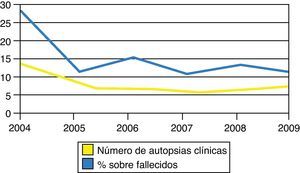
ResultadosHubo un total de 154 fallecidos y 36 autopsias, de las que 23 fueron autopsias clínicas, lo cual supone una tasa del 14,9%. Hemos asistido a un descenso en el número de autopsias practicadas, con una proporción del 26, el 11, el 15, 10,5, el 13 y el 11% desde el año 2004 hasta el año 2009, respectivamente (fig. 1). La edad media fue de 21,9 meses (rango 4 días-12 años). La mayoría de los pacientes (20 casos) fueron menores de 2 años, 11 casos entre un mes y 2 años, y 9 casos (39%) en neonatos. Hubo un discreto predominio del sexo femenino (56,5%). La estancia media fue de 3 días (rango 1-11 días), siendo menor a 48 h en más del 50% de los casos. Los motivos de ingreso iniciales están recogidos en la tabla 2. Ocho de los pacientes procedían de otros centros, 7 ingresaron en nuestra unidad desde el área de urgencias y el resto se encontraban previamente hospitalizados.
Motivo de ingreso
| Motivo de ingreso | N.° casos |
| Insuficiencia respiratoria | 6 |
| Posparada cardiorrespiratoria | 4 |
| Shock séptico | 2 |
| Postoperatorio de cirugía cardiovascular | 2 |
| Metabolopatías | 2 |
| Postoperatorio de neurocirugía | 1 |
| Fallo renal agudo | 1 |
| Estatus convulsivo | 1 |
| Fallo multiorgánico | 1 |
| Fallo hepático terminal | 1 |
| Síndrome de piel escaldada | 1 |
| Deshidratación hipernatrémica | 1 |
El examen post mortem mostró concordancia completa (claseV) con los diagnósticos y la actuación clínica en 7 de los 23 casos (30,4%). En 4 casos se realizó un diagnóstico que, si bien no se relacionó con la evolución que tuvo el paciente, pudo eventualmente haber afectado al pronóstico a medio o largo plazo (clase IV) (tabla 3). En 5 casos se identificaron patologías que pudieron haber estado relacionadas con el proceso de la enfermedad principal y que pudieron contribuir a la causa de muerte (clase III). Hubo 4 casos de discrepancia de clase II. El primero de ellos en una niña de 15 meses de edad con epilepsia criptogenética que presentó parada cardiorrespiratoria en la planta de hospitalización, desarrollando muerte encefálica, en cuya autopsia se detectó una enfermedad mitocondrial que permitió completar el estudio familiar y realizar consejo genético; el segundo se trataba de una lactante de un mes de edad en situación posparada cardiorrespiratoria, con shock cardiogénico, insuficiencia renal y CID en la que se evidenció una hemorragia suprarrenal bilateral y aganglionismo colónico; el tercero era un lactante de 10 meses de edad en fallo multiorgánico y coma en el que, junto a la hemorragia y la necrosis suprarrenal bilateral, fue diagnosticado en la autopsia de hemorragia subaracnoidea; el cuarto caso corresponde a un niño de 4 años con antecedentes de derrame pericárdico e hipoalbuminemia no filiados que ingresa en la UCIP por parada cardiorrespiratoria. El análisis anatomopatológico revela la existencia de bronconeumonía bilateral y trombos sépticos diseminados, con crecimiento de E. faecalis, junto a afectación masiva del sistema linfoide en posible relación con inmunodeficiencia primaria o secundaria.
Resumen de los casos de autopsia clínica entre 2004 y 2009
| Año | Edad | Sexo | Procedencia | Motivo de ingreso | Estancia | Nuevos hallazgos autopsia | Discrepancia |
| 2004 | 10 meses | M | Hospital comarcal | Shock séptico | 1 día | Hemorragia subaracnoidea y parenquimatosa cerebral | Clase II |
| 2004 | 2 meses | M | Hospital comarcal | Insuficiencia respiratoria | 1 día | HemofagocitosisTromboembolismo pulmonar | Clase III |
| 2004 | 1 meses | V | Urgencias | Coma | 1 día | Traqueobronquitis agudaCID | Clase III |
| 2004 | 3 años | M | Quirófano neurocirugía | Postoperatorio | 3 días | – | Clase V |
| 2004 | 1 año, 11 meses | V | Quirófano cardiovascular | Postoperatorio | 10 días | – | Clase V |
| 2004 | 3 días | M | Hospital comarcal | Insuficiencia renal aguda | 4 días | Infarto intestinalPeritonitis fecaloideaNecrosis isquémica hepatocelularIsquemia subendocárdica | Clase III |
| 2004 | 15 meses | M | Planta | PCR | 4 h | Miopatía mitocondrialBronconeumoníaEsteatosis hepáticaEsclerosis glomerular focal | Clase II |
| 2004 | 13 meses | V | Hospital comarcal | Estatus asmático | 5 días | Bronconeumonía necrotizante con SDRA primarioPeritonitis estafilocócicaHemofagocitosis | Clase III |
| 2005 | 1 año, 3 meses | M | Urgencias | Insuficiencia respiratoria | 2 días | HemofagocitosisDepleción linfocitaria en órganos linfoidesEndocarditis mitral | Clase III |
| 2005 | 1 año, 5 meses | M | Hospital comarcal | Fallo hepático | 3 días | - | Clase V |
| 2005 | 12 años, 6 meses | V | Urgencias | Estatus convulsivo | 6 días | Encefalitis herpética seudotumoral | Clase I |
| 2006 | 15 días | V | Quirófano cardiovascular | Postoperatorio CCV | 11 días | Trombosis de la fístula de Blalock-TaussigHematoma diafragmático derecho | Clase IV |
| 2006 | 2 meses, 21 días | V | Urgencias | PCR | 1 día | Enterocolitis necrotizanteCongestión hepática y necrosisEdema cerebralHemorragia pulmonar | Clase V |
| 2006 | 12 días | M | Urgencias | Shock séptico | < 24 h | – | Clase V |
| 2007 | 16 días | M | Urgencias | Coma | 2 días | Hemocromatosis neonatal | Clase IV |
| 2007 | 2 años. 9 meses | V | Planta | Síndrome de piel escaldada | 7 días | – | Clase V |
| 2008 | 5 años | M | Hospital comarcal | Insuficiencia respiratoria | 2 días | Ductus arterioso persistenteHipertrofia biventricularFibroelastosis valvular tripcuspídea y mitral | Clase I |
| 2008 | 1 año, 1 mes | M | Hospital comarcal | Insuficiencia respiratoria | 4 días | Bronconeumonía necrotizanteMiopatía mitocondrial | Clase II |
| 2008 | 5 años, 4 meses | V | Hospital comarcal | Insuficiencia respiratoria | < 24 h | Tromboembolismo pulmonar masivoTrombosis de venas cava inferior y renal | Clase I |
| 2009 | 4 días | V | Hospital comarcal | Fallo multiorgánico | 1 día | Hemorragias múltiples (subgaleal, cerebral, renal, suprarrenal, pulmonar, miocárdica)Hipoplasia tímica, depleción linfocitaria folicular y esplénica. Inmunodeficiencia congénita no tipificada | Clase IV |
| 2009 | 16 días | M | Urgencias | Deshidratación hipernatrémica | 3 días | Hemorragias múltiples (pulmonar, cerebral, tímica, hepática, renal) | Clase V |
| 2009 | 1 mes | M | Urgencias | PCR | < 24 h | Hemorragia suprarrenalSegmento agangliónico en recto | Clase IV |
| 2009 | 4 años | V | Urgencias | PCR | < 24 h | Trombos sépticos diseminados (cerebro, pulmón, hígado, intestino) con cultivo+a E. faecalisBronconeumoníaAnasarcaAfectación masiva del sistema linfoide de etiología no tipificada | Clase II |
CCV: cirugía cardiovascular; CID: xoagulación intravascular diseminada; M: mujer; PCR: parada cardiorrespiratoria; SDRA: síndrome de distrés respiratorio agudo; V: varón.
En 3 casos (13%) la AC permitió la realización de consejo genético a los padres. En 3 pacientes (13%) el diagnóstico post mortem, de haber sido detectado antes de la muerte, probablemente hubiera determinado un cambio en el tratamiento, pudiendo haber aumentado la supervivencia (clase IA):
– Lactante de 2 meses con diagnóstico de shock séptico secundario a bronconeumonía que fallece tras arritmia refractaria y parada cardiaca. En la autopsia se aprecia tromboembolismo pulmonar agudo, descartado previamente por pruebas de imagen, e infección pulmonar por adenovirus.
– Niño de 12 años con diagnóstico previo de proceso expansivo intracraneal que ingresa por estatus convulsivo. El análisis post mortem mostró una herniación subfalcina secundaria a encefalitis herpética seudotumoral.
– Niña de 5 años que ingresa por hipoxemia, siendo diagnosticada de hipertensión pulmonar primaria sin cardiopatía estructural. La autopsia demuestra la existencia de un ductos arterioso persistente con hipertrofia biventricular.
DiscusiónNuestros resultados coinciden con los publicados por otros autores de diferentes países. Hemos asistido a un descenso en el porcentaje y el número absoluto de AC realizadas en los 6 años analizados. Los factores que están conduciendo a la situación actual están relacionados con aspectos del personal médico solicitante, de la familia y de la institución sanitaria. Aunque el análisis de las causas que llevaron a la reducción en la tasa de autopsias en nuestra unidad excede los objetivos del presente estudio, creemos que puede estar relacionado con una disminución en el número de solicitudes de AC entre otros factores, tal y como lo publican otros autores1,2,8–10. En ocasiones, abordar el tema con la familia en momentos de dolor por pérdida del ser querido puede dificultar la petición de la AC y el médico responsable puede verlo como una sobrecarga emocional innecesaria para estos. Otra razón que incide es el miedo a las consecuencias legales de hallazgos imprevistos, aunque realmente la práctica de la autopsia proporciona más elementos útiles para la defensa de los médicos que lo contrario1. Por otro lado, el desarrollo de nuevos procedimientos diagnósticos, tanto técnicas de imagen como biopsias, ha conducido a una mejora sustancial en el diagnóstico clínico y ha aumentado la confianza en los diagnósticos in vivo, mermando la necesidad de su confirmación post mortem. Pero a pesar de estas nuevas tecnologías, la autopsia se mantiene como el instrumento más fiable para el diagnóstico médico, ya que aproximadamente el 25% de los diagnósticos de causa de muerte son erróneos11.
En nuestra serie, el examen post mortem reveló nueva información en el 69,6% de los casos (clases I a IV), mientras que en el resto la concordancia fue completa (claseV). Estos resultados son similares a los obtenidos por otros autores12,13; Kumar7, en cambio, mostró el hallazgo de nuevos datos en la autopsia en el 44% de los casos, mientras que la concordancia clínico-anatomopatológica fue completa en el 56% restante.
La autopsia permitió realizar diagnósticos que no fueron sospechados y que en el 13% de los casos constituyeron discrepancias de tipo I, cuyo diagnóstico en vida podría haber modificado el pronóstico, cifra comparable a las comunicadas por Von Dessauer14 en Chile y Roulson13 en Reino Unido, pero superiores a otras series4,13,15,16, lo que interpretamos como parcialmente atribuido a la existencia de un sesgo de selección, dado que la petición de AC en nuestro medio se realiza más frecuentemente en casos en los que el diagnóstico en vida no era certero o la evolución fue inesperada. No obstante, las diferencias entre los distintos estudios, tanto pediátricos como en adultos, son muy importantes, oscilando desde el 3,1% hasta alrededor del 60%, probablemente debido a la metodología utilizada12,15–19. En la presente revisión, en un 13% de los casos la AC permitió obtener nueva información importante para el consejo genético a los padres, porcentaje comparable con otras series12,20.
Se debe solicitar la autorización para la realización en todos los pacientes fallecidos, aun cuando se crea conocer la causa de muerte. La autopsia se transforma así en un excelente medio para evaluar calidad asistencial. La formación médica en este aspecto es esencial. Un estudio reciente en un hospital terciario de Chile demuestra la utilidad de un programa educativo al personal sanitario para aumentar el número de autopsias solicitadas y aceptadas por la familia14, pasando del 20-30% a > 50%. Se deben diseñar medidas que permitan, durante la carrera, en el pregrado, en el posgrado y a nivel de la formación médica continuada, la preparación necesaria para poder enfrentar la muerte de los pacientes en general y el sentimiento de frustración y pérdida que esta genera.
En resumen, la tasa de AC en nuestro medio es baja en comparación con cifras anteriores y con otros países desarrollados. Sin embargo, el hecho de que en el 69,6% de los casos la AC arrojara nueva información acerca de la enfermedad que condujo, contribuyera o se relacionara con la muerte y que esta ayudara para el consejo genético en el 13% de los casos indica que las razones que justifican la realización de la autopsia continúan siendo vigentes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés.