La osteítis púbica es una enfermedad infrecuente, que requiere de una alta sospecha clínica para realizar el diagnóstico y que la mayoría de las veces es de tratamiento médico. Se caracteriza por cuadros de dolor pélvico, específicamente en la ingle, que aumenta con la deambulación y la abducción de la cadera, y puede presentar incluso fiebre leve en algunos casos y entrar a formar parte del diagnóstico diferencial del dolor abdominal y/o la coxalgia en las puertas de urgencia pediátricas.
Se trata de un varón de 14 años que consulta por dolor suprapúbico de unas 2 semanas de evolución, de inicio insidioso, que ha aumentado en los últimos días y que le impide el sueño. Se exacerba con los cambios posturales, la marcha y aquellas maniobras que aumentan la presión intraabdominal. No está relacionado con la ingesta, conserva el apetito y no hay vómitos. Las deposiciones son normales, sin presencia de sangre o mucosidad. El cuadro se acompaña de fiebre de 2 o 3 días de evolución de hasta 38,5°C que cede con antitérmicos. No recuerda antecedente traumático previo y los antecedentes familiares no son de interés.
Antecedentes personales: embarazo, parto y período neonatal normales. Vacunas regladas, sin alergias conocidas ni ingresos previos. Como únicas patologías previas presentaba antecedentes de infecciones respiratorias de vías altas y cuadros gastrointestinales leves en la infancia. No recibió intervenciones quirúrgicas previas y su actividad física es moderada, pues no realiza ningún deporte competitivo.
El estado general del paciente es bueno, con una nutrición, hidratación y coloración de piel y mucosas dentro de la normalidad.
El abdomen es blando y depresible, sin encontrarse masas ni megalias a la palpación.
Existe un dolor selectivo en la zona suprapúbica que aumenta con la palpación del pubis, asociado a una leve inflamación de las partes blandas. El dolor se exacerba con la flexión y rotación de cadera izquierda y produce cojera durante la deambulación.
La exploración del resto de órganos y aparatos es normal.
La analítica sanguínea reveló unos valores normales de hematíes y plaquetas, asociado a una ligera leucocitosis, con el 61% de polimorfonucleares neutrófilos. Las cifras de proteína C reactiva (PCR) (10,58mg/dl) y la velocidad de sedimentación globular de (VSG) (60mm en la primera hora) se encontraron elevadas, con el resto de valores bioquímicos sanguíneos dentro de la normalidad.
La analítica de orina no mostró valores anormales.
El estudio radiológico simple de abdomen, pelvis (fig. 1A) y cadera izquierda no encontró lesiones óseas significativas.
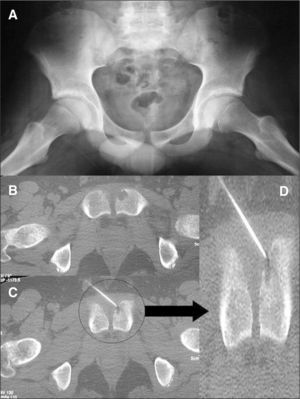
(A) Radiografía anteroposterior de pelvis informada como normal. (B) Imágenes de la tomografía computarizada que muestra la erosión ósea, la toma de biopsia con aguja fina (C) y detalle de la misma (D) que muestra que la punción-aspiración con aguja fina se realizó del interior de la lesión.
Se tomaron tres hemocultivos durante las fases de fiebre superior a 38°C, sin aislarse ningún microorganismo causal. Las pruebas de Mantoux y rosa de Bengala fueron también negativas.
En la ecografía abdominal no se evidenciaron alteraciones ni se observó líquido abdominal libre.
La gammagrafía ósea con Tc/Ga fue compatible con la normalidad, con una distribución del radiotrazador de características fisiológicas, sin que se objetive foco patológico de captación alguno en las caderas o pubis.
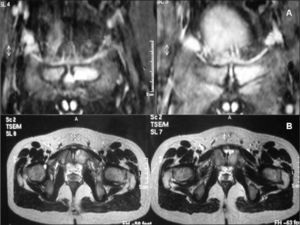
En la resonancia magnética (RM) (fig. 2) apareció una asimetría en la señal de los huesos del pubis con un aumento de señal focal en la vecindad de la sínfisis púbica del lado izquierdo (STIR), donde se aprecia una pequeña imagen medial que podría corresponder a una erosión ósea.
La tomografía computarizada (TC) (fig. 1B) de la pelvis ósea centrada en el pubis, con reconstrucción coronal muestra en el extremo anteromedial del pubis izquierdo una imagen lítica, polilobulada, que erosiona la cortical, sin que exista un reborde escleroso. La lesión presenta densidad en partes blandas, aunque menor a la del músculo, excluyendo la presencia de contenido líquido o grasa. No se observan calcificaciones en su interior, ni masa de partes blandas adyacente, aunque sí existe una leve tumefacción de las partes blandas en la zona anterior de la sínfisis. El resto de las estructuras óseas no presentan imágenes patológicas.
Se tomaron varias muestras mediante punción-aspiración con aguja fina (PAAF) guiada por TC (figs. 1C y 1D) a distintos niveles de la lesión. Se obtuvo un líquido de contenido serohemático, cuyo análisis microscópico reveló la existencia de células linfoplasmocitarias y hemáticas.
El cultivo microbiológico resultó negativo.
El resultado de todas las pruebas realizadas, conjuntamente con las de la anatomía patológica, establecieron como diagnóstico de presunción el de osteítis púbica.
Como diagnósticos diferenciales podríamos incluir al granuloma eosinófilo, el fibroma desmoplásico y los encondromas; opciones como el ganglión óseo, el quiste óseo simple y el aneurismático, el fibroma no osificante y los tumores malignos parecen mucho menos probables.
Ante el diagnóstico de osteítis púbica, se instauró tratamiento antibiótico empiríco con una cefalosporina de tercera generación y un aminoglucósido por vía intravenosa durante 2 semanas, continuando 2 semanas más por vía oral.
El tratamiento antibiótico se suplementó con la toma de un antiinflamatorio no esteroideo y reposo durante 1 mes.
El paciente evolucionó satisfactoriamente con el tratamiento prescrito, y desaparecieron el dolor y la fiebre.
A los 7 días de iniciar el tratamiento antibiótico se produjo una disminución en las cifras de PCR (1,25mg/dl) y en la VSG (25mm en la primera hora).
En la TC realizada al año se observa una desaparición completa de la lesión, y hasta el momento el paciente permanece asintomático.
La osteítis púbica es una afectación poco frecuente, que aparece generalmente tras una intervención urológica, y en pacientes toxicómanos o deportistas1–8.
La nosología conduce a una controversia: la osteítis púbica es considerada como aséptica por algunos autores que la diferencian de los términos de osteomielitis (afectación ósea infecciosa) o de osteoartritis (afectación osteoarticular infecciosa), reservados a las infecciones1–7; otros autores no diferencian osteítis púbica y osteomielitis, pues consideran que su etiología es infecciosa en todos los casos, como demuestra el hecho de que suele remitir con antibioticoterapia1–7.
Varios aspectos han hecho replantear el origen séptico de la afección: la posibilidad de curación espontánea o tras la administración aislada de antiinflamatorios, la falta de aislamiento del microorganismo en determinados casos, la imposibilidad de reproducir la enfermedad de forma experimental y la ineficacia del tratamiento antibiótico en algunos casos1–7. Sin embargo, según esos autores, tales hechos podrían explicarse por la baja virulencia de los microorganismos implicados y la frecuente antibioticoterapia prescrita antes de la toma de muestras bacteriológicas o de forma sistemática postoperatoriamente1–7.
Los signos pueden aparecer desde pocos días hasta 8 semanas después del factor desencadenante. El tiempo de aparición depende de la etiología, apareciendo de forma aguda tras una intervención urológica o en el posparto1–7.
En el examen clínico, la presión directa de la sínfisis púbica y la separación de los huesos ilíacos reproducen los síntomas dolorosos1–7.
Los exámenes de laboratorio no son específicos ni constantes; cursan con leucocitosis, elevación de la VSG y de la PCR. En el 50 % de los casos se consigue aislar el microorganismo causal, dependiendo de la etiología y del carácter agudo o crónico de la afectación1–7.
La TC y la RM son pruebas esenciales para afianzar el diagnóstico o guiar la toma de muestras1–7. La gammagrafía ósea muestra hipercaptación no específica, y puede ser dificultada por la fijación vesical del trazador1–7.
El tratamiento se basa en el empleo prolongado de antibióticos y en las formas crónicas asépticas, se asocian antiinflamatorios no esteroideos, reposo y, para algunos autores, corticoides por vía oral o en infiltración local1–9. El raspado quirúrgico está reservado a los casos resistentes al tratamiento farmacológico o cuando existe un secuestro óseo1–7.
La evolución suele ser favorable y en algunos casos autolimitada, y se resuelve espontáneamente. La mejoría radiológica está desfasada en relación con la mejoría clínica, pues los cambios radiológicos aparecen al cabo de 9 o 12 meses tras la desaparición de los síntomas1–7.