La hemosiderosis pulmonar idiopática (HPI) es una rara enfermedad caracterizada por la tríada de anemia, hemoptisis e infiltrados pulmonares bilaterales, aunque la forma de presentación puede no cumplir los 3 criterios simultáneamente1–3. La escasa incidencia de la enfermedad (0,24-1,23 casos por millón de niños al año)4, así como la aparición aislada de uno o dos de estos signos, puede retrasar su diagnóstico y tratamiento4.
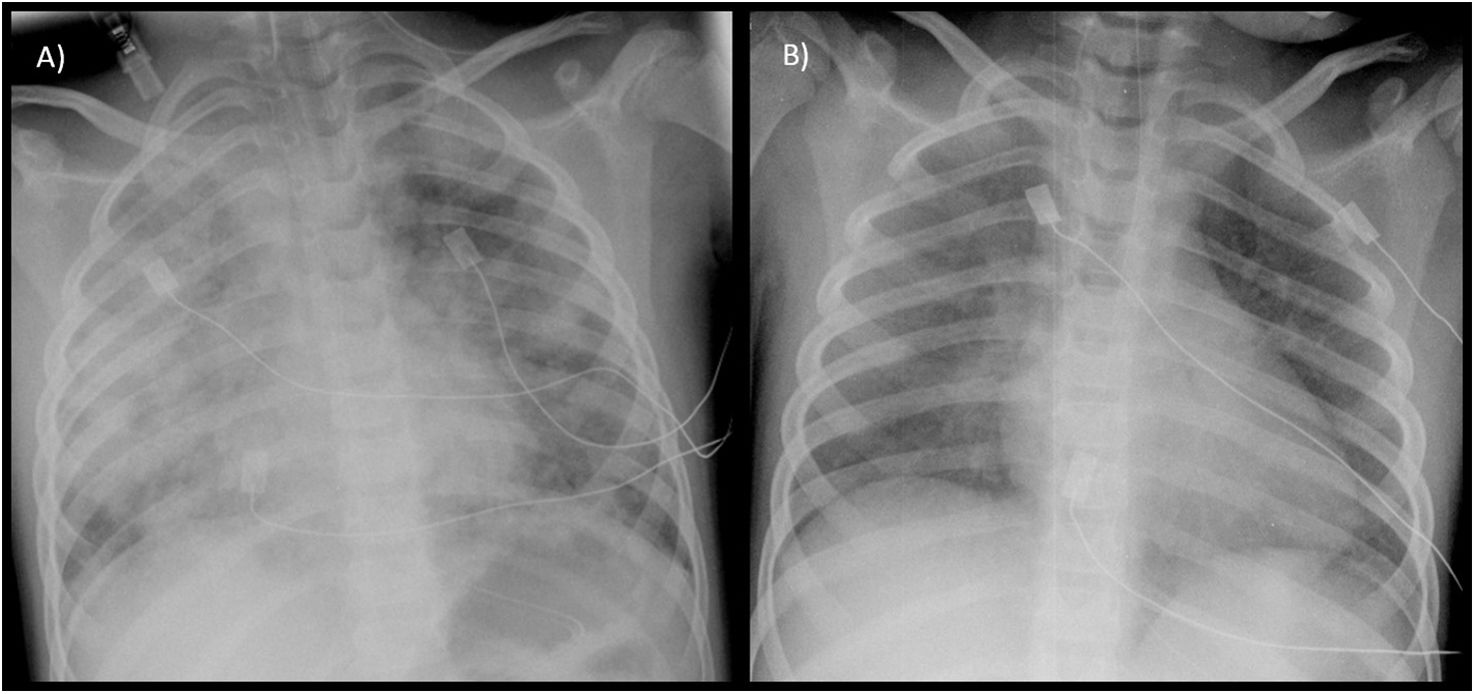
Paciente de género femenino de 5 años de edad con antecedente de neumonías recurrentes bilaterales, que presenta insuficiencia respiratoria aguda, infiltrados pulmonares bilaterales y anemia microcítica (hemoglobina [Hb]: 9,7g/dl; volumen corpuscular medio [VCM]: 67fl). Ingresa en la unidad de cuidados intensivos pediátricos (UCIP) donde se coloca catéter yugular central, sonda vesical y tubo endotraqueal del número 5 para ventilación mecánica. La aspiración de secreciones hemáticas por el tubo endotraqueal decide la realización de broncoscopia flexible con lavado broncoalveolar (LBA), en el que se detecta un 80% de hemosiderófagos. Recibe tratamiento con corticoide intravenoso, resolviéndose el cuadro clínico con normalización de radiografía (Rx) de tórax en 48h (fig. 1). En los meses posteriores al diagnóstico, se administra de mantenimiento bolos intravenosos de metilprednisolona a dosis altas, hidroxicloroquina oral y budesonida inhalada. Debido a reagudizaciones de la enfermedad tras intentos de reducción o suspensión de corticoides sistémicos, y al desarrollo de enfermedad de Perthes secundaria a los mismos, se suspende corticoterapia y se añade azatioprina oral, con buena evolución clínica en la actualidad.
Paciente de género femenino de 5 años de edad, sin antecedentes de interés, que ingresa por hemoptisis moderada (<200ml de sangre/día), sin hipoxemia ni distrés respiratorio. Presenta anemia leve (Hb: 10g/dl, VCM: 76,9fl) e infiltrados en lóbulo superior e inferior derechos en Rx de tórax. En la broncoscopia flexible se observa abundante sangrado activo procedente del lóbulo superior derecho, detectándose un 65% de hemosiderófagos en LBA. Recibe corticoide intravenoso en la fase aguda con buena respuesta clínica. Posteriormente, se administran bolos de metilprednisolona intravenosa a dosis altas durante un año, manteniendo hidroxicloroquina oral y budesonida inhalada sin nuevas recaídas 8 años después del diagnóstico.
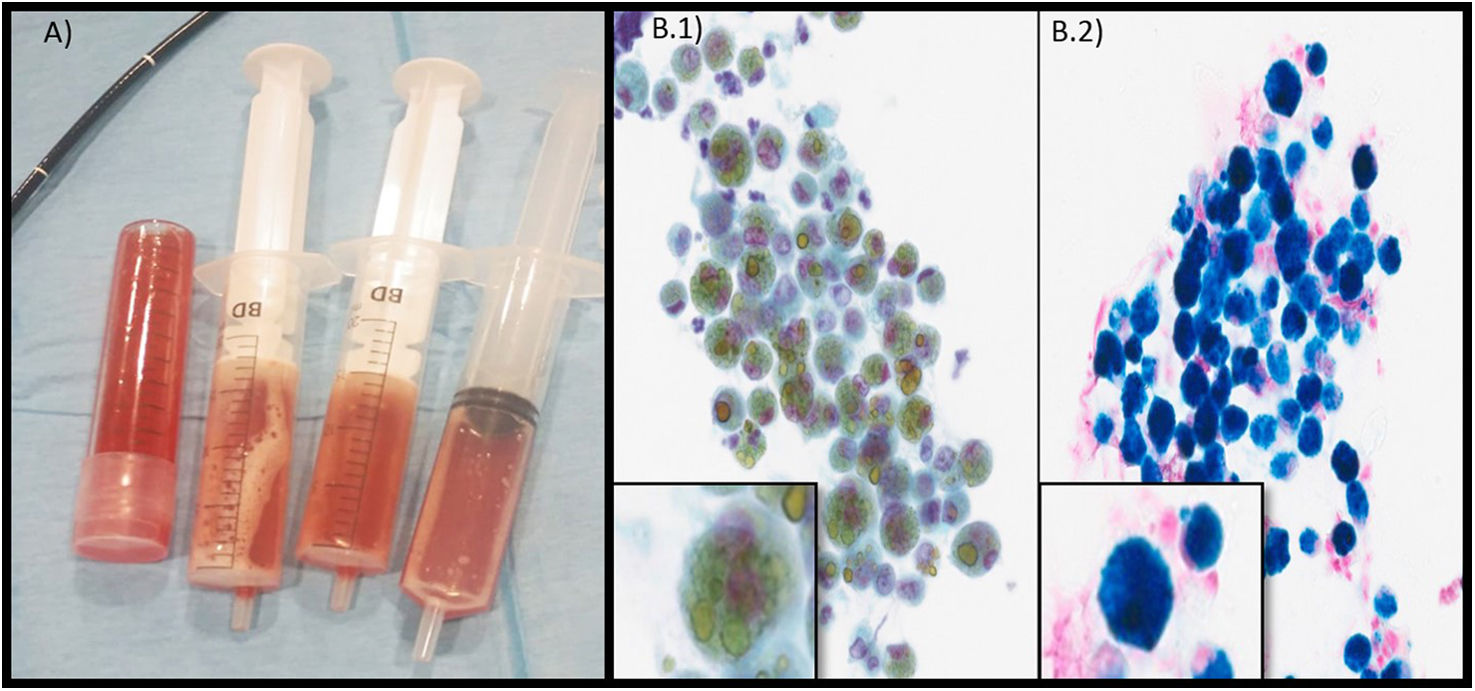
Paciente de género femenino de 3 años de edad, de origen pakistaní y con importante barrera idiomática, que ingresa en la UCIP por taquicardia, hipotensión arterial, relleno capilar de 3s, taquipnea y afectación del estado general, con anemia microcítica grave (Hb: 2,3g/dl; VCM: 44,4fl) e infiltrados pulmonares bilaterales con líneas B difusas en ecografía pulmonar (interpretado como edema agudo de pulmón por insuficiencia cardiaca por anemia). Ante anemia ferropénica crónica (ferritina 20,8ng/ml; saturación de transferrina: 1,95%) recibe tratamiento con transfusión de hematíes y hierro oral (1,5mg/kg/día), pudiéndose dar de alta a los 5 días de su ingreso (48h en la UCIP). Reingresa 6 meses después por reaparición de anemia (Hb: 5,9g/dl) y astenia. Durante la gastroscopia para descartar sangrado digestivo, presenta vómito sanguinolento e infiltrado pulmonar. La familia refiere entonces hemoptisis ocasional, sin tos productiva previa. Ante la sospecha de sangrado alveolar, se realiza broncoscopia flexible, obteniendo líquido hemático en el LBA, con un 90% de hemosiderófagos (fig. 2). Se administran bolos de metilprednisolona intravenosa a dosis altas durante 20 meses, recibiendo actualmente hidroxicloroquina oral y budesonida inhalada con buena evolución.
A) Imagen del líquido recuperado en el lavado broncoalveolar (3 jeringas) y en el aspirado bronquial (tubo). B.1) y B.2) Citologías a ×40 del lavado broncoalveolar donde se observan hemosiderófagos. B.1) Macrófagos con pigmento dorado en su interior que corresponde a hemosiderina. B.2) Tinción de Perls visualizándose macrófagos teñidos de azul (hierro de la hemosiderina).
La HPI debe sospecharse ante la tríada descrita anteriormente, aunque esta solo está presente en el 50% de los pacientes pediátricos2. La presencia mayoritaria de hemosiderófagos en LBA o aspirado gástrico es característico4. Es fundamental descartar otras causas de hemorragia alveolar, como enfermedades cardiovasculares, reumáticas u otros desencadenantes (alergia a proteína de la leche de vaca o celiaquía)5, tal y como se hizo en los 3 casos descritos. Aunque la biopsia pulmonar permite un diagnóstico definitivo, su práctica está actualmente en debate6. El tratamiento de la fase aguda se basa en corticoides sistémicos, para posteriormente seguir de mantenimiento con dosis orales o con bolos intravenosos a dosis altas (metilprednisolona 20-30mg/kg/día/3 días consecutivos cada mes), durante un tiempo medio de 12 a 18 meses. Para prevenir la recurrencia y reducir la dosis de corticoides sistémicos, se han utilizado otros medicamentos inmunosupresores como la hidroxicloroquina (6,5mg/kg/día), la azatioprina (2mg/kg/día) y corticoides inhalados4. Los autores queremos destacar con los 3 casos las dificultades diagnósticas de esta enfermedad, ya que cada uno de ellos debutó de forma diferente (infiltrados pulmonares o «neumonías» recurrentes; hemoptisis; anemia grave), pudiendo retrasar el inicio del tratamiento corticoideo.