Tras la implantación de un dispositivo de cierre del tabique interauricular, la mayoría de los centros llevan a cabo pautas de profilaxis antibiótica que disminuyan el riesgo de endocarditis infecciosa secundario a la presencia de un cuerpo extraño intracardíaco. Actualmente se suelen recomendar durante los primeros 6 meses tras la implantación, tras los que deja de llevarse a cabo siempre que no exista shunt residual.
El objetivo de este estudio es valorar el grado de conocimiento, cumplimiento y adherencia a las recomendaciones de nuestro centro sobre la profilaxis de la endocarditis en los progenitores de pacientes a los que se les realizó un cierre percutáneo de una comunicación interauricular (CIA).
Pacientes y métodosSe ha realizado un estudio observacional retrospectivo de los 51 pacientes pediátricos a los que se les realizó un cierre percutáneo de CIA en el Complejo Hospitalario Universitario de La Coruña, entre los años 1999 y 2008.
ResultadosSe estudió un total de 51 pacientes, con una media de seguimiento de 57,2 meses. El 75,7% de los progenitores conocía la profilaxis de la endocarditis, y este porcentaje fue mayor cuanto menos tiempo había pasado desde la intervención y cuanto mayor era el nivel de estudios de los padres. El 50% nunca dejó de llevar a cabo la profilaxis de la endocarditis. También se observó, en este caso, una relación con el nivel de estudios de los padres y con el tiempo que había pasado desde la intervención (p=0,004). El 73% de los pacientes nunca ha tenido que llevar a cabo la profilaxis de la endocarditis.
ConclusionesLas últimas guías sobre profilaxis antibiótica de la endocarditis son cada vez más restrictivas en cuanto a sus indicaciones a fin de promocionar un uso racional de los antibióticos.
Son necesarios estudios más amplios con respecto a las indicaciones de la profilaxis antibiótica para la endocarditis en pacientes portadores de dispositivos intracardíacos a fin de establecer unas pautas concretas o basadas en la evidencia científica. Mientras tanto, es nuestra responsabilidad evitar la aplicación indiscriminada de antibióticos, haciendo partícipes a progenitores y a otros profesionales de la salud.
After the implantation of an intracardiac device for the closure of an atrial septal defect, most centres follow the guidelines for antibiotic prophylaxis to reduce the risk of infectious endocarditis, at least during the first 6 months after the implantation, if there is no evidence of residual shunt.
The aim of this report is to evaluate the knowledge, fulfilment and adherence to the recommendations of our centre on the prevention of endocarditis, of the families of patients subjected to percutaneous closure of an ASD.
Patients and MethodsWe performed an observational retrospective study of 51 paediatric patients subjected to percutaneous closure of an ASD in the “Complejo Hospitalario Universitario de La Coruña”, between 1999 and 2008.
ResultsA total of 51 procedures were performed, with an average of follow-up of 57.2 months. 75.7% of the families knew about the prophylaxis of endocarditis. This percentage was higher if less time had passed since the intervention and was also higher depending on the educational level of the parents. A total of 50% never stopped carrying out the endocarditis prophylaxis. In this case, a relationship was also observed, with the educational level of the parents and with the time passed since the intervention (P=0.004). The majority (73%) of the patients never had to carry out endocarditis prophylaxis.
ConclusionesThe latest guidelines on antibiotic prophylaxis of endocarditis are increasingly restrictive in their indications in order to promote a more rational use of antibiotics.
More studies are needed on the indications of antibiotic prophylaxis in endocarditis in patients with an intracardiac device, in order to establish concrete or evidence-based guidelines. Meanwhile, it is our responsibility to avoid the indiscriminate application of antibiotics, and involve the families and other health professionals.
Los defectos septales auriculares representan el 10–15% de todas las cardiopatías congénitas, de las cuales el 70% son del tipo “comunicación interauricular ostium secumdum” (CIA-OS)1.
Hasta hace pocos años, el único tratamiento de las CIA-OS era su corrección quirúrgica. Actualmente, los dispositivos de cierre del tabique implantados por vía intravenosa mediante cateterismo han demostrado su eficacia y seguridad a medio plazo y están aprobados para su uso generalizado, si bien tienen que competir con una cirugía que tiene unos resultados excelentes en cuanto a morbimortalidad se refiere2–4.
La menor invasividad del cateterismo intervencionista, principalmente derivada de la ausencia de esternotomía y circulación extracorpórea, así como la menor estancia hospitalaria, hacen que hoy en día se considere como primera opción terapéutica siempre que el defecto sea susceptible de cierre con los dispositivos disponibles en el mercado.
Dado que la implantación de un cuerpo extraño intracardíaco condiciona, al menos de manera teórica, un aumento transitorio del riesgo de endocarditis infecciosa, la mayoría de los centros suelen llevar a cabo pautas de profilaxis antibiótica que disminuyan este riesgo. Actualmente se suelen recomendar pautas de profilaxis de endocarditis durante los primeros 6 meses tras la implantación del dispositivo, tras éstos deja de llevarse a cabo siempre que no exista shunt residual.
La experiencia clínica nos hace sospechar que en muchas ocasiones esta recomendación no se realiza correctamente. Sospechamos que en ocasiones se prolonga más allá de los 6 meses, bien por exceso de celo del profesional sanitario que debe aplicar la pauta antibiótica o bien por desconocimiento por parte del paciente o sus progenitores. En otras ocasiones, el error es por defecto y no se aplica en supuestos clínicos de riesgo reconocido.
El objetivo del estudio es valorar el grado de conocimiento, cumplimiento y adherencia a las recomendaciones de nuestro centro sobre la profilaxis de la endocarditis en los progenitores de los pacientes a los que se les realizó el cierre percutáneo de una CIA, y valorar si existe relación de estos aspectos con el tiempo transcurrido tras el procedimiento, la edad o el nivel de estudios de los padres.
Del mismo modo se recogieron las características clínico-epidemiológicas (datos demográficos, situación clínica, anatomía del defecto, técnica realizada y resultados a medio plazo).
Pacientes y métodosSe ha realizado un estudio observacional retrospectivo de los pacientes pediátricos a los que se les realizó un cierre percutáneo de CIA en el Complejo Hospitalario Universitario de La Coruña entre los años 1999 y 2008.
Se analizaron 51 pacientes, de los que se recogieron datos de las historias clínicas sobre sus características clínicas, el defecto, la técnica y el resultado inmediato y a medio plazo. La cadencia de controles posprocedimiento fue a las 24h (previas al alta hospitalaria), a los 15 días, al mes, a los 3 meses y a los 6 meses. Se ha realizado un cuestionario telefónico a uno de los 2 progenitores sobre el cumplimiento de las pautas de profilaxis de endocarditis.
Se realizó un análisis descriptivo de todas las variables recogidas. De las variables numéricas, se calcularon su media, su desviación típica, su mediana y su rango. De las variables cualitativas, se calcularon las frecuencias y sus correspondientes porcentajes.
Para la comparación de variables cuantitativas entre grupos se utilizó el test de Mann-Whitney y el test de Kruskall-Wallis, y para la comparación de porcentajes (o para estudiar la asociación entre variables cualitativas) se utilizó el test de Chi-cuadrado.
Todos los test se realizaron con un planteamiento bilateral. Se consideraron significativos valores de p<0,05. El análisis se realizó con el programa SPSS 15.0 para Windows.
ResultadosSe estudió un total de 51 pacientes, con una media de seguimiento de 57,2 meses (mediana de 62,2). Se contactó telefónicamente con los progenitores de 43 pacientes, pero no fue posible establecer esta conexión en 8 pacientes.
La edad media en el momento de la intervención fue de 8,2 años (rango: 3–15 años) y la distribución por sexos fue de 23 varones (45,09%) y de 28 mujeres (54,9%).
El 70,5% de los pacientes estaba asintomático en el momento de la intervención (36/51). La clase funcional se valoró según la escala de la NYHA y la escala de Ross para el lactante pequeño. El 93,2% resultó pertenecer a la clase I, el resto pertenecía a la clase funcional II. No hubo casos de clase funcional III o IV. De los pacientes con algún tipo de repercusión clínica, lo más frecuente fueron las infecciones respiratorias de repetición (18,2%) y el retraso ponderoestatural (13,7%).
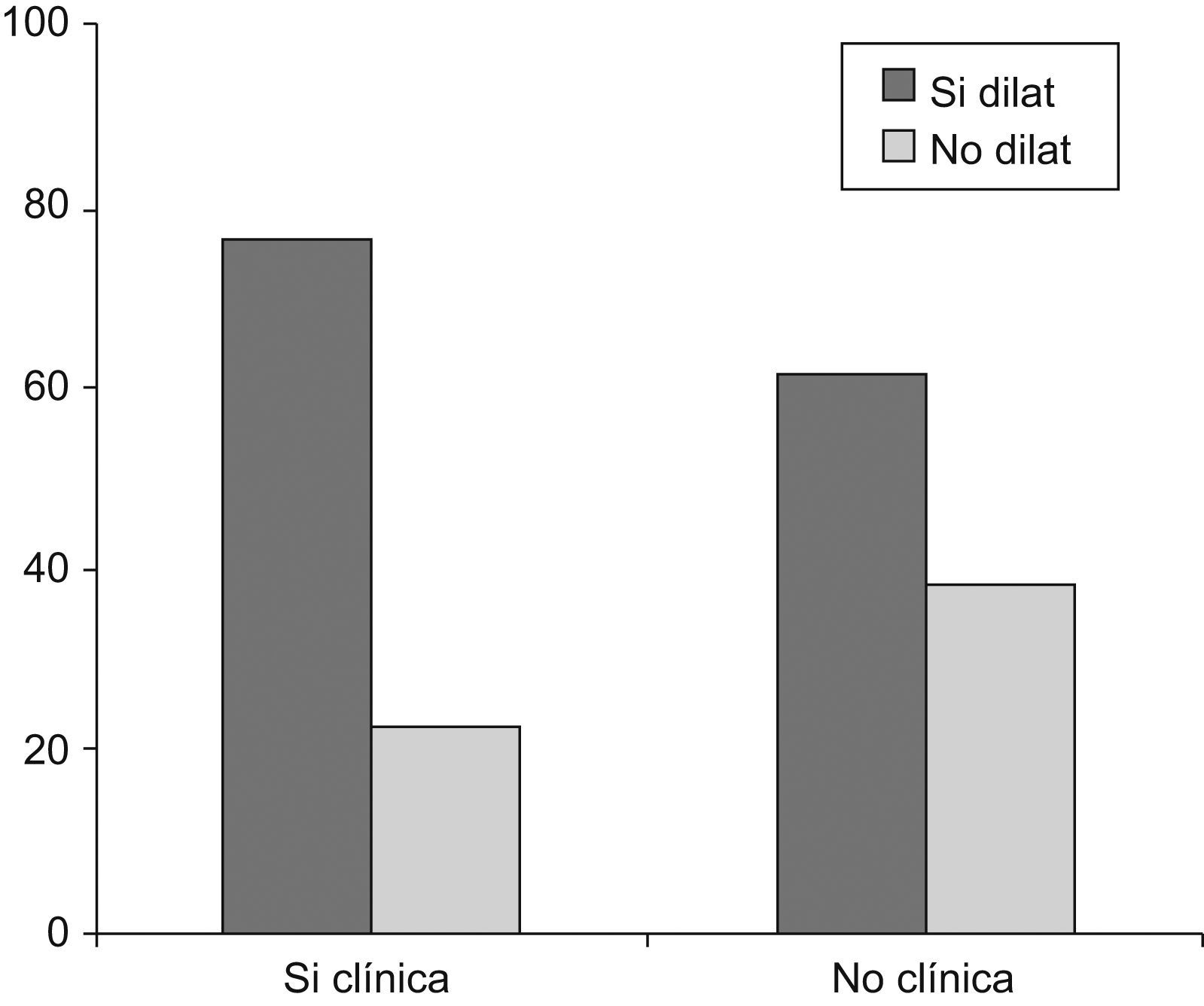
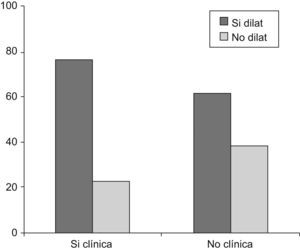
La dilatación de las cavidades derechas mostró una asociación estadísticamente significativa con una menor edad en el momento de la intervención (p=0,046), condicionado por las indicaciones de cierre del defecto en nuestro hospital.
Se observó una tendencia a que los pacientes con dilatación de cavidades tuvieran más repercusión clínica (el 77 frente al 61,3%) (fig. 1).
El tamaño del defecto se midió por ETE previo al procedimiento. Durante el procedimiento se completó esta medida con el inflado de un catéter-balón de alta distensibilidad, por ETE y por escopia (strech dyameter y stop-flow dyameter). La media por ETE (11,48mm) fue significativamente menor que por las otras 2 mediciones (15,01 y 15,24mm), estas 2 últimas fueron más acordes al tamaño del dispositivo utilizado (media de 15,06mm).
Se observó la presencia de un cortocircuito residual en el 13,7% de los casos (7/51), porcentaje que se redujo al 5% a los 6 meses de seguimiento.
En la evolución posterior no se evidenciaron casos de arritmias, ni endocarditis ni complicaciones vasculares.
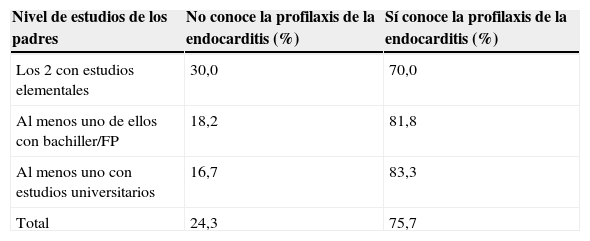
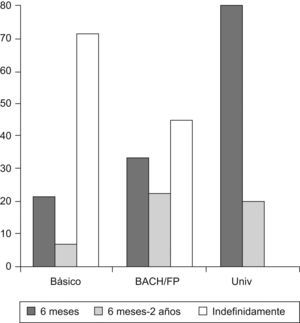
El 75,7% de los progenitores conocía la profilaxis de la endocarditis, y este porcentaje era mayor cuanto menos tiempo había pasado desde la intervención y cuanto mayor era el nivel de estudios de los padres (tabla 1). Así, la media de meses transcurridos desde la intervención era de 51,3 en el grupo que sí conocía la profilaxis y de 67,7 en el grupo que la desconocía. No se observó relación con la edad de los padres.
Relación entre el nivel de estudios de los padres y el conocimiento de la profilaxis de la endocarditis
| Nivel de estudios de los padres | No conoce la profilaxis de la endocarditis (%) | Sí conoce la profilaxis de la endocarditis (%) |
| Los 2 con estudios elementales | 30,0 | 70,0 |
| Al menos uno de ellos con bachiller/FP | 18,2 | 81,8 |
| Al menos uno con estudios universitarios | 16,7 | 83,3 |
| Total | 24,3 | 75,7 |
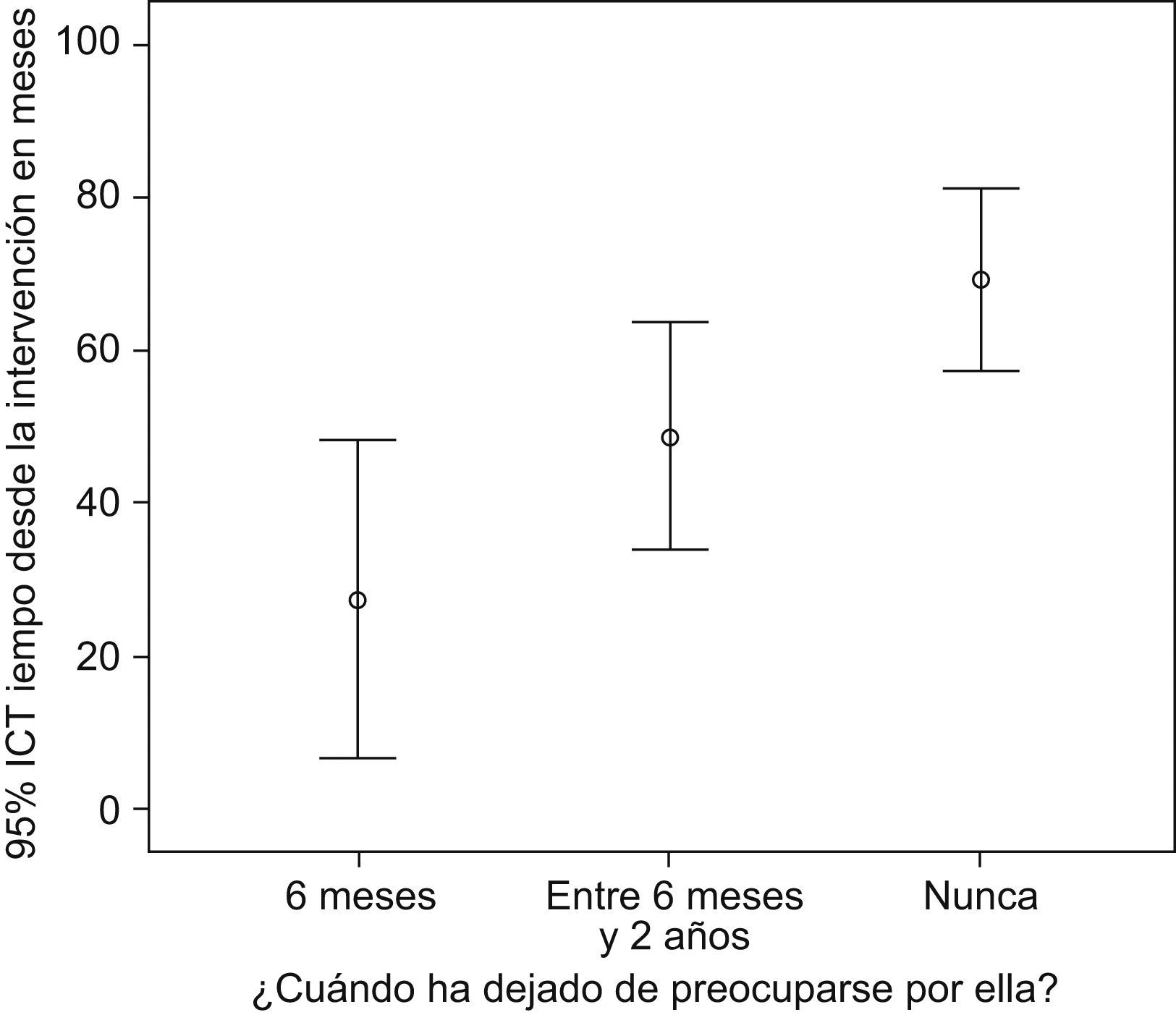
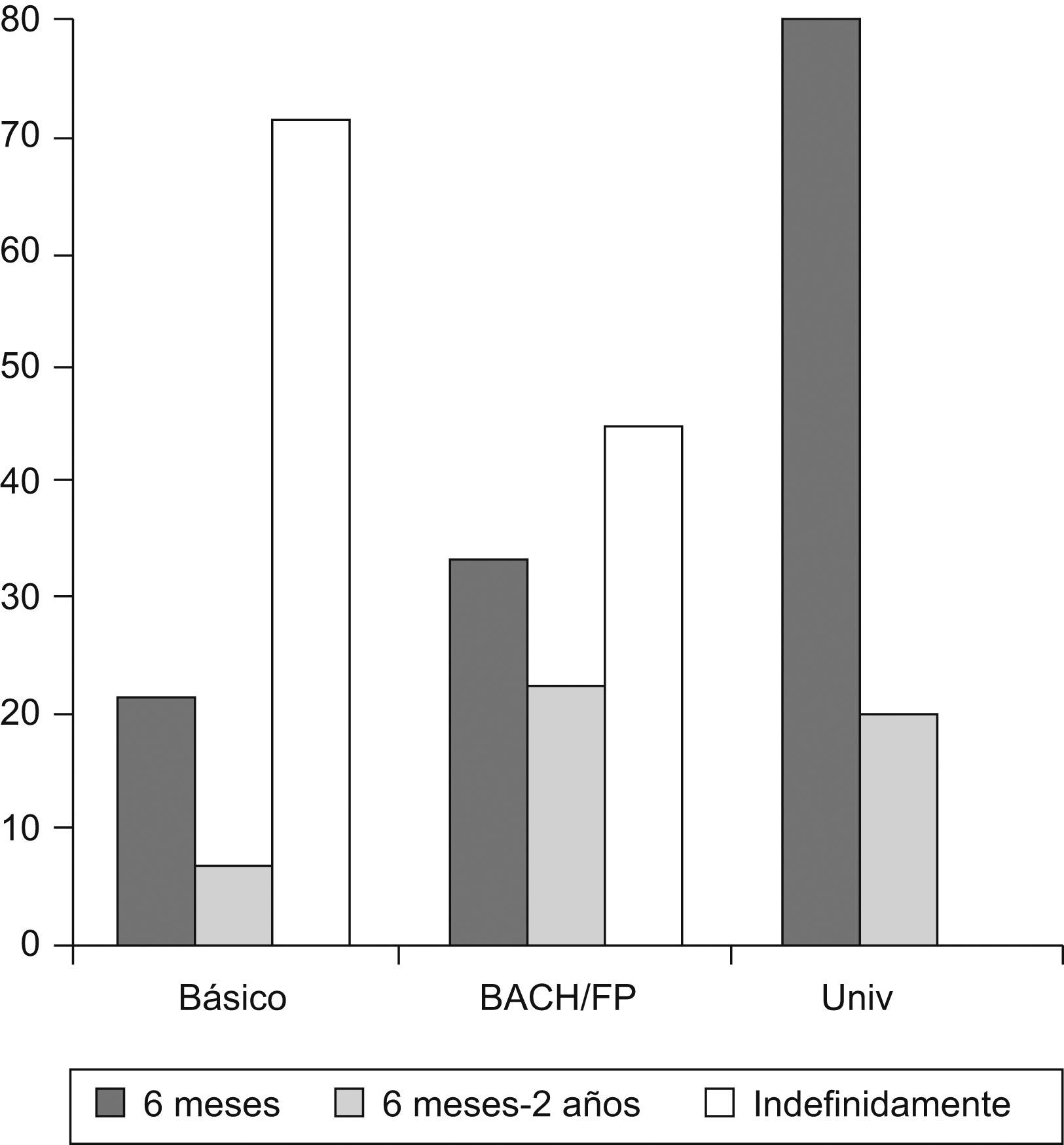
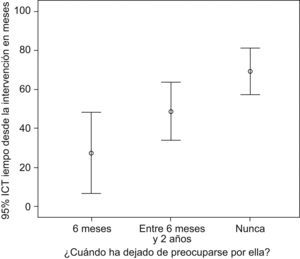
El 50% nunca dejó de llevar a cabo la profilaxis de la endocarditis, en contra de la recomendación que se realiza en nuestro centro (6 meses). También se observó, en este caso, una relación con el nivel de estudios de los padres y con el tiempo que había pasado desde la intervención (p=0,004) (figs. 2 y 3).
El 73% de los pacientes nunca había tenido que llevar a cabo la profilaxis de la endocarditis. La indicación observada en todos los casos del subgrupo que sí habían tenido que efectuarla fue para procedimientos dentales.
DiscusiónA pesar de que el cierre quirúrgico de la CIA es una técnica con una eficacia demostrada y con unos excelentes resultados, en los últimos años se han desarrollado diferentes dispositivos para abordar su cierre percutáneo, en un intento de evitar las complicaciones propias de una cirugía mayor2–7.
En nuestro centro se realizan cierres de CIA mediante dispositivos implantados por vía percutánea en edad pediátrica desde el año 1999. Todos con el dispositivo Amplatzer® Septal Ocludder, que se ha postulado como el dispositivo más utilizado, dada la disponibilidad de un amplio rango de tamaños, su flexibilidad, su versatilidad y, sobre todo, la posibilidad de retirada y reposicionamiento cuando su implantación no es la deseada. Está constituido por 2 discos de nitinol unidos por una cintura de unos 4 mm de longitud8–12.
Las características generales de los pacientes intervenidos y de la técnica utilizada son similares en cuanto a edad, tamaño del defecto y dispositivo y resultados inmediatos con lo previamente publicado por centros con mayor experiencia2–4.
Los dispositivos implantados mediante cateterismo para el cierre de la CIA, el ductus arterioso persistente o la comunicación interventricular no suelen estar incluidos explícitamente en las guías de actuación clínica para la profilaxis de la endocarditis. De todas formas, el conocimiento de la patogenia de la endocarditis infecciosa nos lleva a pensar que la implantación de un cuerpo extraño intracardíaco aumentaría la posibilidad de que se produjese una infección. A pesar de este aspecto teórico, el hecho es que se han reportado muy pocos casos de endocarditis asociada a estos dispositivos13–17.
Para su prevención, muchos centros han utilizado o utilizan pautas de tratamiento antibiótico antes y después del procedimiento, sin que se haya demostrado que esto reduzca la incidencia de infección. De hecho, algunos de los casos de endocarditis publicados habían recibido esta pauta durante la implantación del dispositivo.
La mayoría de los centros, entre ellos el nuestro, recomiendan mantener pautas de profilaxis de la endocarditis durante los primeros 6–12 meses tras el procedimiento. Pasado este tiempo, si no hay evidencia de shunt residual, se abandona esta profilaxis. Estas recomendaciones están fundamentadas en que el tiempo máximo estimado de endotelización del dispositivo, basado en modelos animales, estaría alrededor de los 6 meses, y en que la evidencia de que un flujo residual a través del dispositivo condicionaría un mayor riesgo infeccioso13.
Nuestra pauta se explicó verbalmente a los padres del paciente tras el procedimiento y constó por escrito en los informes de cada consulta. A pesar de esto, observamos que sólo el 35,7% de los pacientes estudiados cumplieron con nuestra recomendación. Y, lo que es más sorprendente, que el 50% de los pacientes nunca dejó de llevar a cabo las pautas de profilaxis antibiótica.
Hemos evidenciado una estrecha relación entre el conocimiento de las pautas de profilaxis y el cumplimiento de nuestras recomendaciones al respecto con el nivel de estudios de los padres y con el tiempo que ha transcurrido desde la intervención. En algunos casos, la significación estadística está condicionada por el reducido tamaño de la muestra.
Esta “precaución excesiva” podría considerarse como algo banal, dado que en nuestra muestra la mayoría de los pacientes (73%) nunca habían tenido que llevar a cabo pautas de profilaxis antibiótica, y a la mayoría de ellos no les había supuesto ningún problema. Ahora bien, en los últimos años, la comunidad científica ha hecho grandes esfuerzos para promover el uso racional de antibióticos y no debemos olvidar que su administración innecesaria no está exenta de riesgos. Por esta razón, las últimas guías sobre profilaxis antibiótica de la endocarditis son cada vez más restrictivas en cuanto a las indicaciones de tal actitud18–20. Tanto la American Heart Association21 como la British Society for Antimicrobial Chemotherapy22 han hecho cambios en este sentido. Previamente, una revisión de la colaboración Cochrane del año 2004 sobre la profilaxis antibiótica en procedimientos dentales reconoce un vacío en cuanto a la evidencia científica al respecto23.
Entre los objetivos finales estarían el reducir los efectos adversos inherentes al propio fármaco, así como las reacciones alérgicas a éstos; además de reducir el coste que supone su administración y el aumento de las resistencias inherente a su uso indiscriminado.
No hemos observado en los 51 pacientes, tras una media de seguimiento que se aproxima a los 5 años, ningún caso de endocarditis infecciosa. Aun así, creemos que son necesarios estudios más amplios con respecto a las indicaciones de profilaxis antibiótica para la endocarditis en pacientes portadores de dispositivos intracardíacos a fin de establecer unas pautas concretas o basadas en la evidencia científica. Mientras tanto, es nuestra responsabilidad promover el uso racional de antibióticos y evitar así su aplicación indiscriminada. Debemos asegurarnos en cada revisión de que los progenitores son conocedores de esta actitud y, si fuese necesario, hacer partícipes de ello a otros profesionales de la salud encargados de llevar a cabo las pautas de profilaxis.