Estudio de la calidad de vida relacionada con la salud (CVRS) en lactantes nacidos prematuros de 32–35 semanas de gestación según su ingreso por infección respiratoria del tracto inferior.
MétodosEstudio transversal anidado en el estudio FLIP-2 sobre 216 progenitores/prematuros de 32–35 semanas, seleccionados concurrentemente en la entrevista final del estudio FLIP-2. Se midió la CVRS del prematuro con la escala QUALIN modificada, la del progenitor se midió con el cuestionario SF-12 y con escalas visuales. Se valoró la sobrecarga del cuidador con escalas directas (Zarit modificada) y medidas indirectas. Se hizo un estudio descriptivo y de asociación multivariante.
ResultadosEl 33% (71 niños) ingresó por causa respiratoria. Ingresaron significativamente más los nacidos en partos triples y los residentes en hogares con más de 5 habitantes. El 47% de los progenitores de los pacientes ingresados causó baja laboral para atender al niño, frente al 18% del otro grupo. Los padres de los pacientes ingresados tienen mayor sobrecarga y menor puntuación en el componente físico del cuestionario SF-12. El modelo multivariante asocia a la CVRS del prematuro con mayor edad gestacional, tener hermanos de 0–3 años, recibir profilaxis del virus respiratorio sincitial (VRS) cuando está recomendada por tener factores de riesgo, menor sobrecarga del cuidador, mayor CVRS del cuidador en la escala mental del cuestionario SF-12 y no haber perdido jornadas laborales.
ConclusionesHaber ingresado por infección respiratoria no se asocia a diferente CVRS en los prematuros, aunque sí a diferente CVRS y sobrecarga en los cuidadores. La CVRS en los lactantes está asociada a la de sus cuidadores y a su sobrecarga, y a recibir profilaxis del VRS cuando la presencia de factores de riesgo la haría recomendable.
Study of the association between lower respiratory tract infection hospitalisations and health related quality of life (HRQoL) in preterm infants of 32–35 weeks of gestational age.
MethodsSurvey study nested into a prospective follow-up cohort study of preterm infants (FLIP-2). During the last FLIP-2 visit, 216 preterm-parent pairs were interviewed. The structured questionnaire included measures of HRQoL (QUALIN modified scale for the infant, and SF-12 for the parent, and Visual scales for both), caregiver overload (Zarit modified scale and indirect measurements).
ResultsFrom October 2006 to March 2007 (RSV season), there were 71 respiratory hospitalisations (33%). Triplets and infants living in homes with >5 inhabitants were most likely to be hospitalised. Parents of hospitalised children were most likely, to have more and longer times off work for child care (47% vs. 18%), to have higher overload, and to obtain lower values in the physical dimension of SF-12. Multiple regression model associated infant HRQoL with higher gestational age, having 0–3 year-old siblings, being recommended palivizumab and had received it, lower caregiver overload, higher caregiver mental HRQoL and no absence from work for child care.
ConclusionsAlthough respiratory hospitalisations were not associated with infant HRQoL, caregivers' HRQoL and overload were. Preterm infant HRQoL is associated with their caregivers' HRQoL and overload, and with receiving RSV prophylaxis when their risk profile recommends it.
Las infecciones respiratorias son la primera causa de morbimortalidad en los lactantes. Entre éstas, el virus respiratorio sincitial (VRS) constituye la primera causa de infecciones del tracto inferior en menores de 2 años1, y se hospitalizan del 0,5 al 2%2. Además, se consideran factor de riesgo para el desarrollo posterior de sibilancias recurrentes3,4. En España, la tasa de hospitalización en grupos de alto riesgo (prematuros o con enfermedad pulmonar crónica o cardiopatía congénita) llega hasta el 13,25%5, e ingresa en cuidados intensivos un 20% de los prematuros de entre 33–35 semanas de edad gestacional6.
Dada su epidemiología (todos los niños se han infestado por el VRS a los 2 años) y el gran consumo de recursos sanitarios al tratar a los casos con infecciones más graves, las medidas de resultados más utilizadas al estudiar la infección y su profilaxis fueron la probabilidad de ingresar, los recursos hospitalarios utilizados o los ingresos hospitalarios evitados7–9.
Hasta ahora no se ha estudiado la asociación entre la infección respiratoria y la calidad de vida relacionada con la salud (CVRS) en los primeros meses de vida, y sí a largo plazo, como en el caso del asma10,11. Probablemente no se ha estudiado por las dificultades de medir la calidad de vida (variable subjetiva) en los primeros meses de vida indirectamente a través del progenitor.
El objetivo de este estudio es comparar la CVRS de los prematuros de 32–35 semanas de gestación ingresados por infección respiratoria con la de los prematuros no ingresados.
MetodologíaDiseño: estudio transversal, basado en una única entrevista realizada al final de otro estudio independiente de éste, el estudio FLIP-212. El estudio FLIP-2 es un estudio longitudinal prospectivo y multicéntrico, cuya metodología y resultados se han publicado previamente. El presente estudio aprovechó el dispositivo implementado para el final del estudio FLIP-2, así como parte de la población seleccionada y la información referente a las variables clínicas y epidemiológicas que se había recabado a estos sujetos. A título informativo se resume brevemente la metodología del estudio FLIP-2: se realizó el seguimiento de 2 cohortes consecutivas seguidas durante las estaciones de riesgo para la infección por VRS (de octubre a marzo en los períodos 2005/2006 y 2006/2007), con una muestra de 5.441 niños de 37 hospitales españoles. La población de estudio del FLIP-2 fueron los prematuros que no tenían perfil de alto riesgo para la infección por el VRS. Esto es, con edad de gestación entre 32–35 semanas, sin cardiopatía congénita ni displasia broncopulmonar y con menos de 6 meses al inicio de la estación o nacidos durante ésta. La información se recogió a través de los padres mediante una primera entrevista en el alta tras el nacimiento y una última, en abril, al finalizar cada estación. Además, si el niño ingresaba por infección por VRS, se entrevistaba a los padres al alta de este ingreso. La entrevista se realizaba con un cuestionario que recogía información sobre la incidencia de episodios relacionados con la infección por el VRS, factores de riesgo, profilaxis y uso de recursos de salud, según la práctica habitual en España.
Para el presente estudio, en una submuestra de la cohorte 2006/2007, se añadió un cuestionario diseñado en colaboración con 2 expertos, neonatólogos del estudio FLIP-2 (XC y JF-A), a la entrevista de finalización de la estación del VRS.
Los sujetos de estudio son los binomios formados por el prematuro/progenitor que responde la entrevista. La selección fue de forma concurrente con la entrevista final del seguimiento del estudio FLIP-2 hasta completar la muestra en 16 de los 37 centros participantes. La participación de unos u otros centros vino determinada por la posibilidad de incluir pacientes a los que les faltaba la última entrevista cuando se realizó el presente estudio. Entre los cuestionarios recibidos no hubo ninguno con cumplimentación deficiente. Los datos recogidos fueron anónimos.
Tamaño muestralEl cálculo del tamaño muestral (con probabilidad de error de tipo i de 0,05 y de tipo ii de 0,2) asumió que la CVRS en los ingresados tendría un valor promedio del 60% de la puntuación total y la desviación estándar del 50% del promedio para casos (ingresados por infección respiratoria) y controles. Una relación controles:casos de 3:1 permite detectar diferencias del 13,5% en la CVRS y con una relación de 6:1 del 16,6%.
VariablesCalidad de vida: se identificó el cuestionario QUALIN13 (en adelante CVRS_Q) como el único cuestionario para medir la CVRS en niños de 3–12 meses de edad validado en España14. Consta de 34 ítems que responden los padres. Su adaptación a neonatos, a criterio de los expertos, implicó suprimir 15 ítems que no aplicaban a niños menores de 3 meses. Se conservaron los ítems originales 1-3; 6; 8; 12; 14-17; 19; 20; 23; 24; 27: 28; 30; 32 y 33, y resultaron un rango de valores posibles de entre −2 (menor CVRS) y +2 (mayor CVRS) (Anexo 1). Además, se preguntó directamente sobre la CVRS, mediante escalas visuales (en adelante CVRS_V) de números discretos de 1 (muy mala) a 10 (excelente). Con éstas se preguntó la CVRS de los prematuros y sus progenitores en el momento de la entrevista (“actual”) y durante el ingreso, si lo hubo, y a los cuidadores, además, antes de nacer su hijo. A los cuidadores se les preguntó, también, su CVRS “actual” mediante el cuestionario SF-12, validado en España15.
Variables sociodemográficas del cuidador: se completó la información recogida en el estudio FLIP-2 con preguntas sobre las características sociodemográficas del hogar: nivel educativo de los padres, su nacionalidad y el nivel de ingresos del hogar.
Sobrecarga del cuidador: se incluyó la sobrecarga del cuidador para controlar la posible interacción o confusión sobre la CVRS del lactante. Se utilizó la Escala de Sobrecarga del Cuidador de Zarit16 por estar validada en España17. Como se diseñó y se validó para evaluar la vivencia subjetiva de sobrecarga en los cuidadores de pacientes ancianos con demencia/demencia senil, a criterio de los expertos se suprimieron los ítems no aplicables a la población de estudio, y se seleccionaron 11 de 22 ítems originales (ítems 2; 3; 6; 9; 10; 13; 15; 16; 18; 19 y 22) (Anexo 2). Los ítems son tipo Likert con valores entre 0 (nunca) y 4 (casi siempre). La puntuación se utilizó en los análisis con 2 formatos: como escala continua (0–44 puntos) y recodificada en 3 categorías (no tiene sobrecarga [0–12 puntos], sobrecarga leve [13–17 puntos] y sobrecarga intensa [18–44 puntos]). Además, como medida indirecta de sobrecarga se preguntó por las ausencias laborales de los padres debido a la salud del neonato (ingresos y urgencias).
Variables del estudio FLIP-2: se utilizaron variables sociodemográficas del prematuro (edad gestacional, edad y sexo), del hogar (número de habitantes, adultos y hermanos y edad de los últimos); factores de riesgo para la infección respiratoria (p. ej., fumadores en el hogar, hermanos en guardería, personas en el hogar, lactancia, etc.), variables de salud del prematuro (peso al nacer, antecedentes de salud y enfermedades congénitas e ingresos hospitalarios de origen respiratorio), y variables de decisiones clínicas (profilaxis con palivizumab).
Además, se construyó una variable que identificaba los casos en que la profilaxis farmacológica estaba indicada según las recomendaciones de la Sociedad Española de Neonatología (SEN)8 para este perfil de pacientes, pero no se había recibido.
Análisis estadístico: estudio descriptivo y de asociaciones bivariadas por ingreso hospitalario, inmunoprofilaxis recibida y CVRS. Análisis multivariante de la CVRS, en función de haber ingresado por tener infecciones respiratorias, controlado por variables clínicas y epidemiológicas del neonato y su hábitat, para el padecimiento de infección respiratoria, por la administración de palivizumab, y por la CVRS y sobrecarga de sus progenitores mediante técnicas de regresión lineal multivariante. En todos los análisis se realizó un contraste a 2 colas y se consideró un nivel p<0,05 para la significación estadística.
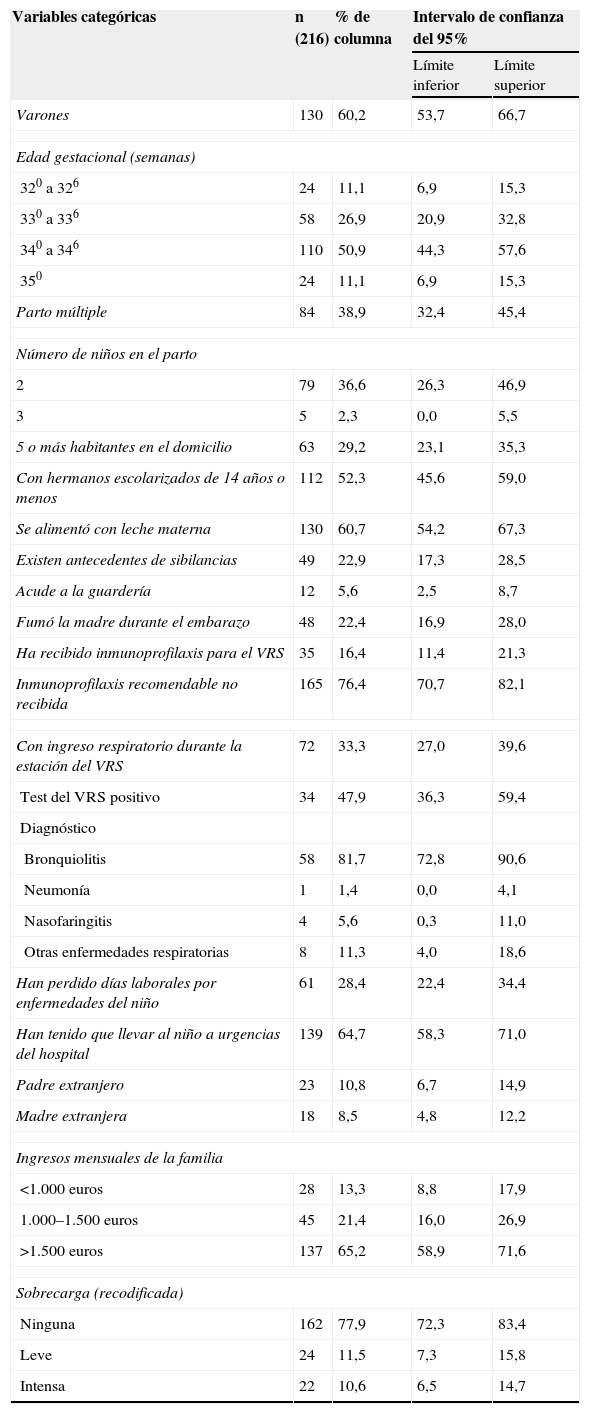
ResultadosLa tabla 1 describe la muestra en conjunto. De los 216 prematuros, el 51% nació en la semana 34 de gestación, el 40% eran niñas, el peso promedio al nacer fue de 2.080g (desviación estándar [DE] de 370g) y el 39% había nacido en un parto múltiple. El 78% de las madres no fumó durante el embarazo, el 61% amamantó a sus hijos durante 2 meses (DE de 2,4 en promedio). El 77% de los niños no tenía antecedentes familiares de sibilancias. El 52% tenía al menos un hermano <14 años escolarizado, cuya edad media era de 3 años (DE de 3). El 29% convivía con 5 o más habitantes. Ingresó por infección respiratoria el 33% (71 niños versus 145 que no ingresaron), de los cuales el 82% (58) fueron bronquiolitis, siendo confirmadas como VRS positivas el 48% (34). Ingresaron significativamente más por motivos respiratorios los nacidos en partos triples (los 5) y los residentes en hogares con 5 o más habitantes (el 49 frente al 20% en no ingresados). Se administró palivizumab al 16,4% (35 niños).
Descripción de la muestra en conjunto
| Variables categóricas | n (216) | % de columna | Intervalo de confianza del 95% | |
| Límite inferior | Límite superior | |||
| Varones | 130 | 60,2 | 53,7 | 66,7 |
| Edad gestacional (semanas) | ||||
| 320 a 326 | 24 | 11,1 | 6,9 | 15,3 |
| 330 a 336 | 58 | 26,9 | 20,9 | 32,8 |
| 340 a 346 | 110 | 50,9 | 44,3 | 57,6 |
| 350 | 24 | 11,1 | 6,9 | 15,3 |
| Parto múltiple | 84 | 38,9 | 32,4 | 45,4 |
| Número de niños en el parto | ||||
| 2 | 79 | 36,6 | 26,3 | 46,9 |
| 3 | 5 | 2,3 | 0,0 | 5,5 |
| 5 o más habitantes en el domicilio | 63 | 29,2 | 23,1 | 35,3 |
| Con hermanos escolarizados de 14 años o menos | 112 | 52,3 | 45,6 | 59,0 |
| Se alimentó con leche materna | 130 | 60,7 | 54,2 | 67,3 |
| Existen antecedentes de sibilancias | 49 | 22,9 | 17,3 | 28,5 |
| Acude a la guardería | 12 | 5,6 | 2,5 | 8,7 |
| Fumó la madre durante el embarazo | 48 | 22,4 | 16,9 | 28,0 |
| Ha recibido inmunoprofilaxis para el VRS | 35 | 16,4 | 11,4 | 21,3 |
| Inmunoprofilaxis recomendable no recibida | 165 | 76,4 | 70,7 | 82,1 |
| Con ingreso respiratorio durante la estación del VRS | 72 | 33,3 | 27,0 | 39,6 |
| Test del VRS positivo | 34 | 47,9 | 36,3 | 59,4 |
| Diagnóstico | ||||
| Bronquiolitis | 58 | 81,7 | 72,8 | 90,6 |
| Neumonía | 1 | 1,4 | 0,0 | 4,1 |
| Nasofaringitis | 4 | 5,6 | 0,3 | 11,0 |
| Otras enfermedades respiratorias | 8 | 11,3 | 4,0 | 18,6 |
| Han perdido días laborales por enfermedades del niño | 61 | 28,4 | 22,4 | 34,4 |
| Han tenido que llevar al niño a urgencias del hospital | 139 | 64,7 | 58,3 | 71,0 |
| Padre extranjero | 23 | 10,8 | 6,7 | 14,9 |
| Madre extranjera | 18 | 8,5 | 4,8 | 12,2 |
| Ingresos mensuales de la familia | ||||
| <1.000 euros | 28 | 13,3 | 8,8 | 17,9 |
| 1.000–1.500 euros | 45 | 21,4 | 16,0 | 26,9 |
| >1.500 euros | 137 | 65,2 | 58,9 | 71,6 |
| Sobrecarga (recodificada) | ||||
| Ninguna | 162 | 77,9 | 72,3 | 83,4 |
| Leve | 24 | 11,5 | 7,3 | 15,8 |
| Intensa | 22 | 10,6 | 6,5 | 14,7 |
| Variables continuas | n | Media | DE | Intervalo de confianza del 95% | |
| Límite inferior | Límite superior | ||||
| Peso (g) | 216 | 2.080 | 370 | 2.031 | 2.129 |
| Tiempo de lactancia (meses) | 216 | 2,0 | 2,4 | 1,6 | 2,3 |
| Edad del 1.erhermano ≤ de 14 años | 138 | 3,0 | 3,0 | 2,5 | 3,5 |
| Calidad de vida del niño | |||||
| Actual percibida (escala visual) | 215 | 9,0 | 1,2 | 8,8 | 9,1 |
| Durante el ingreso (escala visual) | 69 | 6,0 | 2,4 | 5,4 | 6,6 |
| QUALIN | 198 | 0,9 | 0,5 | 0,9 | 1,0 |
| Sobrecarga del cuidador | |||||
| N.o de jornadas laborales perdidas | 216 | 2,1 | 4,8 | 1,5 | 2,7 |
| N.o de urgencias médicas | 216 | 1,5 | 1,8 | 1,3 | 1,8 |
| Escala de Zarit | 208 | 8,0 | 7,2 | 7,1 | 9,0 |
| Calidad de vida del cuidador | |||||
| Actual percibida (escala visual) | 216 | 7,8 | 1,6 | 7,6 | 8,0 |
| Prenacimiento (escala visual) | 214 | 8,1 | 1,5 | 7,9 | 8,3 |
| Durante el ingreso (escala visual) | 68 | 4,9 | 2,4 | 4,3 | 5,4 |
| Estudio SF-12: Componente físico (PCS-12) | 207 | 52,1 | 7,4 | 51,1 | 53,2 |
| Componente mental (MCS-12) | 207 | 48,7 | 10,1 | 47,3 | 50,0 |
DE: desviación estándar; VRS: virus respiratorio sincitial.
Nueve de cada 10 progenitores eran españoles, el 28% de los progenitores perdió jornadas laborales por la salud del nacido (2,1 [DE de 4,8 jornadas en promedio]) y el 65% de los progenitores acudió a urgencias en 1,5 ocasiones (DE de 1,8).
La CVRS_Q media de los prematuros fue de 0,9 (DE de 0,5) (escala de −2 a +2). Medida en CVRS_V, el promedio “actual” fue de 9,0 (DE de 1,2) y durante el ingreso fue de 6,0 (DE de 2,4). En los progenitores, la CVRS_V promedio “actual” fue de 7,8 (DE de 1,6); de 4,9 (DE de 2,4) durante el ingreso y el máximo fue de 8,1 (DE de 1,5) antes de nacer su hijo. La CVRS del cuidador medida con el cuestionario SF-12 fue de 52,1 (DE de 7,4) en el componente físico y de 48,7 (DE de 10,1) para el componente mental. La sobrecarga media fue baja (8,0 [DE de 7,2] sobre 44) y el 78% declaró no sentir sobrecarga.
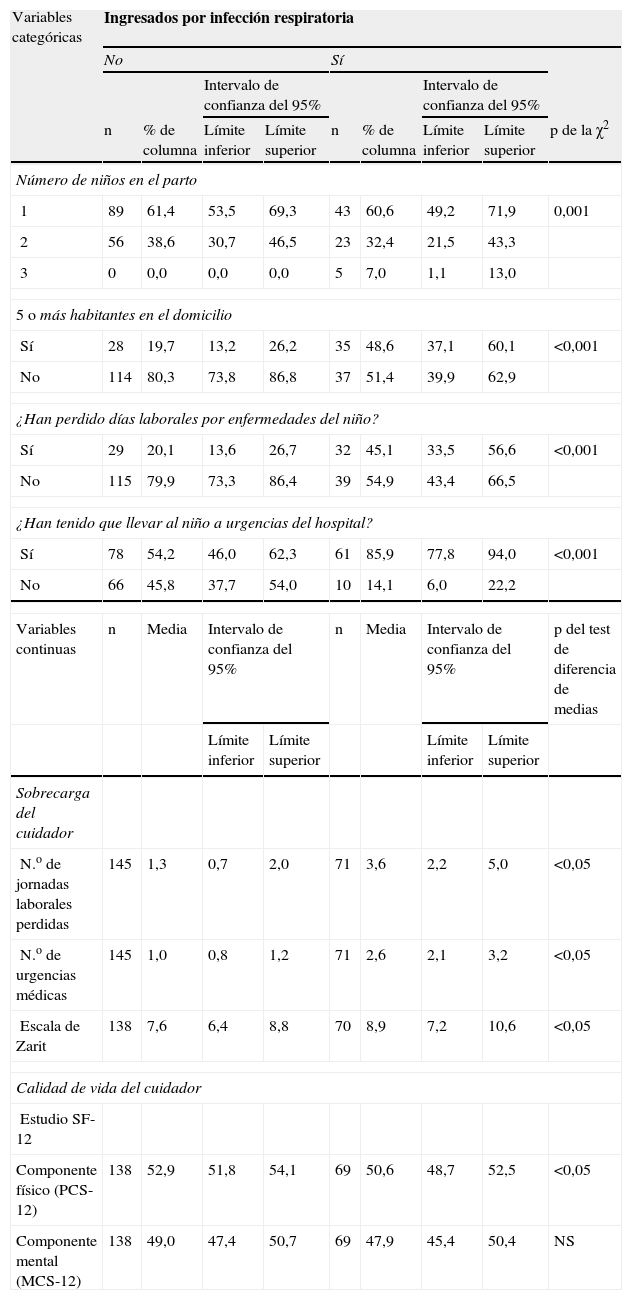
La tabla 2 describe las variables asociadas significativamente a que los lactantes ingresaran por motivos respiratorios. Ingresaron significativamente más por motivos respiratorios los nacidos en partos triples (los 5) y los residentes en hogares con 5 o más habitantes. El 45% de los progenitores de niños con ingreso respiratorio causó baja laboral por atender al niño (3,6 [DE de 6,1] jornadas en promedio) frente al 20% de progenitores de lactantes no ingresados, que perdieron 1,3 (DE de 3,8) jornadas. Asistió a urgencias el 86% de los progenitores de ingresados (2,6 veces [DE de 2,3]) frente al 54% en el otro grupo, que acudieron una vez (DE de 1,2). Los cuidadores de prematuros con ingresos respiratorios tienen mayor sobrecarga (8,9 [DE de 7,2] frente a 7,6 [DE de 7,2]) y menor puntuación en el componente físico del cuestionario SF-12 (50,6 [DE de 8,2] en casos versus 52,9 [DE de 6,9]).
Descripción de las variables asociadas significativamente a los ingresos por infección respiratoria
| Variables categóricas | Ingresados por infección respiratoria | ||||||||
| No | Sí | ||||||||
| Intervalo de confianza del 95% | Intervalo de confianza del 95% | ||||||||
| n | % de columna | Límite inferior | Límite superior | n | % de columna | Límite inferior | Límite superior | p de la χ2 | |
| Número de niños en el parto | |||||||||
| 1 | 89 | 61,4 | 53,5 | 69,3 | 43 | 60,6 | 49,2 | 71,9 | 0,001 |
| 2 | 56 | 38,6 | 30,7 | 46,5 | 23 | 32,4 | 21,5 | 43,3 | |
| 3 | 0 | 0,0 | 0,0 | 0,0 | 5 | 7,0 | 1,1 | 13,0 | |
| 5 o más habitantes en el domicilio | |||||||||
| Sí | 28 | 19,7 | 13,2 | 26,2 | 35 | 48,6 | 37,1 | 60,1 | <0,001 |
| No | 114 | 80,3 | 73,8 | 86,8 | 37 | 51,4 | 39,9 | 62,9 | |
| ¿Han perdido días laborales por enfermedades del niño? | |||||||||
| Sí | 29 | 20,1 | 13,6 | 26,7 | 32 | 45,1 | 33,5 | 56,6 | <0,001 |
| No | 115 | 79,9 | 73,3 | 86,4 | 39 | 54,9 | 43,4 | 66,5 | |
| ¿Han tenido que llevar al niño a urgencias del hospital? | |||||||||
| Sí | 78 | 54,2 | 46,0 | 62,3 | 61 | 85,9 | 77,8 | 94,0 | <0,001 |
| No | 66 | 45,8 | 37,7 | 54,0 | 10 | 14,1 | 6,0 | 22,2 | |
| Variables continuas | n | Media | Intervalo de confianza del 95% | n | Media | Intervalo de confianza del 95% | p del test de diferencia de medias | ||
| Límite inferior | Límite superior | Límite inferior | Límite superior | ||||||
| Sobrecarga del cuidador | |||||||||
| N.o de jornadas laborales perdidas | 145 | 1,3 | 0,7 | 2,0 | 71 | 3,6 | 2,2 | 5,0 | <0,05 |
| N.o de urgencias médicas | 145 | 1,0 | 0,8 | 1,2 | 71 | 2,6 | 2,1 | 3,2 | <0,05 |
| Escala de Zarit | 138 | 7,6 | 6,4 | 8,8 | 70 | 8,9 | 7,2 | 10,6 | <0,05 |
| Calidad de vida del cuidador | |||||||||
| Estudio SF-12 | |||||||||
| Componente físico (PCS-12) | 138 | 52,9 | 51,8 | 54,1 | 69 | 50,6 | 48,7 | 52,5 | <0,05 |
| Componente mental (MCS-12) | 138 | 49,0 | 47,4 | 50,7 | 69 | 47,9 | 45,4 | 50,4 | NS |
NS: no significativa.
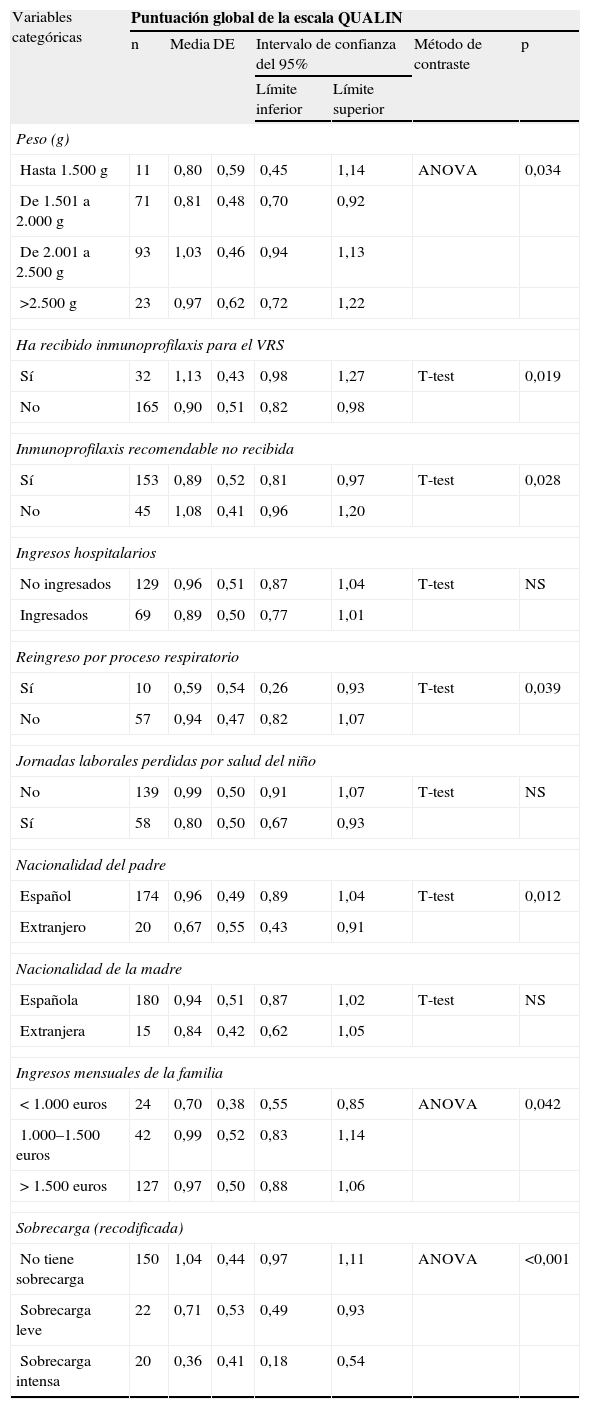
La tabla 3 describe la CVRS_Q de los prematuros. La CVRS_Q es significativamente mayor si pesaron más al nacer (r = 0,18; p = 0,010), si recibieron palivizumab (1,13 frente a 0,90; p = 0,019), si tienen mayor CVRS_V “actual” (r = 0,42; p<0,001), o son cuidados por progenitores con mayor CVRS_V “actual” (r = 0,38; p<0,001), o en el cuestionario SF-12 (componente físico [r = 0,15; p = 0,04] y mental [r = 0,34; p<0,001]), y refieren también mayor CVRS_V prenacimiento (r = 0,21; p = 0,003). Sin embargo, la CVRS_Q del prematuro es menor a menor edad de los hermanos (r = −0,24; p = 0,008), cuando es recomendable la inmunización según criterios de la SEN y no la reciben (CVRS_Q promedio = 0,89 frente a 1,08; p = 0,028) y cuando tuvieron más de un ingreso respiratorio (CVRS_Q promedio de los reingresados = 0,59 frente a no reingresados con 0,94; p = 0,039). Refieren peor CVRS_Q los prematuros de padre extranjero (0,67 frente a 0,96; p = 0,012), los nacidos en hogares con ingresos mensuales inferiores a 1.000€ (0,70 en los de menos ingresos frente a 0,97 en los de más ingresos con una F de Snedecor del análisis de la varianza (ANOVA) de 3,23 y una significación (p) de 0,042), los que más veces han acudido a urgencias (r = −0,14; p = 0,05) y los cuidados por progenitores más sobrecargados, medida en la escala Zarit continua (r = −0,53; p<0,001) o recodificada (CVRS_Q de progenitores sin sobrecarga = 1,04, con sobrecarga leve = 0,71, e intensa = 0,36).
Descripción y estudio de asociación univariada de la puntuación de la calidad de vida relacionada con la salud de los lactantes prematuros medida con la escala QUALIN modificada
| Variables categóricas | Puntuación global de la escala QUALIN | ||||||
| n | Media | DE | Intervalo de confianza del 95% | Método de contraste | p | ||
| Límite inferior | Límite superior | ||||||
| Peso (g) | |||||||
| Hasta 1.500g | 11 | 0,80 | 0,59 | 0,45 | 1,14 | ANOVA | 0,034 |
| De 1.501 a 2.000g | 71 | 0,81 | 0,48 | 0,70 | 0,92 | ||
| De 2.001 a 2.500g | 93 | 1,03 | 0,46 | 0,94 | 1,13 | ||
| >2.500g | 23 | 0,97 | 0,62 | 0,72 | 1,22 | ||
| Ha recibido inmunoprofilaxis para el VRS | |||||||
| Sí | 32 | 1,13 | 0,43 | 0,98 | 1,27 | T-test | 0,019 |
| No | 165 | 0,90 | 0,51 | 0,82 | 0,98 | ||
| Inmunoprofilaxis recomendable no recibida | |||||||
| Sí | 153 | 0,89 | 0,52 | 0,81 | 0,97 | T-test | 0,028 |
| No | 45 | 1,08 | 0,41 | 0,96 | 1,20 | ||
| Ingresos hospitalarios | |||||||
| No ingresados | 129 | 0,96 | 0,51 | 0,87 | 1,04 | T-test | NS |
| Ingresados | 69 | 0,89 | 0,50 | 0,77 | 1,01 | ||
| Reingreso por proceso respiratorio | |||||||
| Sí | 10 | 0,59 | 0,54 | 0,26 | 0,93 | T-test | 0,039 |
| No | 57 | 0,94 | 0,47 | 0,82 | 1,07 | ||
| Jornadas laborales perdidas por salud del niño | |||||||
| No | 139 | 0,99 | 0,50 | 0,91 | 1,07 | T-test | NS |
| Sí | 58 | 0,80 | 0,50 | 0,67 | 0,93 | ||
| Nacionalidad del padre | |||||||
| Español | 174 | 0,96 | 0,49 | 0,89 | 1,04 | T-test | 0,012 |
| Extranjero | 20 | 0,67 | 0,55 | 0,43 | 0,91 | ||
| Nacionalidad de la madre | |||||||
| Española | 180 | 0,94 | 0,51 | 0,87 | 1,02 | T-test | NS |
| Extranjera | 15 | 0,84 | 0,42 | 0,62 | 1,05 | ||
| Ingresos mensuales de la familia | |||||||
| < 1.000 euros | 24 | 0,70 | 0,38 | 0,55 | 0,85 | ANOVA | 0,042 |
| 1.000–1.500 euros | 42 | 0,99 | 0,52 | 0,83 | 1,14 | ||
| > 1.500 euros | 127 | 0,97 | 0,50 | 0,88 | 1,06 | ||
| Sobrecarga (recodificada) | |||||||
| No tiene sobrecarga | 150 | 1,04 | 0,44 | 0,97 | 1,11 | ANOVA | <0,001 |
| Sobrecarga leve | 22 | 0,71 | 0,53 | 0,49 | 0,93 | ||
| Sobrecarga intensa | 20 | 0,36 | 0,41 | 0,18 | 0,54 | ||
| Variables continuas | n | Coeficiente de correlación de Pearson (r) | Método de contraste | p |
| Peso (g) | 198 | 0,18 | Correlación | 0,010 |
| Edad de los hermanos ≤ de 14 años (1.er hermano) | 124 | −0,24 | 0,008 | |
| Calidad de vida del niño | ||||
| Actual percibida (escala visual) | 197 | 0,42 | 0,000 | |
| Sobrecarga del cuidadorNúmero de jornadas laborales perdidas | 194 | −0,02 | NS | |
| Número de urgencias médicas | 195 | −0,14 | 0,050 | |
| Escala de Zarit | 192 | −0,53 | 0,000 | |
| Calidad de vida del cuidador | ||||
| Actual percibida (escala visual) | 198 | 0,38 | 0,000 | |
| Prenacimiento (escala visual) | 196 | 0,21 | 0,003 | |
| Estudio SF-12: componente físico (PCS-12) | 191 | 0,15 | 0,040 | |
| Estudio SF-12: componente mental (MCS-12) | 191 | 0,34 | 0,000 | |
DE: desviación estándar; NS: no significativa; p: significación de la diferencia de medias (T-test).
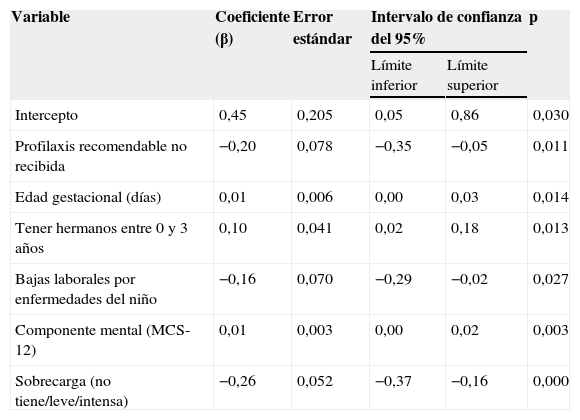
El análisis multivariante de la CVRS_Q del prematuro, en la tabla 4, asocia mayor CVRS con mayor edad gestacional (0,01 puntos/día de más [error estándar {EE} de 0,21]), tener hermanos entre 0–3 años (0,10 puntos [EE de 0,04]), cumplir las recomendaciones de la SEN sobre profilaxis (no recibirla al estar recomendada disminuye 0,20 puntos [EE de 0,08]), menor sobrecarga del cuidador (Zarit categorizado, supone una pérdida de 0,26 puntos/categoría [EE de 0,05]), no haber perdido jornadas laborales (perderlas disminuye 0,16 puntos [EE de 0,07]) y mayor CVRS actual del cuidador (cuestionario SF-12) en su componente mental (0,01 puntos/punto en la escala mental [EE de 0,003]).
Modelo de regresión lineal multivariante de la calidad de vida relacionada con la salud del prematuro (QUALIN)
| Variable | Coeficiente (β) | Error estándar | Intervalo de confianza del 95% | p | |
| Límite inferior | Límite superior | ||||
| Intercepto | 0,45 | 0,205 | 0,05 | 0,86 | 0,030 |
| Profilaxis recomendable no recibida | −0,20 | 0,078 | −0,35 | −0,05 | 0,011 |
| Edad gestacional (días) | 0,01 | 0,006 | 0,00 | 0,03 | 0,014 |
| Tener hermanos entre 0 y 3 años | 0,10 | 0,041 | 0,02 | 0,18 | 0,013 |
| Bajas laborales por enfermedades del niño | −0,16 | 0,070 | −0,29 | −0,02 | 0,027 |
| Componente mental (MCS-12) | 0,01 | 0,003 | 0,00 | 0,02 | 0,003 |
| Sobrecarga (no tiene/leve/intensa) | −0,26 | 0,052 | −0,37 | −0,16 | 0,000 |
Variable dependiente: puntuación global QUALIN (promediada); variabilidad explicada por el modelo (R2): 0,302.
El estudio de la CVRS de los prematuros de 32–35 semanas entrevistados al finalizar la estación del VRS indica que ésta disminuye con la menor edad gestacional, factores del hogar y la sobrecarga del cuidador. Pero, y en mayor medida, además depende de la presencia de algunos factores considerados de riesgo para infecciones respiratorias, aunque asociada a no haber recibido inmunoprofilaxis para el VRS.
La CVRS de estos lactantes, en cambio, no está asociada a haberse hospitalizado por infecciones respiratorias. Sí hay asociación entre el ingreso, la CVRS del cuidador y su sobrecarga.
Valorar el efecto de las infecciones respiratorias mediante los ingresos hospitalarios es una aproximación indirecta y parcial. Recoge únicamente los episodios que son más fáciles de cuantificar y más graves. La falta de asociación de la CVRS del niño con el ingreso puede deberse a un sesgo de recuerdo, o reflejar una valoración de la CVRS habitual18, donde el efecto de ingresos puntuales desaparece con la continuidad. Si la CVRS habitual es peor, indicaría una rutina domiciliaria de peor salud del niño, y puede suponer una sobrecarga en el hogar y un deterioro más continuo de la CVRS del cuidador19. La asociación entre las variables de CVRS del niño, sobrecarga del cuidador y CVRS del cuidador responde al marco conceptual en el que se diseñó el estudio: un prematuro enfermo tiene peor calidad de vida, supone una sobrecarga y la sobrecarga supone peor calidad de vida del cuidador. El modelo resultante controla el efecto de las variables del cuidador e indica que no hay colinealidad y puede asociar las variables a la CVRS del niño. Sin embargo, el diseño transversal del estudio sólo permite inferir asociación, no causalidad, entre las variables CVRS del prematuro, CVRS del cuidador y sobrecarga del cuidador.
Los indicadores directos e indirectos de sobrecarga se asocian a la CVRS del niño en el análisis bivariado y aunque en el multivariante desaparecen algunos indicadores indirectos, como el origen extranjero del padre (inmigración) o un ingreso mensual del hogar inferior a 1.000€ (privación), aparecen la pérdida de jornadas laborales y la menor edad gestacional.
La CVRS del cuidador es la segunda variable más fuertemente asociada a la CVRS del prematuro en el análisis bivariado. Las escalas CVRS_V no se han validado para utilizarse como medida de la CVRS del niño referida por un próximo20. Pero al medir la CVRS del niño con una escala validada para utilizarse con un próximo, aunque modificada (QUALIN)15,16, la medida de la CVRS del cuidador más fuertemente asociada es la realizada con una escala validada, el cuestionario SF-1217 en su componente mental, como resulta del análisis multivariante. Este hecho constituye un argumento favorable a la medida de la CVRS con QUALIN.
La asociación entre CVRS en pacientes con factores de riesgo de infección por VRS y haber recibido inmunoprofilaxis, controlado por ingresos, y sobrecarga de los padres es inherente al diseño del estudio dentro del FLIP-2. Casi todos los sujetos presentan factores de riesgo de infección por VRS que harían recomendable su profilaxis. No obstante, quienes a igualdad de riesgo no la recibieron presentan peor CVRS. Una explicación posible es que la profilaxis, aunque no modifica las infecciones no causadas por VRS, atenúa la sintomatología clínica y disminuye la incidencia de las infecciones por VRS, tanto a nivel hospitalario como domiciliario10, y mejora así la CVRS habitual. Sin embargo, es difícil su cuantificación directa, dado que son lactantes, y limitada la posibilidad de comparación y extrapolación de los resultados, por la particularidad de la escala QUALIN y por las modificaciones introducidas. Por esto, se ha intentado valorar el uso de escalas adaptadas no validadas con aproximaciones complementarias como escalas visuales de CVRS del niño, y se ha obtenido una correlación significativa, aunque moderada, quizá debido a la interacción de la escala visual con la CVRS del cuidador. Aunque estos hallazgos se han observado en los pacientes del estudio FLIP-2, sería conveniente en estudios futuros conocer si también aparece en otras poblaciones.
También se ha modificado la escala de sobrecarga de los cuidadores18,19, se adaptó a los cuidadores de niños prematuros en los primeros meses de edad y quedó limitada la capacidad de extrapolación de los resultados. Igualmente, se han utilizado más aproximaciones, aunque indirectas, para intentar conocer el grado de sobrecarga como son la pérdida de jornadas laborales, las veces que se ha acudido a urgencias, el número de niños en el hogar, el parto múltiple, etc. Estas variables han demostrado su asociación y han validado cualitativamente el modelo conceptual en que se basó el diseño de este estudio.
Este estudio constituye la primera aproximación para cuantificar el efecto de los ingresos hospitalarios por infección respiratoria sobre la CVRS en prematuros durante los primeros meses de vida, mediante la utilización de las mejores herramientas disponibles para su medición, adaptadas con el criterio de expertos en Neonatología, manteniendo la metodología de cálculo de la escala. Además, se ha desarrollado en el seno de un estudio, el FLIP-214, que constituye el referente para el estudio de la infección por VRS y la inmunoprofilaxis con palivizumab a nivel nacional. Por esto, ha dispuesto de información exhaustiva relativa a los factores de riesgo, recogida en el estudio FLIP-2, y la integra conforme a los criterios de la SEN en sus recomendaciones11. Todo esto se ha analizado en un marco conceptual que contempla el impacto que pueda tener sobre la medida de la calidad de vida del niño, la del cuidador y la posible sobrecarga que éste último pueda tener. Los resultados obtenidos indican una asociación entre tener un perfil de riesgo que hace recomendable la profilaxis, no haberla recibido y tener una peor CVRS durante los primeros meses de vida.
Conflicto de interesesAbbott Laboratories contrató a la empresa Técnicas Avanzadas de Investigación en Servicios de Salud (TAISS) en diciembre de 2006 para diseñar y llevar a cabo el estudio. Los financiadores no participaron en ningún caso en el diseño, análisis, interpretación de los datos o elaboración del manuscrito.
TAISS diseñó el estudio y contactó con los otros autores, miembros del Grupo IRIS, para acordar con ellos la metodología de recogida de datos. Investigadores del Grupo IRIS realizaron la recogida de datos en los distintos centros participantes. TAISS, con la colaboración de los otros coautores, realizó los análisis y los trabajos conducentes a la elaboración del presente manuscrito.
XC ha recibido honorarios por conferencias, asesorías y ayudas para participar en reuniones internacionales por parte de Abbott Laboratories, S.A.
JF ha recibido honorarios por conferencias por parte de Abbott Laboratories, S.A.
Ver tabla A1.
Escala QUALIN de calidad de vida en niños (versión original e ítems seleccionados para la adapatación al presente estudio)
| Ítem | Escala QUALIN original | Items de la escala QUALIN adaptada |
| 1 | Come bien | |
| 2 | Tiene buen aspecto | 1 |
| 3 | Está espabilado | 2 |
| 4 | Frecuentemente le está doliendo algo | 3 |
| 5 | Juega, se entretiene bien | |
| 6 | Es muy nervioso | |
| 7 | Le gusta que se ocupen de él/ella | 4 |
| 8 | Es alegre, ríe o sonríe fácilmente | |
| 9 | Le encanta que alguien se acerque a él/ella | 5 |
| 10 | Siempre necesita que se ocupen de él/ella | |
| 11 | Tiene un buen entorno familiar | |
| 12 | Se desarrolla bien, tiene buena salud | |
| 13 | Es juguetón/a, un/a pillín/a | 6 |
| 14 | A menudo da la impresión de que está inquieto | |
| 15 | Busca llamar la atención | 7 |
| 16 | Tiene mucha energía, está lleno de vitalidad | 8 |
| 17 | Llora en cuanto se queda solo | 9 |
| 18 | Le gusta jugar | 10 |
| 19 | Está a gusto en cualquier situación (se adapta con facilidad a los cambios) | |
| 20 | Se pone muy pesado | 11 |
| 21 | Balbucea bien | 12 |
| 22 | Tiene curiosidad, se interesa, está abierto a su entorno | |
| 23 | Pide mucho que le cojan en brazos | |
| 24 | Es encantador y simpático | 13 |
| 25 | Le gusta ver gente | 14 |
| 26 | Tiene una buena armonía con sus padres | |
| 27 | Está a menudo enfermo | |
| 28 | Duerme bien | 15 |
| 29 | Tiene un ritmo de vida equilibrado | 16 |
| 30 | Llora a menudo | |
| 31 | Su forma de atender es satisfactoria | 17 |
| 32 | Es cariñoso, afectuoso | |
| 33 | Cuando llora es fácil conocer sus motivos | 18 |
| 34 | No es brusco/a, agresivo/a, salvaje | 19 |
Ver tabla A2.
Escala Zarit de sobrecarga en cuidadores y su adaptación a progenitores de lactantes entre 0–6 meses
| Ítem | Zarit original | Zarit adaptado |
| 1 | ¿Siente usted que su familiar/paciente solicita más ayuda de la que realmente necesita? | |
| 2 | ¿Siente usted que, a causa del tiempo que gasta con su familiar/paciente, ya no tiene tiempo suficiente para usted misma/o? | Siente que debido al tiempo que dedica a los problemas de salud de su niño/a no dispone de tiempo suficiente para usted |
| 3 | ¿Se siente estresada/o al tener que cuidar a su familiar/paciente y tener además que atender otras responsabilidades? | Se siente tenso cuando tiene que cuidar a su niño/a y atender otras responsabilidades |
| 4 | ¿Se siente avergonzada/o por el comportamiento de su familiar/paciente? | |
| 5 | ¿Se siente irritada/o cuando está cerca de su familiar/paciente? | |
| 6 | ¿Cree que la situación actual afecta a su relación con amigos u otros miembros de su familia de una forma negativa? | Cree que la situación de salud del niño/a afecta de manera negativa a su relación con amigos y otros miembros de su familia |
| 7 | ¿Siente temor por el futuro que le espera a su familiar/paciente? | |
| 8 | ¿Siente que su familiar/paciente depende de usted? | |
| 9 | ¿Se siente agotada/o cuando tiene que estar junto a su familiar/paciente? | Se siente agotado cuando tiene que estar junto a su niño/a |
| 10 | ¿Siente usted que su salud se ha visto afectada por tener que cuidar a su familiar/paciente? | Siente que su salud (de usted) se ha resentido por cuidar a su niño/a |
| 11 | ¿Siente que no tiene la vida privada que desearía a causa de su familiar/paciente? | |
| 12 | ¿Cree que sus relaciones sociales se han visto afectadas por tener que cuidar a su familiar/paciente? | |
| 13 | ¿Se siente incómoda/o para invitar amigos a casa a causa de su familiar/paciente? | Se siente incómodo para invitar amigos a casa, a causa de los problemas de salud de su niño/a |
| 14 | ¿Cree que su familiar/paciente espera que usted lo cuide, como si fuera la única persona con la que puede contar? | |
| 15 | ¿Cree usted que no dispone de dinero suficiente para cuidar de su familiar/paciente además de sus otros gastos? | Le preocupa que pueda no disponer de dinero suficiente para cuidar la salud de su niño/a |
| 16 | ¿Siente que no va a ser capaz de cuidar a su familiar/paciente durante mucho más tiempo? | Siente que será incapaz de cuidar a su niño/a por mucho más tiempo |
| 17 | ¿Siente que ha perdido el control sobre su vida desde que la enfermedad de su familiar/paciente se manifestó? | |
| 18 | ¿Desearía poder encargar el cuidado de su familiar/paciente a otra persona? | Desearía poder encargar el cuidado de su niño/a a otras personas |
| 19 | ¿Se siente insegura/o acerca de lo que debe hacer con su familiar/paciente? | Se siente inseguro acerca de lo que debe hacer con su niño/a |
| 20 | ¿Siente que debería hacer más de lo que hace por su familiar/paciente? | |
| 21 | ¿Cree que podría cuidar a su familiar/paciente mejor de lo que hace? | |
| 22 | En general, ¿se siente muy sobrecargada/o al tener que cuidar de su familiar/paciente? | En general, se siente muy sobrecargado por tener que cuidar de su niño/a |