Introducción
La presencia de eosinófilos en el espesor de la mucosa esofágica se ha descrito en diferentes cuadros clínicos de esofagitis por reflujo gastroesofágico (RGE), infecciones parasitarias o colagenopatías1,2. Durante muchos años, la existencia de pacientes pediátricos con síntomas sugestivos de esofagitis por reflujo en ausencia de otra sintomatología, llevaba a establecer el posible RGE como primera sospecha diagnóstica.
En los últimos años aparece el término esofagitis eosinofílica para hacer referencia a una entidad diferenciada de la esofagitis secundaria a RGE. La existencia de pacientes que presentaban síntomas compatibles con RGE, con presencia de eosinófilos en las muestras anatomopatológicas del esófago diferente a la observada en los casos de RGE (en cuanto a extensión, profundidad y cantidad), mala respuesta al tratamiento antirreflujo y su asociación con fenómenos alérgicos de diferente naturaleza, llevó a la búsqueda de una base fisiopatológica que explicara dicha entidad. Si bien el término esofagitis eosinofílica fue utilizado por primera vez por Landres3, hasta el año 1993 no se habla de este cuadro como una entidad clínica diferenciada4.
La esofagitis eosinofílica está experimentando un importante crecimiento en nuestro entorno y presenta una serie de características clínicas, endoscópicas, histológicas y de respuesta al tratamiento que permite diferenciarla de otros cuadros inflamatorios del esófago. El conocimiento de dichas características ayudará a su búsqueda y a su diagnóstico.
En el presente artículo se realiza una revisión de los conocimientos actuales referentes a esta enfermedad y se comparan los datos publicados con la experiencia en nuestro hospital en los últimos 7 años en el diagnóstico y tratamiento de los pacientes pediátricos afectados de esofagitis eosinofílica.
Pacientes y métodos
Se realizó un estudio retrospectivo de los pacientes diagnosticados de esofagitis eosinofílica en la Sección de Gastroenterología, Hepatología y Nutrición Pediátrica del Hospital Sant Joan de Déu en el período comprendido entre enero de 1997 y noviembre de 2003. Se recogieron los datos epidemiológicos, el cuadro clínico al diagnóstico, los datos analíticos, los resultados de las pruebas complementarias realizadas así como la respuesta a los tratamientos instaurados.
Resultados
Desde enero de 1997 hasta noviembre de 2003 se han diagnosticado en nuestra sección 11 pacientes afectados de esofagitis eosinofílica; 9 niños (81,81 %) y 2 niñas (19,19 %). La edad media al diagnóstico fue de 9 años y 7 meses, con un rango de 3 años y 5 meses a 16 años y 2 meses. La duración media de la sintomatología hasta el diagnóstico fue de un año y 10 meses (rango: 1 mes-6 años).
Nueve de nuestros pacientes (81,81 %) presentaban disfagia a sólidos como principal síntoma, habiendo experimentando episodios de atascamiento cinco de ellos (45,45 %) necesitando 3 casos desimpactación de urgencia. Tres de estos pacientes referían dicha sintomatología con un alimento determinado (ternera). Otros síntomas descritos fueron dolor torácico y en los pacientes de menor edad, abdominalgia (en paciente de 4 años) y vómitos y rechazo del alimento (en paciente diagnosticado a los 3 años y 5 meses).
Existían antecedentes familiares de alergia en 7 pacientes (63,63 %). Se realizaron pruebas de alergia a todos nuestros pacientes (CAP a alérgenos alimentarios y prick test a alimentos y a aeroalérgenos), y 8 de ellos presentaron (72,72 %) algún tipo de positividad: 5 (45,45 %) sensibilización a alimentos, otros cinco frente a neumoalérgenos y 2 pacientes (19,19 %) presentaron positividad mixta a alimentos y a aeroalérgenos. En el 72,72 % de los casos se objetivó eosinofilia periférica, mientras que el 63,63 % tenía niveles de inmunoglobulina E (IgE) circulante superiores a los valores de normalidad.
El tránsito baritado esofagogástrico fue normal en 9 casos; un paciente presentaba imagen de espiculación en esófago proximal y rigidez de pared y otro imagen de haustración proximal y vaciado lentificado anómalo. En tres de los pacientes, dada la sintomatología tan indicativa de trastorno motor, se realizó manometría esofágica, siendo en los 3 casos normal.
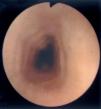
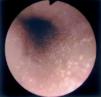
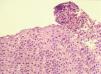
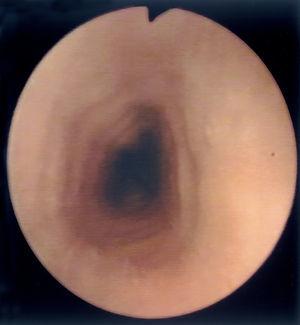
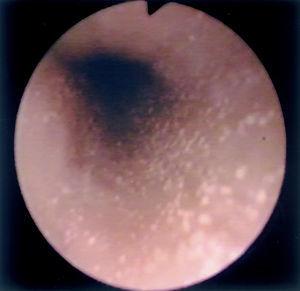
Al estudio endoscópico, en 2 pacientes (18,18 %) se observó una pérdida del patrón circular normal y tendencia a la traquealización (aspecto corrugado y patrón triangular con escasa insuflación) (fig. 1). En otros 2 pacientes se observaron lesiones puntiformes de aspecto blanquecino que correspondieron a acumulaciones de eosinófilos en el estudio histológico (figs. 2 y 3) y en un paciente se observó discreto prolapso cardial. En los otros 6 pacientes los resultados macroscópicos eran normales.
Figura 1.Aspecto corrugado o "traquealización" del esófago, hallazgo característico de esofagitis eosinofílica. El aspecto de anillos transversales se corresponde con contracciones intermitentes de la capa muscular circular.
Figura 2. Punteado blanquecino visible en el estudio endoscópico en uno de nuestros pacientes afectados de esofagitis eosinofílica.
Figura 3. Microabscesos eosinofílicos que protruyen sobre la luz esofágica que se corresponden con las imágenes objetivadas en la figura 2. (Hematoxilina-eosina, x40.)
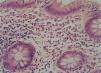
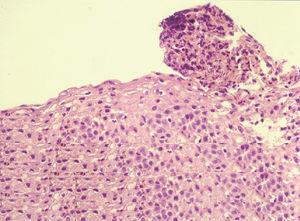
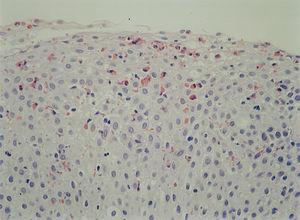
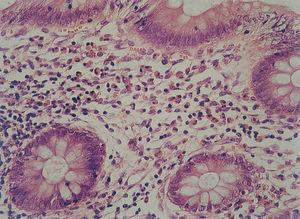
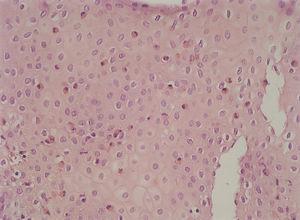
La anatomía patológica mostraba en todos los pacientes presencia de eosinófilos en mucosa esofágica en número superior a 20 por campo de gran aumento, de predominio peripapilar, así como hiperplasia epitelial (fig. 4). En 5 casos (45,45 %) se encontró un recuento aumentado de eosinófilos en antro gástrico y segunda porción de duodeno, por lo cual se realizó con posterioridad fibrocolonoscopia. En todos ellos se observaba una eosinofilia mucosa por encima de los valores normales en íleon terminal, colon y recto-sigma, que fue diagnosticada de gastroenteropatía eosinofílica con afectación generalizada (fig. 5).
Figura 4. Infiltrado eosinofílico intraepitelial característico de esofagitis eosinofílica, en cantidad superior a 20 eosinófilos/campo de gran aumento. (Hematoxilina-eosina, x40.)
Figura 5. Presencia de infiltrado eosinofílico en mucosa colónica de paciente afectado de esofagitis eosinofílica (gastroenteropatía eosinofílica). (Hematoxilina-eosina, x40.)
Se instauró dieta de exclusión en todos los pacientes en los que se demostró alguna alergia alimentaria. Tres pacientes recibieron esteroides sistémicos durante 2 meses junto a cromoglicato sódico, que se mantuvo tras el cese de la corticoterapia por 3 meses más, con buena respuesta. En los casos en que se realizó endoscopia de control tras el tratamiento se objetivó una disminución del grado de infiltración eosinofílica (fig. 6). Otros 3 pacientes, recientemente diagnosticados, fueron tratados con montelukast, y desaparecieron los síntomas.
Figura 6. Normalización del infiltrado eosinofílico posterior al tratamiento con corticoides orales en el paciente de la figura 4. (Hematoxilina-eosina, x60.)
Discusión
La esofagitis eosinofílica, también denominada esofagitis eosinofílica primaria o esofagitis alérgica, se define en la actualidad como una inflamación crónica del esófago, poco frecuente, con sintomatología en ocasiones similar a la del RGE y que no mejora con los tratamientos propios de dicho cuadro (procinéticos, antiácidos, antisecretores), en pacientes en los que los que los estudios de manometría esofágica y de pH-metría no encuentran anomalías significativas y que presentan una buena respuesta al tratamiento corticoideo o antialérgico. Precisamente este comportamiento, así como la coexistencia en un alto número de pacientes de cuadros alérgicos hizo postular una base alérgica para esta entidad, si bien la etiología continúa siendo discutida. El rasgo anatomopatológico que lo diferencia estrictamente de otros procesos con infiltración por eosinófilos en el esófago es la presencia de más de 20 eosinófilos por campo de gran aumento. Así mismo, otros datos diferencian esta infiltración con respecto a la que se produce en el RGE (cuadro con el que durante más tiempo se ha confundido); mientras que en el RGE la presencia de eosinófilos se limita a la capa mucosa del esófago más distal (en número menor a 20 por campo de gran aumento), en la esofagitis eosinofílica la invasión se puede dar en todas las capas de su espesor y es más llamativa en el esófago medio y proximal.
Si bien su prevalencia es desconocida, parece que se trata de una entidad cuyo diagnóstico va en aumento, hecho que también se vería beneficiado por un mayor conocimiento del cuadro por parte de los clínicos y su búsqueda en aquellos pacientes con diagnóstico previo de esofagitis por RGE y mala respuesta a los tratamientos instaurados. El que paralelamente se dé un aumento de los procesos alérgicos en los países industrializados hace que cobre más fuerza la teoría de su base alérgica. La mayoría de los casos descritos hasta el momento hacen referencia a la población infantil, con un pico de incidencia alrededor de los 10 años, si bien durante los últimos años se hace hincapié en el aumento de esta enfermedad también en edades adultas5. En los estudios publicados se da un predominio marcado del sexo masculino, que constituye un 75 % de los casos, si bien la razón para esta distribución se desconoce. En nuestros pacientes también se observaba esa distribución por edad, así como el predominio en el sexo masculino (81,81 % del total).
Respecto a la asociación de la esofagitis eosinofílica con infiltración eosinófila en otros puntos del tubo digestivo (gastroenteropatía eosinofílica) existen discrepancias en la literatura médica; frente a algunos autores que consideran la esofagitis eosinofílica como una manifestación localizada de este cuadro, pudiendo coincidir con afectación a otros niveles6, otros prefieren identificar como esofagitis eosinofílica aquellas situaciones en las que se da exclusivamente afectación esofágica7. La gastroenteropatía eosinofílica coincide también con frecuencia con otras enfermedades alérgicas, puede presentar infiltración en todo el espesor del tubo digestivo (si bien las cifras exigidas pueden variar; se acepta como más de 14 eosinófilos por campo de gran aumento en antro gástrico, superior a 36 en duodeno y más de 20 a nivel de colon) y presenta la misma respuesta al tratamiento que la esofagitis eosinofílica. En nuestros pacientes, hasta el 45,45 % presentaban una gastroenteropatía eosinofílica con afectación en diferentes puntos del tubo digestivo.
Según todo lo dicho previamente, muchos autores postulan una base alérgica de la esofagitis eosinofílica. Diferentes estudios hablan desde el 50 % de los pacientes afectados de cuadros alérgicos8 hasta el 81 % de éstos9. Si bien algunos de los pacientes presentan positividad frente a pruebas de alergia inmediata mediada por IgE (CAP y prick tests positivos), algunos autores defienden la búsqueda de otros mecanismos subyacentes de alergia alimentaria. Así, Spergel et al10, realizaban test cutáneos con alimentos (patch tests) a los pacientes afectados de esofagitis eosinofílica con prick tests negativos, logrando demostrar la posible implicación de mecanismos de hipersensibilidad tardía mediada por linfocitos T CD4(+), en una reacción de tipo Th1. Para estos autores, la realización conjunta de prick tests y de patch tests en estos pacientes contribuiría a la constatación de una base alérgica más amplia, demostrando tanto las reacciones alérgicas mediadas por IgE como aquellas con un mecanismo dependiente de linfocitos T.
Además de la alergia alimentaria demostrada en muchos de estos pacientes, recientes estudios han implicado a otro tipo de alérgenos, fundamentalmente aeroalérgenos, en esta enfermedad. Recientemente, Mishra et al11, basándose en estudios experimentales en animales, lograban reproducir una infiltración de eosinófilos en esófago tras la exposición a determinados aeroalérgenos semejante a la hallada en los pacientes humanos afectados de esofagitis eosinofílica. Para los autores de este estudio, a través de la inhalación de estos alérgenos, se produciría la sensibilización frente a éstos en el tracto respiratorio. La localización demostrada de pequeñas cantidades de estas sustancias en la vía digestiva tras la exposición a las mismas desencadenaría la respuesta alérgica a este nivel. El interés de este trabajo reside así mismo en la demostración de la importancia del papel de la interleucina 5 (IL-5) y la eotaxina en estos fenómenos alérgicos. La IL-5 es una citocina cuya responsabilidad en el crecimiento, diferenciación y activación de eosinófilos en el pulmón tras la inhalación de alérgenos se conocía, pero los trabajos de estos autores han logrado demostrar también su papel activo en la migración y acumulación de eosinófilos en el esófago. Así mismo, demostraban la importancia de la eotaxina como el factor quimiotáctico más importante en la infiltración eosinofílica, hallazgo corroborado posteriormente por otros trabajos12. En 2003, Fogg et al13 publicaban el primer caso de esofagitis eosinofílica inducida por alergia al polen en una paciente en la que no se demostraron alergias alimentarias y cuyos brotes de exacerbación coincidían con períodos de polinización de determinadas plantas frente a las que presentaba sensibilización.
Las formas de presentación clínica pueden ser variadas. La disfagia de predominio para sólidos y la impactación alimentaria, que en ocasiones ocurre específicamente con determinados alimentos, son las que se han descrito con mayor frecuencia. La normalidad de las pruebas de pH-metría realizadas, unida a la escasa respuesta a las medidas terapéuticas instauradas (anti-H2, inhibidores de la bomba de protones, antiácidos, procinéticos e incluso cirugía antirreflujo), debe hacer sospechar la posible existencia de este cuadro clínico. Algunos pacientes presentarían una cierta respuesta a los fármacos de supresión ácida, ya que un pH menos ácido favorece una menor activación de los mastocitos, los cuales producen mediadores que a su vez favorecen la actividad de los eosinófilos. Si bien la sintomatología no se debe a una alteración primaria de la motilidad esofágica (acalasia), existen estudios que demuestran la existencia de cierto grado de dismotilidad secundaria a la inflamación muscular, lo cual condiciona la existencia de contracciones terciarias, aperistalsis, espasmos difusos así como esófago "en cascanueces"14. Los niños de más corta edad, quizá por la dificultad para referir con exactitud sus síntomas, presentan un abanico más amplio de síntomas: náuseas, vómitos, pirosis, dolor torácico, rechazo del alimento, retraso del crecimiento y dolor abdominal aparecen con frecuencia frente a sólo un tercio de los casos que refieren abiertamente cuadro obstructivo6.
La presencia de eosinofilia periférica es variable. Según algunos estudios se estima en alrededor del 55 % de los pacientes15. Recientes estudios sugieren que podría ser un marcador útil a la hora de valorar la respuesta al tratamiento16. Así mismo existe disparidad en cuanto a la presencia de concentraciones elevadas de inmunoglobulina E circulante.
En cuanto a los hallazgos endoscópicos pueden ir desde un aspecto de la mucosa esofágica estrictamente normal a diferentes patrones de alteración endoscópica. Se ha descrito la existencia de imágenes erosivas longitudinales, granularidad, pérdida del patrón vascular, estenosis focales6, estenosis de larga extensión ("esófago de pequeño calibre")17 y fragilidad mucosa de fácil erosión al contacto con el endoscopio (denominado como crêpe paper esophagus)18. Pero el patrón que se ha comunicado con más frecuencia es el de traquealización esofágica, denominado de este modo por la presencia de imágenes de anillos transversales consecutivos que recuerdan el aspecto "corrugado" de la tráquea y que corresponderían a contracciones intermitentes de la musculatura circular esofágica19. Otra imagen bastante característica en estos pacientes es un punteado blanquecino que semeja el aspecto de candidiasis esofágica y que corresponde a acumulaciones o microabscesos constituidos por eosinófilos que protruyen sobre la superficie mucosa, como se demuestra por el estudio anatomopatológico20,21. En dos de nuestros pacientes se demostró este hallazgo.
Como hemos citado anteriormente, el hallazgo anatomopatológico característico de esta entidad es la importante infiltración eosinófila (> 20 eosinófilos por campo de gran aumento) que puede presentarse en cualquiera de sus capas, si bien predomina en la mucosa, en el epitelio peripapilar y en la lámina propia, de los tercios superior y medio esofágicos. Otros hallazgos característicos son los agregados o microabscesos de eosinófilos superficiales antes comentados, las papilas elongadas y la hiperplasia epitelial basal. Estudios ecoendoscópicos realizados en estos pacientes ponen de manifiesto el aumento en el espesor tanto de la mucosa, de la submucosa y de la muscularis mucosae, sin apreciarse cambios significativos en las capas de la musculatura circular22.
Se han propuesto diferentes medidas terapéuticas para afrontar esta entidad. En los pacientes en los cuales se han demostrado alergias alimentarias, se recomienda la instauración de una dieta de eliminación eficaz de los alérgenos implicados23. En casos con sensibilizaciones múltiples, se ha demostrado la eficacia de las fórmulas elementales24. La persistencia de la sintomatología, a pesar de la instauración de una dieta de exclusión correcta en pacientes con clara base alérgica deberá hacer descartar la posible implicación conjunta de otros alérgenos, fundamentalmente aeroalérgenos. El uso de corticoides sistémicos ha demostrado así mismo su utilidad9. Con el fin de minimizar los efectos adversos de los corticoides administrados por vía sistémica, que conviene evitar sobre todo en los pacientes pediátricos, se ha postulado la utilización de propionato de fluticasona en forma de cartucho presurizado, recomendando su administración sin realizarla de forma coordinada con la inhalación (que supone el mecanismo ideal en el caso de los pacientes con hiperreactividad bronquial). El depósito de principio activo en forma de polvo seco en la faringe posterior y su posterior deglución lograría la consecución de un efecto terapéutico de forma tópica15.
Otras alternativas terapéuticas utilizadas en la enteropatía eosinofílica han sido los estabilizadores de la membrana de los mastocitos. El cromoglicato sódico, efectivo en el tratamiento de cuadros alérgicos, ha dado resultados variables25-27. El ketotifeno, con efecto antihistamínico asociado, ha demostrado su efectividad en la mejoría clínica, la desaparición del infiltrado eosinófilo y la normalización de la eosinofilia periférica en tratamientos prolongados (4-6 meses) en dosis de 2-4 mg/día, con una gran seguridad28,29.
La respuesta obtenida con el uso de montelukast (inhibidor del receptor D4 de los cisteinil leucotrienos) en pacientes con asma, llevó a probar su efecto en la esofagitis eosinofílica. Los leucotrienos estimulan la migración y la activación de los eosinófilos y la acción antiinflamatoria que representa su inactivación sería la responsable de la efectividad del montelukast en estos pacientes, comparable a la del tratamiento esteroideo30. Parece que actuaría más sobre la actividad de los eosinófilos que en cuanto a la disminución del infiltrado eosinófilo en el esófago, ya que esta terapia logra una menor tasa de mejoría histológica en la mucosa al compararla con las anteriormente citadas31. La demostración de la importancia que la IL-5 parece tener en la fisiopatología de esta enfermedad plantea expectativas esperanzadoras en cuanto a la posible utilidad de la terapia biológica con anticuerpos anti-IL-5 en estos pacientes11,32.
El primer paso de nuestro planteamiento terapéutico actual consiste en instaurar una dieta de exclusión en todos aquellos pacientes en los que se demuestre alergia alimentaria. Si estas modificaciones dietéticas no son resolutivas, buscamos otros posibles alérgenos no alimentarios cuya exposición pudiera causar el mantenimiento de la sintomatología. Si a pesar de estas medidas no se consigue respuesta, es el momento de plantear tratamientos antialérgicos, bien sea esteroides por vía sistémica, esteroides inhalados o montelukast, siendo esta última la opción más defendida por diferentes autores para evitar posibles efectos adversos de los esteroides.
De todo lo anterior se deduce que la incidencia de esofagitis eosinofílica está experimentando un crecimiento importante en nuestro medio y su edad de diagnóstico más frecuente se encuentra en la preadolescencia. La existencia de sintomatología indicativa de trastorno motor esofágico en ausencia de anormalidad significativa en pH-metría y manometría, acompañada con frecuencia de antecedentes alérgicos y una buena respuesta al tratamiento antialérgico, debe hacer pensar esta posibilidad. Dado que el diagnóstico definitivo se realiza por estudio anatomopatológico y dada la posible normalidad en el estudio endoscópico, se recomienda, ante la sospecha clínica, la toma de múltiples biopsias para su confirmación.