La hospitalización a domicilio (HAD) pediátrica tiene como objetivo proveer al paciente y a su familia de una alternativa a la hospitalización convencional, de forma segura y eficaz, mejorando la calidad de vida del paciente y su familia. Las patologías más frecuentes en HAD de paciente agudo pediátrico son la patología respiratoria aguda y las infecciones bacterianas que precisan antibioterapia parenteral. El éxito de un programa de hospitalización domiciliaria de paciente agudo recae en la adecuada selección de pacientes y la exhaustiva capacitación de los cuidadores, así como en una buena comunicación y coordinación entre los diferentes servicios y niveles de atención implicados.
Pediatric hospitalization at home (HAH) aims to provide the patient and his family with an alternative to conventional hospitalization, safely and effectively, improving the quality of life of the patient and his family. The most frequent pathologies in HAH in pediatric acute patients are acute respiratory pathology and bacterial infections that require parenteral antibiotic therapy. The success of an acute patient home hospitalization program relies on the proper selection of patients and exhaustive training of caregivers, as well as good communication and coordination between the different services and levels of care involved.
La hospitalización a domicilio (HAD) pediátrica es un servicio clínico que ofrece atención de pacientes agudos y que utiliza el personal, los equipos, la tecnología, la medicación y los conocimientos normalmente prestados en el hospital, pero suministrados en el domicilio del paciente.
Su objetivo es proveer al paciente y a su familia de una alternativa a la hospitalización convencional, segura y eficaz en cuanto a cuidados y tratamientos, pero mejorando la calidad de vida del paciente y su familia, ya que se desarrolla en el hogar. Este sistema de hospitalización reconoce una mayor satisfacción del paciente y su familia, gracias a la mayor participación de esta en los cuidados y al ofrecer cuidados más humanizados. También se ha detectado una mejor evolución en cuanto a ciertas complicaciones, como la disminución de las infecciones asociadas a la asistencia sanitaria.
Esta modalidad de atención ofrece, además, una optimización de los recursos sanitarios, ayudando a reducir la presión hospitalaria gracias a la liberación de camas y reducción de costes de ingreso a nivel domiciliario1.
Antecedentes y situación actualLos orígenes de la HAD se remontan al año 1947, en el Hospital Guido Montefiore de Nueva York. El programa se creó para que los pacientes pudieran completar su recuperación en el domicilio gracias al soporte sanitario, que incluía servicio de enfermería, terapias de rehabilitación y asistencia social. Los objetivos de este programa pionero eran descongestionar el hospital y humanizar los cuidados de los pacientes. En el año de 1951 se impulsaron proyectos similares en Francia y posteriormente en toda Europa2. En España, la primera unidad de HAD apareció en el año de 1981, en el Hospital Provincial de Madrid, de la mano del doctor José Sarabia3.
En nuestro país, la hospitalización domiciliaria en pacientes adultos está bien consolidada, con más de 100 unidades actualmente destinadas a la HAD de adultos. A nivel de pediatría, aunque existen unidades de atención domiciliaria desde hace más de 20 años, estas están más orientadas al paciente crónico complejo o paliativo (en incremento en los últimos años) y también a otros ámbitos específicos como la neonatología, la fibrosis quística o los pacientes oncológicos. Si bien existen unidades mixtas que atienden pacientes crónicos y agudos, como el Hospital General Universitario de Alicante o el Hospital Universitario La Fe de Valencia, en este momento solo hay tres unidades específicas centradas en el paciente agudo (el Hospital Niño Jesús de Madrid, el Hospital Sant Joan de Déu de Barcelona y el Hospital de la Paz de Madrid), creadas en 2018, 2019 y 2021, respectivamente.
La necesidad de la HAD en el paciente pediátrico agudoEn el año de 1986, el Parlamento Europeo aprobó la Carta Europea de los Derechos de los Niños Hospitalizados y, posteriormente, en el año 1988, se redactó la Carta EACH. Algunos de los puntos de este documento defienden que: «Todos los niños y las niñas enfermos tienen derecho a recibir tratamiento en su casa o en un centro de salud» y «solo ingresarán en el hospital si no pueden recibir los cuidados necesarios en el ámbito ambulatorio». También que «la estancia en el hospital será lo más breve y rápida posible»4. Todos estos derechos se ven favorecidos a través de las unidades de HAD.
En las últimas décadas, en pediatría, igual que en la medicina de adultos, el concepto de autocuidado y el empoderamiento en el proceso de enfermedad, tanto del paciente como de sus cuidadores, está en boga. El autocuidado se define como el conjunto de acciones que lleva a cabo una persona para su bienestar y su salud. Según el principio de autonomía, las personas tienen la capacidad de decidir sobre su salud. En definitiva, la hospitalización domiciliaria concuerda perfectamente con este concepto, al permitir el empoderamiento del paciente y su cuidador.
Son beneficios de la HAD: humanización y bienestar del paciente, educación para la salud, mejor comunicación médico-paciente/familiar, disminución de riesgos asociados a la asistencia sanitaria (infecciones, etc.) y beneficios económicos y de gestión de recursos sanitarios.
Otro factor significativo es la importante saturación hospitalaria debida, fundamentalmente, al auge de las enfermedades crónicas pediátricas y a las epidemias estacionales periódicas. En los últimos 40 años, la medicina ha sufrido grandes cambios, en parte gracias a los avances tecnológicos en este campo. En consecuencia, se ha conseguido cronificar muchas enfermedades que previamente eran mortales, con la contrapartida de que estos pacientes necesitarán muchos recursos sanitarios, entre ellos camas hospitalarias. En este sentido, la hospitalización domiciliaria pretende ser una alternativa más eficiente que la hospitalización convencional, posibilitando la optimizando de los recursos sanitarios existentes y, posiblemente, reduciendo costes totales.
Características de las unidades de HAD en paciente pediátrico agudoSe recomienda que estén formadas por un equipo multidisciplinario de pediatras y enfermeras con experiencia previa en hospitalización convencional. Se aconseja también contar con el apoyo de diversos especialistas, según la tipología de pacientes a los que esté orientada la unidad. El soporte del Servicio de Farmacia es fundamental en este tipo de dispositivos, tanto para el asesoramiento sobre la adecuada selección de fármacos, estabilidad fisicoquímica de los mismos, como en preparación de medicación para mejorar su estabilidad microbiológica. También es recomendable el soporte de especialidades como Infectología o Hemato-Oncología, cuyos pacientes son muy buenos candidatos para este tipo de hospitalización.
Dado que las HAD suelen ser unidades transversales para todo el hospital, los pacientes pueden derivarse desde cualquier servicio del mismo, siempre que cumplan los criterios de ingreso y se pueda garantizar su estabilidad clínica.
El programa debe ofrecer un régimen de visitas presenciales (visita médica y/o enfermera) para asegurar el seguimiento del paciente con las mismas garantías que en hospitalización convencional. El intervalo de visitas se establecerá en función del estado clínico del paciente, del tratamiento y modalidad de la administración y de los recursos de la organización.
Se recomienda que las familias dispongan de un soporte de telemedicina, adaptado a la patología del paciente, así como un contacto telefónico las 24 h al día para cualquier consulta que pueda surgir.
La asistencia continuada fuera del horario laboral se asume, dependiendo de los recursos disponibles, por el propio personal de la HAD o por el personal de urgencias del hospital, previa capacitación del mismo.
Una parte importante de la actividad diaria está centrada en la detección, selección y capacitación de los pacientes. La detección y selección suele llevarse a cabo conjuntamente por los médicos y enfermeras de las unidades de HAD y hospitalización convencional. La capacitación de los pacientes suele recaer en las enfermeras de la unidad de HAD.
Selección del pacienteLa identificación de las principales patologías y tratamientos aptos para HAD, así como un entorno adecuado en domicilio, es esencial para el éxito del ingreso domiciliario. Las condiciones que deben cumplirse para que un paciente pediátrico pueda ingresar en una unidad de HAD están expuestas en la tabla 1. Cabe recalcar que estos criterios son válidos tanto para pacientes agudos, como crónicos agudizados.
Condiciones necesarias para ingreso en HAD
| Condiciones necesarias para ingreso en HAD |
|---|
| Familia |
| • Aceptación voluntaria del ingreso y firma de un consentimiento informado• Cuidador capacitado las 24 h del día en el manejo de los dispositivos, la administración de tratamientos y el reconocimiento de signos de alarma, asegurando la continuidad de cuidados (si es necesario, se capacitará a más de un cuidador)• Adecuado nivel de comprensión y de comunicación por parte del cuidador, asegurando que no exista una barrera idiomática importante• Posibilidad de comunicación telefónica con el equipo referente en el hospital, asegurando que las familias dispongan de los medios para contactar en caso necesario• Disponer de medios adecuados para el desplazamiento a/desde el centro hospitalario• Ausencia de problema social que ponga en riesgo la seguridad del paciente |
| Patología |
| • Necesidad de cuidados de ámbito hospitalario• Estabilidad clínica, sin que se prevea empeoramiento inmediato• Acceso venoso adecuado si lo precisa• En caso de antibioterapia endovenosa, haber recibido al menos una dosis en el hospital |
| Domicilio |
| • Domicilio a 30 min del hospital referente, fundamental poder asegurar una rápida respuesta en caso de empeoramiento clínico o incidencias• Condiciones mínimas de habitabilidad y salubridad del domicilio para garantizar la seguridad del ingreso domiciliario |
| Hospital |
| • Atención telemática 24/7 y circuito de atención urgente hospitalario en caso de incidencias• Mismo nivel de prioridad para la realización de pruebas complementarias que cualquier otro paciente de hospitalización convencional• Adjudicación preferente de cama en caso de que sea necesario el reingreso en el hospital |
Una vez confirmado que el paciente cumple los criterios de inclusión, se inicia la preparación del traslado. Es imprescindible establecer el plan terapéutico con el equipo referente, incluyendo la planificación de pruebas complementarias que requieran traslado al hospital, la recogida de muestras domiciliarias y el objetivo y la duración aproximada del ingreso.
Una de las patologías más prevalentes en pediatría y que más sobrecarga hospitalaria genera son las infecciones respiratorias agudas, especialmente durante los meses de invierno. Dentro de estas patologías, el broncoespasmo agudo es uno de los principales motivos de ingreso en los hospitales pediátricos, precisando en la mayoría de los casos soporte con oxígeno de bajo flujo y tratamiento broncodilatador. Estos tratamientos, siempre tras una adecuada capacitación, se pueden llevar a cabo de forma segura en domicilio. La educación para la salud que se realiza en el paciente ingresado en domicilio por broncoespasmo, no solo es de utilidad para el proceso agudo que motiva el ingreso sino para futuros episodios, ya que les da herramientas a los padres para detectar empeoramiento clínico en el niño, signos de gravedad, así como administración óptima de medicación.
Otro motivo frecuente de ingreso hospitalario son las infecciones que requieren antibioterapia endovenosa. La mayoría de los antibióticos de uso habitual se podrán administrar en domicilio con un correcto acceso venoso y con posologías que no superen las tres o cuatro veces al día. En pacientes que requieren varias administraciones al día, es esencial la participación activa del cuidador. A pesar de las reticencias iniciales que puede plantear la administración autónoma de medicación parenteral por parte de personal no sanitario, durante estos años de experiencia no se han detectado errores graves de administración y la experiencia de las familias es muy positiva.
Capacitación del cuidador principalEl paciente y su cuidador adquieren especial relevancia en la hospitalización domiciliaria. Su implicación es imprescindible para el éxito del programa, jugando un rol activo en todo el proceso. Una de las principales funciones de la enfermería de la HAD es empoderar a las familias, dotándolas de las herramientas y conocimientos básicos respecto a la patología y cuidados de su hijo/a, capacitándolas en el manejo de dispositivos de monitorización (pulsioxímetro, tensiómetro, termómetro, glucómetro o báscula), administración de tratamientos y cuidados específicos en función del motivo de ingreso. Cabe recalcar la importancia de realizar una buena anticipación de posibles incidentes o complicaciones, con el objetivo de ofrecer una respuesta rápida y eficaz, minimizando el riesgo para los pacientes.
Durante el proceso de formación, el cuidador principal recibirá una gran cantidad de información técnica que puede resultar compleja. Por ello se debe utilizar un lenguaje adaptado al interlocutor y resumir la información más relevante de forma clara y concisa. Puede resultar útil facilitar a las familias material de apoyo para la formación, tanto en papel como en forma de videos.
Durante la sesión de capacitación, los principales puntos que se abordarán son: 1) funcionamiento básico de la unidad; 2) descripción del proceso de enfermedad y posibles complicaciones; 3) cuidados, administración de tratamientos y manejo de los dispositivos domiciliarios.
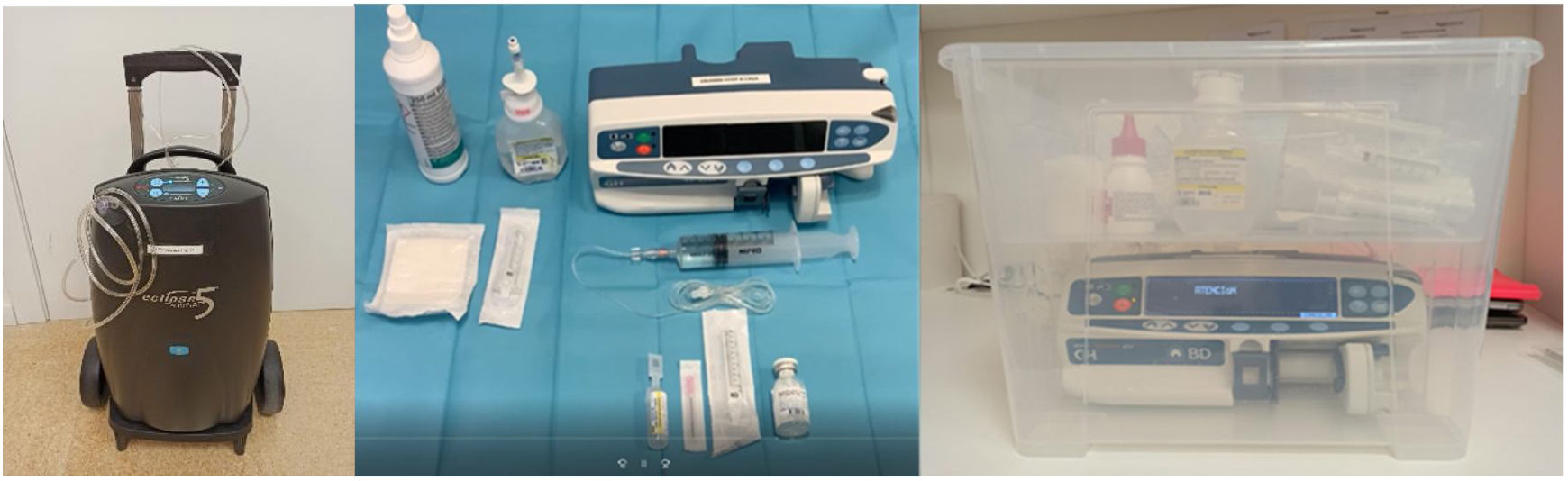
La sesión de capacitación va dirigida a la patología del paciente, con los dispositivos y el plan terapéutico individualizado según sus necesidades. Ya que las patologías más frecuentes son las infecciones respiratorias con necesidad de oxigenoterapia y las infecciones que precisan antibioterapia parenteral, los dispositivos de soporte respiratorio y de administración de medicación endovenosa serán los más empleados en domicilio (fig. 1).
Existen diferentes modalidades de administración de oxigenoterapia de bajo flujo, siendo las más utilizadas el oxígeno líquido y los concentradores de oxígeno, especialmente dispositivos pequeños y autónomos, que permitan un desplazamiento cómodo dentro y fuera del domicilio. En caso de que haya fumadores en el domicilio, estos han de comprometerse a mantener un ambiente libre de humos.
En cuanto a la administración de antibioterapia endovenosa, la mayoría de los fármacos se administran en un tiempo inferior a una hora, empleando bombas de infusión continua. Es imprescindible tener accesos venosos adecuados y adaptados a la duración del tratamiento; en pacientes con tratamiento prolongados es preferible disponer de vías centrales de acceso periférico. Los antibióticos deben ser fármacos estables una vez reconstituidos, y con posologías preferiblemente cada 12-24 h. En algunos casos seleccionados también se podrían utilizar antibióticos que precisen administración inmediata una vez reconstituidos. El hecho de que en pediatría los cuidadores sean en general gente joven, favorece administraciones más complejas de medicación (mayores frecuencias, reconstitución de medicamentos).
Previo al traslado domiciliario y durante las sucesivas visitas, se revalorará el grado de comprensión y ejecución de las técnicas y se resolverán todas las dudas que puedan ir surgiendo.
Retos de la HAD a tener en cuentaLa creación de una unidad de HAD para pacientes con patología aguda o crónica reagudizada implica muchos retos organizativos. En primer lugar, los recursos personales no se corresponden necesariamente a las ratios establecidas en la hospitalización convencional. Si bien a nivel médico-enfermera no se podrán asumir probablemente el mismo número de pacientes que se asumirían a nivel hospitalario, la HAD permite disminuir la dotación con respecto a turnos de enfermería, el soporte técnico de la auxiliar o los servicios de limpieza y alimentación, incluso la dotación necesaria para cubrir la atención continuada. Existen, además, múltiples factores que influyen en la organización de la asistencia diaria: gran recambio de pacientes, localización del hospital, dispersión geográfica de los domicilios, medio de transporte empleado, hora de traslado e influencia del tráfico, etc... En este sentido, los sistemas de optimización de rutas pueden ayudar a la gestión del día a día5. Por último, la atención a domicilio difiere de la hospitalaria en cuanto a recursos materiales, que deben ser lo más compactos y fáciles de usar posible; y toma de decisiones, siendo necesario ser pragmático y focalizarse siempre en la seguridad del paciente, intentando adelantarse siempre a las posibles complicaciones. El éxito de un programa de hospitalización domiciliaria de paciente agudo recae en la adecuada selección de pacientes y la exhaustiva capacitación de los cuidadores. Gran parte de este éxito depende del diseño de una unidad multidisciplinar que incluya enfermeras expertas en hospitalización convencional y domiciliaria y con un rol autónomo de cuidados y capacitación. Es importante que el paciente tributario a HAD esté estable y con bajo riesgo de complicaciones clínicas. También es esencial valorar la situación social previo al traslado, analizando factores como el número de convivientes, las condiciones de salubridad de la vivienda o la barrera idiomática y/o cultural, que pueden interferir en la evolución del ingreso. Hay que asegurar la correcta capacitación de todos los cuidadores, en caso de que haya más de uno, y corroborar durante todo el ingreso la adecuada comprensión y ejecución de los cuidados, así como tener un plan terapéutico establecido y conocido por los padres, con anticipación a los posibles problemas que puedan surgir.
Qué hemos aprendido en estos años y líneas futurasTal y como se ha demostrado en estudios previos6-9 y en otros grupos de trabajo, la hospitalización domiciliaria es una alternativa segura y eficaz respecto a la hospitalización convencional. Sin contar el beneficio económico y organizativo que pueda suponer a nivel de la gestión de los centros hospitalarios, el principal beneficio recae en el paciente y su familia. Una hospitalización domiciliaria evita los efectos negativos de la institucionalización y mejora el confort del paciente y sus cuidadores. Además, esta modalidad de ingreso fomenta el empoderamiento de las familias en el cuidado del menor, implicándolas de forma activa en los cuidados sanitarios. Asimismo, la mejora de la relación médico-paciente y de la comunicación conseguidas con la hospitalización domiciliaria, contribuye a la satisfacción de las familias y de los profesionales sanitarios que atienden a estos niños/as.
El paciente agudo requiere atención continuada, las 24 horas al día, por lo que es necesaria una buena comunicación y coordinación entre los diferentes servicios y niveles de atención implicados. A pesar de que los pacientes que ingresan en HAD están estables y las familias están capacitadas en la administración de tratamientos y resolución de las incidencias esperables más frecuentes, para garantizar la seguridad del paciente es importante ofrecer, además de las visitas presenciales, una atención telemática 24/7. También se deben establecer circuitos de atención continuada con los diferentes dispositivos implicados en el cuidado.
El soporte institucional es fundamental en un plan de consolidación y expansión de la HAD pediátrica y debería potenciarse desde el ámbito político-sanitario, para que la creación de estas unidades no dependa de la motivación y esfuerzo particular de cada hospital, y que el mayor número posible de niños/as pueda beneficiarse de esta modalidad asistencial.
La infraestructura y los recursos humanos necesarios para poner en marcha una unidad de HAD no es posible en todos los hospitales que atienden población pediátrica, pero sin duda, tiene que seguir creciendo la hospitalización de niños/as en casa. Algunas estrategias posibles serían crear unidades de referencia de HAD pediátrica que cubran las necesidades de varios centros, o bien contar con el apoyo de las unidades de HAD de adultos y realizar asistencia compartida en determinados pacientes pediátricos, con el apoyo de personal pediátrico (pediatras y enfermeras). Dado que son muchas las patologías candidatas a ser tratadas en domicilio, es importante reflexionar y trabajar en intentar ampliar el tipo de pacientes que pueden beneficiarse de HAD (pacientes oncológicos, psiquiátricos, quirúrgicos…).
Aunque todavía existen en nuestro medio pocas unidades que permitan la hospitalización domiciliaria de pacientes pediátricos agudos, esta alternativa ha demostrado ser segura y satisfactoria para pacientes, familias y profesionales. El trabajo coordinado y la creación de protocolos unificados entre las distintas unidades de HAD en nuestro medio permiten mejorar el funcionamiento de las unidades ya existentes, y favorecen el desarrollo de nuevos dispositivos en otros centros. En definitiva, consideramos importante promocionar la creación de nuevos programas, y así poder integrar la HAD pediátrica en la práctica clínica habitual.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesNo existe conflicto de intereses.
Al Grupo de Trabajo de Hospitalización Domiciliaria de la SEPIH (Beatriz Agúndez, Andrea Aldemira, Joaquín Aliaga, Mara Andrés, Astrid Batlle, Isabel Cabrera, Silvia García, Ester Pérez, Rebeca Gracia).
A María Fabregat, del equipo de Onco-Hematología Pediátrica de la Unidad de Hospitalización Domiciliaria del Hospital Sant Joan de Déu.