El objetivo de este estudio fue analizar la evolución a largo plazo y la función renal de los niños que han requerido técnicas de depuración extrarrenal continua (TDEC) tras un daño renal agudo.
Pacientes y métodosSe realizó un estudio observacional retrospectivo sobre una base de datos prospectiva en 128 pacientes que requirieron TDEC durante su ingreso en la Unidad de Cuidados Intensivos Pediátrica (UCIP) durante los años 2006 a 2012. Se analizó la evolución de los pacientes que sobrevivieron al alta de la UCIP.
ResultadosSetenta y uno de los 128 niños tratados con TDEC, un 54,4%, sobrevivió al alta y se realizó el seguimiento en 66 de ellos (92,9%). Tres pacientes presentaban insuficiencia renal crónica previa al ingreso en UCIP. De los 63 pacientes restantes, 6 presentaron alteración de la función renal prolongada o recaídas, pero solo un paciente con un síndrome hemolítico-urémico atípico quedó en insuficiencia renal terminal, presentando el resto una función renal normal en la última revisión.
ConclusionesLa mayoría de los niños que precisan TDEC y que sobreviven al episodio agudo presentan una buena evolución posterior con baja mortalidad y recuperación de la función renal a medio plazo.
The objective of this study is to analyze long-term outcomes and kidney function in children requiring continuous renal replacement therapy (CRRT) after an acute kidney injury episode.
Patients and methodsA retrospective observational study was performed using a prospective database of 128 patients who required CRRT admitted to the pediatric intensive care unit between years 2006 and 2012. The subsequent outcomes were assessed in those surviving at hospital discharge.
ResultsOf the 128 children who required RRT in the pediatric intensive care unit, 71 survived at hospital discharge (54.4%), of whom 66 (92.9%) were followed up. Three patients had chronic renal failure prior to admission to the NICU. Of the 63 remaining patients, 6 had prolonged or relapses of renal function disturbances, but only one patient with atypical Hemolytic Uremic Syndrome developed end-stage renal failure. The rest had normal kidney function at the last check-up.
ConclusionsMost of surviving children that required CRRT have a positive outcome later on, presenting low mortality rates and recovery of kidney function in the medium term.
La insuficiencia renal aguda (IRA) o daño renal agudo (DRA), que es el término actual más utilizado, es una complicación frecuente en los niños en estado crítico. Su incidencia varía entre el 4,5 y el 82%, dependiendo de la definición empleada y las características de la población de estudio1.
El DRA está asociado con una elevada mortalidad hospitalaria2. Las tasas de mortalidad difieren según los estudios3-9, dependiendo de la naturaleza de la enfermedad subyacente y la gravedad de la insuficiencia renal, siendo superior en niños menores de 2 años10.
La etiología del DRA difiere en adultos y niños11. Las causas más comunes de DRA en niños son la necrosis tubular secundaria a cirugía cardiaca, a shock y/o sepsis, el síndrome urémico hemolítico y, con menor frecuencia, la glomerulonefritis aguda, la obstrucción del tracto urinario, las toxinas (incluyendo medicamentos) y la enfermedad primaria del parénquima renal o secundaria a complicaciones de enfermedades sistémicas12.
En adultos en estado crítico un 9,2% de los pacientes que presentan DRA y precisan técnicas de depuración extrarrenal (TDE) quedan en insuficiencia renal crónica (IRC) o la desarrollan durante la evolución13. Sin embargo, los resultados de los estudios en adultos no pueden ser extrapolados a niños, entre otros motivos, porque los adultos tienen más comorbilidades11.
La gravedad de la insuficiencia renal, la necesidad de TDE y el número de episodios de DRA se asocian a una peor evolución14.
Además, se ha observado que pequeños cambios agudos en la función renal pueden dar lugar a complicaciones a corto y largo plazo como IRC15.
Muy pocos estudios han analizado la evolución a largo plazo del DRA en el niño y algunos de ellos han analizado solamente el pronóstico de los niños con enfermedad renal primaria16.
El objetivo de nuestro estudio ha sido analizar el pronóstico a largo plazo y la función renal en niños que han requerido TDEC.
Pacientes y métodosSe realizó un estudio observacional retrospectivo mediante revisión de las historias clínicas de los pacientes incluidos en una base de datos prospectiva de niños que requirieron TDEC durante su ingreso en la UCIP durante los años 2006 a 2012. El estudio fue aprobado por el Comité de Ética local.
Se seleccionó a todos los pacientes de edades entre 1 mes y 18 años diagnosticados de DRA en el niño de acuerdo con los criterios KDIGO17 y tratados con TDEC y que sobrevivieron al alta de la UCIP. Se analizaron los datos demográficos, las puntuaciones de gravedad clínica Pediatric Risk Mortality 218, Paediatric Index of Mortality 219 y Pediatric Logistic Organ Dysfunction20 y las características de la TDEC durante su ingreso en la UCIP y la evolución tras el alta de la UCIP. En cada revisión clínica se recogieron las siguientes variables: hemograma (hemoglobina, leucocitos, plaquetas), bioquímica (urea, creatinina, albúmina, sodio, potasio, cloro, calcio, fosfato, magnesio), cistatina, filtrado glomerular estimado a partir de los valores de cistatina (filtrado glomerular estimado)21, vitamina D, parathormona, gasometría (pH, bicarbonato, exceso de bases), ácido láctico, ecografía renal, número de reingresos y sus características (causa, necesidad y tipo de depuración extrarrenal) y tratamiento durante la evolución (bicarbonato, calcio y restricción proteica) y mortalidad (causa y fecha).
Se realizó un estudio estadístico descriptivo con el programa SPSS 21.0. Las variables cualitativas se presentan en porcentajes y las cuantitativas en medianas y el rango intercuartil (RIQ) (percentil 25 y 75), debido a que la población no mostró una distribución normal.
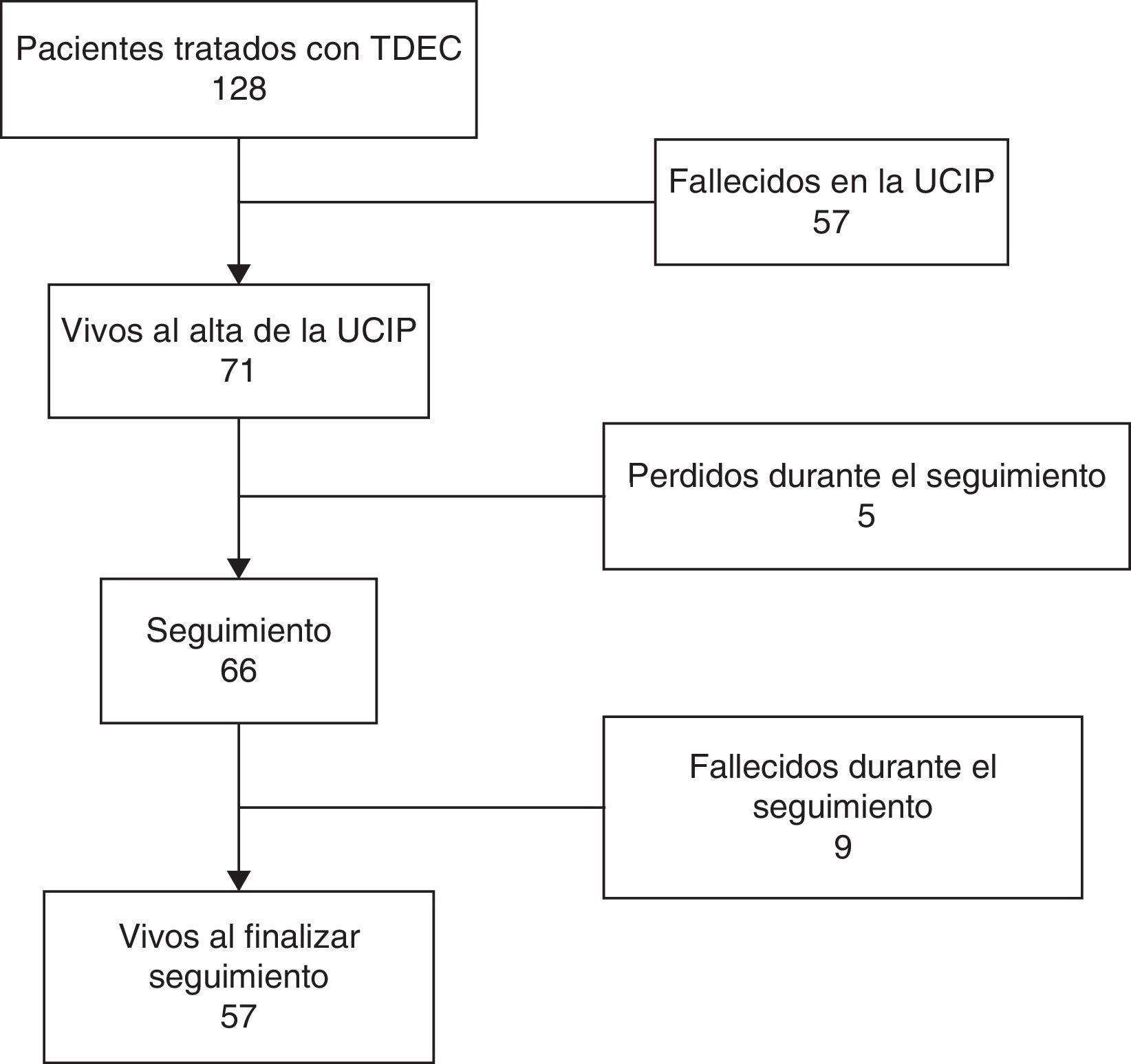
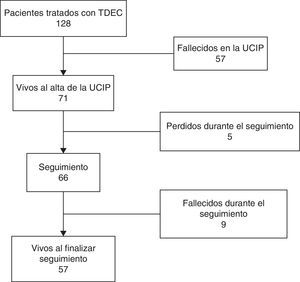
ResultadosSe estudió a 128 pacientes tratados con TDEC entre los años 2006 y 2012. Cincuenta y siete pacientes (44,5%) fallecieron durante su estancia en la UCIP.
La figura 1 resume la evolución de los pacientes. De los 71 pacientes que sobrevivieron al alta hospitalaria, 9 fallecieron posteriormente, 6 (66,7%) por causa cardiaca, 2 (22,2%) por fallo multiorgánico y 1 (11,1%) por muerte cerebral, y 57 continúan vivos en el momento actual (fig. 1). En ninguno de los 9 casos que fallecieron la causa del fallecimiento fue la alteración renal.
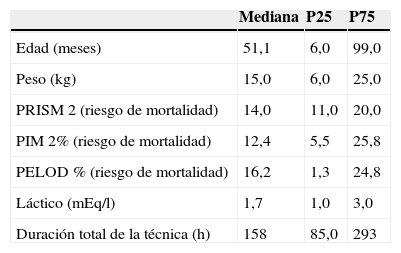
Los datos demográficos y de la TDEC de los 71 pacientes vivos al alta de UCIP vienen reflejados en la tabla 1. Cuarenta y nueve (69%) eran varones. El diagnóstico más frecuente fue la cardiopatía congénita 50 pacientes (70,4%) (39 pacientes en el postoperatorio de cirugía cardiaca y 7 de ellos tras trasplante cardiaco), seguida por el shock séptico en 7 (9,8%). Los 14 pacientes restantes (19,7%) ingresaron por otros motivos (4 en el postoperatorio de cirugía abdominal, uno en el postoperatorio de cirugía de la vía aérea, uno por un síndrome hemolítico urémico, 2 con síndrome de lisis tumoral, 3 por enfermedades metabólicas congénitas, uno por peritonitis en relación con el catéter de diálisis peritoneal, uno por trombosis masiva de una prótesis mitral y uno por glomerulonefritis en un paciente con linfoma de Hodgkin).
Datos generales de los 71 pacientes
| Mediana | P25 | P75 | |
|---|---|---|---|
| Edad (meses) | 51,1 | 6,0 | 99,0 |
| Peso (kg) | 15,0 | 6,0 | 25,0 |
| PRISM 2 (riesgo de mortalidad) | 14,0 | 11,0 | 20,0 |
| PIM 2% (riesgo de mortalidad) | 12,4 | 5,5 | 25,8 |
| PELOD % (riesgo de mortalidad) | 16,2 | 1,3 | 24,8 |
| Láctico (mEq/l) | 1,7 | 1,0 | 3,0 |
| Duración total de la técnica (h) | 158 | 85,0 | 293 |
P25: percentil 25; P75: percentil 75.
La estancia mediana en la UCIP fue 27 días (RIQ 16,5-47,5) y la duración mediana de ventilación mecánica de 14 días (RIQ 7,5-27,5). Veinte pacientes (28,1%) precisaron oxigenación por membrana extracorpórea.
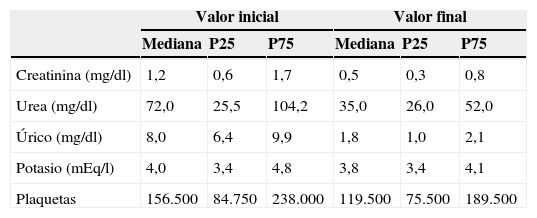
Los datos analíticos antes y después de la TDEC están reflejados en la tabla 2. Solamente 2 pacientes (2,8%) precisaban técnicas de diálisis al alta de la UCIP (uno con un síndrome hemolítico urémico y otro con una IRC previa).
Datos bioquímicos antes y después de la TDEC
| Valor inicial | Valor final | |||||
|---|---|---|---|---|---|---|
| Mediana | P25 | P75 | Mediana | P25 | P75 | |
| Creatinina (mg/dl) | 1,2 | 0,6 | 1,7 | 0,5 | 0,3 | 0,8 |
| Urea (mg/dl) | 72,0 | 25,5 | 104,2 | 35,0 | 26,0 | 52,0 |
| Úrico (mg/dl) | 8,0 | 6,4 | 9,9 | 1,8 | 1,0 | 2,1 |
| Potasio (mEq/l) | 4,0 | 3,4 | 4,8 | 3,8 | 3,4 | 4,1 |
| Plaquetas | 156.500 | 84.750 | 238.000 | 119.500 | 75.500 | 189.500 |
La figura 1 resume la evolución de los pacientes. Sesenta y seis de los pacientes (92,5%) fueron seguidos tras el alta hospitalaria, con una mediana de tiempo de seguimiento de 40,4 meses (RIQ 18,4-64,8 meses).
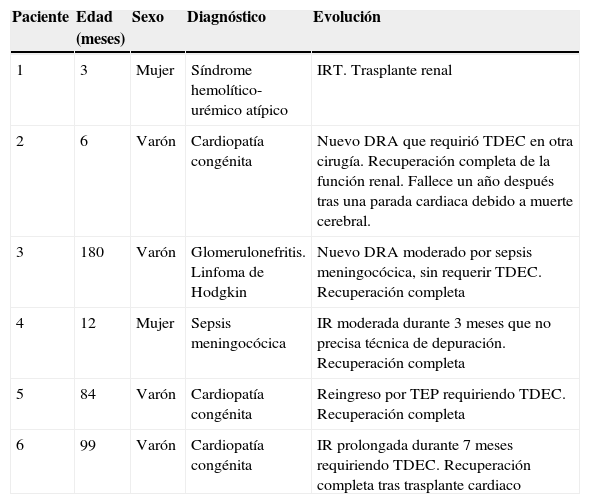
Tres pacientes presentaron una alteración prolongada de la función renal (mayor a un mes) y otros 3 niños recaídas o nuevos episodios de DRA: sus características y evolución vienen reflejadas en la tabla 3. Solo uno de ellos, un lactante que comenzó como una IRA y fue diagnosticado de síndrome hemolítico-urémico atípico quedó en insuficiencia renal terminal, dependiente de diálisis durante más de 3 meses, que requirió trasplante renal.
Características de los pacientes con alteración prolongada de la función renal y/o recaída
| Paciente | Edad (meses) | Sexo | Diagnóstico | Evolución |
|---|---|---|---|---|
| 1 | 3 | Mujer | Síndrome hemolítico-urémico atípico | IRT. Trasplante renal |
| 2 | 6 | Varón | Cardiopatía congénita | Nuevo DRA que requirió TDEC en otra cirugía. Recuperación completa de la función renal. Fallece un año después tras una parada cardiaca debido a muerte cerebral. |
| 3 | 180 | Varón | Glomerulonefritis. Linfoma de Hodgkin | Nuevo DRA moderado por sepsis meningocócica, sin requerir TDEC. Recuperación completa |
| 4 | 12 | Mujer | Sepsis meningocócica | IR moderada durante 3 meses que no precisa técnica de depuración. Recuperación completa |
| 5 | 84 | Varón | Cardiopatía congénita | Reingreso por TEP requiriendo TDEC. Recuperación completa |
| 6 | 99 | Varón | Cardiopatía congénita | IR prolongada durante 7 meses requiriendo TDEC. Recuperación completa tras trasplante cardiaco |
DRA: daño renal agudo; IR: insuficiencia renal: IRT: insuficiencia renal terminal; TDEC: técnica de depuración extracorpórea, TEP: tromboembolismo pulmonar.
Tres de los pacientes tenían antes del ingreso en la UCIP una IRC. El primero presentaba un síndrome uña-rótula con glomeruloesclerosis segmentaria y focal. Posteriormente, recibió un trasplante renal y requirió nuevamente TDEC en el postoperatorio, con buena evolución posterior. El segundo paciente reingresó para un retrasplante cardiaco. Tuvo buena evolución y no precisó TDEC. El tercer paciente, diagnosticado de lupus eritematoso con nefropatía asociada, ingresó por una sepsis neumocócica, precisando TDEC. La evolución fue buena y actualmente está asintomático, con tratamiento inmunosupresor. Ninguno de los 3 pacientes presentaba al final del estudio empeoramiento de la función renal con respecto a su estado previo.
El resto de los pacientes mantiene una función renal normal en el momento de la última revisión.
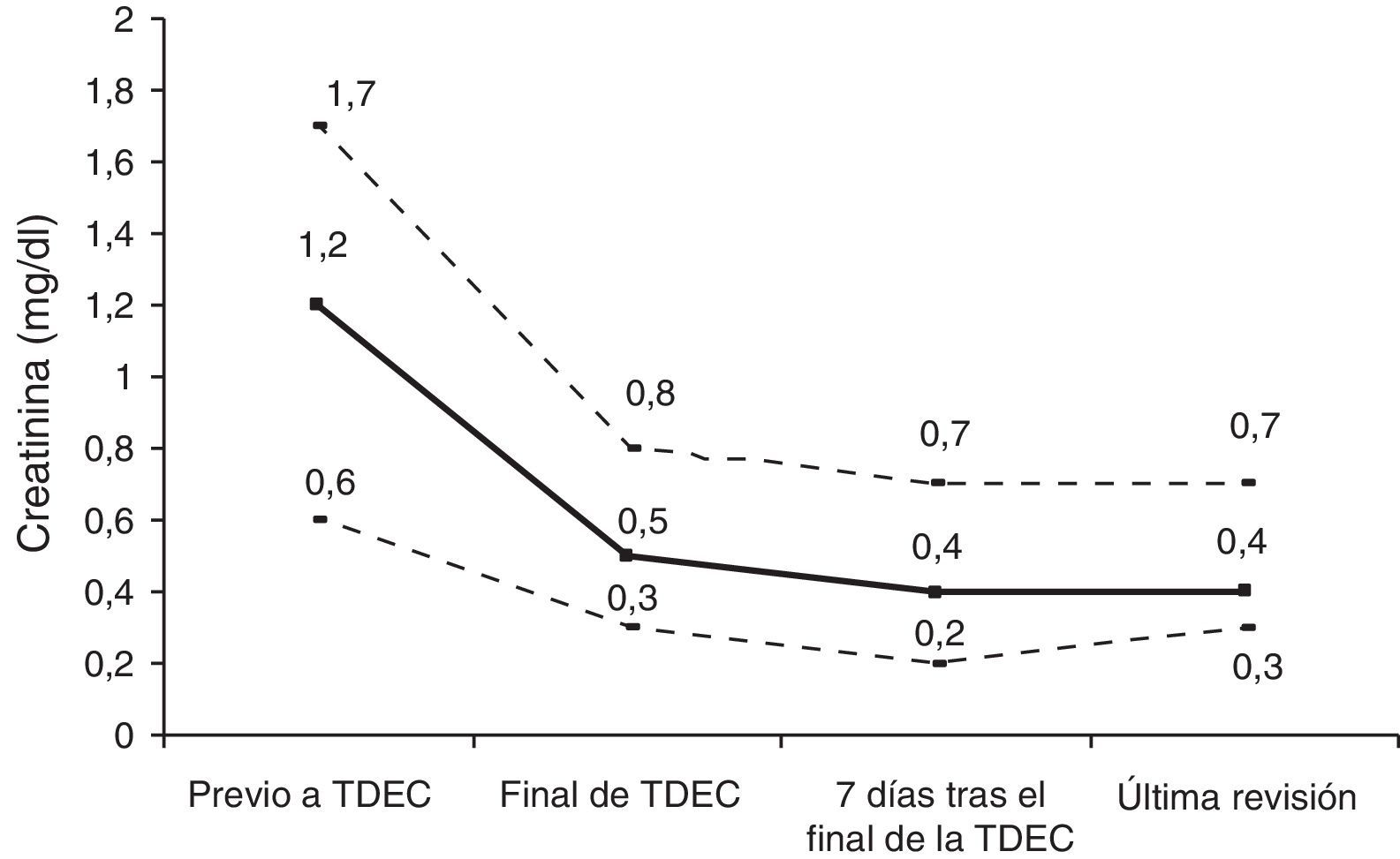
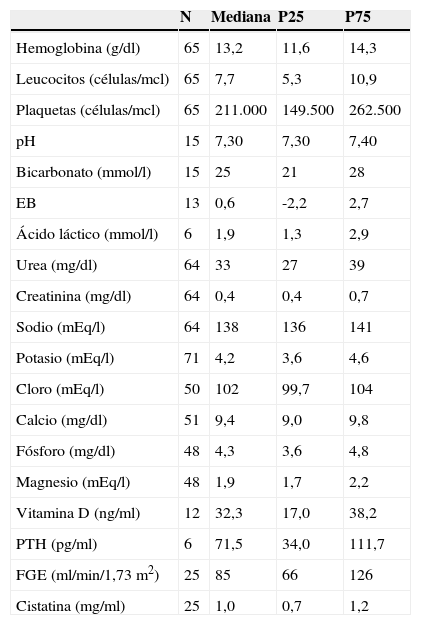
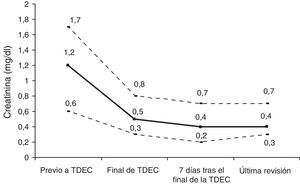
Los resultados de las analíticas de la última revisión se reflejan en la tabla 4. En 15 pacientes la urea era mayor de 40 pero solo 3 pacientes presentaban una creatinina mayor de 1mg/dl (uno de los pacientes con IRC previa que presentaba una creatinina de 1,5mg/dl, un varón de 18 años con creatinina de 1,1mg/dl, normal para su edad, y un varón de 23 años con trasplante cardiaco en tratamiento inmunosupresor con tacrolimús que presentaba una creatinina de 1,5mg/dl). La figura 2 refleja la evolución de la creatinina durante la evolución. No existieron cambios significativos en la creatinina tras el alta de la UCIP (p=0,892). Ningún paciente presentaba hiperpotasemia y solo 4 pacientes presentaban acidosis metabólica leve. El resto de los parámetros analíticos fueron normales. En 52 (78,7%) de los pacientes en seguimiento se realizó una ecografía renal, que fue normal en 35 (67,3%). En 10 (19,2%) existía una hiperecogenicidad cortical, en 2 (3,8%) una uropatía asociada y en 5 (9,6%) otros hallazgos poco significativos.
Hemograma, gasometría y bioquímica de la última revisión
| N | Mediana | P25 | P75 | |
|---|---|---|---|---|
| Hemoglobina (g/dl) | 65 | 13,2 | 11,6 | 14,3 |
| Leucocitos (células/mcl) | 65 | 7,7 | 5,3 | 10,9 |
| Plaquetas (células/mcl) | 65 | 211.000 | 149.500 | 262.500 |
| pH | 15 | 7,30 | 7,30 | 7,40 |
| Bicarbonato (mmol/l) | 15 | 25 | 21 | 28 |
| EB | 13 | 0,6 | -2,2 | 2,7 |
| Ácido láctico (mmol/l) | 6 | 1,9 | 1,3 | 2,9 |
| Urea (mg/dl) | 64 | 33 | 27 | 39 |
| Creatinina (mg/dl) | 64 | 0,4 | 0,4 | 0,7 |
| Sodio (mEq/l) | 64 | 138 | 136 | 141 |
| Potasio (mEq/l) | 71 | 4,2 | 3,6 | 4,6 |
| Cloro (mEq/l) | 50 | 102 | 99,7 | 104 |
| Calcio (mg/dl) | 51 | 9,4 | 9,0 | 9,8 |
| Fósforo (mg/dl) | 48 | 4,3 | 3,6 | 4,8 |
| Magnesio (mEq/l) | 48 | 1,9 | 1,7 | 2,2 |
| Vitamina D (ng/ml) | 12 | 32,3 | 17,0 | 38,2 |
| PTH (pg/ml) | 6 | 71,5 | 34,0 | 111,7 |
| FGE (ml/min/1,73 m2) | 25 | 85 | 66 | 126 |
| Cistatina (mg/ml) | 25 | 1,0 | 0,7 | 1,2 |
EB: exceso de bases; FGE: filtrado glomerular estimado; PTH: parathormona.
Durante el seguimiento, 59 (89,4%) pacientes requirieron ingreso en el hospital. Del total de reingresos, 180 (43,5%) fueron por causa cardiaca y 41 (9,9%) por causa renal (la mayoría de reingresos fueron del paciente que quedó en insuficiencia renal terminal y precisó trasplante renal).
DiscusiónEn adultos, el DRA se asocia a un mayor riesgo de IRC y un elevado porcentaje de pacientes que requiere TDEC tras un episodio de DRA evoluciona a IRC9,13,14,22-28. En un estudio realizado por Lowell en 703 pacientes con DRA y TDEC, 65 de ellos (9,2%) desarrollaron IRC a largo plazo13.
Varios factores parecen estar asociados a desarrollo de IRC tras un episodio de DRA: la edad avanzada, la presencia de comorbilidades2,28, la duración y gravedad clínica14,26,27, el número de episodios de DRA14, la recuperación incompleta de la función renal tras el episodio agudo26, la etiología renal23 y la presencia de IRC previa25,27.
Muy pocos estudios han analizado la evolución a largo plazo de los niños que han presentado una IRA; algunos de ellos han analizado todos los pacientes con DRA y, otros como el nuestro, solo a aquellos que han precisado TDE. Nuestro trabajo es uno de los estudios que analiza la evolución a largo plazo de un mayor número de pacientes pediátricos (71 niños) que requirieron TDEC durante un periodo largo (7 años).
Askenazi et al. estudiaron a 174 niños que sobrevivieron a un episodio de IRA durante 3-5 años. Dieciséis de ellos quedaron en IRC tras el episodio agudo y de los 126 restantes solo pudo seguir a 29. Seis de los 29 presentaron hiperfiltración y 2 de ellos microalbuminuria. Estos 6 pacientes fueron los únicos que precisaron TDEC en el episodio agudo11.
Mammen et al. siguieron prospectivamente durante 3 años la función renal de 126 niños que habían presentado un DRA, aunque solo 22 habían requerido TDE. Todos los pacientes sobrevivieron al episodio de DRA recuperando la función renal previa, salvo un paciente que quedó dependiente de diálisis. Durante el seguimiento, un 10% desarrolló IRC y un 38% presentó una disminución leve de la función renal. Otro 3,2% desarrolló hipertensión arterial y un 8,2% hiperfiltración, que son factores de riesgo de desarrollo a largo plazo de IRC. En este estudio, la necesidad de diálisis aguda se asoció de forma significativa a la aparición de IRC1.
Spizzirri et al. analizaron la evolución de 118 niños con síndrome hemolítico-urémico que fueron seguidos durante al menos 10 años. Un 3,4% de los pacientes desarrollaron insuficiencia renal terminal y otro 37%, disminución moderada del aclaramiento, hipertensión o proteinuria16.
En nuestro estudio, la mayoría de los niños que requirieron TDEC recuperaron una buena función renal a largo plazo. Únicamente 6 pacientes presentaron una alteración prolongada o recaídas, pero solo uno de ellos, con un síndrome hemolítico urémico atípico, quedó en insuficiencia renal terminal. Nuestros resultados no coinciden con los de otros estudios pediátricos, que encuentran que un mayor número de niños con DRA evolucionan posteriormente a IRC11. Esto podría ser debido a que la mayoría de nuestros pacientes presentaron un DRA de origen no renal, secundario a shock cardiogénico en el postoperatorio de cirugía cardiaca o a shock séptico. Cuando estos pacientes desarrollan un fallo multiorgánico presentan una elevada mortalidad, pero si sobreviven recuperan completamente la función renal. Por el contrario, los niños con un DRA de causa renal presentan una mortalidad más baja pero una peor evolución de la función renal a largo plazo. Ese hecho también ha sido encontrado en adultos23.
El porcentaje de reingresos en nuestro estudio es muy alto (89,4%). Sin embargo, hay que tener en cuenta que tanto el episodio inicial de DRA como los reingresos fueron secundarios a la patología de base del paciente, la mayoría cardiopatías congénitas, y no al problema renal. Solo 9 de nuestros pacientes fallecieron tras el alta hospitalaria y ninguna muerte fue debida a alteraciones renales.
Nuestro estudio tiene algunas limitaciones. La fundamental es que se trata de un estudio retrospectivo y esto ha impedido obtener todos los parámetros de función renal debido a que no se realizó un seguimiento programado de los pacientes. Por esta razón, no ha sido posible detectar alteraciones menores de la función renal, como proteinuria, microalbuminuria o hiperfiltración, que pueden ser signos de riesgo de desarrollo de IRC a largo plazo1,11. Por otra parte, en nuestra base de datos no se registró la diuresis previa al inicio de la TDEC, ni el porcentaje de pacientes que cumplían los criterios de DRA por alteración de la diuresis y/o de los valores de creatinina. Por tanto, es posible que algunos de los pacientes incluidos en el estudio hayan sido tratados solamente por presentar una hipervolemia resistente a diuréticos. Por tanto, nuestro estudio solamente muestra la evolución de los pacientes que han requerido tratamiento con TDEC y no permite analizar la relación entre la evolución de la función renal a largo plazo con la diuresis ni la severidad de la alteración renal previa al tratamiento.
Por último, este es un estudio unicéntrico, con un elevado porcentaje de niños que presentaron DRA debido a shock cardiogénico en el postoperatorio de cirugía cardiaca, y puede no ser representativa de la población general.
Por estas razones, son precisos estudios multicéntricos prospectivos que analicen la evolución de los niños que han presentado un DRA con protocolo específico de seguimiento de la función renal1,11,29.
ConclusionesLa mayoría de los niños que precisan TDEC y sobreviven al episodio agudo presentan una buena evolución posterior, con baja mortalidad y recuperación de la función renal a medio plazo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.