Conocer la prevalencia de patología psiquiátrica en atención primaria en la Galicia atlántica.
MétodosSe realizó un estudio observacional, descriptivo, transversal de prevalencia, en 9 consultas de A Coruña y Pontevedra, con una población de 8.293 niños, entre septiembre y noviembre del 2015. Se incluyó a 1.286 pacientes entre 0 y 14 años que acudieron a las consultas en unos días aleatoriamente seleccionados. Se registraron los siguientes datos de la historia clínica: edad, sexo, diagnóstico psiquiátrico establecido por criterios DSM-IV-TR en sus 5 ejes. Se determinó qué profesionales intervinieron en el diagnóstico y tratamiento del proceso y qué tipo de tratamiento recibían. Se obtuvo la autorización del Comité de Ética de Investigación de Galicia número 2015/427.
ResultadosCiento cuarenta y ocho de los 1.286 pacientes presentaban patología psiquiátrica (11,5%, IC del 95%, 9,73-13,29), 68% varones. Entre los 0 y 5 años la prevalencia fue del 4,5%; entre los 6 y 10 del 18,5% y entre los 11 y 14, del 22%. El tiempo de duración de los síntomas tenía una mediana de 25 meses. Las patologías más frecuentes en los 1.286 pacientes fueron TDAH (5,36%), trastornos del lenguaje (3,42%), trastornos del aprendizaje (3,26%) trastornos ansioso-depresivos (2,4%) y trastornos de la conducta (1,87%). De los 148 casos, el 47% presentaba comorbilidad con otro trastorno mental; la mayoría precisó atención por múltiples profesionales del ámbito social, sanitario y educativo; un 33% recibía tratamiento psicofarmacológico.
ConclusionesLa prevalencia de patología psiquiátrica en pediatría de atención primaria es frecuente, crónica y compleja, aumenta con la edad y precisa muchos recursos sanitarios, educativos y sociales.
To determine the prevalence of psychiatric disorders in primary care pediatrics in Atlantic Galicia.
MethodsAn observational, descriptive, cross-sectional prevalence study was carried out in 9 outpatient clinics in A Coruña and Pontevedra with a population of 8293 children between September and November 2015. A total of 1286 randomly selected patients from 0 to 14 years of age were included. From the medical history was registered: age, sex, psychiatric diagnosis established by DSM-IV-TR criteria in its five axes, professionals who participated in the diagnosis and treatment of the process and what type of treatment was received. Authorization was obtained from the Research Ethics Committee of Galicia number 2015/427.
Results148 of 1286 patients presented psychiatric pathology (11,5% IC 95% 9.73-13,29), 68% male. Between 0 and 5years, the prevalence was 4.5%; between 6y and 10y, 18.5% and between 11y and 14y 22%. Symptoms lasted a median of 25 months. The most frequent pathologies in 1286 patients were ADHD (5.36%), language disorders (3.42%), learning disorders (3.26%), anxiety-depressive disorders (2.4%) and behavior disorders (1.87%). Of the 148 cases, 47% had comorbidity with another mental disorder. Most of them required attention by multiple social, health and educational professionals; 33% received psychopharmacological treatment.
ConclusionsThe prevalence of psychiatric disorders in pediatric primary care is frequent, chronic and complex, increases with age and requires many health, educational and social resources.
Se estima que un 20% de los niños a nivel mundial presentan trastornos mentales y estos constituyen la principal causa de discapacidad en gente joven1-4.
La mayoría de los trastornos mentales del adulto se inician en la infancia o la adolescencia5. Se ha indicado que la identificación precoz de estos trastornos permite una intervención temprana que podría mejorar el pronóstico6-8. Por ello en 2009 la American Academic of Pediatrics publicó unas guías que recomendaban que los profesionales de Atención Primaria (AP) y otros agentes de salud infantil vigilasen el desarrollo del niño en los controles de salud y llevasen a cabo test concretos de cribado específicos para cada edad9.
Los datos más recientes de prevalencia de patología psiquiátrica infantojuvenil (PPsIJ) son aportados por estudios que consisten en grandes encuestas de salud basadas en criterios DSM IV pasadas a niños en edad escolar y familias. Como ejemplo el estudio realizado en 2015 en Australia, en niños de entre 4 y 17 años, que obtuvo una prevalencia del 13,9% (16,3% hombres y 11,5% mujeres); el trastorno por déficit de atención/hiperactividad (TDAH) era el trastorno más frecuente (prevalencia del 7,4%), seguido de los trastornos de ansiedad (6,9%), trastornos depresivos (2,8%) y trastornos de conducta (2,1%); la comorbilidad con otra enfermedad mental era del 30%10.
Algunos de los grandes estudios de metaanálisis realizados otorgan prevalencias de un 12% siguiendo diagnósticos de DSM y realizados por encuestas de salud pasadas a población general por personal habitualmente no clínicos o cuestionarios autocumplimentados11.
Se ha estimado que mucha patología mental en menores de 18 años permanece infradiagnosticada12. Posibles razones son la falta de formación o entrenamiento adecuado que reciben los pediatras en la evaluación de los problemas mentales, el escaso tiempo para cada paciente en las consultas o el no querer reconocer el problema por el estigma que produce.
En España, igual que en los países de nuestro entorno, la prevalencia de trastornos mentales infantojuveniles se sitúa también en torno al 20%. De ellos, entre un 4-5% presenta un trastorno mental grave13-16.
Existen pocos trabajos de prevalencia en el rango 0 a 14 años y muy pocos atienden tanto a problemas del neurodesarrollo como a problemas emocionales y conductuales, así como a las comorbilidades psiquiátricas y médicas asociadas. El objetivo de este estudio es conocer la prevalencia de PPsIJ en la población gallega que acude a consultas de pediatría de AP por cualquier motivo.
MétodosDiseño: se realizó un estudio observacional, descriptivo, transversal, de prevalencia, en 9 consultas de pediatría de AP de las provincias de A Coruña y Pontevedra, entre los meses de septiembre y noviembre del 2015, con una población total de 8.293 niños de 0-14 años.
Muestra: se calculó el tamaño muestral para estimar la prevalencia de PPsIJ suponiendo un valor aproximado del 20%1-4,12, para una seguridad del 95% y una precisión de±2,18%; se incluyó un tamaño muestral de n=1.286 niños. La muestra se reclutó en los 9 centros participantes: asumiendo un promedio de 20 consultas diarias, se incluyeron todos los niños de entre 0 a 14 años atendidos en las consultas participantes durante un número de días seleccionados aleatoriamente (de 7 a 10 días) de forma proporcional al tamaño de cupo de cada centro.
Mediciones: se realizó una entrevista y revisión de la historia clínica de cada paciente para recoger la siguiente información: edad, sexo, presencia de PPsIJ activa, edad de aparición de los síntomas, diagnóstico psiquiátrico por criterios DSM-IV-TR en los 5 ejes, presencia de comorbilidad en el eje i, presencia concomitante de una enfermedad grave o estrés asociado, y se valoró la gravedad de los síntomas según la escala de valoración de la actividad global (EEAG). Se determinó qué profesionales intervinieron en el diagnóstico y el tratamiento del proceso y qué tipo de tratamiento recibieron.
Se utilizaron para el diagnóstico de la PPsIJ detectada los criterios descritos en el manual DSM-IV-TR17. Aunque hay una nueva versión, el DSM-V, esta ha dejado de describir la patología psiquiátrica en 5 ejes, y el determinar estos ejes parecía de gran interés para conocer en sus distintas dimensiones la patología detectada.
Los 5 ejes estudiados fueron:
- –
Eje I: diagnóstico psiquiátrico.
- –
Eje II: presencia o no de discapacidad intelectual.
- –
Eje III: presencia de enfermedad aguda o crónica relevante.
- –
Eje IV: situación de estrés relevante.
- –
Eje V: EEAG.
Puntualizar que se actualizó el obsoleto término de «retraso mental» del DSM-IV-TR al término de «retraso global del desarrollo», presente en el DSM-V en menores de 5 años, y de «discapacidad intelectual» en mayores de esta edad. También se consideró pertinente introducir el TDAH en trastornos del neurodesarrollo, aunque esta clasificación no estuviese recogida en el DSM-IV-TR.
Los diagnósticos fueron revisados por un psiquiatra infantil consultor del grupo de trabajo.
Criterios de inclusión: para ser incluidos en el estudio como PPsIJ en el momento de recogida, debían de cumplir uno de los siguientes criterios:
- –
Estar en seguimiento en ese momento por una Unidad de Salud Mental (USM), rehabilitación o neuropediatría con un diagnóstico DSM-IV-TR.
- –
Recibir tratamiento farmacológico crónico activo recogido en prescripciones del programa informático del Servicio Galego de Saúde (Ianus), que estuviese incluido en el grupo de ansiolíticos, antipsicóticos, antidepresivos, estimulantes, eutimizantes o atomoxetina.
- –
Tener un episodio registrado por su pediatra en la historia clínica de una patología que cumpliese criterios DSM-IV-TR que estuviese siendo evaluado y/o tratado en ese momento.
Criterios de exclusión:
- –
Se trataba de diagnósticos psiquiátricos sin psicopatología activa y de alta clínica.
- –
Los síntomas estaban justificados por una causa médica conocida o un déficit sensorial.
No se analizó a los pacientes que acudieron de nuevo a consulta en los días de estudio.
Análisis estadístico: se realizó un análisis descriptivo de las variables recogidas. Las variables cualitativas o categóricas se describen como valor absoluto, porcentaje e intervalo de confianza (IC) del 95%. Las variables cuantitativas mediante su valor medio±desviación típica y valor de la mediana. La asociación de variables cualitativas se estimó por medio del estadístico chi al cuadrado.
Aspectos ético-legales: se obtuvo la autorización del Comité Autonómico de Ética de la Investigación de Galicia (CAEIG) número 2015/427. Se solicitó por escrito el consentimiento informado de ambos tutores legales de los pacientes y/o menores maduros. El acceso a la historia clínica se realizó de acuerdo con la legislación vigente, garantizando la confidencialidad de la información según la Ley 15/1999.
ResultadosDe una población total de 8.293 niños, se incluyó en el estudio a un total de 1.531 consultas. De ellas se excluyó a los pacientes vistos en más de una ocasión, obteniéndose un total de 1.286 pacientes.
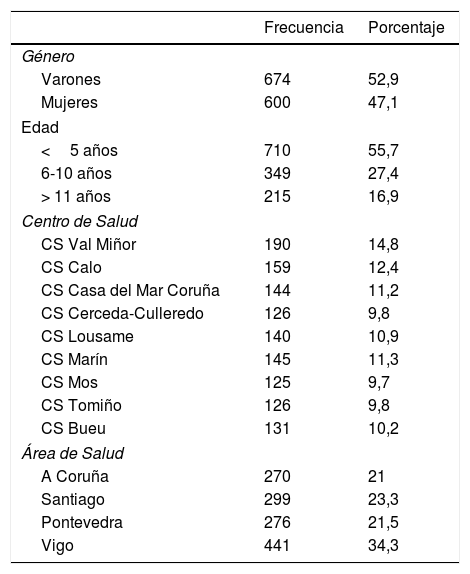
La distribución de frecuencias de la población estudiada por género, intervalo de edad, centro de salud y área de salud aparece en la tabla 1. La media de edad de la población estudiada era de 5,85±4,34 años.
Características de la población estudiada en función de género, intervalo de edad, centro de salud y área de salud
| Frecuencia | Porcentaje | |
|---|---|---|
| Género | ||
| Varones | 674 | 52,9 |
| Mujeres | 600 | 47,1 |
| Edad | ||
| <5 años | 710 | 55,7 |
| 6-10 años | 349 | 27,4 |
| > 11 años | 215 | 16,9 |
| Centro de Salud | ||
| CS Val Miñor | 190 | 14,8 |
| CS Calo | 159 | 12,4 |
| CS Casa del Mar Coruña | 144 | 11,2 |
| CS Cerceda-Culleredo | 126 | 9,8 |
| CS Lousame | 140 | 10,9 |
| CS Marín | 145 | 11,3 |
| CS Mos | 125 | 9,7 |
| CS Tomiño | 126 | 9,8 |
| CS Bueu | 131 | 10,2 |
| Área de Salud | ||
| A Coruña | 270 | 21 |
| Santiago | 299 | 23,3 |
| Pontevedra | 276 | 21,5 |
| Vigo | 441 | 34,3 |
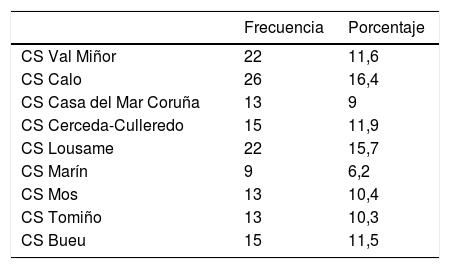
De los 1.286 pacientes, un 11,5% (IC del 95%, 9,73-13,29), que correspondían a 148 casos, presentaban PPsIJ en el momento de la consulta, 68,2% varones (V), detectándose prevalencias entre los 16,4% del CS Calo-Teo y los 6,2% del CS de Marín, siendo las diferencias entre centros de salud no significativas (p=0,185). Los datos de cada centro de salud aparecen reflejados en la tabla 2.
Por edades, entre los 0 y 5 años la prevalencia fue del 4,5% (77,4% V); entre los 6 y 10 del 18,5% (66,6% V) y entre los 11 y los 14 años del 22% (65% V).
La edad media de los casos era de 106,16±43,44 meses (8,84±3,62 años), mientras que era de 65,59±51,36 meses (5,46±4,28 años) en el resto. El tiempo de duración de los síntomas tenía una mediana de 25 meses (2,08 años).
Pasamos a mostrar los resultados del diagnóstico psiquiátrico de los casos en los 5 ejes del DSM-IV-TR.
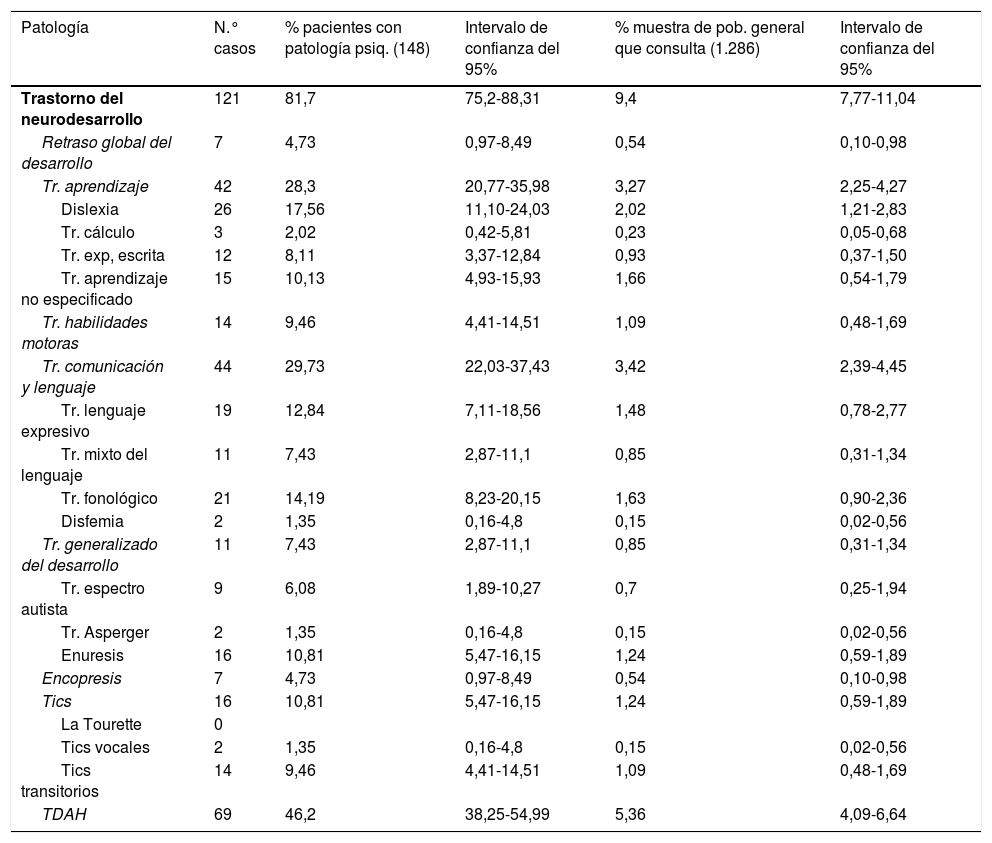
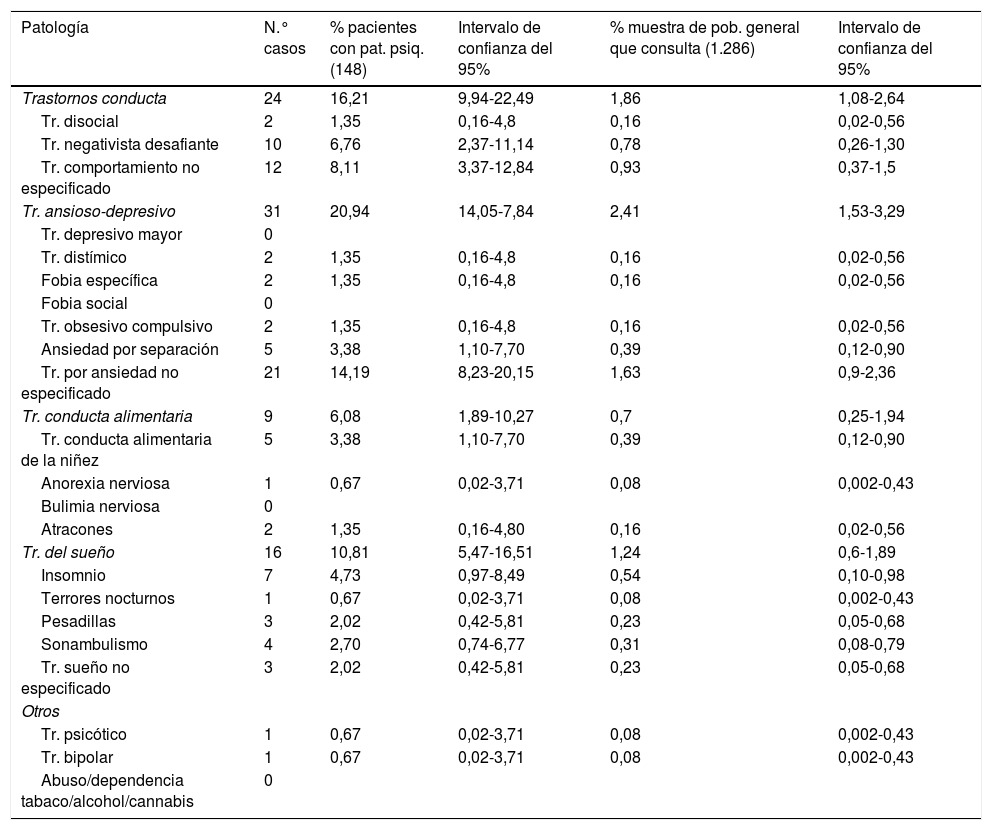
Eje I: diagnóstico psiquiátricoLos resultados de la PPsIJ encontrada quedan reflejados en las tablas 3 y 4.
Prevalencias de diagnósticos psiquiátrico en el eje I del diagnóstico psiquiátrico según DSM-IV-TR en pacientes con patología psiquiátrica y en la muestra estudiada de población general que consulta y sus respectivos intervalos de confianza del 95% (i)
| Patología | N.° casos | % pacientes con patología psiq. (148) | Intervalo de confianza del 95% | % muestra de pob. general que consulta (1.286) | Intervalo de confianza del 95% |
|---|---|---|---|---|---|
| Trastorno del neurodesarrollo | 121 | 81,7 | 75,2-88,31 | 9,4 | 7,77-11,04 |
| Retraso global del desarrollo | 7 | 4,73 | 0,97-8,49 | 0,54 | 0,10-0,98 |
| Tr. aprendizaje | 42 | 28,3 | 20,77-35,98 | 3,27 | 2,25-4,27 |
| Dislexia | 26 | 17,56 | 11,10-24,03 | 2,02 | 1,21-2,83 |
| Tr. cálculo | 3 | 2,02 | 0,42-5,81 | 0,23 | 0,05-0,68 |
| Tr. exp, escrita | 12 | 8,11 | 3,37-12,84 | 0,93 | 0,37-1,50 |
| Tr. aprendizaje no especificado | 15 | 10,13 | 4,93-15,93 | 1,66 | 0,54-1,79 |
| Tr. habilidades motoras | 14 | 9,46 | 4,41-14,51 | 1,09 | 0,48-1,69 |
| Tr. comunicación y lenguaje | 44 | 29,73 | 22,03-37,43 | 3,42 | 2,39-4,45 |
| Tr. lenguaje expresivo | 19 | 12,84 | 7,11-18,56 | 1,48 | 0,78-2,77 |
| Tr. mixto del lenguaje | 11 | 7,43 | 2,87-11,1 | 0,85 | 0,31-1,34 |
| Tr. fonológico | 21 | 14,19 | 8,23-20,15 | 1,63 | 0,90-2,36 |
| Disfemia | 2 | 1,35 | 0,16-4,8 | 0,15 | 0,02-0,56 |
| Tr. generalizado del desarrollo | 11 | 7,43 | 2,87-11,1 | 0,85 | 0,31-1,34 |
| Tr. espectro autista | 9 | 6,08 | 1,89-10,27 | 0,7 | 0,25-1,94 |
| Tr. Asperger | 2 | 1,35 | 0,16-4,8 | 0,15 | 0,02-0,56 |
| Enuresis | 16 | 10,81 | 5,47-16,15 | 1,24 | 0,59-1,89 |
| Encopresis | 7 | 4,73 | 0,97-8,49 | 0,54 | 0,10-0,98 |
| Tics | 16 | 10,81 | 5,47-16,15 | 1,24 | 0,59-1,89 |
| La Tourette | 0 | ||||
| Tics vocales | 2 | 1,35 | 0,16-4,8 | 0,15 | 0,02-0,56 |
| Tics transitorios | 14 | 9,46 | 4,41-14,51 | 1,09 | 0,48-1,69 |
| TDAH | 69 | 46,2 | 38,25-54,99 | 5,36 | 4,09-6,64 |
Prevalencias de diagnósticos psiquiátrico en el eje idel diagnóstico psiquiátrico según DSM-IV-TR en los pacientes con patología psiquiátrica y en la muestra estudiada de población general que consulta y sus respectivos intervalos de confianza del 95% (ii)
| Patología | N.° casos | % pacientes con pat. psiq. (148) | Intervalo de confianza del 95% | % muestra de pob. general que consulta (1.286) | Intervalo de confianza del 95% |
|---|---|---|---|---|---|
| Trastornos conducta | 24 | 16,21 | 9,94-22,49 | 1,86 | 1,08-2,64 |
| Tr. disocial | 2 | 1,35 | 0,16-4,8 | 0,16 | 0,02-0,56 |
| Tr. negativista desafiante | 10 | 6,76 | 2,37-11,14 | 0,78 | 0,26-1,30 |
| Tr. comportamiento no especificado | 12 | 8,11 | 3,37-12,84 | 0,93 | 0,37-1,5 |
| Tr. ansioso-depresivo | 31 | 20,94 | 14,05-7,84 | 2,41 | 1,53-3,29 |
| Tr. depresivo mayor | 0 | ||||
| Tr. distímico | 2 | 1,35 | 0,16-4,8 | 0,16 | 0,02-0,56 |
| Fobia específica | 2 | 1,35 | 0,16-4,8 | 0,16 | 0,02-0,56 |
| Fobia social | 0 | ||||
| Tr. obsesivo compulsivo | 2 | 1,35 | 0,16-4,8 | 0,16 | 0,02-0,56 |
| Ansiedad por separación | 5 | 3,38 | 1,10-7,70 | 0,39 | 0,12-0,90 |
| Tr. por ansiedad no especificado | 21 | 14,19 | 8,23-20,15 | 1,63 | 0,9-2,36 |
| Tr. conducta alimentaria | 9 | 6,08 | 1,89-10,27 | 0,7 | 0,25-1,94 |
| Tr. conducta alimentaria de la niñez | 5 | 3,38 | 1,10-7,70 | 0,39 | 0,12-0,90 |
| Anorexia nerviosa | 1 | 0,67 | 0,02-3,71 | 0,08 | 0,002-0,43 |
| Bulimia nerviosa | 0 | ||||
| Atracones | 2 | 1,35 | 0,16-4,80 | 0,16 | 0,02-0,56 |
| Tr. del sueño | 16 | 10,81 | 5,47-16,51 | 1,24 | 0,6-1,89 |
| Insomnio | 7 | 4,73 | 0,97-8,49 | 0,54 | 0,10-0,98 |
| Terrores nocturnos | 1 | 0,67 | 0,02-3,71 | 0,08 | 0,002-0,43 |
| Pesadillas | 3 | 2,02 | 0,42-5,81 | 0,23 | 0,05-0,68 |
| Sonambulismo | 4 | 2,70 | 0,74-6,77 | 0,31 | 0,08-0,79 |
| Tr. sueño no especificado | 3 | 2,02 | 0,42-5,81 | 0,23 | 0,05-0,68 |
| Otros | |||||
| Tr. psicótico | 1 | 0,67 | 0,02-3,71 | 0,08 | 0,002-0,43 |
| Tr. bipolar | 1 | 0,67 | 0,02-3,71 | 0,08 | 0,002-0,43 |
| Abuso/dependencia tabaco/alcohol/cannabis | 0 |
Las patologías más frecuentemente encontradas en los 1.286 pacientes fueron trastornos del neurodesarrollo (9,4%) y dentro de ellos los TDAH (5,36%), trastornos del lenguaje y la comunicación (3,42%) y trastornos del aprendizaje (3,26%). A continuación, los trastornos ansioso-depresivos (2,4%) y trastornos de conducta (1,87%).
De los 148 casos, el 81,7% de los diagnósticos pertenecían a trastornos del neurodesarrollo, constituyendo el TDAH el 46,2% de los mismos, los trastornos del lenguaje el 29,7% y los trastornos del aprendizaje un 28,3%. El 47,3% /(IC del 95%, 38,25-54,99) de los casos presentaban comorbilidad en el eje i (69 pacientes).
Por intervalos de edad, los casos de menores de 5 años presentaban trastornos del lenguaje en un 45,2%, seguidos en un 22,6% de retrasos globales del desarrollo y alteraciones motoras. Entre los 6 y los 10 años, la patología más frecuente, con un 53,7% era el TDAH, seguido por trastornos del aprendizaje en un 29,6% y trastornos del lenguaje en un 25,9%. En mayores de 10 años, el TDAH llegó al 62,7% de los pacientes de esta edad, seguidos de trastornos del aprendizaje y del lenguaje (25,4% cada uno). En la tabla 5 aparece reflejada la prevalencia de las distintas patologías en estos 3 intervalos de edad.
Prevalencias de diagnóstico en eje I DSM-IV-TR según rangos de edad
| Trastornos | N.° casos | 0-5 años (31) | 6-10 años (54) | > 10 años (59) |
|---|---|---|---|---|
| Tr. neurodesarrollo | 121 | 24 (77,4%) | 50 (92,6%) | 47 (79,7%) |
| Retraso global desarrollo | 7 | 7 (22,6%) | 0 | 0 |
| Tr. aprendizaje | 42 | 4 (12,9%) | 16 (29,6%) | 21 (35,6%) |
| Dislexia | 26 | 1 (3,2%) | 9 (16,7%) | 16 (27,1%) |
| Tr. cálculo | 3 | 0 | 2 (3,7%) | 1 (1,7%) |
| Tr. expresión escrita | 12 | 0 | 5 (9,3%) | 7 (11,9%) |
| Tr. aprendizaje no esp. | 15 | 3 (9,7%) | 5 (9,3%) | 7 (11,9) |
| Tr. habilidades motoras | 14 | 7 (22,6%) | 5 (9,3%) | 2 (3,4%) |
| Tr. compresión/lenguaje | 43 | 14 (45,2%) | 14 (25,9%) | 15 (25,4%) |
| Tr. lenguaje expresivo | 18 | 8 (25,8%) | 4 (7,4%) | 6 (10,2%) |
| Tr. lenguaje mixto | 11 | 3 (9,7%) | 4 (7,4%) | 4 (6,8%) |
| Tr. fonológico | 21 | 4 (12,9%) | 9 (16,7%) | 8 (13,6%) |
| Disfemia | 2 | 0 | 0 | 2 (3,4%) |
| TGD | 11 | 5 (16,1%) | 3 (5,6%) | 3 (5,1%) |
| Tr. espectro autista | 9 | 5 (16,1%) | 2 (3,7%) | 2 (3,4%) |
| Tr. Asperger | 2 | 0 | 1 (1,9%) | 1 (1,7%) |
| Enuresis | 16 | 1 (3,2%) | 12 (22,2%) | 3 (5,1%) |
| Encopresis | 7 | 1 (3,2%) | 5 (9,3%) | 1 (1,7%) |
| Tics | 16 | 0 | 7 (13%) | 9 (15,3%) |
| Tics vocales | 2 | 0 | 0 | 2 (3,4%) |
| Tics transitorios | 14 | 0 | 7 (13%) | 7 (11,9%) |
| TDAH | 69 | 3 (10%) | 29 (53,7%) | 37 (62,7%) |
| Tr. conducta | 24 | 5 (16,1%) | 7 (13%) | 12 (20,3%) |
| Tr. disocial | 2 | 0 | 1 (1,9%) | 1 (1,7%) |
| TND | 10 | 3 (9,7%) | 2 (3,7%) | 5 (8,5%) |
| Tr. comportamiento no especificado | 12 | 2 (6,5%) | 4 (7,4%) | 6 (12,2%) |
| T. ansioso depresivo | 31 | 3 (9,7%) | 12 (22,2%) | 16 (27,1%) |
| Tr. distímico | 2 | 0 | 0 | 2 (3,4%) |
| Fobia específica | 2 | 1 (3,2%) | 1 (1,9%) | 0 |
| Tr. obsesivo-compulsivo | 2 | 1 (3,2%) | 1 (1,9%) | 0 |
| Tr. ansiedad por separación | 5 | 2 (6,5%) | 1 (1,9%) | 2 (3,4%) |
| Tr. ansioso-depresivo no especificado | 21 | 0 | 9 (16,7%) | 12 (20,3%) |
| Tr. conducta alimentaria | 9 | 1 (3,2%) | 3 (5,6%) | 5 (8,5%) |
| Tr. conducta alimentaria de la niñez | 5 | 1 (3,2%) | 1 (1,9%) | 3 (5,1%) |
| Anorexia nerviosa | 1 | 0 | 0 | 1 (1,7%) |
| Atracones | 2 | 0 | 0 | 2 (3,4%) |
| Tr. conducta alimentaria no especificado | 5 | 0 | 3 (5,6%) | 2 (3,4%) |
| Trastorno sueño | 16 | 3 (9,7%) | 7 (13%) | 6 (10,2%) |
| Insomnio | 7 | 0 | 3 (5,6%) | 4 (6,8%) |
| Terrores nocturnos | 1 | 1 (3,2%) | 0 | 0 |
| Pesadillas | 3 | 0 | 3 (5,6%) | 0 |
| Sonambulismo | 4 | 1 (3,2%) | 2 (3,7%) | 1 (1,7%) |
| Alter sueño no especificado | 3 | 1 (3,2%) | 1 (1,9%) | 1 (1,7%) |
| Trastorno psicótico | 1 | 0 | 0 | 1 (1,7%) |
| Trastorno bipolar | 1 | 0 | 0 | 1 (1,7%) |
Presentaba discapacidad intelectual (DI) el 10% de los casos (13 pacientes), en un 70% de los pacientes no se había especificado el grado.
Eje III: presencia de patología crónica relevanteEl 43,2% de los casos presentaban patología crónica relevante (63 pacientes), siendo lo más frecuente asma en un 18,5% (27 pacientes), obesidad en un 11,6% (17 pacientes) y patología neurológica en un 11,3% (16 pacientes).
Eje IC: situación de estrés relevanteEl 28,8% de los casos presentaban estrés relevante (42 pacientes), siendo el estresor más frecuente el familiar (24%, 35 pacientes). En un 10% se asociaban problemas económicos y en un 8,2%, problemas sociales. Otros problemas registrados fueron la separación paterna (6 pacientes), enfermedad o muerte de un familiar (5), acoso escolar (4), abuso (3) y negligencia de cuidados (2).
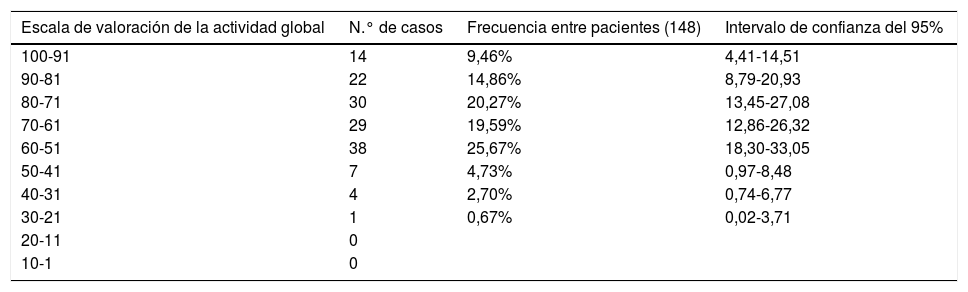
EJE V: escala de valoración de la actividad globalEl 8,3% de los pacientes presentaban síntomas graves o muy graves con cifras de la escala de valoración de la actividad global (EEAG) inferiores a 50 puntos, el 26,2% moderados (51-60), el 20% síntomas leves (61-70) y el 15% transitorios (81-90). Un 9,7% de los pacientes se encontraban asintomáticos en el momento de registro (91-100). En la tabla 6 se muestran los resultados en la EEAG.
Frecuencias según escala de valoración de la actividad global
| Escala de valoración de la actividad global | N.° de casos | Frecuencia entre pacientes (148) | Intervalo de confianza del 95% |
|---|---|---|---|
| 100-91 | 14 | 9,46% | 4,41-14,51 |
| 90-81 | 22 | 14,86% | 8,79-20,93 |
| 80-71 | 30 | 20,27% | 13,45-27,08 |
| 70-61 | 29 | 19,59% | 12,86-26,32 |
| 60-51 | 38 | 25,67% | 18,30-33,05 |
| 50-41 | 7 | 4,73% | 0,97-8,48 |
| 40-31 | 4 | 2,70% | 0,74-6,77 |
| 30-21 | 1 | 0,67% | 0,02-3,71 |
| 20-11 | 0 | ||
| 10-1 | 0 |
El problema era detectado principalmente por la familia, el pediatra y el colegio en más de un 90% de los casos.
Los pacientes estudiados fueron valorados por distintos profesionales: un 57,5% por un equipo de orientación escolar, un 42% por la USM, un 37% por un neuropediatra público, un 33,6% por un pedagogo escolar, un 27,4% por un foniatra/logopeda y un 15% por servicios de atención temprana. Un 44,59% de los pacientes (66 pacientes) recurrieron a profesionales del ámbito privado (27,4% a psicólogos, 15,5% a logopedas, 8,2% a neuropediatras y 4,8% a psiquiatras).
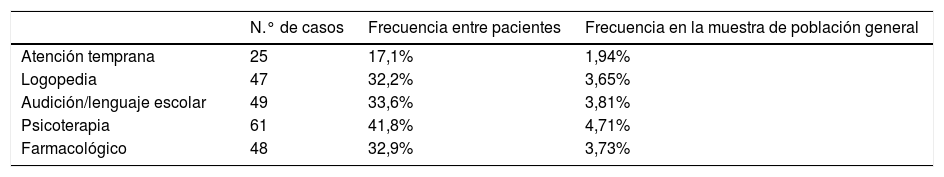
En cuanto al tratamiento queda reflejado en la tabla 7: habían recibido apoyo escolar el 33,6% de los pacientes, tratamiento psicológico el 32,9%, 32% tratamiento foniátrico/logopédico, 17,1% rehabilitador y un 32,9% tratamiento farmacológico (3,73% de la muestra de población general).
Tratamiento que recibían en el momento de recogida
| N.° de casos | Frecuencia entre pacientes | Frecuencia en la muestra de población general | |
|---|---|---|---|
| Atención temprana | 25 | 17,1% | 1,94% |
| Logopedia | 47 | 32,2% | 3,65% |
| Audición/lenguaje escolar | 49 | 33,6% | 3,81% |
| Psicoterapia | 61 | 41,8% | 4,71% |
| Farmacológico | 48 | 32,9% | 3,73% |
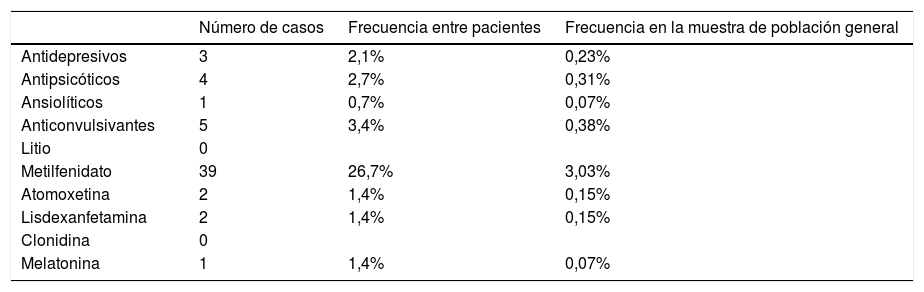
Los fármacos más empleados en el momento de recogida, como se muestra en la tabla 8, eran metilfenidato (26,7%), anticonvulsivantes (3,4%), antipsicóticos (2,7%) y antidepresivos (2,1%). En cuanto al número de fármacos, 41 pacientes recibían un fármaco, 4 pacientes 2 fármacos, un paciente 3 y otro, 4 fármacos.
Tratamiento farmacológico
| Número de casos | Frecuencia entre pacientes | Frecuencia en la muestra de población general | |
|---|---|---|---|
| Antidepresivos | 3 | 2,1% | 0,23% |
| Antipsicóticos | 4 | 2,7% | 0,31% |
| Ansiolíticos | 1 | 0,7% | 0,07% |
| Anticonvulsivantes | 5 | 3,4% | 0,38% |
| Litio | 0 | ||
| Metilfenidato | 39 | 26,7% | 3,03% |
| Atomoxetina | 2 | 1,4% | 0,15% |
| Lisdexanfetamina | 2 | 1,4% | 0,15% |
| Clonidina | 0 | ||
| Melatonina | 1 | 1,4% | 0,07% |
A diferencia de otros estudios, este trabajo estudia por primera vez en España población de 0 a 14 años y considera tanto trastornos del neurodesarrollo como trastornos emocionales y de la conducta; la entrevista es realizada por pediatras de AP con el apoyo de psiquiatras consultores y se revisa la historia clínica informatizada en que se refleja la actuación de otros profesionales sanitarios.
Aunque hay variabilidad en la detección de PPsIJ entre los centros, esta no es significativa, por lo que existe homogeneidad en la detección de patología en la muestra. El tiempo de duración de los síntomas tiene una mediana de 25 meses, lo que da una idea de la cronicidad de los cuadros y la alta discapacidad que generan. Como señalan la mayoría de los estudios18, en este estudio la PPsIJ también es más prevalente en varones.
La elevada comorbilidad de patología psiquiátrica, que llega a un 47%, aparece en la mayor parte de la bibliografía y esta vulnerabilidad es uno de los aspectos que otorga gravedad y mayor discapacidad a estas enfermedades. Así, sobre el TDAH, que es la «patología de la inmadurez en las funciones ejecutivas», aparecen con frecuencia trastornos ansioso-depresivos y trastornos de conducta, pero además, al ser una patología de la inmadurez en el neurodesarrollo, es frecuente asociar trastornos del aprendizaje lector, tics, enuresis, retrasos del lenguaje, del desarrollo motor, etc. Son reconfortantes los trabajos que demuestran que un tratamiento adecuado y precoz en la infancia puede prevenir comorbilidad posterior19-21.
La prevalencia total de TDAH es del 5,36% en este estudio. Sin embargo, en el intervalo de 6 a 10 asciende a un 8,3% y en el de 11 a 14 llega a un 17,2%. Partiendo de una prevalencia comunitaria media del TDAH de entre un 5 y un 8%19, los niños con TDAH son más demandantes de atención pediátrica22, bien por aspectos psicofarmacológicos, conductuales, emocionales o por accidentabilidad.
En cuanto a la patología en niños menores de 5 años, destaca la presencia de trastornos del lenguaje en el 45% de los pacientes, que puede ser un indicador precoz de trastornos de espectro autista o trastornos específicos del lenguaje cuyo pronóstico depende de una intervención precoz23. Hay muy pocos estudios en nuestro entorno en este rango etario.
Reciben tratamiento farmacológico un 32,9% de los casos, el 3,73% de la muestra de población general, fundamentalmente a expensas de metilfenidato. En este estudio se observa que es infrecuente el uso de medicaciones como antidepresivos o ansiolíticos, que los médicos de familia manejan habitualmente en adultos, pero el pediatra no suele utilizar en niños. Probablemente sean necesarios más conocimientos y habilidades en el manejo de estos fármacos.
A diferencia otros países, en España se dispone de pediatría de AP de acceso público y gratuito, que vigila el desarrollo y la conducta de los niños y las USM, neuropediatras y servicios de atención temprana públicos. Sin embargo, el hecho de que el 44% de los pacientes gallegos de esta muestra tengan que acudir a servicios privados es un indicador de que los medios públicos disponibles para estas patologías pueden ser insuficientes.
Es llamativo que en Galicia hay menos de 3 psiquiatras infantiles por cada 100.000 menores, lo cual sitúa a nuestra comunidad entre las 3 comunidades españolas que menos invierte en este campo; la ratio supera 3 en el caso de los psicólogos infantiles, pero resulta escasa igualmente. Además, Galicia se encuentra entre las 7 comunidades que no cuentan con Hospitales de Día de psiquiatría infantil y juvenil. La ratio óptima asistencial se sitúa en 14,38 psiquiatras por cada 100.000 menores24.
Limitaciones de nuestro estudio son que la muestra representa el corredor atlántico de Galicia y no toda la comunidad, puesto que las áreas implicadas han sido Coruña, Santiago, Pontevedra y Vigo. Además, metodológicamente el cálculo del tamaño muestral del estudio estaba orientado a encontrar prevalencia de PPsIJ general, más que cifras de cada patología en concreto, por lo que para profundizar en la prevalencia de cada enfermedad por separado sería necesario realizar estudios con tamaños muestrales dirigidos específicamente a cada una.
ConclusionesA lo largo de los años ha habido un cambio en el motivo de las consultas de pediatría de AP. Actualmente, la gravedad de la patología infecciosa ha bajado gracias a la progresiva incorporación de nuevas pautas vacunales y, en cambio, la demanda por PPsIJ aumenta por parte de familias, colegios y sociedad. Estas patologías tienen un gran impacto sobre el crecimiento y el desarrollo personal del niño y adolescente, sobre el rendimiento escolar y las relaciones familiares e interpersonales. Si se cronifican en la edad adulta, pueden conllevar el desarrollo de problemas económicos, sociales y de incapacidad futura: deberían ser uno de nuestros próximos objetivos de prevención.
La prevalencia obtenida en este estudio de PPsIJ en población demandante en consultas de pediatría de AP en Galicia es del 11,5% (IC del 95%, 9,73-13,29). Las patologías más frecuentemente encontradas en la población estudiada fueron trastornos del neurodesarrollo, dentro de los cuales el TDAH, los trastornos del lenguaje y los trastornos del aprendizaje constituyen la mayor parte. Frecuentes son también los trastornos ansioso-depresivos y trastornos de la conducta.
Son patologías crónicas con un tiempo de duración de los síntomas de más de 2 años, que ocupan gran cantidad de tiempo en la consulta, múltiples derivaciones a distintos especialistas y valoraciones y abordajes complejos. Todo esto debe ser integrado por el pediatra de AP, que debe orientar a los pacientes y a sus familias a soluciones eficientes y evitar que queden «en tierra de nadie».
Conflicto de interesesLos autores no tienen conflictos de interés.
A Amparo Rodríguez Lombardía (CS Casa del Mar, A Coruña), Cristina Sanchez García-Monge (CS Marín, Pontevedra), Teresa Valls Durán (CS Val Miñor, Vigo), María José Durán (psiquiatra infantil, Pontevedra), Sonia Pértega Díaz (Unidad Investigación y Docencia del Complejo Hospitalario de A Coruña).
Presentado como comunicación oral en el 67.° Congreso de la Sociedad Galega de Pediatría celebrado en Santiago de Compostela el 12 de noviembre del 2016.
Presentado como comunicación oral al 65.° Congreso de la AEP que se celebró del 1 al 3 de junio del 2017 en Santiago de Compostela. Premio a la mejor comunicación oral de la AEPap.