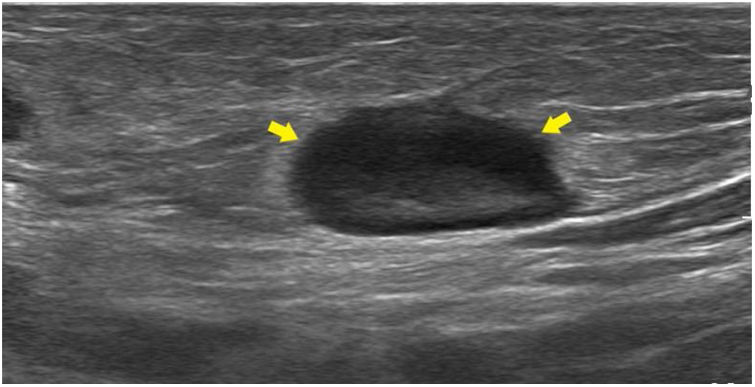
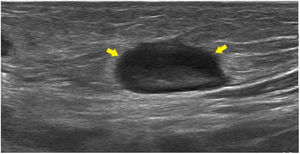
Paciente de 12 años sin antecedentes médicos de interés que acudió al servicio de Urgencias por dolor en la región inguinal derecha e impotencia funcional con cojera de 72 h de evolución tras una picadura de mosquito en la rodilla derecha. En el examen físico se observó una herida en la rodilla derecha con bordes elevados e hinchados y exudado purulento, así como un área eritematosa y caliente en la ingle derecha asociada a linfadenopatías dolorosas. La ecografía mostró la presencia de 3 ganglios reactivos en la región inguinal derecha (fig. 1). La analítica reveló un nivel de proteína C reactiva de 18mg/l y un recuento leucocitario de 9.479 células/μl (76% neutrófilos). Se obtuvieron muestras de sangre para serología y hemocultivo, y de la herida para la identificación microbiológica, y se ingresó al paciente para iniciar tratamiento por vía intravenosa con amoxicilina/ácido clavulánico (2g/200mg).
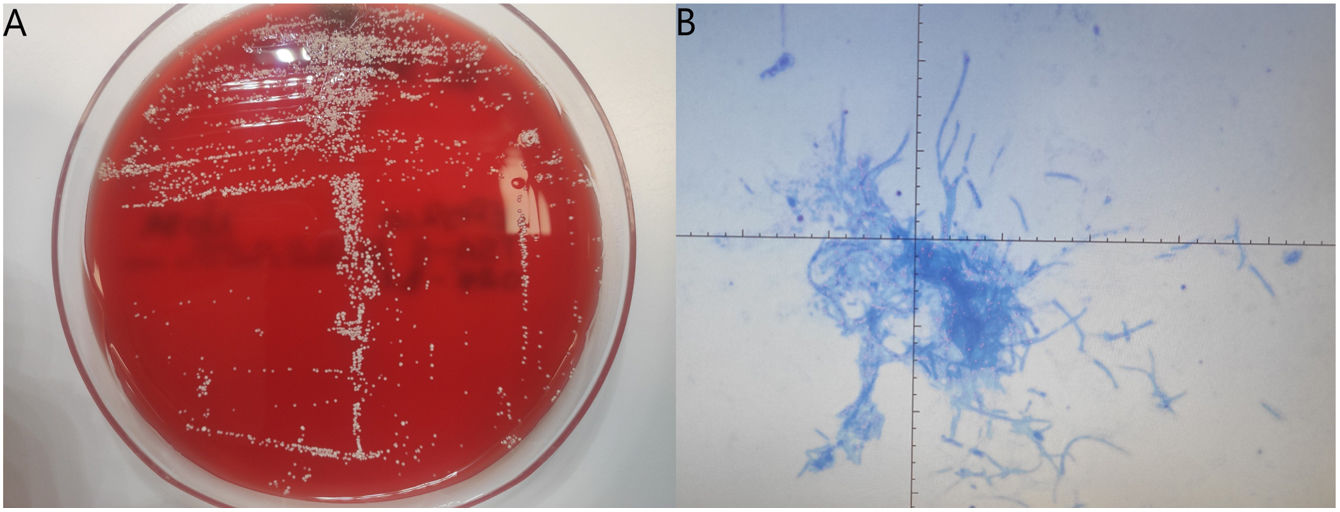
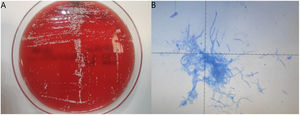
Las pruebas serológicas para la detección de brucelosis, virus de Epstein-Barr, enfermedad de Lyme, bartonelosis, fiebre Q y rickettsiosis fueron negativas. Se realizó subcultivo en agar del espécimen de la herida. La tinción Gram mostró más de 25 leucocitos/campo, pero no se visualizaron microorganismos. Tras 48 h de incubación aparecieron colonias de color blanco calcáreo, secas y rugosas en los cultivos en agar (fig. 2A), y el organismo aislado se identificó mediante espectrometría de masas MALDI-TOF como Nocardia brasiliensis (N. brasiliensis), con un valor superior a 2,00, indicativo de probabilidad alta. Con objeto de examinar la morfología del microorganismo, se realizó tinción Ziehl-Neelsen modificada, empleándose ácido clorhídrico al 0,5% para la decoloración, pero no se visualizó ningún bacilo ácido-alcohol resistente teñido de rojo o fucsia (fig. 2B), probablemente porque el método requiere ácido sulfúrico al 1%, en lugar de ácido clorhídrico, pero no se encontraba disponible. La secuenciación del gen ARNr 16S confirmó la identificación.
A) Crecimiento de colonias secas de color blanco tras 48 h de incubación a 37°C en agar TSA con 5% de sangre de carnero, identificadas posteriormente mediante espectrometría de masas MALDI-TOF y secuenciación del gen ARNr 16S. B) Tinción Ziehl-Neelsen modificada, utilizando ácido clorhídrico al 0,5% para la decoloración. Los bacilos ramificados no adquirieron una tonalidad roja o fucsia suave (bacilo parcialmente ácido-alcohol resistente) porque se requería ácido sulfúrico al 1%, pero no estaba disponible en el momento del diagnóstico.
El antibiograma se realizó con el sistema Thermo Scientific Sensititre, utilizando la placa Sensititre® NOCARDIA Susceptibility Testing Plate (Thermo Fisher Scientific, Massachusetts, Estados Unidos). Aplicando las guías de la Clinical & Laboratory Standards Institute, la cepa se consideró susceptible a la amoxicilina-ácido clavulánico, los aminoglucósidos, las tetraciclinas, el linezolid y la trimetoprima-sulfametoxazol, y resistente a la cefepima, el imipenem, la ciprofloxacina y la claritromicina. El paciente evolucionó bien, con resolución de la linfadenopatía, fue dado de alta a los 3días con trimetoprima-sulfametoxazol por vía oral a una dosis de 800mg/160mg cada 24 h durante 18 días, y completó las 3semanas de tratamiento con resultados favorables en el seguimiento a los 3 meses.
N. brasiliensis es un bacilo actinomiceto saprofítico aerobio gram positivo, parcialmente ácido-alcohol resistente, ramificado e inmóvil, que se encuentra en suelos, materia orgánica muerta y aguas, con distribución mundial. Las especies de Nocardia tienen un crecimiento relativamente lento y en algunos casos se puede tardar de una a 2semanas en obtener un cultivo viable para su correcta identificación. La inhalación se considera la ruta de transmisión predominante de la infección por Nocardia, ya que la mayoría de los casos involucran al aparato respiratorio. Otras vías posibles de transmisión son la gastrointestinal, mediante la ingestión de alimentos contaminados, o la cutánea, por inoculación directa. Entre los factores de riesgo para estas infecciones se encuentran la malignidad, la infección por VIH o el tratamiento inmunosupresor.
Las formas cutáneas pueden presentar con actinomicetoma, abscesos o con afección linfocutánea, entre otras. Otra posible presentación cutánea es la nocardiosis esporotricoide, generalmente adquirida por inoculación traumática, caracterizada por una herida ulcerativa rodeada de nódulos dolorosos satélites distribuidos a lo largo del trayecto linfático1. La inoculación cutánea también puede tener lugar a través de arañazos de gato o incluso picaduras de mosquito1,2. La explicación más plausible en casos de infección posteriores a una picadura de mosquito es que hubiera colonización previa de la piel por Nocardia debido a una herida y que la picadura de mosquito crease un portal de entrada. En otros casos, N. brasiliensis se ha descrito como el agente etiológico involucrado en abscesos cerebrales o meningitis, incluso en pacientes inmunocompetentes3,4.
El diagnóstico microbiológico es imprescindible para seleccionar correctamente el tratamiento antibiótico. En el pasado, las especies de Nocardia se identificaban mediante observación directa en el examen macroscópico o microscópico (gránulos, morfología o micelio aéreo) y métodos fenotípicos, pero este abordaje era muy lento y requería mucho trabajo. Actualmente, gracias a la introducción de técnicas que se han hecho más accesibles en los últimos años, como la secuenciación del gen ARNr 16S, la Nocardia se identifica con éxito en la mayoría de los casos. También se ha demostrado la utilidad de la espectrometría de masas MALDI-TOF para la identificación rápida de especies de Nocardia, con buenos resultados5. Además, en ausencia de sospecha clínica, la espectrometría de masas MALDI-TOF permite identificar este microorganismo fastidioso en cuestión de minutos tras su aislamiento en cultivo.
La trimetoprima-sulfametoxazol se considera el tratamiento de elección para las infecciones por Nocardia, pues la mayoría de las cepas son sensibles a este fármaco; entre las posibles alternativas se encuentran el linezolid, las cefalosporinas de tercera generación, imipenem o amikacina. La amoxicilina-ácido clavulánico también puede ser una alternativa y su efectividad se demostró en un caso pediátrico de fallo terapéutico con trimetoprima-sulfametoxazol6. De utilizarse un régimen de antibioterapia combinada, el tratamiento puede acortarse hasta una duración de 2a 6semanas, si bien tradicionalmente se recomienda la prescripción de un curso de tratamiento de 3a 6meses de duración. En ciertas situaciones de bajo riesgo, como en pacientes inmunocompetentes o casos de infección cutánea, sería razonable utilizar regímenes más cortos si la presentación clínica lo permite.