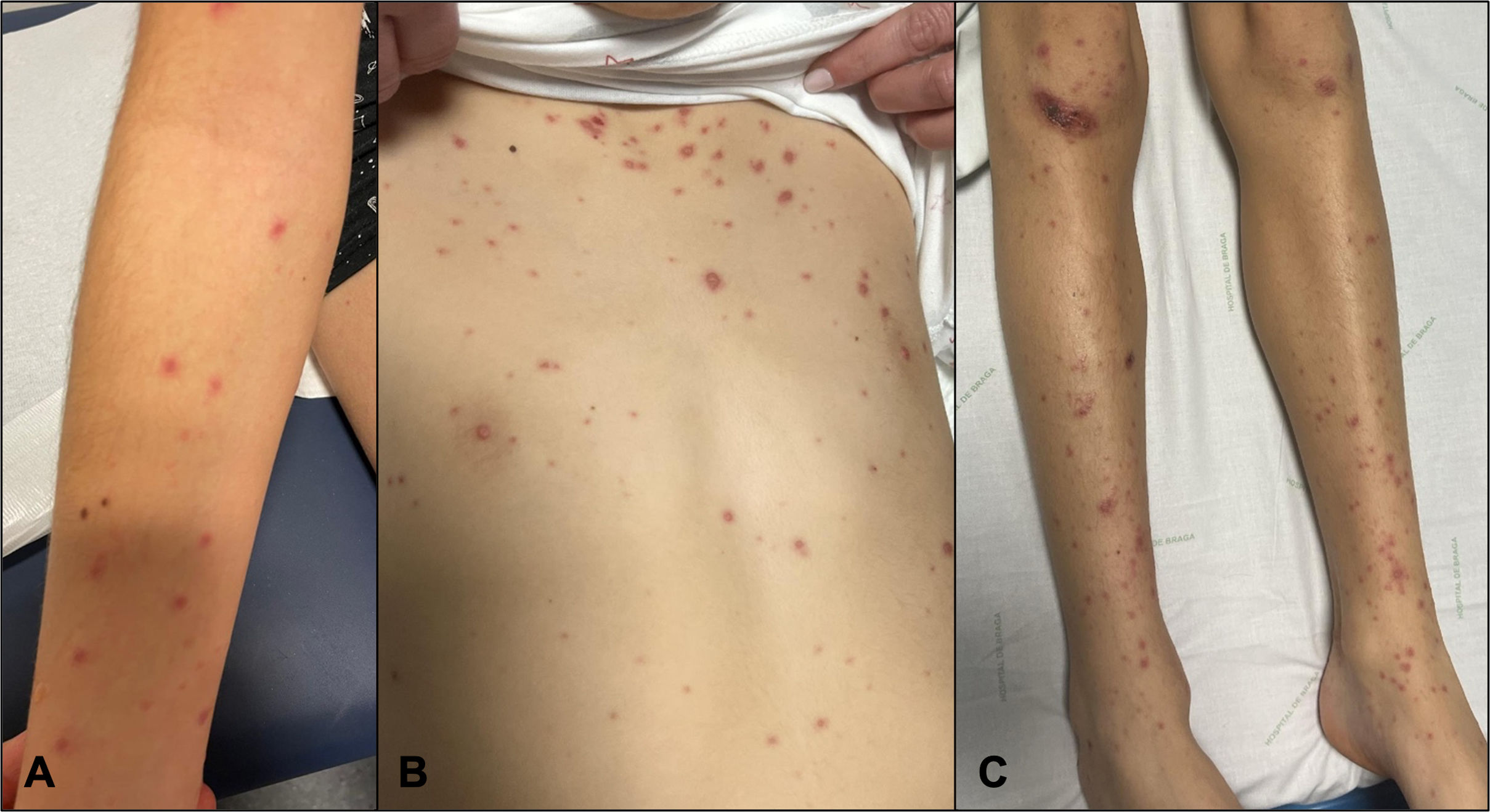
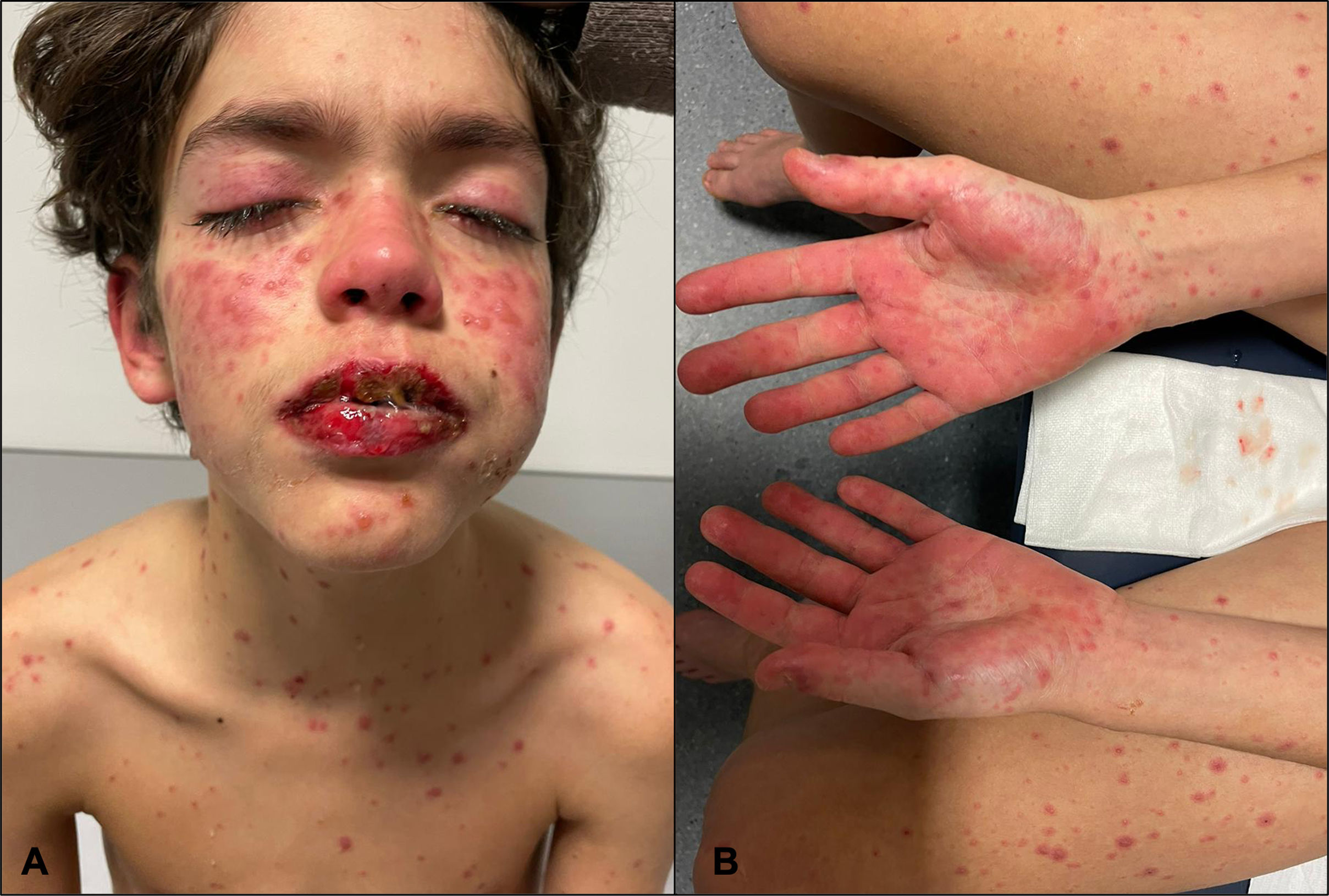
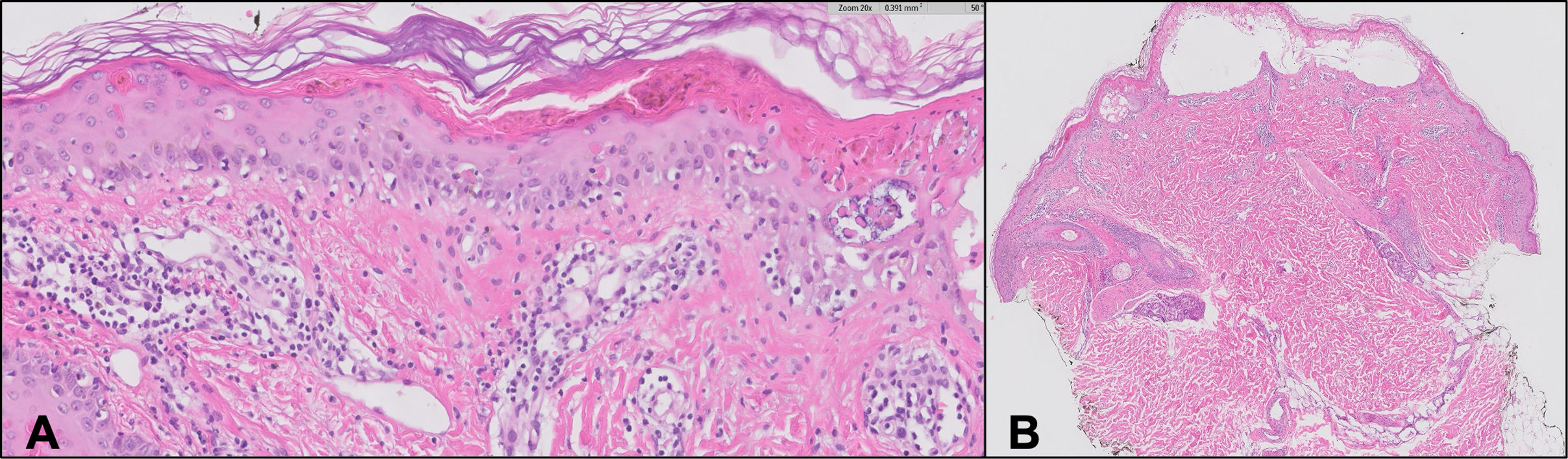
Un adolescente de 14 años presentó fiebre, conjuntivitis, odinofagia, úlceras orales, labios hinchados y erupción de 5 días de evolución. A los 2 días, una muestra nasofaríngea resultó positiva para Streptococcus grupo A, prescribiéndose amoxicilina e ibuprofeno. Al quinto día se observó empeoramiento progresivo de la erupción (fig. 1), con afectación extensa de la mucosa (fig. 2). Sin antecedentes de infección reciente o consumo de medicamento compatible con los síntomas. En este momento, surgió la sospecha de síndrome de Stevens-Johnson (SJS) o eritema multiforme mayor (EMM). El tratamiento incluyó inmunoglobulina intravenosa (1g/kg/día) durante 4 días y metilprednisolona durante 5 días, con mejoría gradual. Los hallazgos de la biopsia cutánea apoyaban el diagnóstico de SJS (fig. 3).
En este caso, la infección estreptocócica y la administración de amoxicilina y antiinflamatorios no esteroideos podría haber desencadenado el síndrome, o el paciente podría haber presentado con SJS/EMM desde el principio. La diferenciación del EMM y el SJS supone un reto (tabla 1). Ambos se caracterizan por una erupción generalizada y afectación de las membranas mucosas. No obstante, en el EMM suelen aparecer lesiones en diana características que principalmente afectan a la piel, mientras que el SJS presenta con máculas eritematosas y ampollas generalizadas que frecuentemente causan desprendimiento cutáneo y mucoso grave, con un riesgo mayor de complicaciones1–3. Además, en los pacientes con SJS suele haber 2 o más superficies mucosas afectadas y síntomas sistémicos que preceden a la clínica mucocutánea2. Es esencial tener presente estos matices para realizar un diagnóstico correcto e iniciar el tratamiento lo antes posible.
Comparación de los rasgos clínicos del eritema multiforme y el síndrome de Stevens-Johnson/necrólisis epidérmica tóxica
| Eritema multiforme mayor | Síndrome de Stevens-Johnson | |
|---|---|---|
| Lesiones cutáneas | Pápulas eritematosas que evolucionan a las típicas lesiones en diana (zona central violácea rodeada por un anillo edematoso pálido a su vez rodeado por un área eritematosa)También pueden aparecer lesiones en diana atípicasLas lesiones cutáneas suelen ser asintomáticas | Máculas eritematosas con bordes poco definidos que progresan a eritema violáceo, vesículas y bullas fláccidas, seguidas de desprendimiento cutáneoPueden aparecer lesiones en diana atípicas (con 2 anillos en lugar de 3 tres anillos característicos de las lesiones del EM) |
| Distribución de las lesiones | Cara y extremidades (lesiones acrales en superficies extensoras de extremidades) | Lesiones con inicio en cara y tóraxSuele aparecer eritema edematoso doloroso de localización palmoplantar |
| Síntomas constitucionales | Infrecuente (aunque puede ocurrir en casos con afectación mucosa significativa) | Común (malestar, fiebre, mialgia, odinofagia y conjuntivitis pueden preceder o desarrollarse al mismo tiempo que las manifestaciones mucocutáneas) |
| Afectación mucosa | Hasta el 60%Las lesiones pueden afectar la mucosa oral, la ocular y la genital | Afectación mucosa grave; más de una zona afectada en >90% de casos (principalmente mucosa bucal, oro/nasofaríngea y genital) |
| Afectación ocular | Infrecuente | Común (60-100%) |
| Formación de ampollas | Infrecuente | Común |
| Factores desencadenantes | En la mayoría de los casos, infecciones (HSV-1, Mycoplasma)Fármacos (<10%) (antiinflamatorios, sulfamidas, antiepilépticos y antibióticos)Idiopático | Con mayor frecuencia, fármacos (alopurinol, lamotrigina, antiepilépticos, sulfamidas bacteriostáticas y antiinflamatorios no esteroideos inhibidores de la ciclooxigenasa-2); el tratamiento con el fármaco causante generalmente ha comenzado de 1-2 semanas a un mes antes del inicio de los síntomasCon menor frecuencia, infecciones (Mycoplasma <30%)Idiopático (15%) |
EM: eritema multiforme; HSV-1: virus del herpes simple 1.