La utilización de medidas no farmacológicas para disminuir el dolor en la vacunación se ha estudiado extensamente en lactantes, pero hay menos estudios sobre su efectividad en niños mayores y sobre la valoración de los padres del dolor observado en los niños.
MetodologíaEstudio multicéntrico, de intervención, cuasiexperimental con grupo control. Pacientes: Lactantes de 2 y 11meses, y niños de 4años que acuden para vacunación sistemática. Ámbito: Atención primaria. Intervención durante la inmunización: Los lactantes recibieron lactancia materna. Los niños de 4años soplaron un matasuegras. El grupo control siguió la práctica habitual. Medición: escala NIPS (Escala de dolor infantil y neonatal) y duración del llanto en los lactantes. Dibujos faciales de Wong-Baker para los niños mayores y padres.
ResultadosParticiparon 125 niños (60 intervención; 65 control). Hubo una disminución significativa de la sensación de dolor en los grupos de intervención: puntuación NIPS en lactantes (3,8±1,1 frente a 5,2±0,7 [p<0,001]). Escala de Wong-Baker a los 4años (3,3±1,7 frente a 4,2±1,6 [p=0,042]). Esas mismas diferencias a favor de la intervención se observan en la valoración de los padres (3,4±1,3 frente a 4,5±1,5 [p<0,001]). La correlación de las puntuaciones de niños y padres fue altamente positiva: 0,7 (IC95%: 0,59-0,78). Sin embargo, el tiempo de duración del llanto fue mayor en el grupo intervención.
ConclusionesLa utilización de medidas distractoras consigue la disminución del dolor en los niños y la percepción del dolor de los padres disminuye, lo que aumenta la satisfacción de estos con el procedimiento.
The use of nonpharmacological measures to reduce pain during vaccination has been studied extensively in infants, but there are fewer studies on its effectiveness in older children and on the parental perception of pain in children.
MethodsWe conducted a multicentre, quasi-experimental interventional study with a control group. Patients: Infants aged 2 and 11 months and children aged 4 years that attended routine vaccination appointments. Setting: Primary care. Intervention during vaccination: infants were breastfed and 4-year-old children blew a party horn. Control: vaccination performed following routine practice. Measurement: NIPS (Neonatal Infant Pain Scale) and duration of crying in infants, Wong−Baker FACES pain rating scale in older children and parents.
ResultsThe study included 125 children (intervention: 60; control: 65). There was a significant decrease in perceived pain in the intervention groups: NIPS score in infants, 3.8±1.1 compared to 5.2±0.7 (P<.001); Wong−Baker FACES score at 4 years of 3.3±1.7 compared to 4.2±1.6 (P=.042). These same differences in support of the intervention were reflected in the parental assessments (3.4±1.3 vs 4.5±1.5; P<.001). The correlation between child and parent scores was strongly positive: 0.7 (95% CI, 0.59–0.78). However, the duration of crying was longer in the intervention group.
ConclusionsThe use of distraction techniques reduces pain in children and the pain perceived by parents in their children, thus increasing their satisfaction with the procedure.
Se denomina analgesia no farmacológica a la realización de medidas profilácticas y complementarias que tienen como objeto la reducción del dolor y no conllevan la administración de medicación. El mecanismo de acción de dichas medidas es variado. Unas producen liberación de endorfinas endógenas y otras activan ciertos sistemas de neuropéptidos que tienen como efecto final una acción potenciadora de los opioides endógenos; otras medidas tienen como objeto «distraer» el dolor1.
En la población pediátrica sana las vacunas son el procedimiento doloroso más frecuentemente aplicado. A pesar de existir en la actualidad múltiples publicaciones sobre técnicas para aliviar y evitar el dolor asociado a las vacunas, pocos profesionales han integrado en su práctica habitual estos recursos2.
Las medidas más utilizadas para disminuir el dolor en las vacunaciones han sido el amamantamiento y las medidas distractoras.
Con respecto del amamantamiento, el hecho de contener físicamente al bebé en el regazo materno, dándole calor, olor propio, protección y además un alimento dulce («su alimento»), disminuye los signos externos de sensación de dolor. Entre las posibles indicaciones de uso podrían estar tanto las clásicas pruebas del talón como las vacunaciones de los primeros meses y cualquier otro procedimiento molesto, siempre y cuando permita el amamantamiento simultáneo en el momento en el que se provoca el dolor3. Ha sido utilizado para técnicas dolorosas, como la venopunción, con resultados satisfactorios4.
En una revisión realizada por el Comité Asesor de Vacunas de la Asociación Española de Pediatría sobre el alivio del dolor y estrés al vacunar, las medidas que han mostrado eficacia en la disminución del dolor han sido el amamantamiento o soluciones azucaradas en lactantes hasta 18meses y las maniobras de distracción entre los 2 y 12años5.
Para estudiar la practicidad y eficacia de estas medidas analgésicas o distractoras en el proceso de la vacunación infantil en atención primaria se ha realizado un estudio prospectivo con grupo control. El aspecto innovador es que además de la valoración pediátrica (en menores de 2años) o del propio niño (en mayores de 2años) se incluye la valoración de los tutores en ambas situaciones.
Material y métodosEstudio de intervención, cuasiexperimental con grupo control.
Población: menores de 5años que acuden a las consultas de atención primaria para realizar la vacunación sistemática.
Criterios de inclusión: pacientes de 2meses, 11meses y 4años que acuden a los centros de salud según el Programa de Salud Infantil. Se excluyó a los que acudían sin sus tutores, patología crónica o falta de firma del consentimiento informado. (Los menores de 2años del grupo intervención tienen como criterio de inclusión adicional que sean acompañados por su madre lactante.)
Vacunas administradas, según el Calendario Infantil de la Comunidad Autónoma del País Vasco de 20196.
- •
A los 2meses y 11meses se administran la hexavalente (hepatitis B, difteria, tétanos, tosferina, poliomielitis y Haemophilus influenzae) seguida de la vacuna conjugada para el neumococo.
- •
A los 4años, la triple vírica (sarampión, rubeola y parotiditis) y varicela.
Ámbito: Atención primaria pediátrica.
Intervención: diferenciada en los menores y mayores de 2años.
- 1.
Menores de 2años (2meses y 11meses). Amamantamiento antes, durante y después de la administración de la vacuna.
- 2.
Mayores de 2años (4años). Utilización de maniobras de distracción. Se les hará soplar con un matasuegras en el momento de la administración de la vacuna.
La asignación al grupo control e intervención se ha realizado por centro de salud. En el caso de lactantes, el grupo de intervención ha incluido a los centros en los que es habitual la práctica del amamantamiento durante la inmunización, y el grupo control a los centros en los que no se tenga costumbre de realizar esa práctica.
En el caso de pacientes mayores, en el grupo control no se recomendará ninguna técnica de distracción específica, y con ellos se seguirá la práctica habitual de su centro de salud.
Instrumentos de medidaSe han utilizado dos escalas (según la edad) y se ha medido el tiempo del llanto en los lactantes menores de 2años.
- 1.
La escala NIPS (Neonatal Infant Pain Scale)7. La escala NIPS fue creada para valorar el dolor en neonatos, pero cuenta con una versión adaptada que se administra en niños en etapa preverbal. Dicha escala valora la expresión facial, el llanto, el patrón respiratorio y la posición de brazos y piernas. Su puntuación oscila de 0 (no dolor) a 6 puntos (dolor máximo). Puede utilizarse desde recién nacido hasta 1año de edad (tabla 1).
Tabla 1.Escala de valoración del dolor en neonatos y lactantes. Neonatal Infant Pain Scale (NIPS)
0 1 2 Expresión facial Habitual, relajada Temblor del mentón y mandíbula Llanto No hay llanto Gimotea, se queja Llanto intenso Posición de las pernas Piernas relajadas Piernas inquietas, pataleo Posición de los brazos Brazos relajados Movimientos de los brazos Patrón respiratorio Normal Agitado - 2.
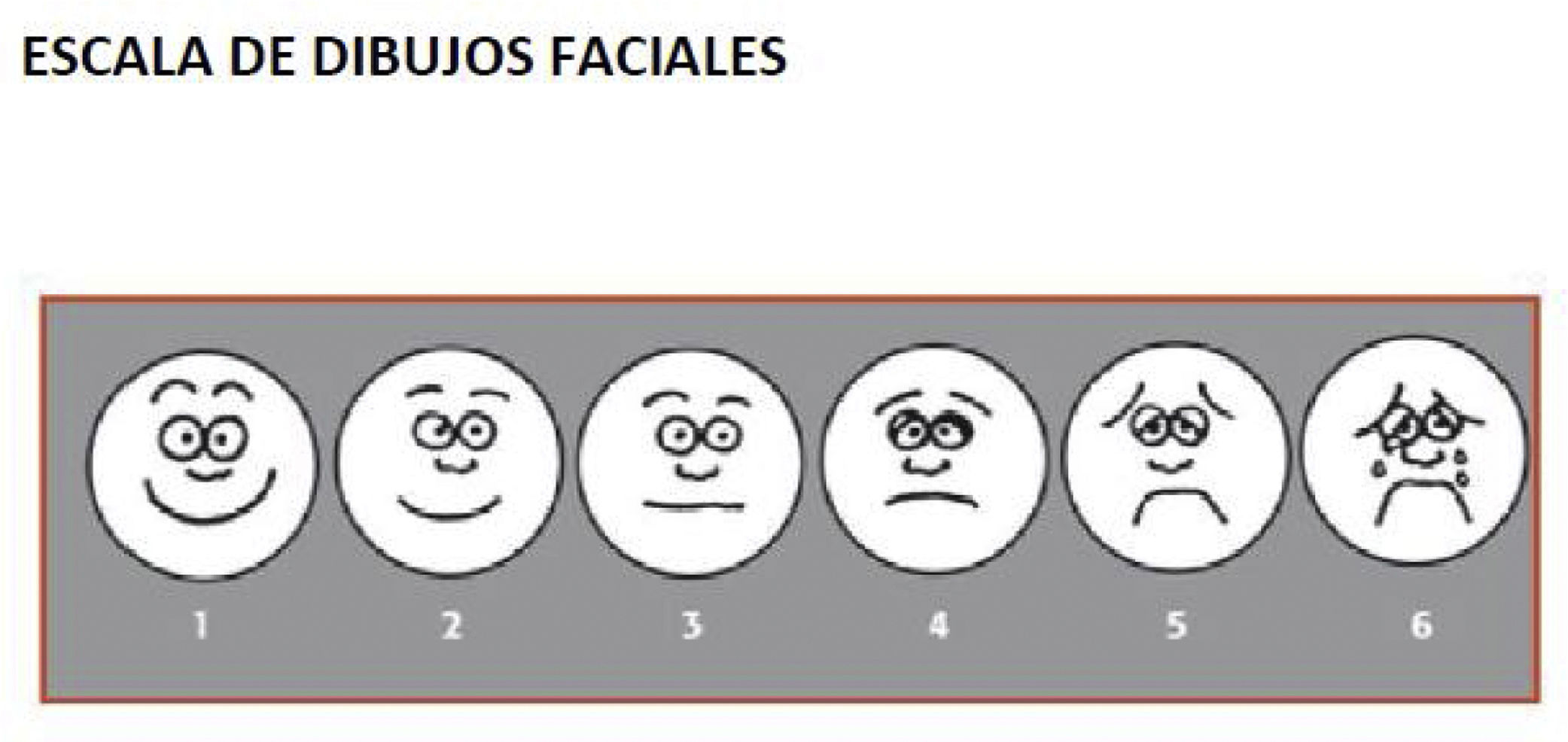
Escala de dibujos faciales: compuesta por un número determinado de rostros (de 5 a 10) según la escala, con diferentes expresiones de malestar graduadas de forma ascendente (desde rostro sin dolor, hasta un rostro llorando con mueca de mucho dolor). A cada rostro se le asigna una puntuación. Para su correcto uso se le solicita al paciente que busque la cara con la expresión que más se ajuste al dolor que padece. Los valores de esta escala son de 1-6 puntos (mínimo-máximo). La escala que se ha utilizado es la de Wong-Baker8, con 6 figuras de caras.
- 3.
Tiempo de llanto. Se ha contabilizado siguiendo la metodología del estudio de Nieto García et al.9, midiendo la duración del llanto en segundos, desde su inicio tras administrar la primera inyección hasta un periodo de silencio de 5 segundos, excluyendo en el cómputo estos 5 segundos (tiempo máximo: 3min).
La variable principal es el dolor durante la vacunación, medida de distinto modo según el grupo de edad:
- 1.
En menores de 2años se han realizado 3 valoraciones:
- a)
Dolor mediante la escala NIPS (Neonatal Infant Pain Scale).
- b)
Tiempo del llanto.
- c)
Valoración de los tutores según la escala de dibujos faciales de Wong-Baker.
- 2.
En mayores de 2años se ha utilizado una escala visual: la escala de dibujos faciales de Wong-Baker tanto para los niños, como para los tutores que acompañan al paciente.
N=30 sujetos por grupo (60 en total) proporcionarán una potencia del 80% para detectar una diferencia media de 1,5 puntos en el dolor entre los grupos intervención y control, mediante la prueba t-test de Student. Para este cálculo se asume una desviación estándar de 1,7510, y significación bilateral del 0,05. Se asegurará que ambos grupos control e intervención tengan la misma representación de pacientes <2años y >2años (50%). El cálculo se ha realizado con el software nQuery versión 7.
Análisis estadísticoLas variables categóricas se describen con frecuencias y porcentajes (%), y las diferencias entre grupos se han analizado con la prueba de chi-cuadrado. Las escalas del dolor y llanto se han descrito mediante medias y desviaciones estándar (DE) además de con medianas y primer y tercer cuartil (Q1, Q3). En el primer caso la comparación se ha realizado mediante el t-test de Student, y en el segundo caso, mediante la prueba no paramétrica de Wilcoxon. Las diferencias en el dolor se estudian para el conjunto de la muestra, y además en los dos grupos de edades por separado, para explorar un posible comportamiento diferencial entre los pacientes <2años y >2años. Además, se ha estudiado la correlación entre la valoración del dolor de los tutores frente al equipo de pediatría o del niño, en su caso. Para ello se ha representado el coeficiente de Pearson junto con su intervalo de confianza del 95% (IC 95%).
Aspectos éticosEl estudio cuenta con el informe favorable del Comité de Ética de la Investigación con Medicamentos de Euskadi (CEIm-E) en su reunión del 19/12/2018 (recogido en Acta 12/2018).
ResultadosSe ha realizado el estudio en 125 niños y niñas (60 en el grupo de intervención y 65 en el grupo control). Las características descriptivas de la muestra conjunta, y las diferencias entre los grupos intervención y control, aparecen en la tabla 2.
Características descriptivas de la muestra y diferencias entre los grupos control e intervención
| Total | Grupo intervención | Grupo control | p-valor | |
|---|---|---|---|---|
| N | 125 | 60 (48%) | 65 (52%) | |
| Edad | 0,852 | |||
| 2 meses | 44 (35,2%) | 21 (35%) | 23 (35,4%) | |
| 11 meses | 21 (16,8%) | 9 (15%) | 12 (18,5%) | |
| 4 años | 60 (48%) | 30 (50%) | 30 (46,2%) | |
| Sexo | 0,672 | |||
| Hombre | 59 (47,2%) | 30 (50%) | 29 (44,6%) | |
| Mujer | 66 (52,8%) | 30 (50%) | 36 (55,4%) |
En la valoración conjunta (tabla 3), existe una diferencia significativa entre ambos grupos (intervención y control) en la valoración por parte de pediatría (inmunizaciones de los 2meses y 11meses), así como en el dolor percibido por los niños y niñas (inmunización a los 4años). Lo mismo sucede en la valoración de los tutores (tabla 3).
Diferencias en el dolor percibido entre el grupo intervención y el grupo control. Valoración del tutor en todos los casos y del paciente (mayores de 2años) o pediatra (menores de esa edad)
| Total | v.p. | Grupo intervención | Grupo control | p-valor | |
|---|---|---|---|---|---|
| N | 125 | 60 | 65 | ||
| Puntuación tutor | 3,9 (1,5) | 10 | 3,4 (1,3) | 4,5 (1,5) | <0,001 |
| Mediana (Q1, Q3) | 4 (3-5) | 3 (2-4) | 5 (4-6) | <0,001 | |
| Puntuación paciente/pediatra | 4,2 (1,5) | 2 | 3,7 (1,5) | 4,7 (1,3) | <0,001 |
| Mediana (Q1, Q3) | 5 (3-5) | 4 (2-5) | 5 (4-6) | <0,001 |
Los valores se muestran mediante su media y desviación estándar (DE).
N: tamaño muestral; p-valor: diferencia entre grupos; (Q1, Q3): 1.er y 3.er cuartil; v.p.: valores perdidos.
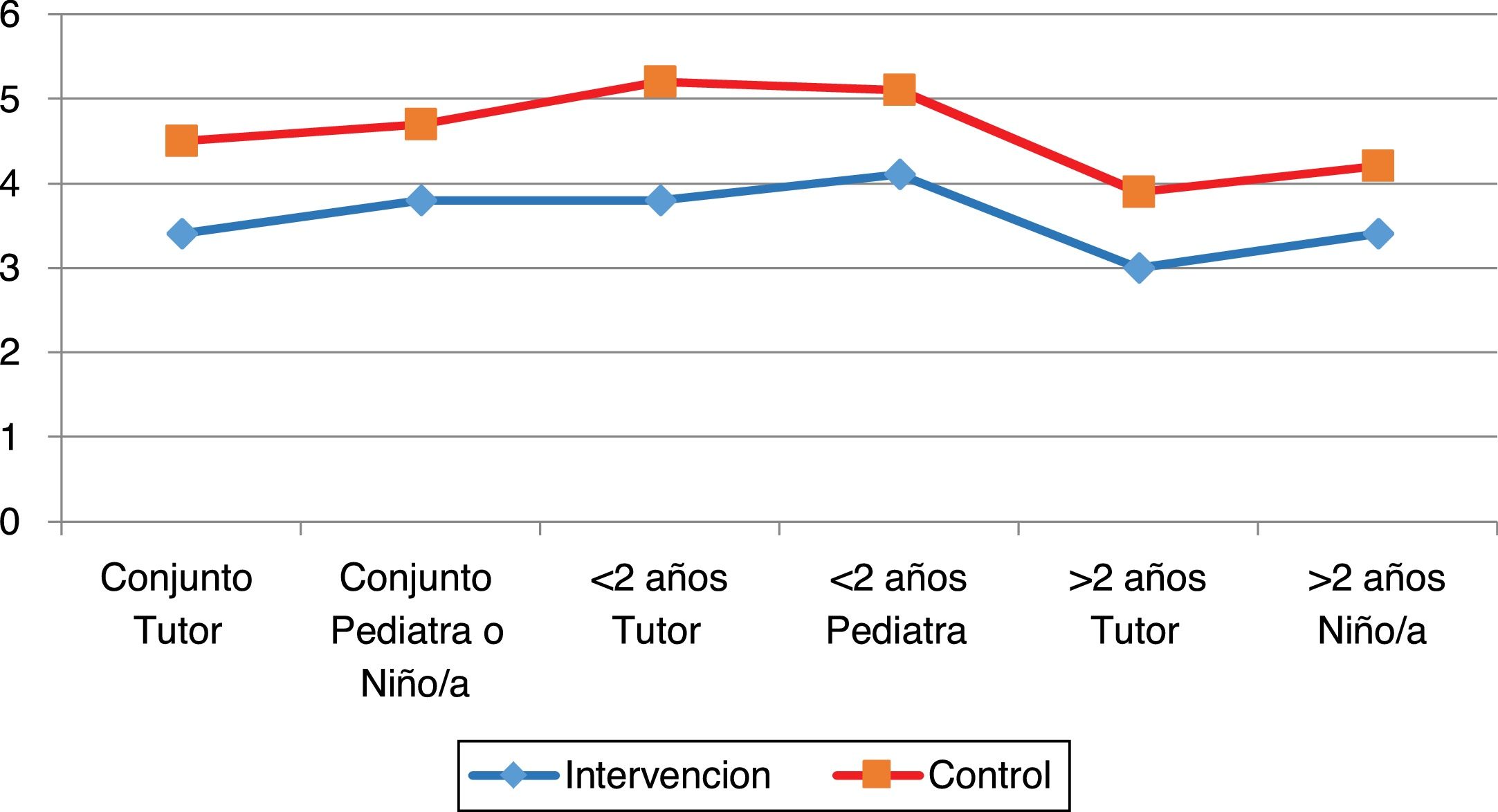
En el análisis diferenciado por grupos de edad en menores de 2años (tabla 4) o mayores de esa edad (tabla 5) también existen diferencias significativas. El único dato discordante es que la duración del llanto en menores de 2años es mayor en el grupo intervención que en el grupo control (tabla 4) figura 1.
Diferencias en el dolor percibido entre el grupo intervención y el grupo control y en la duración del llanto en menores de 2años (2-11meses)
| Total | v.p. | Grupo intervención | Grupo control | p-valor | |
|---|---|---|---|---|---|
| N | 65 | 30 (46,2%) | 35 (53,8%) | ||
| Puntuación tutor | 4,4 (1,2) | 10 | 3,8 (1,1) | 5,2 (0,7) | <0,001 |
| Mediana (Q1, Q3) | 5 (4-5) | 4 (3-4) | 5 (5-6) | <0,001 | |
| Puntuación paciente/pediatra | 4,7 (1,2) | 0 | 4,1 (1,3) | 5,1(0,8) | <0,001 |
| Mediana (Q1, Q3) | 5 (4-5) | 4,5 (4-5) | 5 (4-6) | 0,001 | |
| Llanto | 77,8 (55,9) | 5 | 89,4 (55,6) | 67 (54,8) | 0,122 |
| Mediana (Q1, Q3) | 58 (40-102,5) | 80 (48-121) | 45 (40-62,5) | 0,034 |
Los valores se muestran mediante su media y desviación estándar (DE).
N: tamaño muestral; p-valor: diferencia entre grupos; (Q1, Q3): 1.er y 3.er cuartil; v.p.: valores perdidos.
Diferencias en el dolor percibido entre el grupo intervención y el grupo control y en mayores de 2años (4años)
| Total | v.p. | Grupo intervención | Grupo control | p-valor | |
|---|---|---|---|---|---|
| N | 60 | 30 (50%) | 30 (50%) | ||
| Puntuación tutor | 3,5 (1,6) | 0 | 3 (1,4) | 3,9 (1,7) | 0,018 |
| Mediana (Q1, Q3) | 3 (2-5) | 3 (2-4) | 4,5 (3-5) | 0,017 | |
| Puntuación paciente | 3,7 (1,7) | 2 | 3,3 (1,7) | 4,2 (1,6) | 0,042 |
| Mediana (Q1, Q3) | 4 (2-5) | 3 (2-4,8) | 4,5 (3-6) | 0,044 |
Los valores se muestran mediante su media y desviación estándar (DE).
N: tamaño muestral; p-valor: diferencia entre grupos; (Q1, Q3): 1.er y 3.er cuartil; v.p.: valores perdidos.
En la figura 2 podemos observar que analizando cualquiera de los parámetros, tanto globales como diferenciados por edad u observador, existe una diferencia entre los grupos control e intervención.
Por último, se han analizado las correlaciones entre la puntuación de la familia frente a la del paciente o pediatra. En la tabla 6 se muestran las correlaciones con su correspondiente IC 95%. Existe correlación entre la puntuación de la familia con respecto a la puntuación que ofrecen el equipo de pediatría (en menores de 2años) o el propio niño (en mayores de 2años).
Correlación entre la puntuación de los tutores con respecto a la realizada por pediatría (en menores de 2años) o el propio niño o niña (en mayores de 2años)
| Grupo analizado | Correlación (IC 95%) |
|---|---|
| Conjunto de la muestra | 0,7 (0,59-0,78) |
| Menores de 2años | 0,67 (0,51-0,80) |
| Mayores de 2años | 0,66 (0,49-0,79) |
IC 95%: intervalo de confianza del 95%.
Los factores que se han analizado, en diversos trabajos, en relación con el dolor producido en la vacunación infantil han sido el número de vacunas que se administran y el orden de las mismas. Las escalas utilizadas también han sido diferentes, según la edad. Estos dos puntos y un análisis de los resultados serán abordados en la discusión.
En la respuesta al dolor de la vacunación el número de vacunas administradas influye en la eficacia de las medidas de intervención para disminuir el dolor en la vacunación. En un estudio realizado en Valencia, en niños de 2, 4 y 6meses, comparaban tres medidas analgésicas: succión no nutritiva (chupete), amamantamiento o administración de glucosa al 50%. Con el amamantamiento se producía una disminución significativa de la escala del llanto a los 2 y 6meses, pero no a los 4meses. Los autores extraen la conclusión de que el número de vacunas administradas en cada intervención tiene importancia a la hora de la reducción del dolor. Como a los 2meses se administran dos vacunas, a los 6 una y a los 4 tres, concluyen que con una y dos es efectiva la disminución del dolor con el amamantamiento, pero con tres vacunas simultáneas no se observa esa disminución del dolor9.
Debido a la variabilidad de los resultados en función del número de vacunas puestas simultáneamente, en este estudio, para que los grupos sean comparables, se ha realizado la intervención en los momentos en los que a los niños se les administran dos vacunas, según el Calendario Infantil del País Vasco 20196. A los 2 y 11meses la hexavalente y antineumocócica, y a los 4años las vacuna triple vírica y varicela. El orden de administración ha sido, en los 2 y 11meses, primero la hexavalente y después la vacuna contra el neumococo, ya que la administración en ese orden disminuye el dolor tras la inyección. Al asociarse dos vacunas en el mismo acto, se recomienda administrar en primer lugar la menos dolorosa11,12.
Para valorar el dolor en la edad infantil se dispone de diferentes métodos de evaluación: observación de la conducta o información subjetiva del paciente.
La observación de la conducta del paciente (agitación, llanto, gestos de dolor) o escalas conductuales se utilizan en los menores de 3años. Existen varias, pero todas son similares en cuanto a parámetros a valorar y a puntuación. Existe la escala FLACC/FLACC revisada. El nombre está formado por las iniciales de los 5 criterios conductuales que valora, en inglés: expresión facial, posición de las piernas, actividad general, llanto y consolabilidad13. Otra escala desarrollada en España, basada en los cambios de conducta y en algunos parámetros fisiológicos, asociados a estrés agudo, provocados por el dolor postoperatorio, se denomina Escala LLANTO14. Analiza 5 parámetros asignando a cada parámetro valores de 0 a 2, de tal modo que la puntuación total oscilará entre la mínima 0 (ausencia de dolor o no dolor) y la máxima 10 (dolor máximo posible). La puntuación permite distinguir tres niveles de dolor: leve (puntuaciones de 1 a 3), moderado (4 a 6) e intenso (7 a 10). Una escala de uso generalizado en pediatría en recién nacidos y lactantes es la escala NIPS7, que es la que se ha utilizado. La escala NIPS tiene 7 puntos de valoración, pero el séptimo es el relativo a la alteración del nivel de conciencia. Ese punto en un dolor agudo es interesante de valorar, pero no en el dolor producido por la vacunación ya que no se altera nunca, por lo que se ha realizado la valoración en 6 puntos.
La información subjetiva del paciente requiere que el niño tenga una edad suficiente para entender y responder. Antes de los 3años estos autoinformes no son fiables; entre 3 y 7años se utilizan las escalas de dibujos faciales; y partir de los 7años, las escalas numéricas y la analógica visual15. Para utilizar las escalas numéricas es necesario que se sepa contar y conocer el significado de los números, lo que suele ocurrir a partir de los 7-8años. La escala analógica visual está compuesta por el dibujo de una línea continua con los extremos marcados por 2 líneas verticales que indican la experiencia dolorosa. El paciente indica sobre la línea continua la intensidad de su sensación dolorosa en relación con los extremos de esta, y también se utiliza a partir de los 7años. Dado que la intervención se realizó a los 4años, en los pacientes mayores se utilizó la escala de dibujos faciales de Wong-Baker8. Para mayor facilidad de análisis se han utilizado esas mismas escalas para que los tutores valoraran el dolor que observaban en los niños.
En cuanto a la eficacia de la utilización de la lactancia materna en la vacunación infantil, ha sido refrendada en la literatura médica10,16. En el presente estudio, el parámetro en el que no se ha visto eficacia ha sido el tiempo del llanto. Un parámetro menos sujeto a valoraciones, pero que en otras ocasiones tampoco ha obtenido resultados positivos. En el trabajo de Nieto García et al., no se encontraron diferencias significativas en este parámetro entre el grupo intervención y el grupo control9. En los pacientes mayores los métodos de distracción han obtenido resultados positivos. Existe una revisión sistemática17 y un estudio Cochrane18 que lo confirman. El sistema de distracción que se ha utilizado ha sido muy sencillo, un matasuegras con el que los niños soplaban. Hay estudios en los que utilizaban robots19 y otros en los que han utilizado dispositivos de pantalla20. El método que se ha utilizado en el presente estudio es un juego infantil clásico, sin sofisticación, y se ha tratado de evitar el teléfono móvil, porque no es aconsejable promocionar su uso desde las consultas de atención primaria, por los perjuicios que tiene en la infancia. La Academia Americana de Pediatría aconseja que los niños no tengan relación con las pantallas por debajo de los 2años de vida y, en edades posteriores, que su utilización sea controlada y adecuada21. En otras ocasiones se han utilizado, con resultados estadísticamente significativos en la disminución del dolor en la vacunación, sistemas de estimulación termomecánica tipo Buzzy22,23. Este sistema en el que se aplica frío y vibración sobre la piel previamente a la inoculación tiene en común con los métodos de distracción el hecho de que es un método no farmacológico, aunque su eficacia está en relación con las propiedades analgésicas de la metodología empleada.
La novedad en este estudio es la valoración de los tutores, por medio de una escala, que nos indica la valoración del dolor que observan en los niños y niñas durante el procedimiento de vacunación. El coeficiente de correlación puede oscilar entre −1 y +1. Valores mayores que cero indican correlación positiva. La correlación oscila entre moderada (0,4-0,6) y alta (0,7-0,9). Dado que en nuestros resultados la correlación entre la valoración de los padres y la de los niños ha oscilado entre 0,66 y 0,7, se considera que esta es moderada-alta.
FinanciaciónEste estudio ha sido financiado como proyecto Bottom UP dentro del Contrato Programa 2019, de la Delegación Territorial de Gipuzkoa del Departamento de Salud del Gobierno Vasco.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Ada Maneiro Oteiza (C. Salud Irun).
Itxaropena Jacome Querejeta (C. Salud Hondarribia).
Aitziber Luengo Etxebeste (C. Salud Irun).
María Iturria Leiza (C. Salud Hondarribia).
M. Ángeles Alonso Alonso (C. Salud Ondarreta).
María Iturria Leiza (C. Salud Hondarribia).
Petra Gómez Pérez (Centro de Salud Ordizia).
Nuria Gañan Iglesias (C. Salud Pasaia San Pedro).
María Teresa Arrospide Arrospide (C. Salud Beasain).
Maider Mateo Abad (Unidad de investigación AP-OSIs Gipuzkoa).
Los miembros del Grupo de Investigación de Atención Primaria de Gipuzkoa se presentan en el anexo.
Presentado como Comunicación oral en el 17.o Congreso Actualización en Pediatría de la Asociación Española de Pediatría de Atención Primaria. Madrid, 13-15 de febrero de 2020.