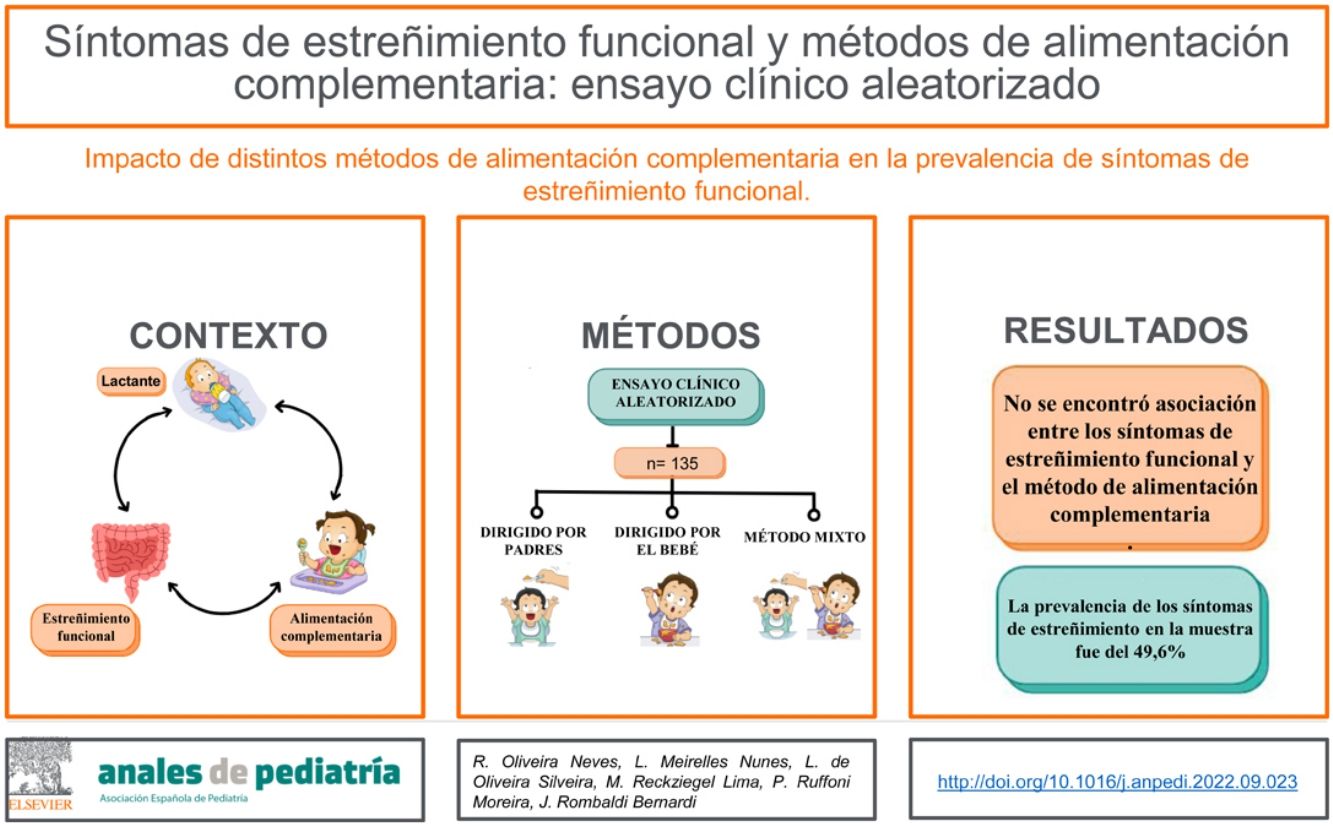
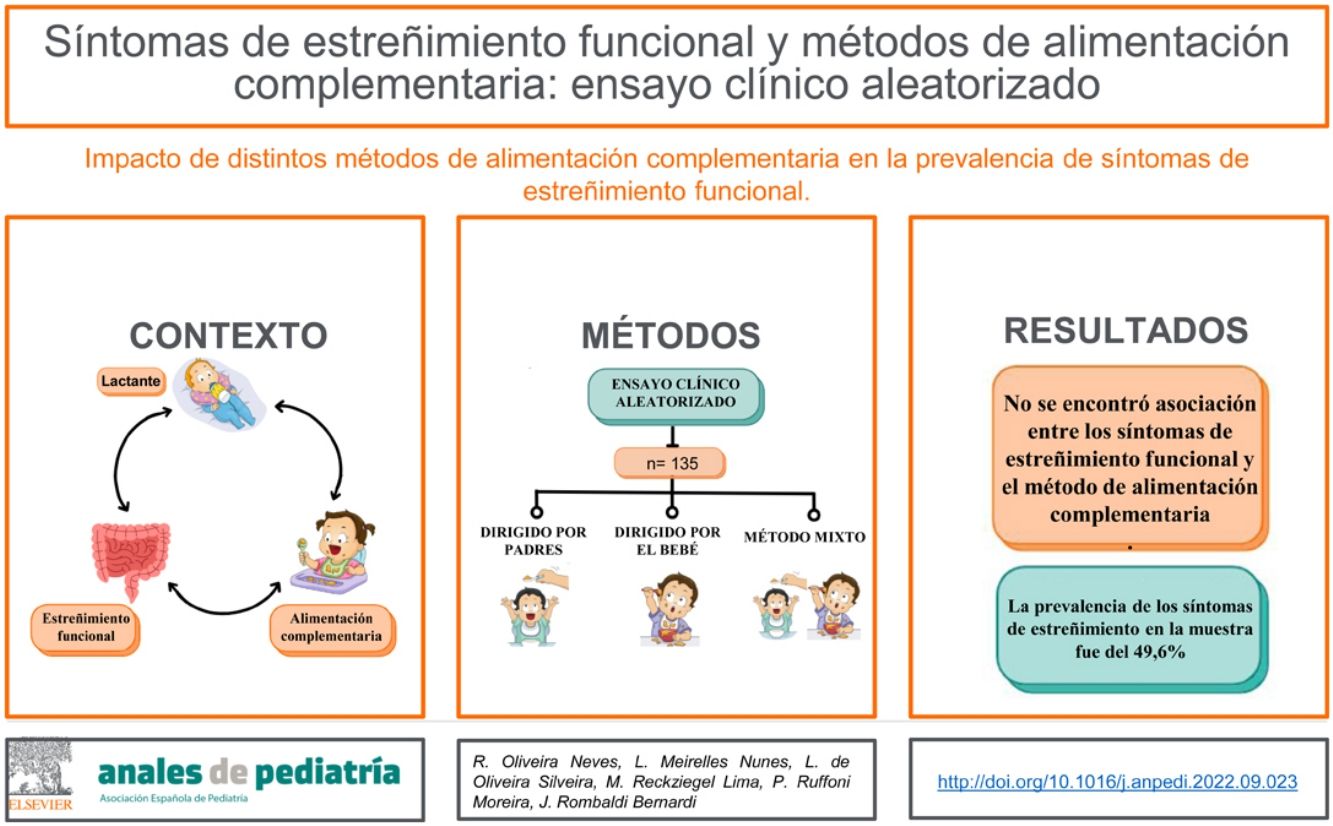
El objetivo del estudio fue investigar el impacto de diferentes métodos de alimentación complementaria en la prevalencia de síntomas de estreñimiento funcional en lactantes a los 12 meses de edad.
Materiales y métodosEnsayo clínico aleatorizado realizado en díadas madre-lactante sometidas a intervención a los 5,5 meses del nacimiento, con asignación aleatoria a uno de los tres métodos de introducción de sólidos: destete dirigido por la madre, o parent-led weaning (PLW), método Baby-Led Introduction to Solids (BLISS) dirigido por el lactante, y mixto. Los síntomas de estreñimiento se evaluaron a los 12 meses mediante un cuestionario en línea basado en los criterios diagnósticos de Roma IV y adaptado a la muestra. Los análisis se realizaron mediante la prueba χ2 y los datos se expresaron como frecuencias absolutas y porcentajes. El proyecto fue aprobado por el comité de ética del Hospital de Clínicas de Porto Alegre con el número 2019-0230.
ResultadosSe analizaron los datos de 135 lactantes, 45 asignados al método PLW, 48 al BLISS y 42 al método mixto. La prevalencia de síntomas de estreñimiento fue del 49,6% en la muestra global (n=67), siendo del 60% (n=27) en el método PLW, 47,9% (n=23) en el BLISS y 40,5% (n=17) en el mixto. No hubo asociación entre los síntomas de estreñimiento funcional y el método de introducción de la alimentación complementaria (p=0,183).
ConclusionesLa prevalencia de estreñimiento y sus síntomas fue alta en la población estudiada. La prevalencia de los síntomas de estreñimiento funcional no se asoció con el método de alimentación complementaria.
The aim of the study was to investigate the impact of different complementary feeding methods on the prevalence of functional constipation symptoms in infants at 12 months of age.
Material and methodsRandomized clinical trial in mother–infant dyads that underwent the intervention at 5.5 months post birth, randomly allocated to one of three complementary food introduction methods: PLW (parent-led weaning), baby-led introduction to solids (BLISS) and a mixed approach. The symptoms of constipation were assessed at 12 months with an online questionnaire based on the Rome IV diagnostic criteria and adapted to our sample. The data were summarised as absolute frequencies and percentages and compared by means of the χ2 test. The project was approved by the ethics committee of the Hospital de Clínicas de Porto Alegre under number 2019-0230.
ResultsWe analysed data corresponding to 135 infants, 45 allocated to PLW, 48 to BLISS and 42 to the mixed approach. The prevalence of constipation symptoms was 49.6% in the overall sample (n=67), 60% (n=27) in the PLW group, 47.9% (n=23) in the BLISS group and 40.5% (n=17) in the mixed approach group. We found no association between functional constipation symptoms and the method used to introduce complementary foods (P=.183).
ConclusionsThe prevalence of functional constipation symptoms was high in the study population. The presence of constipation symptoms was not associated with the complementary feeding approach.
El estreñimiento funcional (EF) se define como retraso o dificultad en la defecación no atribuible a otra condición médica1. Según los criterios de Roma IV, el diagnóstico de EF requiere la presencia de 2 o más de los siguientes síntomas durante un mínimo de un mes: menos de 3 deposiciones espontáneas a la semana, uno o más episodios de incontinencia fecal a la semana, retención fecal, dolor al defecar o heces duras o presencia de una masa fecal grande en el recto2.
La prevalencia de estreñimiento reportada en la literatura varía; no obstante, se estima que hasta un 30% de la población pediátrica se ve afectada por este tipo de trastornos digestivos3. El EF representa más del 90% de los casos de estreñimiento infantil4, y varios factores interactúan para prevenir o promover la expresión sintomática, tales como el tipo de nacimiento5, la lactancia materna6 o el consumo de leche de vaca7 o de fórmula infantil7.
Los factores dietéticos también desempeñan un papel importante en la fisiopatología del EF1. La introducción de sólidos es un hito importante en el establecimiento de los hábitos dietéticos saludables y la prevención de los trastornos gastrointestinales, incluyendo el estreñimiento. Las guías actuales recomiendan comenzar a introducir alimentos sólidos a los 6 meses de edad8,9. El Ministerio de Sanidad de Brasil recomienda una introducción lenta y paulatina de la alimentación complementaria, empezando con una variedad de alimentos triturados servidos con cuchara, con cambios progresivos hasta alcanzar la textura consumida por el resto de la familia10. Actualmente se han propuesto otros métodos para introducir los alimentos complementarios, como el método dirigido por el bebé (conocido como baby-led weaning, o BLW) y la introducción de sólidos dirigida por el bebé (conocido como baby-led introduction to solids, o BLISS)11. Ambos métodos recomiendan la introducción de alimentos en forma de tiras o palitos para que el niño pueda agarrarlos e introducirlos en su boca de manera autónoma bajo la supervisión de un adulto11,12.
Una revisión de los beneficios de la introducción de los sólidos dirigida por el bebé mostró que los lactantes alimentados mediante estos métodos tenían un riesgo inferior de consumir sal y azúcar entre los 25 y 36 meses de vida13 y de tener un índice de masa corporal (IMC) elevado para la edad14. No obstante, en ningún caso se evaluó la prevalencia de los síntomas de estreñimiento en lactantes alimentados con estos métodos.
El objetivo del estudio fue investigar la prevalencia de diferentes métodos de alimentación complementaria y su impacto sobre la prevalencia de síntomas de EF en lactantes a los 12 meses de edad.
Materiales y métodosDiseño de estudioEnsayo controlado de 3 brazos realizado en parejas de madre-lactante asignadas aleatoriamente a uno de los siguientes grupos: (A) destete dirigido por los padres (conocido como parent-led weaning o PLW); (B) método BLISS; (C) método mixto diseñado ex profeso para el estudio, combinando los métodos PLW y BLISS15.
Selección muestralLos participantes se reclutaron mediante redes sociales, páginas web y grupos de madres, además de la colocación de pósteres informativos en centros sanitarios. Las madres residentes en Porto Alegre o su zona metropolitana de lactantes fruto de parto único nacidos a término con peso de 2500g o superior, y que aún no habían comenzado a ofrecer sólidos, se consideraron elegibles para el estudio. Se excluyó a lactantes con cualquier tipo de restricción dietética indicada por su doctor. Los criterios de inclusión se verificaron en el momento del reclutamiento y antes de la aleatorización.
Una vez habían expresado su interés en el estudio y verificados los criterios de inclusión, se proporcionó a las candidatas consideradas elegibles un formulario informativo explicando los detalles, riesgos y beneficios del estudio. Los investigadores respondieron a sus preguntas por teléfono. Cuando las candidatas confirmaron su interés en participar, se les envió un enlace al formulario de consentimiento informado en línea mediante correo electrónico. Una vez recibido el formulario de consentimiento, los nombres de las participantes se incluían en una lista de aleatorización en 3 bloques generada por ordenador (http://www.randomization.com) por un investigador cegado. Las madres conocieron el grupo al que habían sido asignadas en el momento de la intervención.
IntervenciónCuando los lactantes alcanzaban los 5,5 meses de edad, sus madres participaban en un taller sobre la introducción de alimentos sólidos en una clínica de nutrición privada. La clínica estaba equipada con una cocina experimental en la que nutricionistas cualificados enseñaron a las madres cómo iniciar la alimentación complementaria según el grupo al que habían sido asignadas, preparando muestras de comidas en tiempo real.
Con independencia del método asignado, se indicó a las madres que alimentaran al bebé con leche materna, con lactancia exclusiva hasta los 6 meses y complementada con alimentos sólidos hasta los 2 años de edad o más. Se hizo asimismo entrega a las madres de materiales creados específicamente para el estudio, que variaron de acuerdo con el grupo al que habían sido asignadas según se describe a continuación.
En el grupo PLW, se indicó a los padres que empezaran a ofrecer sólidos desde los 6 meses, con una introducción lenta y paulatina, con el adulto alimentando al bebé con una cuchara. Se recomendó a la familia ofrecer al lactante alimentos complementarios (cereales, hortalizas, carne, legumbres, frutas o verduras) 3 veces al día, sin un horario estricto y respetando el apetito del bebé, aumentando la oferta con el paso de los meses. Se recomendaba una consistencia inicial pastosa, machando el alimento con un tenedor (a partir de los 6-8 meses en forma de papillas y purés), con una progresión gradual de manera que a los 12 meses el lactante llegara a consumir alimentos de la misma consistencia que el resto de la familia, recibiendo alimentos de distintos grupos y colores en cada comida sin machacar o triturar. Además, los alimentos debían ofrecerse por separado para que el lactante pudiera apreciar el sabor y las características de cada uno. Se recomendó evitar preparados con pocas calorías, como caldos y sopas, así como el azúcar, el café, alimentos enlatados o fritos, refrescos, snacks y otros dulces en los primeros 2 años de vida, empleando la sal con moderación10.
En el grupo BLISS, se indicó a los padres que promovieran que el lactante se alimentara independientemente, aunque siempre asistido por un adulto y durante las comidas familiares. Se recomendó que los alimentos ofrecidos a partir de los 6 meses tuvieran una consistencia firme y formas que permitieran que el lactante los agarrara con las manos y los masticara, cortándolos en formas alargadas, como tiras o palitos, para facilitar el agarre y prevenir el ahogamiento. Se indicó a los padres que no apresurasen al bebé durante la comida, permitiéndole explorar sabores y texturas, y ofreciendo 3 tipos de alimentos en cada comida: una fuente de hierro (como la carne roja), una fuente de energía y una fuente de fibra, como frutas o verduras12.
En el método mixto, que era el propuesto por nuestro grupo de investigación, se indicó a los padres que iniciaran la alimentación complementaria con el método BLISS. Se educó a los padres y se proporcionaron materiales impresos sobre cómo identificar los signos de satisfacción en el bebé. En caso de que el bebé expresara insatisfacción o no mostrara interés en los alimentos presentados con el método BLISS, se recomendó que los padres ofrecieran alimentos según el método PLW en la misma comida.
Recogida de datosTras recibirse el consentimiento informado firmado, se envió a las madres un cuestionario en línea para recoger datos sobre las características sociodemográficas de la familia (edad materna, renta familiar, nivel educativo materno) y las características del lactante (peso y talla al nacer, tipo de lactancia).
Cuando los lactantes llegaron a los 12 meses de edad, las madres recibieron otro cuestionario con preguntas sobre la duración de la lactancia materna (exclusiva y total), la suplementación con hierro, la edad al inicio de la alimentación complementaria, la adherencia al método de introducción de sólidos, marcadores de ingesta alimentaria y hábitos intestinales. La presencia de síntomas de EF se evaluó en base a los criterios Roma IV (frecuencia de deposiciones, esfuerzo durante la defecación, consistencia de las heces, dolor o llanto durante la defecación, sangre en heces, dolor abdominal y uso de laxantes) y se utilizó la escala Bristol para ilustrar la consistencia de las heces. El EF se definió como la presencia de al menos 2 de estos síntomas en el lactante.
La lactancia materna exclusiva se definió como no dar al lactante ningún sólido o líquido (incluyendo agua) aparte de leche materna, con la excepción de soluciones orales de rehidratación y gotas o jarabes de vitaminas, minerales o medicina. A los 12 meses de edad, se consideró lactancia materna que el lactante recibiera cualquier cantidad de leche materna en biberón, taza o amamantando; lactancia artificial que el lactante consumiera cualquier cantidad de fórmula de leche de vaca modificada, y consumo de leche de vaca que el lactante recibiera cualquier cantidad de leche de vaca.
La ingesta de fibra se evaluó mediante marcadores de ingesta, especialmente el consumo de verduras, hortalizas y legumbres el día previo a la cumplimentación del cuestionario, aplicando las guías Sistema de Vigilancia Alimentaria y Nutricional (SISVAN)16.
Análisis estadísticoSe creó una base de datos con el software Statistical Package for the Social Sciences (SPSS), versión 21.0, con entrada doble de datos y verificación posterior. Los datos paramétricos se resumieron mediante la media y la desviación estándar (DE) y los no paramétricos como mediana y rango intercuartílico. La prueba χ2 se utilizó para detectar diferencias de proporciones, la prueba de Kolmogorov-Smirnov para comprobar la normalidad de los datos cuantitativos y la prueba de Kruskal Wallis para comparar medianas. Se calcularon razones de prevalencia (RP) de los síntomas de EF con sus correspondientes intervalos de confianza del 95% (IC) mediante regresión de Poisson, comparando los distintos métodos de alimentación. Para todos los análisis, el nivel de significación se estableció en el 5% (p<0,05) con un intervalo de confianza del 95%.
Consideraciones éticasEl estudio fue aprobado por el Comité Ético del Hospital de Clínicas de Porto Alegre (HCPA) (código 2019-0230, CAAE: 1537018500005327) y registrado en el Registro Brasileño de Ensayos Clínicos (ReBEC) bajo el código de identificación RBR-229scm. El estudio se adhirió a las guías de bioética de acuerdo con la Resolución No. 466 del 12 de diciembre, 2012, del Consejo Nacional de Salud de Brasil17. Se puede encontrar más información sobre el ensayo aleatorizado en el protocolo de estudio publicado previamente15.
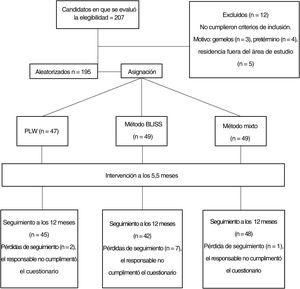
ResultadosTras el reclutamiento inicial, 207 madres expresaron interés en participar en el estudio, de las que 12 no cumplían los criterios de inclusión. Por lo tanto, 195 se consideraron elegibles y fueron asignadas aleatoriamente a los 3 métodos de introducción de la alimentación complementaria. Un total de 139 madres acudieron a la intervención, de las que 135 cumplimentaron el cuestionario correspondiente a los 12 meses de edad. La figura 1 presenta un diagrama de flujo del proceso de selección de la muestra.
Las características de la muestra se resumen en la tabla 1. En la muestra total, el nivel educativo materno en la mayoría de las familias era de 15 años o superior (76,9%). La renta familiar total era de 3 a 10 veces el salario mínimo (59,8%). El salario mínimo en Brasil es de 1212,00R$ y es la medida de ingresos más utilizada. En cuanto a las características del nacimiento, 84 lactantes (62,2%) habían nacido por cesárea y 72 (53,3%) eran de sexo femenino. El 54,1%, de los lactantes recibieron lactancia materna exclusiva hasta los 6 meses, y a los 12 meses, 101 (74,8%) continuaban recibiendo leche materna, y 55 (40,7%) recibían fórmula infantil. La edad mediana a la que se inició la introducción de alimentos sólidos fue de 180 días (180-180). A los 12 meses, la mayoría de los lactantes no consumían leche de vaca (91,9%), recibían suplementos de hierro (72,6%) y no iban a la guardería (71,1%). No se encontraron diferencias significativas en ninguna de las características analizadas según el método empleado para introducir la alimentación complementaria (p>0,05).
Características de la muestra, generales y por método de introducción de alimentación complementaria (Porto Alegre, Río Grande del Sur, Brasil)
| Muestra totalN=135 | Método PLWn=45 | Método BLISSn=48 | Método mixton=42 | p | |
|---|---|---|---|---|---|
| Nivel educativo materno [N=134] | |||||
| 1-14 años | 31 (23,1%) | 15 (34,1%) | 10 (20,8%) | 6 (14,3%) | 0,084 |
| ≥15 años | 103 (76,9%) | 29 (65,9%) | 38 (79,2%) | 36 (85,7%) | |
| Renta familiar*[N=132] | |||||
| <3×salario mínimo | 27 (20,5%) | 10 (22,2%) | 9 (19,6%) | 8 (19,5%) | 0,214 |
| 3-10×salario mínimo | 79 (59,8%) | 30 (66,7%) | 23 (50,0%) | 26 (63,4%) | |
| >10×salario mínimo | 26 (19,7%) | 5 (11,1%) | 14 (30,4%) | 7 (17,1%) | |
| Tipo de nacimiento | |||||
| Parto vaginal | 51 (37,8%) | 12 (26,7%) | 19 (39,6%) | 20 (47,6%) | 0,125 |
| Cesárea | 84 (62,2%) | 33 (73,3%) | 29 (60,4%) | 22 (52,4%) | |
| Sexo del lactante | |||||
| Femenino | 72 (53,3%) | 25 (55,6%) | 26 (54,2%) | 21 (50,0%) | 0,865 |
| Masculino | 63 (46,7%) | 20 (44,4%) | 22 (45,8%) | 21 (50,0%) | |
| Tipo de lactancia | |||||
| Lactancia materna exclusiva a los 6 meses | 73 (54,1%) | 27 (60,0%) | 24 (50,0%) | 22 (52,4%) | 0,431 |
| Lactancia materna a los 12 meses | 101 (74,8%) | 36 (80,0%) | 36 (75,0%) | 29 (69,0%) | 0,500 |
| Fórmula a los 12 meses | 55 (40,7%) | 21 (46,7%) | 17 (35,4%) | 17 (40,5%) | 0,544 |
| Edad de iniciación de AC | |||||
| Edad mediana (días) | 180 (180-180) | 180 (171-180) | 180 (180-180) | 180 (180-180) | 0,152 |
| Consumo de leche de vaca a los 12 meses | |||||
| Sí | 11 (8,1%) | 4 (8,9%) | 3 (6,3%) | 4 (9,5%) | 0,853 |
| No | 124 (91,9%) | 41 (91,1%) | 45 (93,8%) | 38 (90,5%) | |
| Suplementación con hierro a los 12 meses | |||||
| Sí | 98 (72,6%) | 33 (73,3%) | 34 (70,8%) | 31 (73,8%) | 0,943 |
| No | 37 (27,4%) | 12 (26,7%) | 14 (29,2%) | 11 (26,2%) | |
| Asistencia a la guardería a los 12 meses | |||||
| Sí | 39 (28,9%) | 18 (40,0%) | 12 (25,0%) | 9 (21,4%) | 0,123 |
| No | 96 (71,1%) | 27 (60,0%) | 36 (75,0%) | 33 (78,6%) | |
| Edad mediana al inicio (días) | 210 (180-306) | 225 (180-286) | 210 (180-333) | 180 (165-277) | 0,593 |
Pruebas estadísticas: prueba χ2 de proporciones de Pearson para variables cualitativas, prueba de Kruskal Wallis para variables cuantitativas.
AC: alimentación complementaria; BLISS, introducción a los sólidos dirigida por el bebé; PLW: destete dirigido por los padres.
* The minimum wage in Brazil is R$ 1,212.00.
La asociación entre los hábitos intestinales de los lactantes y el método de introducción de la alimentación complementaria se presenta en la tabla 2. La mitad de los lactantes (49,6%) presentaban síntomas de EF. Del total de la muestra, 117 (86,7%) hacían deposiciones a diario, y 9 (6,7%) tenían deposiciones de tipo 2 en la escala Bristol. La mayoría de los lactantes (54,1%) mostraban esfuerzo durante la defecación como mucho una vez a la semana, y 114 (84,4%) no lloraban ni mostraban dolor durante la defecación. El 85,9% nunca había utilizado laxantes, y de aquellos que sí que los habían utilizado, 8 (5,9%) los habían usado una vez y 11 (8,2%) dos o más veces. Se detectaron fisuras anales en 6 lactantes (4,4%), algo más de la mitad de la muestra (54,1%) tuvo cólicos, y en la mayoría (91,1%) no se había detectado nunca sangre en las heces. No se encontró una asociación estadísticamente significativa entre el EF (p=0,183) o los síntomas gastrointestinales relacionados con el estreñimiento y el método utilizado para introducir la alimentación complementaria.
Presencia de síntomas de estreñimiento funcional a los 12 meses de edad según los criterios Roma IV, en total y por método de introducción de la alimentación complementaria (Porto Alegre, Río Grande del Sur, Brasil)
| Muestra totalN=135 | Método PLWn=45 | Método BLISSn=48 | Método mixton=42 | p | |
|---|---|---|---|---|---|
| n (%) | |||||
| Frecuencia de deposiciones | |||||
| A diario | 117 (86,7%) | 38 (84,5%) | 43 (89,6%) | 36 (85,7%) | 0,692 |
| 3-6 a la semana | 15 (11,1%) | 5 (11,1%) | 4 (8,3%) | 6 (14,3%) | |
| ≤2 a la semana | 3 (2,2%) | 2 (4,4%) | 1 (2,1%) | 0 (0,0%) | |
| Consistencia de las deposiciones | |||||
| Tipo 2 | 9 (6,7%) | 4 (8,9%) | 4 (8,3%) | 1 (2,4%) | 0,461 |
| Esfuerzo al defecar | |||||
| Ausente | 38 (28,1%) | 8 (17,8%) | 15 (31,3%) | 15 (35,7%) | 0,404 |
| Una vez por semana o menos | 73 (54,1%) | 27 (60,0%) | 25 (52,1%) | 21 (50,0%) | |
| ≥2 veces por semana | 24 (17,8%) | 10 (22,2%) | 8 (16,7%) | 6 (14,3%) | |
| Dolor o llanto al defecar | |||||
| Ausentes | 114 (84,4%) | 37 (82,2%) | 42 (87,5%) | 35 (83,3%) | 0,936 |
| Una vez por semana o menos | 17 (12,6%) | 6 (13,3%) | 5 (10,4%) | 6 (14,3%) | |
| ≥2 veces por semana | 4 (3,0%) | 2 (4,4%) | 1 (2,1%) | 1 (2,4%) | |
| Uso de laxantes | |||||
| Nunca | 116 (85,9%) | 36 (80,0%) | 41 (85,4%) | 39 (92,9%) | 0,396 |
| Solo una vez | 8 (5,9%) | 4 (8,9%) | 2 (4,2%) | 2 (4,8%) | |
| ≥2 veces | 11 (8,2%) | 5 (11,1%) | 5 (10,4%) | 1 (2,4%) | |
| Fisura anal | |||||
| Sí | 6 (4,4%) | 2 (4,4%) | 2 (4,2%) | 2 (4,8%) | 1,000 |
| No | 129 (95,6%) | 43 (95,6%) | 46 (95,8%) | 40 (95,2%) | |
| Cólico | |||||
| Sí | 62 (45,9%) | 21 (46,7%) | 22 (45,8%) | 19 (45,2%) | 0,991 |
| No | 73 (54,1%) | 24 (53,3%) | 26 (54,2%) | 23 (54,8%) | |
| Sangre en heces | |||||
| Sí | 12 (8,9%) | 6 (13,3%) | 4 (8,3%) | 2 (4,8%) | 0,418 |
| No | 123 (91,1%) | 39 (86,7%) | 44 (91,7%) | 40 (95,2%) | |
| Estreñimiento | |||||
| Sí | 67 (49,6%) | 27 (60,0%) | 23 (47,9%) | 17 (40,5%) | 0,183 |
| No | 68 (50,4%) | 18 (40,0%) | 25 (52,1%) | 25 (59,5%) | |
Prueba estadística: χ2 de proporciones de Pearson para variables cualitativas.
BLISS: introducción a los sólidos dirigida por el bebé; PLW: destete dirigido por los padres.
La tabla 3 describe la asociación entre la presencia de síntomas de EF y distintos factores de riesgo y protectores. Las características de la familia, el nacimiento y el lactante no se asociaron significativamente con la presencia de síntomas. El RP de los síntomas de estreñimiento según el método de alimentación complementaria aplicado y con el método PLW como referencia fue 0,675 para el método mixto (IC 95%: 0,436-1,045; p=0,077) y 0,799 para el método BLISS (IC 95%: 0,546-1,167; p=0,245) (datos no mostrados).
Asociación entre factores de riesgo y protectores y la presencia de síntomas de estreñimiento en lactantes a los 12 meses de edad (Porto Alegre, Río Grande del Sur, Brasil)
| Con síntomas de estreñimiento | Sin síntomas de estreñimiento | p | |
|---|---|---|---|
| Nivel educativo materno [N=134] | |||
| 1-14 años | 15 (22,4%) | 16 (23,9%) | 1,000 |
| ≥15 años | 52 (77,6%) | 51 (76,1%) | |
| Renta familiar*[N=132] | |||
| <3×salario mínimo | 12 (18,5%) | 15 (22,4%) | 0,854 |
| 3-10×salario mínimo | 40 (61,5%) | 39 (58,2%) | |
| >10×salario mínimo | 13 (9,8%) | 13 (19,4%) | |
| Tipo de nacimiento | |||
| Parto vaginal | 24 (35,8%) | 27 (39,7%) | 0,773 |
| Cesárea | 43 (64,2%) | 41 (60,3%) | |
| Sexo del lactante | |||
| Femenino | 36 (53,7%) | 36 (52,9%) | 1,000 |
| Masculino | 31 (46,3%) | 32 (47,1%) | |
| Tipo de lactancia | |||
| Lactancia materna exclusiva a los 6 meses | 35 (52,2%) | 38 (55,9%) | 0,801 |
| Lactancia materna a los 12 meses | 47 (70,1%) | 54 (79,4%) | 0,298 |
| Fórmula a los 12 meses | 29 (43,3%) | 26 (38,2%) | 0,673 |
| Edad de iniciación de AC | |||
| Edad mediana (días) | 180 (179-180) | 180 (180-180) | 0,233 |
| Consumo de leche de vaca a los 12 meses | |||
| Sí | 6 (9,0%) | 5 (7,4%) | 0,980 |
| No | 61 (91,0%) | 63 (92,6%) | |
| Suplementación con hierro a los 12 meses | |||
| Sí | 48 (71,6%) | 50 (73,5%) | 0,958 |
| No | 19 (28,4%) | 18 (26,5%) | |
| Asistencia a la guardería a los 12 meses | |||
| Sí | 22 (32,8%) | 17 (25,0%) | 0,415 |
| No | 45 (67,2%) | 51 (75,0%) | |
| Edad mediana al inicio (días) | 210 (165-273) | 210 (180-358) | 0,416 |
Pruebas estadísticas: prueba χ2 de proporciones de Pearson para variables cualitativas, prueba de Kruskal Wallis para variables cuantitativas.
AC: alimentación complementaria.
* The minimum wage in Brazil is R$ 1,212.00.
El análisis del consumo de fibra mostró que, de los 135 lactantes en la muestra, 121 (89,6%) habían consumido hortalizas, 28 (20,7%) verduras y 115 (85,2%) legumbres el día previo a la recogida de datos. Cuando se compararon las estrategias de introducción de sólidos y el consumo de hortalizas, verduras y legumbres, no encontramos diferencias significativas entre los distintos métodos en el consumo de estos alimentos (p=0,639, p=0,7,86 y p=0,213, respectivamente) (datos no mostrados).
DiscusiónLos resultados del estudio muestran que la prevalencia de los síntomas de EF era alta en los lactantes de la muestra. No obstante, no se encontró una asociación entre el método de introducción de la alimentación complementaria y el estreñimiento o sus síntomas. La prevalencia de síntomas de EF observada en la muestra fue superior a la obtenida en un ensayo aleatorio en Brasil que encontró una prevalencia de estreñimiento del 15% en niños sometidos a una intervención sobre los hábitos alimentarios, tales como la lactancia materna y la introducción saludable de alimentos sólidos18. A diferencia de nuestro estudio, los investigadores evaluaron la presencia de EF a los 6 años de edad, lo que podría haber contribuido a las diferencias en los resultados. En niños más pequeños, como los de nuestra muestra, es más difícil medir estos síntomas con precisión. Además, podría haber un sesgo de selección, ya que la inclusión de una mayoría de madres interesadas en el tema podría haber afectado a los hallazgos y resultado en la sobreestimación de los síntomas reportados. Otra particularidad a tener en cuenta es que el cuestionario no preguntó específicamente sobre el período de tiempo en el que ocurrieron los síntomas, lo que podría haber aumentado la frecuencia de estreñimiento reportada.
Los métodos de alimentación complementaria empleados en los lactantes resultaron ser seguros en cuanto a la ingesta de micronutrientes19, además de aumentar la exposición a alimentos de origen vegetal y fuentes de proteína, contribuyendo así a mejorar la ingesta de fibra20,21. A pesar de lo publicado en la literatura, nuestro análisis del consumo de alimentos ricos en fibra no detectó ninguna diferencia significativa entre los grupos. Esto podría estar relacionado con el hecho de que los 3 grupos recibieron asesoramiento nutricional y podría explicar por qué los distintos métodos no se asociaron significativamente con la presencia de síntomas de EF.
La lactancia materna es un factor protector contra los trastornos digestivos6,7,17. Uno de los mecanismos mediante los que es probable que la lactancia materna proteja a los lactantes de las enfermedades gastrointestinales es la presencia de oligosacáridos de la leche humana (OLH), abundantes en la leche materna, ya que actúan como probióticos, nutriendo y seleccionando bacterias en el tracto digestivo22. A pesar de la alta proporción de lactantes que alimentados con leche materna en la muestra, no se encontró asociación entre los síntomas de estreñimiento y la lactancia materna, lo que podría deberse al efecto de la alimentación complementaria, ya que los alimentos sólidos habían empezado a introducirse aproximadamente 6 meses antes de la evaluación.
Al contrario que el de leche humana, el consumo de leche de vaca es un factor de riesgo de estreñimiento en lactantes. Un estudio realizado en preescolares en Brasil encontró que la probabilidad de tener estreñimiento era 15 veces mayor en los que habían consumido leche de vaca antes de los 6 meses7. En nuestra muestra, el consumo de leche de vaca a los 12 meses fue inferior en comparación con otros estudios brasileños, probablemente debido al alto nivel educativo y socioeconómico de la muestra23. Sin embargo, a pesar de la alta prevalencia de lactancia materna y el consumo infrecuente de leche de vaca, además del asesoramiento nutricional, los síntomas de estreñimiento en nuestra muestra fueron más frecuentes en comparación con el estudio realizado en preescolares en Brasil7.
Otro factor que se ha asociado con los síntomas de EF es el tipo de nacimiento. Los bebés nacidos por vía vaginal entran en contacto con una gran variedad de microorganismos a su paso por el canal de parto, mientras que los nacidos por cesárea no son expuestos a esa microbiota24. Esta diferencia en la colonización de los nacidos por cesárea podría favorecer el desarrollo de enfermedades asociadas a la disfunción del sistema inmune25. Un estudio de cohortes basado en datos del registro del Estudio de Medioambiente e Infancia de Japón (JECS) que incluyó 71.878 pares de madres y lactantes encontró un riesgo aumentado de EF a los 3 años de edad en niños nacidos por cesárea5. En nuestra muestra, más del 60% de los lactantes habían nacido por cesárea, y esta proporción elevada de cesáreas podría haber contribuido a la alta prevalencia de síntomas de EF observada en el estudio, aunque las diferencias basadas en esta variable no fueron estadísticamente significativas.
El estudio tiene varias limitaciones. Por ejemplo, la evaluación de los síntomas de estreñimiento en un solo momento o el alto nivel socioeconómico de la muestra, que limita la generalización de los resultados a la población brasileña. Es posible que el tamaño muestral fuera demasiado pequeño para obtener resultados significativos en las pruebas utilizadas para evaluar asociaciones. Además, el hecho de que las madres fueran entrevistadas por un equipo de nutricionistas y estudiantes de nutrición podría haberlas inducido a omitir problemas nutricionales. El análisis se realizó con la intención de tratar, aunque no todos los participantes siguieron el método asignado. La falta de adherencia fue más frecuente en parejas asignadas a los métodos BLISS y PLW que acabaron aplicando el método mixto. Hay más información disponible sobre la adherencia en otro estudio realizado en la misma muestra26. La baja adherencia al método BLISS podría explicar los resultados.
A pesar de todas esas limitaciones, nuestro estudio es el primer ensayo clínico aleatorizado en analizar los métodos de introducción de la alimentación complementaria en relación con la presencia de síntomas de estreñimiento en lactantes en Brasil. Además, el método mixto se desarrolló específicamente para este proyecto de investigación. El estudio de las diferencias entre los tipos de alimentación complementaria y su impacto en la salud infantil es muy relevante cuando se trata de dar autonomía a las familias para elegir el método más adecuado para ellas y para apoyar un asesoramiento y prescripciones más precisas en los servicios de nutrición.
En conclusión, se encontró una prevalencia alta de síntomas de EF en la muestra de estudio que no se asociaba a los métodos de introducción de la alimentación complementaria. Hacen falta más estudios para investigar la asociación entre el método de alimentación complementaria y los síntomas de EF en lactantes teniendo en cuenta la ingesta alimentaria y el momento en el que ocurren los síntomas.
FinanciaciónEstudio financiado por la Coordinación para el Perfeccionamiento del Personal de Educación Superior y el Consejo Nacional de Desarrollo Científico y Tecnológico de Brasil a través de becas de máster y doctorado, el presupuesto para estudiantes de doctorado y el Fondo de Incentivos a la Investigación y Eventos del Hospital de Clínicas de Porto Alegre.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.