analizar los factores pronósticos de evolución complicada de los niños con bronquiolitis aguda que requieren ingreso en cuidados intensivos pediátricos (UCIP).
Pacientes y métodose realizó un estudio observacional retrospectivo de los niños con bronquiolitis ingresados en la UCIP entre 2000 y 2006. Se realizó un estudio univariable y multivariable para analizar los factores pronósticos de aparición de complicaciones, necesidad de ventilación mecánica, mortalidad e ingreso en UCIP mayor de 15 días.
Resultadosse estudió a 110 pacientes; 72 (65,5%) tenían antecedentes personales de alto riesgo: prematuridad (39,1%), cardiopatía congénita (38,2%) y displasia broncopulmonar (16,3%). El 82,7% de los pacientes presentó complicaciones, el 26% precisó ventilación mecánica invasiva y el 3,6% murió. En un 16,4% de los pacientes el ingreso en UCIP fue mayor de 15 días. Los factores asociados a evolución complicada fueron el estado de gravedad clínico y la presencia de cardiopatía para la ventilación mecánica invasiva; el peso<5kg para las complicaciones; la cardiopatía y la necesidad de ventilación mecánica invasiva para larga duración de ingreso, y la ventilación mecánica invasiva y el antecedente de prematuridad para la mortalidad.
Conclusioneslos niños con bronquiolitis que ingresan en UCIP presentan una elevada tasa de complicaciones, precisan frecuentemente ventilación mecánica, tienen una duración de ingreso prolongada, y su mortalidad es baja. Los factores que mejor predicen el pronóstico son la gravedad de la insuficiencia respiratoria en el momento de ingreso del niño en la UCIP, la presencia de cardiopatía y el antecedente de prematuridad.
To analyse the prognostic factors for complications in children with bronchiolitis admitted to a pediatric intensive care unit (PICU).
Patients and methodA retrospective study was performed on children with bronchiolitis admitted into a PICU between 2000 and 2006. Univariate and multivariate analysis were performed to study the prognostic factors of complications, mechanical ventilation requirements, mortality and PICU stays of more than 15 days.
ResultsA total of 110 patients were studied, of whom 72 (65.5%) had high risk factors: prematurity (39.1%), cardiac disease (38.2%) and bronchopulmonary dysplasia (16.3%). A total of 82.7% of patients had complications; 26% need invasive mechanical ventilation and the mortality was 3.6%, and 16.4% stayed in PICU for more than 15 days. Factors associated with mechanical ventilation were the clinical Wood-Downes score and heart disease. A weight less than 5kg was associated with complications; heart disease and invasive mechanical ventilation were associated with a longer PICU stay; prematurity and mechanical ventilation were associated with mortality.
ConclusionsChildren with bronchiolitis admitted into the PICU had a high frequency of complications, often needed mechanical ventilation and had long stays in the PICU, but the mortality is low. The best prognostic factors on admission into the PICU were the acute respiratory insufficiency score, the presence of heart disease and were premature at birth.
La bronquiolitis es una infección respiratoria de las vías respiratorias bajas que afecta a los niños de corta edad1–3. Su agente etiológico más frecuente es el virus respiratorio sincitial (VRS)1–4. Un elevado porcentaje de lactantes padece bronquiolitis fundamentalmente durante el invierno; de ellos, un 1-5% requiere ingreso en el hospital y un 5-15%, en la unidad de cuidados intensivos pediátricos (UCIP)4–8. Las indicaciones más frecuentes de ingreso en la UCIP son la insuficiencia respiratoria y las apneas6,7,9–11.
Las opciones de tratamiento de la bronquiolitis son muy escasas12,13 y no existe suficiente evidencia científica que apoye el uso de ningún tratamiento, salvo las medidas de soporte y la ventilación mecánica13–20. En los últimos años se ha generalizado la utilización de heliox y ventilación no invasiva como tratamientos de soporte respiratorio para evitar la ventilación mecánica14,21–23.
Algunos estudios han encontrado que los factores de riesgo de progresión a bronquiolitis severa son la edad menor de 6-12 semanas de vida, la prematuridad, las cardiopatías congénitas, las enfermedades respiratorias crónicas y las inmunodeficiencias1,2,7,8,24–26. Sin embargo, pocos estudios han analizado la evolución los niños con bronquiolitis que requieren ingreso en cuidados intensivos pediátricos y los factores pronósticos de evolución complicada6,7,10,27.
El objetivo de este estudio es analizar los factores que puedan pronosticar una evolución complicada en las bronquiolitis que requieren ingreso en la UCIP.
Pacientes y métodoSe realizó un estudio observacional descriptivo y retrospectivo de 6 años de duración. Se recogieron los datos mediante revisión de las historias clínicas de los pacientes ingresados con el diagnóstico de bronquiolitis en la UCIP entre los años 2000 y 2006. Los criterios de ingreso en la UCIP fueron tener apneas muy frecuentes, duraderas o con importante repercusión en la frecuencia cardíaca y/o la saturación de oxígeno, y la insuficiencia respiratoria grave progresiva.
De cada paciente se recogieron las siguientes variables: edad, sexo, peso, antecedentes personales (prematuridad, cardiopatía, displasia broncopulmonar o inmunodeficiencia, inmunización previa con palivizumab), antecedentes familiares de atopia, fecha de ingreso, días de ingreso en UCIP, puntuación clínica de gravedad de Wood-Downes al ingreso, gasometría al ingreso, hallazgo de VRS en secreciones respiratorias al ingreso, tratamientos utilizados (broncodilatadores, corticoides inhalados e intravenosos, antibióticos, heliox, ventilación no invasiva [VNI] y ventilación mecánica invasiva [VI]), complicaciones durante el ingreso, reingreso y mortalidad.
Método estadísticoLos datos recogidos fueron analizados mediante el paquete estadístico SPSS 15.0. Se analizó la asociación entre variables categóricas con la prueba de la χ2 y la prueba exacta de Fisher para variables con distribución normal y con la U de Mann-Whitney como prueba no paramétrica. Se consideró significativo un valor de p<0,05. Posteriormente se realizó un estudio de regresión logística univariable y multivariable para estudiar los factores asociados a evolución complicada (aparición de complicaciones, necesidad de ventilación mecánica invasiva, mortalidad, duración de ingreso mayor de 15 días).
ResultadosEl 60% de los pacientes eran menores de 12 semanas y el 30%, menores de 6 semanas. El peso medio fue de 5±2 (2-11)kg. Los ingresos mostraron una estacionalidad marcada; el 70,9% se presentaron entre noviembre y febrero, con un máximo en diciembre y enero. La detección de VRS fue positiva en 62 (56,4%) casos.
Tenían antecedentes personales de alto riesgo 72 (65,5%) pacientes. El 39,1% habían sido prematuros, con edad gestacional<37 semanas (el 18,2% menores de 32 semanas y el 11,8% menores de 28 semanas), el 38,2% presentaba alguna cardiopatía congénita; el 16,4%, displasia broncopulmonar y el 2,7%, inmunodeficiencia; 16 (14,5%) niños habían recibido profilaxis con palivizumab; el 15,5% de los pacientes tenían antecedentes familiares de atopia.
La gravedad clínica al ingreso valorada por la escala de Wood-Downes modificada por Ferrés fue de 6,7±2,5 (mediana, 7) puntos. Un 40% presentaba una puntuación > 8 al ingreso en la UCIP. El pH al ingreso fue de 7,29±0,1 (7,03-7,49). La pCO2 fue > 50mmHg en el 66,2% de los casos y > 70mmHg en el 22,1%.
En cuanto al tratamiento, 64 (58,2%) pacientes recibieron adrenalina nebulizada; 83 (75,5%), salbutamol nebulizado; 1 (0,9%), salbutamol intravenoso; 43 (39,1%), corticoides inhalados y 43 (39,1%), corticoides sistémicos; 16 (14,5%) niños recibieron estimulantes del centro respiratorio (cafeína o teofilina) por pausas de apnea; 12 (10,9%) recibieron óxido nítrico y a 5 (4,5%) se los colocó en decúbito prono.
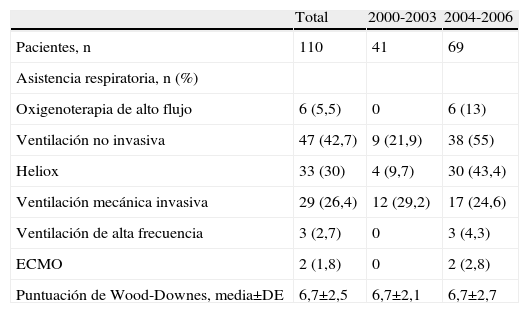
La tabla 1 recoge la asistencia respiratoria recibida. El uso de VNI y heliox aumentó a partir de 2004, sin que se observara un descenso significativo de la necesidad de ventilación invasiva. De los 47 pacientes que recibieron ventilación no invasiva, 20 (42,5%) precisaron después ventilación mecánica convencional; 50 (45,5%) niños recibieron sedoanalgesia por precisar ventilación mecánica invasiva o no invasiva y 18 (16,4%), todos con ventilación mecánica invasiva, requirieron administración de fármacos vasoactivos.
Asistencia respiratoria realizada en niños con bronquiolitis
| Total | 2000-2003 | 2004-2006 | |
| Pacientes, n | 110 | 41 | 69 |
| Asistencia respiratoria, n (%) | |||
| Oxigenoterapia de alto flujo | 6 (5,5) | 0 | 6 (13) |
| Ventilación no invasiva | 47 (42,7) | 9 (21,9) | 38 (55) |
| Heliox | 33 (30) | 4 (9,7) | 30 (43,4) |
| Ventilación mecánica invasiva | 29 (26,4) | 12 (29,2) | 17 (24,6) |
| Ventilación de alta frecuencia | 3 (2,7) | 0 | 3 (4,3) |
| ECMO | 2 (1,8) | 0 | 2 (2,8) |
| Puntuación de Wood-Downes, media±DE | 6,7±2,5 | 6,7±2,1 | 6,7±2,7 |
DE: desviación estándar; ECMO: oxigenación por membrana extracorpórea.
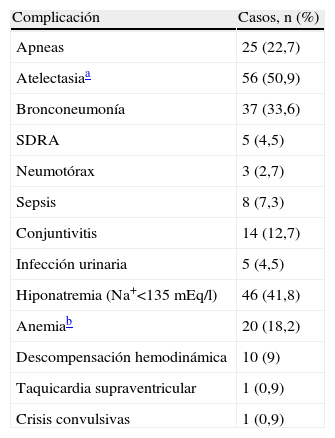
El 82,7% de los pacientes presentó complicaciones durante su ingreso (tabla 2); 4 (3,6%) fallecieron por insuficiencia cardiorrespiratoria, 3 de ellos habían sido prematuros (25 a 35 semanas), 3 tenían una cardiopatía congénita y todos presentaban una puntuación de gravedad al ingreso ⩾ 9. La duración del ingreso en la UCIP fue de 8,5 (mediana, 4,5; intervalo, 1-60) días; 11 (10%) pacientes requirieron reingreso.
Complicaciones durante el ingreso en la unidad de cuidados intensivos pediátricos
| Complicación | Casos, n (%) |
| Apneas | 25 (22,7) |
| Atelectasiaa | 56 (50,9) |
| Bronconeumonía | 37 (33,6) |
| SDRA | 5 (4,5) |
| Neumotórax | 3 (2,7) |
| Sepsis | 8 (7,3) |
| Conjuntivitis | 14 (12,7) |
| Infección urinaria | 5 (4,5) |
| Hiponatremia (Na+<135 mEq/l) | 46 (41,8) |
| Anemiab | 20 (18,2) |
| Descompensación hemodinámica | 10 (9) |
| Taquicardia supraventricular | 1 (0,9) |
| Crisis convulsivas | 1 (0,9) |
SDRA: síndrome de dificultad respiratoria aguda.
Al comparar en general a los pacientes con antecedentes personales de riesgo con los lactantes previamente sanos, no se encontraron diferencias en la severidad clínica inicial ni en la incidencia de complicaciones, en la necesidad de ventilación no invasiva, intubación ni mortalidad.
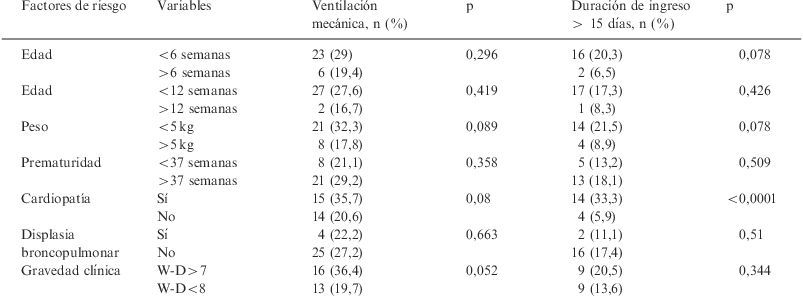
Los niños más pequeños requirieron ventilación mecánica con mayor frecuencia y la incidencia de complicaciones fue más elevada (tablas 3 y 4), aunque al analizar el tipo de complicaciones sólo hubo diferencias significativas en la presencia de atelectasias y pausas de apnea. El 60,6% de los niños menores de 12 semanas presentaron atelectasias, frente al 36,4% de los mayores de esa edad (p=0,019). La mortalidad fue ligeramente superior en los niños menores de 6 semanas, aunque sin diferencias significativas. No se encontraron diferencias en la duración del ingreso con respecto a la edad (tablas 3 y 4).
Factores de riesgo de necesidad de ventilación mecánica invasiva y duración de ingreso en la unidad de cuidados intensivos pediátricos > 15 días (estudio univariable)
| Factores de riesgo | Variables | Ventilación mecánica, n (%) | p | Duración de ingreso > 15 días, n (%) | p |
| Edad | <6 semanas | 23 (29) | 0,296 | 16 (20,3) | 0,078 |
| >6 semanas | 6 (19,4) | 2 (6,5) | |||
| Edad | <12 semanas | 27 (27,6) | 0,419 | 17 (17,3) | 0,426 |
| >12 semanas | 2 (16,7) | 1 (8,3) | |||
| Peso | <5kg | 21 (32,3) | 0,089 | 14 (21,5) | 0,078 |
| >5kg | 8 (17,8) | 4 (8,9) | |||
| Prematuridad | <37 semanas | 8 (21,1) | 0,358 | 5 (13,2) | 0,509 |
| >37 semanas | 21 (29,2) | 13 (18,1) | |||
| Cardiopatía | Sí | 15 (35,7) | 0,08 | 14 (33,3) | <0,0001 |
| No | 14 (20,6) | 4 (5,9) | |||
| Displasia broncopulmonar | Sí | 4 (22,2) | 0,663 | 2 (11,1) | 0,51 |
| No | 25 (27,2) | 16 (17,4) | |||
| Gravedad clínica | W-D>7 | 16 (36,4) | 0,052 | 9 (20,5) | 0,344 |
| W-D<8 | 13 (19,7) | 9 (13,6) |
W-D: puntuación de gravedad de Wood-Downes.
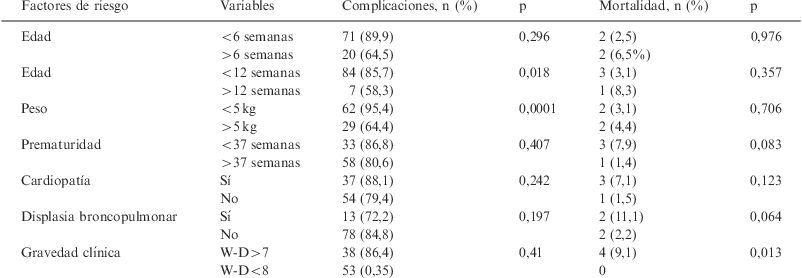
Factores de riesgo de complicaciones y mortalidad (estudio univariable)
| Factores de riesgo | Variables | Complicaciones, n (%) | p | Mortalidad, n (%) | p |
| Edad | <6 semanas | 71 (89,9) | 0,296 | 2 (2,5) | 0,976 |
| >6 semanas | 20 (64,5) | 2 (6,5%) | |||
| Edad | <12 semanas | 84 (85,7) | 0,018 | 3 (3,1) | 0,357 |
| >12 semanas | 7 (58,3) | 1 (8,3) | |||
| Peso | <5kg | 62 (95,4) | 0,0001 | 2 (3,1) | 0,706 |
| >5kg | 29 (64,4) | 2 (4,4) | |||
| Prematuridad | <37 semanas | 33 (86,8) | 0,407 | 3 (7,9) | 0,083 |
| >37 semanas | 58 (80,6) | 1 (1,4) | |||
| Cardiopatía | Sí | 37 (88,1) | 0,242 | 3 (7,1) | 0,123 |
| No | 54 (79,4) | 1 (1,5) | |||
| Displasia broncopulmonar | Sí | 13 (72,2) | 0,197 | 2 (11,1) | 0,064 |
| No | 78 (84,8) | 2 (2,2) | |||
| Gravedad clínica | W-D>7 | 38 (86,4) | 0,41 | 4 (9,1) | 0,013 |
| W-D<8 | 53 (0,35) | 0 |
W-D: puntuación de gravedad de Wood-Downes.
Al igual que sucedió con la edad, los niños con peso<5kg presentaron mayor incidencia de complicaciones y mayor necesidad de ventilación mecánica y mayor duración de ingreso, aunque las diferencias sólo alcanzaron significación estadística en la incidencia de complicaciones (tablas 3 y 4).
Los lactantes con antecedentes de prematuridad presentaron una puntuación de gravedad de Wood-Downes al ingreso de 7,1±2,3, mayor que los nacidos a término (6,5±2,6) y su mortalidad también fue mayor (tabla 4), aunque las diferencias no fueron estadísticamente significativas. Las apneas fueron significativamente más frecuentes en los niños con antecedentes de prematuridad (37%) que en los nacidos a término (13%) (p=0,015). Solamente 12 pacientes habían sido prematuros de menos de 28 semanas, lo que no permitió realizar un estudio estadístico diferenciado.
Se analizó por separado a los pacientes prematuros comparando a los menores de 32 semanas con los de 32-35 semanas y los de 35-37 semanas. Aunque los recién nacidos de 35-37 semanas tuvieron menos necesidad de ventilación invasiva y una mortalidad y una duración de ingreso menores que el resto de los prematuros, las diferencias no alcanzaron significación estadística, aunque el número de pacientes en cada grupo es escaso.
Los cardiópatas precisaron con mayor frecuencia ventilación mecánica y presentaron mayor mortalidad que el resto de los niños, aunque las diferencias no alcanzaron significación estadística. La duración del ingreso fue significativamente más prolongada para los niños cardiópatas (12,7±14,3 días) que para el resto de los pacientes (5,9±4,9 días) (p=0,003).
Los pacientes con displasia pulmonar presentaron una puntuación de Wood-Downes clínica inicial más elevada (7,5±2,6) que el resto de los niños (6,5±2,4) y mayor mortalidad, aunque las diferencias no fueron estadísticamente significativas (tabla 4).
La necesidad de ventilación mecánica invasiva se relacionó con la gravedad al ingreso según la puntuación de Wood-Downes, con diferencias casi significativas (tabla 3). No hubo relación entre la gravedad inicial y las complicaciones, salvo con las atelectasias. La mortalidad de los pacientes con puntuación > 7 fue del 9,1%, frente a 0 entre los que presentaban puntuación<8 (p=0,013). Todos los fallecidos y los que sufrieron SDRA presentaban una puntuación inicial de Wood-Downes > 8.
Se analizó si la combinación de varios factores de riesgo previos al ingreso (edad<12 semanas, antecedentes de prematuridad, broncodisplasia y cardiopatía) se relacionaba con la aparición de complicaciones, la necesidad de ventilación mecánica, la mortalidad y el ingreso prolongado en la UCIP. Al aumentar el número de factores de riesgo se incrementaron las complicaciones (el 79,7% con 0-2 factores frente al 95,2% con 3-4 factores; p=0,189), la necesidad de ventilación invasiva (el 24,7% con 0-2 factores frente al 33,3% con 3-4 factores; p=0,589) y la incidencia de ingreso prolongado en la UCIP (el 14,6% con 0-2 factores frente al 23,8% con 3-4 factores; p=0,101), pero la diferencia sólo fue significativa en la mortalidad (el 1,1% con 0-2 factores frente al 14,2% con 3-4 factores; p=0,034).
No se encontraron diferencias significativas en la gravedad clínica inicial, la presencia de complicaciones, la necesidad de ventilación mecánica mortalidad y la duración del ingreso, y en cuanto a los antecedentes de atopia, administración de palivizumab, cultivo positivo a VRS, gasometría inicial, tratamiento con broncodilatadores, corticoides, antibióticos y heliox (datos no mostrados).
Entre los niños que tuvieron complicaciones hubo mayor mortalidad que entre los niños sin complicaciones (el 4,4% frente a 0), aunque las diferencias no alcanzaron significación estadística. La frecuencia de ingreso prolongado en la UCIP fue significativamente mayor en los niños con complicaciones (19,8%) que en los que no las presentaron (0) (p=0,038).
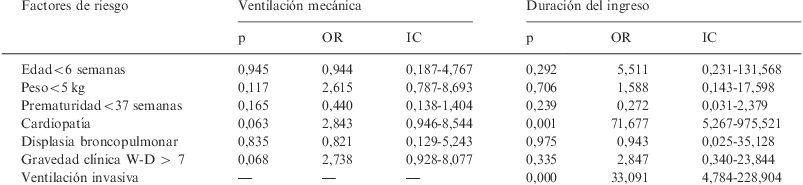
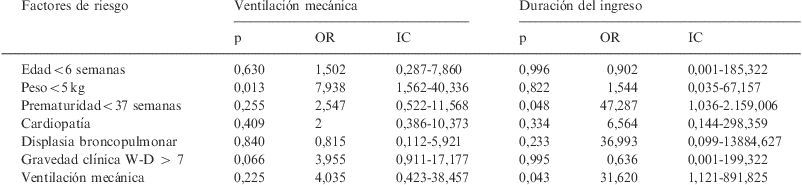
Estudio de regresión logística multivariableSe encontró que los factores más importantes asociados a la necesidad de ventilación mecánica invasiva fueron la gravedad de la insuficiencia respiratoria al ingreso en la UCIP y el diagnóstico de cardiopatía, aunque no alcanzaron significación estadística (tabla 5). Los factores predictivos de un ingreso mayor de 15 días en la UCIP fueron la presencia de cardiopatía y la necesidad de ventilación invasiva. Los factores que se relacionaron con la aparición de complicaciones fueron el peso<5kg y el estado clínico de gravedad al ingreso en la UCIP, aunque esta última sin alcanzar significación estadística (tabla 6). Por último, el antecedente de prematuridad y la necesidad de ventilación mecánica invasiva fueron los factores con mayor riesgo relativo de mortalidad.
Factores de riesgo de ventilación mecánica invasiva y duración de ingreso. Estudio de regresión logística multivariable
| Factores de riesgo | Ventilación mecánica | Duración del ingreso | ||||
| p | OR | IC | p | OR | IC | |
| Edad<6 semanas | 0,945 | 0,944 | 0,187-4,767 | 0,292 | 5,511 | 0,231-131,568 |
| Peso<5kg | 0,117 | 2,615 | 0,787-8,693 | 0,706 | 1,588 | 0,143-17,598 |
| Prematuridad<37 semanas | 0,165 | 0,440 | 0,138-1,404 | 0,239 | 0,272 | 0,031-2,379 |
| Cardiopatía | 0,063 | 2,843 | 0,946-8,544 | 0,001 | 71,677 | 5,267-975,521 |
| Displasia broncopulmonar | 0,835 | 0,821 | 0,129-5,243 | 0,975 | 0,943 | 0,025-35,128 |
| Gravedad clínica W-D > 7 | 0,068 | 2,738 | 0,928-8,077 | 0,335 | 2,847 | 0,340-23,844 |
| Ventilación invasiva | — | — | — | 0,000 | 33,091 | 4,784-228,904 |
IC: intervalo de confianza; OR: odds ratio; W-D: puntuación de gravedad de Wood-Downes.
Factores de riesgo de complicaciones y mortalidad. Estudio de regresión logística multivariable
| Factores de riesgo | Ventilación mecánica | Duración del ingreso | ||||
| p | OR | IC | p | OR | IC | |
| Edad<6 semanas | 0,630 | 1,502 | 0,287-7,860 | 0,996 | 0,902 | 0,001-185,322 |
| Peso<5kg | 0,013 | 7,938 | 1,562-40,336 | 0,822 | 1,544 | 0,035-67,157 |
| Prematuridad<37 semanas | 0,255 | 2,547 | 0,522-11,568 | 0,048 | 47,287 | 1,036-2.159,006 |
| Cardiopatía | 0,409 | 2 | 0,386-10,373 | 0,334 | 6,564 | 0,144-298,359 |
| Displasia broncopulmonar | 0,840 | 0,815 | 0,112-5,921 | 0,233 | 36,993 | 0,099-13884,627 |
| Gravedad clínica W-D > 7 | 0,066 | 3,955 | 0,911-17,177 | 0,995 | 0,636 | 0,001-199,322 |
| Ventilación mecánica | 0,225 | 4,035 | 0,423-38,457 | 0,043 | 31,620 | 1,121-891,825 |
IC: intervalo de confianza; OR: odds ratio; W-D: puntuación de gravedad de insuficiencia respiratoria Wood-Downes.
La bronquiolitis supone una causa importante de ingreso en las UCIP10,27. Aunque algunos estudios han analizado la evolución de los niños con bronquiolitis que requieren en cuidados intensivos6,10,11 y ventilación mecánica27, el nuestro es el primero en el que se ha realizado una regresión logística multivariable para estudiar los factores de riesgo de evolución complicada.
En nuestro estudio, y en concordancia con otras publicaciones previas, más de la mitad de los pacientes eran menores de 3 meses de edad6,10,27, grupo de edad que presentó mayor número de complicaciones respiratorias, especialmente apneas10. Sin embargo, no hubo diferencias significativas en la necesidad de ventilación mecánica, la duración de ingreso ni la mortalidad, al igual que lo referido por otros autores10.
En comparación con otros trabajos, en nuestro estudio hay un porcentaje elevado de pacientes con antecedente de riesgo, sobre todo cardiopatías congénitas10,11,27, ya que nuestro hospital es un centro de referencia de cirugía cardíaca. La gravedad de la insuficiencia respiratoria de los niños con cardiopatía al ingreso en la UCIP no fue diferente de la del resto de los niños. Sin embargo, estos pacientes precisaron ventilación mecánica invasiva con mayor frecuencia y su mortalidad y la duración de su ingreso fueron mayores, aunque las diferencias sólo fueron significativas en la duración de la estancia en la UCIP. Aproximadamente una cuarta parte de estos pacientes presentaron una descompensación cardíaca por la infección respiratoria, y probablemente ésa sea la razón de las diferencias. Esto subraya la importancia de la profilaxis con palivizumap en los pacientes de riesgo24,28.
Un porcentaje muy importante de nuestros pacientes tuvo complicaciones durante su estancia en UCIP, coincidiendo con lo encontrado en otros estudios27,29. Las más frecuentes fueron las atelectasias, especialmente del lóbulo superior derecho, y las apneas, más frecuentes en los lactantes más pequeños, coincidiendo con lo encontrado en otros estudios10. Aunque el análisis conjunto de las complicaciones limita la posibilidad de extraer conclusiones específicas, la aparición de complicaciones fue más frecuente en los niños más pequeños, ya que la inmadurez de su sistema de control de la respiración y la infección viral (VRS) predispone a las apneas y el bajo volumen de cierre, a la aparición de atelectasias.
Aproximadamente una cuarta parte de los niños con bronquiolitis ingresados en la UCIP requirió ventilación invasiva. Otros estudios han encontrado que la edad menor de 6 semanas6, los antecedentes de prematuridad6, las apneas, la imagen de atelectasia y/o condensación en la radiografía7,10 y la combinación de dos o más factores de riesgo se relacionan con mayor necesidad de ventilación mecánica6,10. En nuestra experiencia, aunque los niños con más de dos factores de riesgo precisaron con mayor frecuencia ventilación mecánica, las diferencias no fueron significativas. En el estudio de regresión logística multivariable, los mejores indicadores resultaron ser la gravedad de la insuficiencia respiratoria y la presencia de cardiopatía. Por lo tanto, la valoración clínica de la insuficiencia respiratoria es el mejor indicador de necesidad de ventilación mecánica. Es importante señalar que los hallazgos de la gasometría al ingreso no son buenos indicadores de necesidad de ventilación mecánica ni de pronóstico.
Varios estudios han encontrado que la ventilación no invasiva y el heliox mejoran la insuficiencia respiratoria en los niños con bronquiolitis grave14,21–23. En los últimos 3 años de nuestro estudio, estos tratamientos se utilizaron más frecuentemente, pero no se observó una disminución de la ventilación mecánica ni de la mortalidad. Sin embargo, la metodología empleada en este trabajo no permite extraer conclusiones respecto a la efectividad de estos tratamientos; son necesarios estudios prospectivos controlados que valoren la repercusión de estos tratamientos en la evolución de las bronquiolitis.
En nuestro estudio no se encontró ninguna diferencia en la mortalidad, la necesidad de ventilación mecánica, las complicaciones y la duración de ingreso entre los niños que recibieron palivizumab y el resto de los pacientes. Sin embargo, hay que tener en cuenta que el diseño del estudio no permite valorar el efecto del palivizumab sobre la evolución de la bronquiolitis, ya que los niños que recibieron palivizumab eran pacientes de mayor riesgo (cardiópatas y prematuros) y estos factores pueden haber influido en los resultados.
En otros estudios la prematuridad, la agregación de dos o más factores de riesgo6–10, la presencia de atelectasia y la necesidad de ventilación mecánica aumentaron la duración del ingreso en la UCIP7–10. En nuestro estudio, aunque la presencia de complicaciones y la combinación de varios factores de riesgo aumentaron la duración de ingreso en la UCIP, en el estudio de regresión logística multivariable se encontró que los factores que más influyeron en la prolongación del ingreso fueron la necesidad de ventilación mecánica y la presencia de cardiopatía, probablemente porque la infección respiratoria lleve a una descompensación hemodinámica, como ocurrió en un importante porcentaje de nuestros pacientes.
La mortalidad encontrada en nuestro estudio fue baja (3,4%) aunque no despreciable, similar a la encontrada por otros autores10,11,27, aunque nuestra población incluyó un porcentaje importante de pacientes con enfermedades de riesgo, sobre todo cardiopatías congénitas. Los niños con antecedentes de prematuridad y broncodisplasia, aquellos con puntuación de gravedad de la insuficiencia respiratoria > 7 al ingreso y los cardiópatas fueron los que presentaron mayor riesgo relativo de mortalidad, aunque en el estudio de regresión logística multivariable los factores que más se asociaron fueron el antecedente de prematuridad y la necesidad de ventilación mecánica; sin embargo, debido al escaso número de pacientes fallecidos, la fiabilidad del estudio estadístico es limitada. Otros estudios también han encontrado que los niños con antecedentes de prematuridad tienen una mayor mortalidad que los recién nacidos a término27.
Nuestro estudio tiene como limitaciones ser un análisis retrospectivo, no controlado y de duración prolongada (7 años), por lo que el cambio en las prácticas médicas ha podido influir en algunos de los resultados. Por otra parte, aunque el número de pacientes es importante, la baja mortalidad impide realizar una evaluación fiable de los factores asociados con esta variable.
Concluimos que los niños con bronquiolitis que requieren ingreso en cuidados intensivos presentan una elevada incidencia de complicaciones y precisan ventilación mecánica invasiva. Su mortalidad es baja con una duración de ingreso prolongada. Una puntuación de Wood-Downes al ingreso > 7 y la presencia de cardiopatía son los mejores predictores de necesidad de ventilación mecánica; la ventilación mecánica invasiva y la presencia de cardiopatía se asocian con una duración de ingreso más prolongada. Los niños con antecedentes de prematuridad, los que precisan ventilación mecánica y los que combinan varios factores son los que tienen un mayor riesgo de mortalidad. Ya que con los demás tratamientos no se ha demostrado utilidad, son necesarios estudios que analicen la utilización precoz de la ventilación no invasiva y el heliox sobre la evolución de los niños con bronquiolitis que requieren ingreso en la UCIP.