Analizar la eficacia de un sistema de oxigenoterapia de alto flujo en niños con insuficiencia respiratoria moderada y/o necesidades elevadas de oxígeno.
Pacientes y métodosEstudio clínico prospectivo observacional en el que se incluyeron los pacientes tratados con un sistema de oxigenoterapia de alto flujo en cánulas nasales. Se analizaron las siguientes variables: puntuación de gravedad clínica, frecuencia respiratoria, cardíaca, mejoría clínica, saturación de oxígeno, gasometría, aparición de complicaciones y necesidad de ventilación no invasiva tras el inicio del tratamiento.
ResultadosSe estudiaron 18 tratamientos en 16 pacientes, 2 niñas y 14 niños, de edades comprendidas entre 2 meses y 13 años. Con el sistema de alto flujo se observó una ligera disminución de la frecuencia respiratoria de 34,5 a 32,2 resp./min; p<0,04, y un aumento de la saturación de oxígeno (SatO2) del 90,2 al 93,5 %; p<0,02. Un total de 14 pacientes mejoraron clínicamente y/o permitieron el cambio desde la asistencia respiratoria previa. La duración del tratamiento fue de 3 días (rango 6 h a 25 días). En 2 pacientes se observaron complicaciones leves que no obligaron a suspender el tratamiento (irritabilidad inicial y excesiva humedad). No se observaron infecciones respiratorias secundarias. En cuatro pacientes el sistema fue retirado: en dos por falta de mejoría, en otro por empeoramiento tras mejoría inicial, y en el cuarto por fallo en la regulación de temperatura del aparato.
ConclusionesEl sistema de oxigenoterapia de alto flujo es eficaz en un elevado porcentaje de niños con necesidades elevadas de oxígeno y/o insuficiencia respiratoria moderada.
To analyze the efficacy of a high-flow oxygen therapy system in children with moderate respiratory failure and/or high oxygen requirements.
Patients and methodsWe performed a prospective, observational clinical study of patients treated with a high-flow oxygen therapy system via nasal cannulae. The following variables were analyzed: clinical severity score, respiratory rate, heart rate, clinical improvement, oxygen saturation, blood gases, complications, and the need for ventilation after starting the treatment.
ResultsEighteen treatments were studied in 16 patients (two girls and 14 boys) aged between 2 and 156 months. With the high-flow oxygen therapy system, respiratory rate slightly decreased from 34.5 bpm to 32.2 bpm (p<0.04) and O2 saturation increased from 90.2 % to 93.5 % (p<0.02). Fourteen patients showed a clinical improvement and/or tolerated the change from the previous respiratory assistance. The duration of treatment was 3 days (range: 6hours to 25 days). Mild complications (initial irritability and excessive humidity) were observed in two patients, but treatment interruption was not required. No secondary respiratory tract infections were observed. The system was withdrawn in four patients, due to lack of improvement in two patients, deterioration after initial improvement in one patient, and failure of the system's temperature regulation in one patient.
ConclusionsThe high-flow oxygen therapy system is effective in a large percentage of children with high oxygen requirements and/or moderate respiratory failure.
Recientemente se ha empezado a utilizar equipos capaces de administrar oxígeno a alto flujo humidificado y caliente a través de cánulas nasales1. El sistema Vapotherm® utiliza una membrana capaz de generar flujos entre 5 y 40l/min a temperaturas entre 34 y 43°C administrados a través de cánulas nasales similares a las convencionales, y un aparato de dimensiones reducidas fácilmente transportable2,3. Las principales ventajas de estos sistemas son conseguir concentraciones elevadas de oxígeno, administrarlo con una humedad relativa y temperatura adecuadas1, y conseguir una presión continua en la vía aérea debido al elevado flujo de oxígeno administrado4,5. Estos sistemas pueden mejorar la hipoxemia en pacientes con necesidades elevadas de oxígeno y, al producir una presión continua en la vía aérea superior, disminuir el trabajo respiratorio en algunos pacientes con insuficiencia respiratoria moderada. Sin embargo, todavía existe escasa experiencia con estos sistemas y pocos estudios han analizado su eficacia y seguridad en niños. Sólo hemos encontrado estudios en neonatos4–8 y adultos9.
El objetivo de nuestro estudio ha sido describir la experiencia y analizar la eficacia del sistema de oxigenoterapia de alto flujo (Vapotherm®) en niños con insuficiencia respiratoria moderada y/o necesidades elevadas de oxígeno.
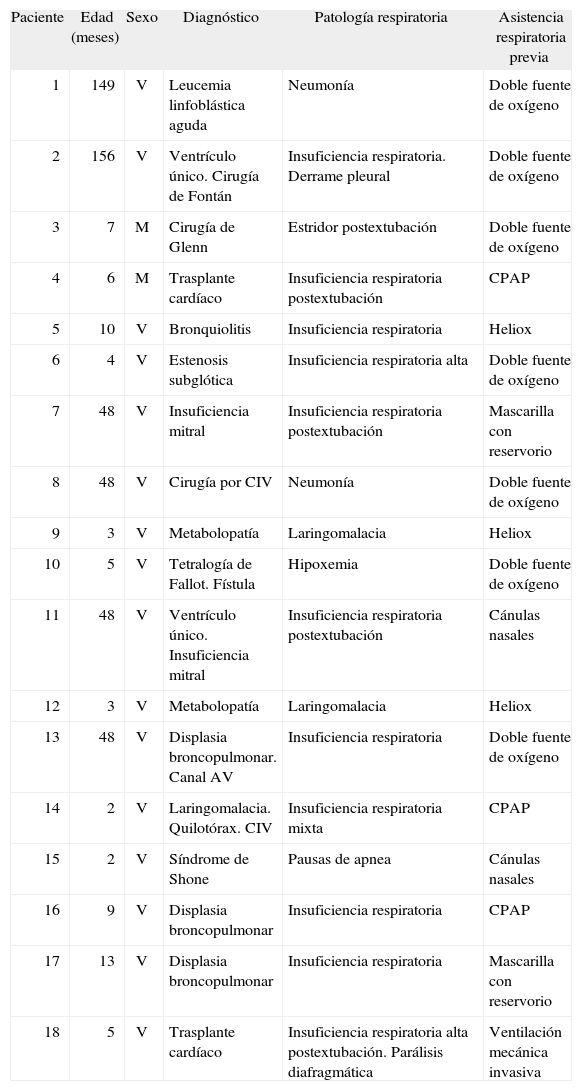
Pacientes y métodosSe realizó un estudio observacional prospectivo en el que se incluyeron los pacientes con insuficiencia respiratoria moderada, necesidades elevadas de oxígeno o pausas de apnea ingresados en la unidad de cuidados intensivos (UCI) pediátricos durante los meses de enero a junio de 2006 que recibieron tratamiento con oxigenoterapia de alto flujo. Se estudiaron 18 administraciones mediante el sistema Vapotherm 2000í® (Stevensville, MD) en cánulas nasales, en 16 pacientes, 2 mujeres (12,5 %) y 14 varones (87,5 %), de edades comprendidas entre 2 y 156 meses (30,5 ± 47,5 meses). La tabla 1 recoge las características de los pacientes y el tratamiento previo.
Características de los pacientes y tratamiento previo
| Paciente | Edad (meses) | Sexo | Diagnóstico | Patología respiratoria | Asistencia respiratoria previa |
| 1 | 149 | V | Leucemia linfoblástica aguda | Neumonía | Doble fuente de oxígeno |
| 2 | 156 | V | Ventrículo único. Cirugía de Fontán | Insuficiencia respiratoria. Derrame pleural | Doble fuente de oxígeno |
| 3 | 7 | M | Cirugía de Glenn | Estridor postextubación | Doble fuente de oxígeno |
| 4 | 6 | M | Trasplante cardíaco | Insuficiencia respiratoria postextubación | CPAP |
| 5 | 10 | V | Bronquiolitis | Insuficiencia respiratoria | Heliox |
| 6 | 4 | V | Estenosis subglótica | Insuficiencia respiratoria alta | Doble fuente de oxígeno |
| 7 | 48 | V | Insuficiencia mitral | Insuficiencia respiratoria postextubación | Mascarilla con reservorio |
| 8 | 48 | V | Cirugía por CIV | Neumonía | Doble fuente de oxígeno |
| 9 | 3 | V | Metabolopatía | Laringomalacia | Heliox |
| 10 | 5 | V | Tetralogía de Fallot. Fístula | Hipoxemia | Doble fuente de oxígeno |
| 11 | 48 | V | Ventrículo único. Insuficiencia mitral | Insuficiencia respiratoria postextubación | Cánulas nasales |
| 12 | 3 | V | Metabolopatía | Laringomalacia | Heliox |
| 13 | 48 | V | Displasia broncopulmonar. Canal AV | Insuficiencia respiratoria | Doble fuente de oxígeno |
| 14 | 2 | V | Laringomalacia. Quilotórax. CIV | Insuficiencia respiratoria mixta | CPAP |
| 15 | 2 | V | Síndrome de Shone | Pausas de apnea | Cánulas nasales |
| 16 | 9 | V | Displasia broncopulmonar | Insuficiencia respiratoria | CPAP |
| 17 | 13 | V | Displasia broncopulmonar | Insuficiencia respiratoria | Mascarilla con reservorio |
| 18 | 5 | V | Trasplante cardíaco | Insuficiencia respiratoria alta postextubación. Parálisis diafragmática | Ventilación mecánica invasiva |
AV: auriculoventricular; CIV: comunicación interventricular; CPAP: presión continua positiva en la vía aérea; M: mujer; V: varón.
La administración con el sistema de alto flujo se inició a un flujo 10l/min y una fracción de oxígeno inspirada (FiO2) de 100 %, aumentándose el flujo si era preciso hasta un máximo de 25l/min según el trabajo respiratorio y disminuyendo la FiO2 de acuerdo con la saturación transcutánea de oxígeno (SatO2). Se recogieron las siguientes variables antes y de 15 a 30min después del inicio del tratamiento: puntuación clínica del grado de dificultad respiratoria, la escala de Taussig para la insuficiencia respiratoria alta y la de Wood Downes modificada para la dificultad respiratoria de vías bajas, saturación de oxígeno, frecuencia respiratoria, frecuencia cardíaca, flujo y concentración de oxígeno y gasometría arterial. También se registró la evolución posterior del paciente y la aparición de complicaciones. Se consideraron criterios de mejoría con el tratamiento el descenso de la puntuación clínica de gravedad mayor o igual a dos puntos, la disminución de la frecuencia respiratoria y/o el aumento de la SatO2 o aumento de la presión parcial de oxígeno (PaO2) arterial del 15 %. Se consideró que el tratamiento había fracasado cuando fue preciso cambiar a un modo de asistencia respiratoria alternativa (ventilación invasiva o no invasiva) en las primeras 24h. Se realizó análisis estadístico de los resultados mediante el programa SPSS, versión 12.0, utilizando el test no paramétrico de Wilcoxon para la comparación de variables. Se consideró significativa una p < 0,05.
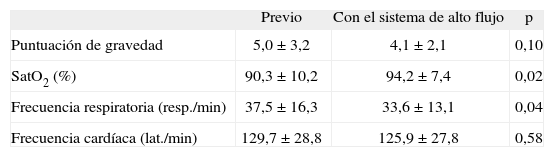
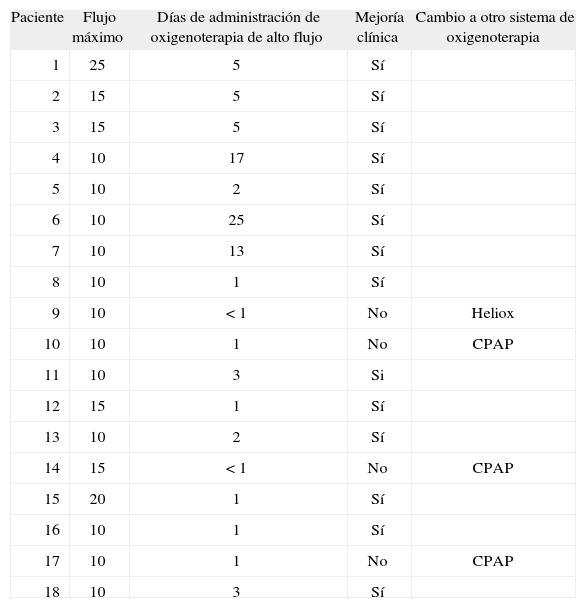
ResultadosSe utilizó un flujo de oxígeno en el sistema de 10l/min (rango: 10–25l/min), manteniéndose una temperatura de 38°C en todos los pacientes. Tras el inicio del tratamiento con oxigenoterapia de alto flujo se observó una ligera disminución en la frecuencia respiratoria y un aumento en la saturación de oxígeno, mientras que no existieron cambios significativos en la frecuencia cardíaca ni en la puntuación en la escala clínica de gravedad (tabla 2). La tabla 3 recoge las características de la oxigenoterapia de alto flujo y la evolución en cada paciente. Fueron 10 los pacientes (55 %) que mejoraron clínicamente con el Vapotherm y en 4 (22 %) la situación clínica permaneció similar a la previa pero toleraron bien el cambio de asistencia respiratoria. Un lactante en el postoperatorio de cirugía presentó, tras la extubación, hipoventilación y episodios de pausas de apnea mientras recibía oxigenoterapia con cánulas nasales. Tras el inicio del tratamiento con oxigenoterapia de alto flujo mejoró la ventilación y desaparecieron las pausas de apnea. La duración de administración de la oxigenoterapia de alto flujo fue de 3 días (rango 3h a 25 días).
Modificación de la puntuación de gravedad, frecuencia cardíaca, frecuencia respiratoria y saturación de oxígeno con la oxigenoterapia de alto flujo
| Previo | Con el sistema de alto flujo | p | |
| Puntuación de gravedad | 5,0 ± 3,2 | 4,1 ± 2,1 | 0,10 |
| SatO2 (%) | 90,3 ± 10,2 | 94,2 ± 7,4 | 0,02 |
| Frecuencia respiratoria (resp./min) | 37,5 ± 16,3 | 33,6 ± 13,1 | 0,04 |
| Frecuencia cardíaca (lat./min) | 129,7 ± 28,8 | 125,9 ± 27,8 | 0,58 |
lat./min: latidos por minuto; resp./min: respiraciones por minuto.
Características y evolución tras el tratamiento con oxigenoterapia de alto flujo
| Paciente | Flujo máximo | Días de administración de oxigenoterapia de alto flujo | Mejoría clínica | Cambio a otro sistema de oxigenoterapia |
| 1 | 25 | 5 | Sí | |
| 2 | 15 | 5 | Sí | |
| 3 | 15 | 5 | Sí | |
| 4 | 10 | 17 | Sí | |
| 5 | 10 | 2 | Sí | |
| 6 | 10 | 25 | Sí | |
| 7 | 10 | 13 | Sí | |
| 8 | 10 | 1 | Sí | |
| 9 | 10 | < 1 | No | Heliox |
| 10 | 10 | 1 | No | CPAP |
| 11 | 10 | 3 | Si | |
| 12 | 15 | 1 | Sí | |
| 13 | 10 | 2 | Sí | |
| 14 | 15 | <1 | No | CPAP |
| 15 | 20 | 1 | Sí | |
| 16 | 10 | 1 | Sí | |
| 17 | 10 | 1 | No | CPAP |
| 18 | 10 | 3 | Sí |
CPAP: presión positiva continua en la vía aérea.
En 4 pacientes (22 %) fue preciso suspender la oxigenoterapia de alto flujo. Un paciente con displasia broncopulmonar e infección respiratoria mejoró inicialmente, pero precisó ventilación no invasiva 18h después; otro con insuficiencia respiratoria alta postextubación tras cirugía de la vía aérea por laringomalacia que estaba tratado con heliox toleró inicialmente el cambio al sistema de alto flujo, pero a las 5h volvió a aumentar la insuficiencia respiratoria y fue preciso administrarle heliox de nuevo. Un niño con hipoxemia secundaria a cardiopatía cianógena (tetralogía de Fallot) e insuficiencia cardíaca tratado con oxígeno en doble fuente no mejoró con la oxigenoterapia de alto flujo y precisó cambio a ventilación no invasiva. El cuarto niño presentaba insuficiencia respiratoria secundaria a laringomalacia y quilotórax en el postoperatorio de cirugía de comunicación interventricular. Este paciente mejoró inicialmente con la oxigenoterapia de alto flujo, pero presentó irritabilidad y broncoespasmo secundarios a un fallo de la termorregulación del aparato, que administraba el gas sin calentarlo, y fue preciso suspender el tratamiento.
Se observaron complicaciones menores en 2 pacientes (13 %) por incomodidad inicial y humedad excesiva nasal, que no obligaron a suspender el tratamiento. No se observaron infecciones respiratorias secundarias.
DiscusiónNuestros resultados muestran que la administración de oxígeno a alto flujo, humidificado y caliente mediante el sistema Vapotherm® es un método eficaz y bien tolerado en niños con insuficiencia respiratoria moderada, que mejora la oxigenación y permite en un porcentaje importante de los casos la sustitución de la asistencia respiratoria previa. Algunos estudios en neonatos y adultos han mostrado resultados similares5,7–9, y existen escasas publicaciones previas en lactantes y niños6.
En el sistema del Vapotherm® el flujo de gas atraviesa una membrana con microporos de 0,01μ de diámetro y circula paralelo a un circuito de agua que se mantiene con temperaturas entre 34 y 43°C1,8, consiguiendo que el gas se administre en forma de vapor de agua, a temperatura corporal y con una humedad relativa del 99,9%4,7.Este grado de humedad favorece la actividad ciliar, disminuye la viscosidad de las secreciones, los cambios en la mucosa del epitelio, las pérdidas insensibles y la pérdida de calor y la probabilidad de broncoespasmo causado por frío2,4. También favorece que sea mejor tolerado especialmente cuando se administran flujos elevados mayores de 6l/min durante un tiempo prolongado8,9. Uno de nuestros pacientes estuvo con un flujo de 25l/min durante 5 días, y otros 3 pacientes con flujos de 10l/min durante 12, 13 y 15 días, respectivamente. Además, el contacto del gas calentado y humidificado con la mucosa respiratoria puede favorecer la disminución del edema2,4 y, por tanto, podría ser útil en la insuficiencia respiratoria alta postextubación, como hemos encontrado en varios de nuestros pacientes.
Algunos estudios han demostrado que la administración de oxígeno con flujos altos consigue una mayor concentración de oxígeno en la faringe del paciente y mayor oxigenación en el paciente10,11, por lo que puede ser útil en pacientes en los que no se consigue una oxigenación adecuada con oxigenoterapia de bajo flujo o que precisan administración de oxígeno mediante cánulas nasales y mascarilla con reservorio, como ocurrió en varios de nuestros pacientes. Además, el alto flujo de gas genera una presión positiva continua en la vía aérea y disminuye el espacio muerto8,9,11,12, mejorando la capacidad residual funcional4. Saslow et al4 observaron en 18 prematuros que la presión de distensión espiratoria final (medida en esófago) del sistema Vapotherm con un flujo de 5l/min era comparable a la generada por un sistema de CPAP nasal con una presión de 6cm de H2O, sin observar aumento de presión de distensión con flujos mayores. Kubicka et al5 midieron la presión en la cavidad oral en 16 lactantes con Vapotherm®, y observaron presiones máximas de 4,8cm de H2O cuando mantenían la boca cerrada, y una correlación lineal entre la presión medida y el flujo aplicado. Sin embargo, no observaron presión positiva en niños mayores. No hemos encontrado estudios sobre la presión generada en niños de más edad. Sin embargo, estos pacientes en nuestro estudio también mostraron mejoría clínica, posiblemente porque la presión positiva que genera el flujo elevado sea suficiente para reducir el trabajo respiratorio, aunque ésta no haya sido cuantificada. Por tanto, el sistema de oxigenoterapia de alto flujo podría ser una alternativa a la ventilación no invasiva en niños con insuficiencia respiratoria moderada, aunque son necesarios estudios que midan la presión generada por el sistema. La administración de un flujo elevado a través de cánulas nasales también parece beneficioso para el tratamiento de las pausas de apnea13, tal como observamos en uno de nuestros pacientes. El sistema de oxigenoterapia de alto flujo también ha sido utilizado para la retirada de la asistencia respiratoria desde ventilación mecánica invasiva o no invasiva como realizamos en tres de nuestros pacientes.
El sistema es sencillo, por lo que puede ser utilizado tanto en unidades de cuidados intensivos e intermedios como en planta. La ventilación no invasiva y la oxigenoterapia de alto flujo son métodos intermedios entre la ventilación mecánica invasiva y la oxigenoterapia convencional que pueden ser útiles en pacientes con insuficiencia respiratoria moderada, evitando en muchos casos la progresión a una insuficiencia respiratoria grave. Sin embargo, esto no debe llevar a disminuir la vigilancia y monitorización de los pacientes con insuficiencia respiratoria.
El sistema es en general bien tolerado con pocas complicaciones. Algunos informes recientes han llamado la atención sobre el riesgo de infección con Ralstonia asociado al uso de este sistema14,15. Otros autores han señalado el hipotético riesgo de barotraumatismo y toxicidad por oxígeno en neonatos prematuros, aunque no han sido confirmados en estudios clínicos10. Nosotros no hemos encontrado efectos secundarios en nuestros pacientes, aunque el número de pacientes estudiado no es elevado. Otro inconveniente del sistema es su elevado coste económico.
Este estudio preliminar tiene como limitaciones que el número de pacientes analizado es pequeño y se han incluido pacientes con diferentes edades, patologías y estados de gravedad. Por otra parte, en nuestro estudio no se ha comparado la efectividad del sistema de alto flujo con respecto a los métodos de oxigenoterapia convencional, sino que cada paciente ha servido de control antes y después de iniciar el tratamiento con el sistema de alto flujo.
Concluimos que el sistema de oxigenoterapia de alto flujo es útil y bien tolerado en el tratamiento de niños con necesidades elevadas de oxígeno y/o insuficiencia respiratoria moderada, aunque son necesarios estudios más amplios que confirmen nuestros resultados y comparen su eficacia y tolerancia con la ventilación no invasiva y la oxigenoterapia convencional.
A las enfermeras de la Sección de Cuidados Intensivos Pediátricos del Hospital General Universitario Gregorio Marañón por su inestimable colaboración en el desarrollo de este estudio.