La creación de Unidades de Cuidados Paliativos Pediátricos (UCPP) podría optimizar el manejo de niños que tras ingreso en la unidad de cuidados intensivos pediátricos (UCIP) requieren enfoque paliativo. Este trabajo describe las características clínico-epidemiológicas de pacientes derivados por este hecho a la UCPP de la Comunidad Autónoma de Madrid (CAM). Se detallan el tratamiento global requerido, las reagudizaciones, los ingresos hospitalarios y las condiciones del fallecimiento, si se produjo.
Pacientes y métodoEstudio retrospectivo mediante revisión de historias clínicas de pacientes derivados desde las diferentes UCIP de la CAM a la UCPP (1 de marzo del 2008-31 de enero del 2015).
ResultadosSe incluye a 41 pacientes (26 varones/15 mujeres, mediana de edad de 33 meses, rango de 1-228). En seguimiento por la UCPP son los abordajes principales el respiratorio (ventilación invasiva con traqueostomía 8/41), nutricional (20/41 gastrostomía) y farmacológico (29/41 anticomiciales y 34/41antibioterapia). El tiempo de seguimiento fue de 232 días (rango 1-1.164). Requieren ingreso hospitalario 11/41, sin reingresos en UCIP. Fallecen 13/41 pacientes de los cuales 9/13 lo hacen en domicilio, todos acompañados por los cuidadores principales y solo en 1/9 con presencia del equipo domiciliario.
ConclusionesEl enfoque paliativo domiciliario de niños con ingreso en intensivos y dependientes de tecnología es posible. Se requiere hospitalización domiciliaria que no deriva en todos los casos en el fallecimiento del paciente. La integración de UCPP podría así optimizar el cuidado integral de pacientes previamente críticos, siendo necesarios trabajos observacionales, prospectivos y multicéntricos para confirmar esto.
The creation of paediatric palliative care units (PPCU) could optimise the management of children with palliative focus after admission to a paediatric intensive care unit (PICU). This study describes the clinical and epidemiological characteristics of children referred from PICU to the PPCU of the Autonomous Community of Madrid (CAM). The overall treatment, relapses, re-admissions, and deaths, if occurred, are described.
Patients and methodA retrospective review was performed using the medical records from children transferred from the CAM paediatric intensive care units to the paediatric palliative care unit (1 March 2008–31 January 2015).
ResultsA total of 41 patients were included (26 male/15 female) with a median age of 33 months (range 1-228). In the follow by the PPCU follow-up, the main approaches were respiratory (invasive ventilation with tracheostomy tube 8/41), nutritional (gastrostomy in 20/41), and pharmacological (anti-epileptics in 29/41 and 34/41 on antibiotic treatment). Hospital re-admission was required by 11/41 patients, with no re-admissions to PICU. Of the 13/41 patients who died, 9/13 was at home, with all of them accompanied by the primary caregivers and family, and only 1/9 with the presence of the home team.
ConclusionsThe palliative approach at home is feasible in children, and the integration of PPCU could optimise the comprehensive care of previously critically ill children. It is necessary to achieve an optimal domiciliary care should be achieved, and not just because of patient death. More observational, multicentre and prospective studies are needed to confirm these findings.
Los nuevos abordajes terapéuticos y el avance tecnológico han permitido disminuir la mortalidad en las Unidades de Cuidados Intensivos Pediátricos (UCIP). Este descenso de la mortalidad no se asocia en todos los casos a una restitución completa de la situación previa al ingreso1,2. La morbilidad asociada y la posible dependencia del niño de tecnologías que suplen de forma permanente o temporal una función vital pueden acortar la expectativa de vida en años sin implicar el fallecimiento a corto plazo. Este hecho puede condicionar el enfoque en UCIP, incrementar el consumo de recursos sanitarios y dificultar en ocasiones el alta domiciliaria3-5.
En este grupo de pacientes, el objetivo terapéutico del intensivista se debe modificar. El mismo no será ya el de «curar», sino el de adecuar el tratamiento a sus necesidades y atender a su derecho a una atención dirigida (¿qué necesita ahora?)6,7. Considerar las nuevas necesidades del paciente se traduce, en ocasiones, en el inicio de un enfoque paliativo que requiere de la colaboración de Unidades de Cuidados Paliativos Pediátricos (UCPP)8. Estas podrían adaptar el manejo de estos niños facilitando el alta y el seguimiento en el domicilio hasta su mejoría o fallecimiento9-11. A este aspecto se añadiría un mejor aprovechamiento de los recursos aplicados, permitiendo la disminución de los mismos tanto a nivel asistencial como económico.
Así los Cuidados Paliativos Pediátricos constituyen la asistencia activa y total del cuerpo, la mente y el espíritu del niño e incluyen la atención a la familia. Pretenden mejorar la atención y la calidad de vida de los pacientes pediátricos en situación terminal o con una enfermedad de pronóstico letal y la de sus familias, de forma integral, garantizando el respeto a su dignidad y el derecho a su autonomía, mediante una atención continuada e individualizada.
Se describen en este artículo las características epidemiológicas y clínicas de los pacientes que tras el ingreso en las diferentes UCIP de la Comunidad Autónoma de Madrid fueron derivados a la UCPP de esta comunidad, con sede en el Hospital Infantil Universitario Niño Jesús. El objetivo primario de este trabajo es conocer las características de los pacientes derivados desde la UCIP a la UCCP en el periodo de estudio. Son objetivos secundarios describir el manejo global, conocer las reagudizaciones y los ingresos hospitalarios, y describir el lugar y las condiciones del fallecimiento, si este se produjo.
Material y métodosEstudio retrospectivo aprobado por el comité de ética del Hospital Infantil Universitario Niño Jesús. Revisión de historias clínicas de pacientes derivados desde las diferentes UCIP a la UCPP de la Comunidad Autónoma de Madrid desde el 1 de marzo del 2008 hasta 31 de enero del 2015 (dicha unidad comienza su actividad asistencial en marzo del 2008). Se revisan los siguientes datos:
- –
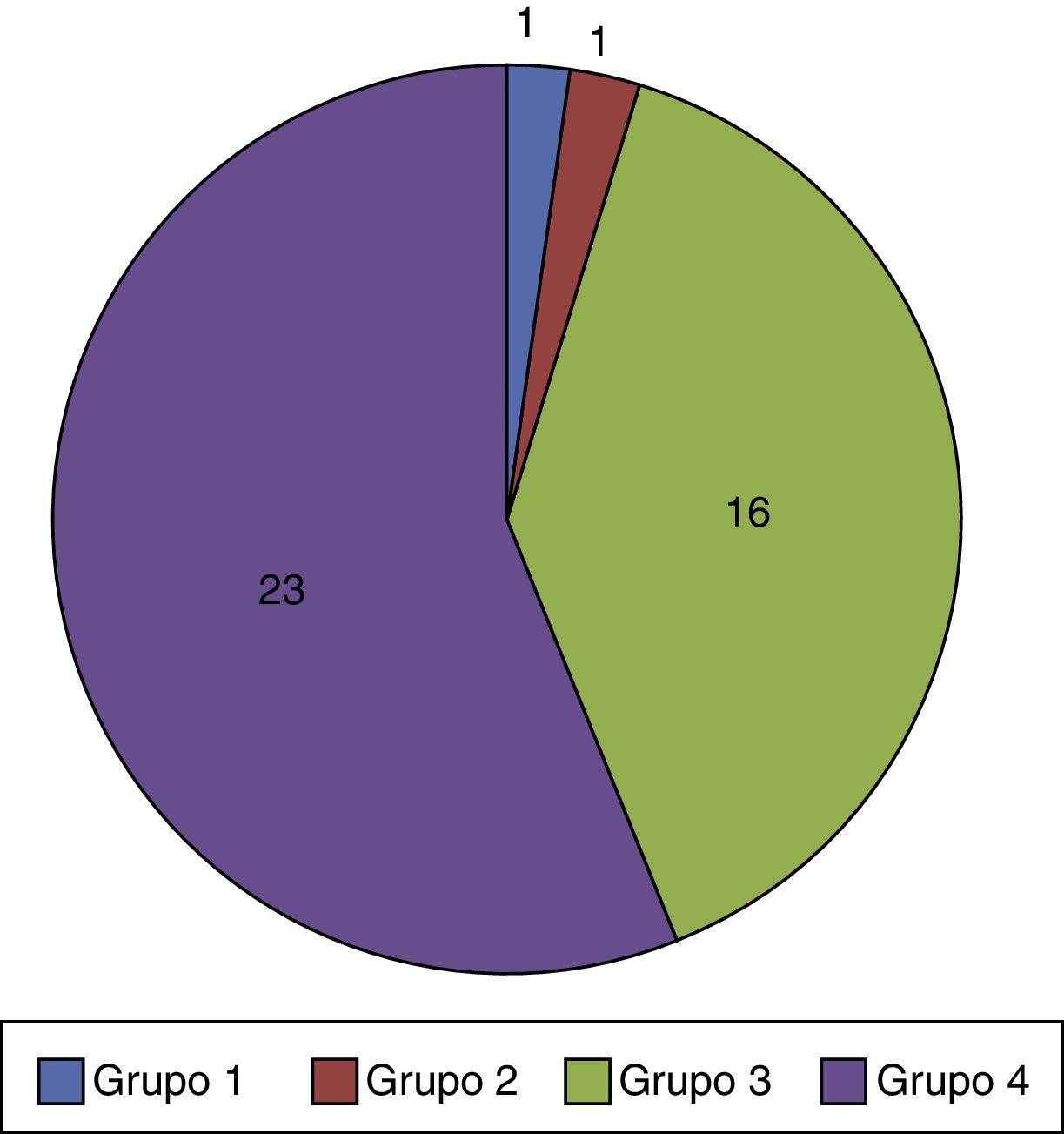
Hospital de procedencia, motivo de ingreso en UCIP (infección, enfermedad metabólica o mitocondrial, prematuridad, cardiopatía, accidente y enfermedad congénita o con diagnóstico prenatal), edad en meses, género y nacionalidad (española, europea y otros). Los pacientes se clasifican según las categorías publicadas por la ACT o «Asociación para Niños con situaciones que amenazan la vida o en situación de terminalidad y sus familias»12 (tabla 1).
Tabla 1.Categorías de los pacientes tributarios de cuidados paliativos según la Association for Children with Life-threatening or Terminal Conditions and their Families (ACT)
Grupo 1 Niños en situación de amenaza para la vida y en los que un tratamiento curativo es posible, pero puede fracasar y para los cuales el acceso a los cuidados paliativos puede ser necesario junto a las tentativas curativas y/o si el tratamiento fracasa (niños con cáncer) Grupo 2 Niños en situaciones en las que la muerte prematura es inevitable, pero que pueden pasar largos periodos de tratamiento intensivo dirigido a prolongar la vida y tener la posibilidad de participar en actividades normales (fibrosis quística, enfermedad de Duchenne, infección por VIH) Grupo 3 Niños con progresión de su enfermedad, sin opciones de tratamiento curativo, en los que el tratamiento es exclusivamente paliativo y puede prolongarse, frecuentemente, durante varios años (atrofia muscular espinal, adrenoleucodistrofia) Grupo 4 Niños en situación irreversible pero no progresiva de la enfermedad, con complejas necesidades sanitarias que producen complicaciones y aumentan la probabilidad de una muerte prematura (parálisis cerebral grave, síndromes polimalformativos, secuelas tras enfermedad grave) - –
Asistencia en UCIP (sí o no): hemodinámica (requerimiento expansión de volemia con suero salino fisiológico o coloides a 20ml/kg o superior y/o requerimiento de inotrópicos), respiratoria (aspiración de secreciones, aerosoles y oxigenoterapia/ventilación no invasiva/ventilación invasiva) y nutricional.
- –
Tipo de seguimiento por la UCPP, 3 niveles:
- 1.
Primer nivel: el paciente recibe consultas externas programadas en la UCPP.
- 2.
Segundo nivel: visitas domiciliarias programadas, sin asistencia 24 h al día, 7 días a la semana.
- 3.
Tercer nivel: hospitalización domiciliaria, visitas programadas y facilitación de los tratamientos necesarios. Atención telefónica y en domicilio, si precisa, 24 h al día, 7 días a la semana.
- 1.
- –
Se logra realización de alta a UCPP (sí o no).
- –
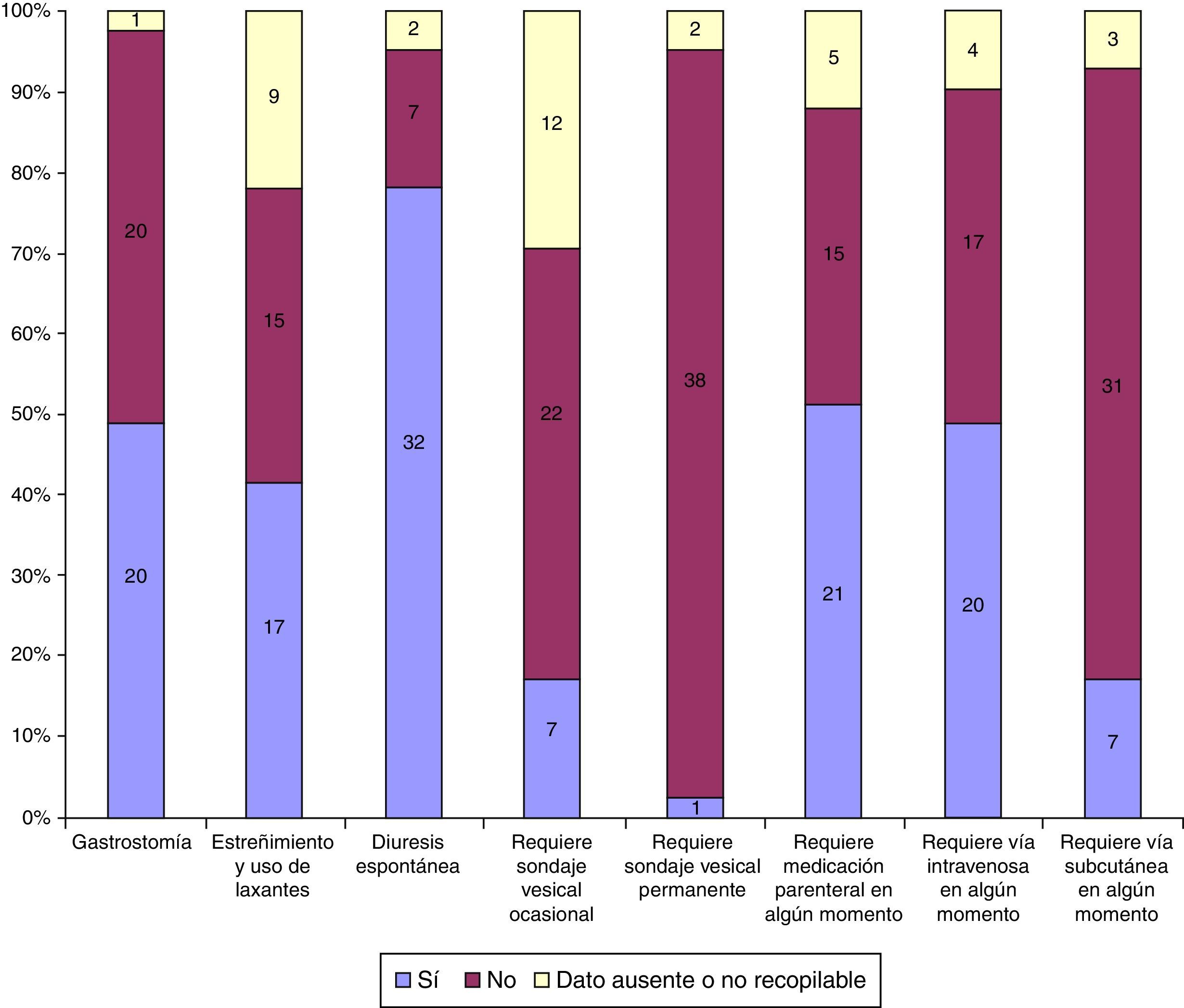
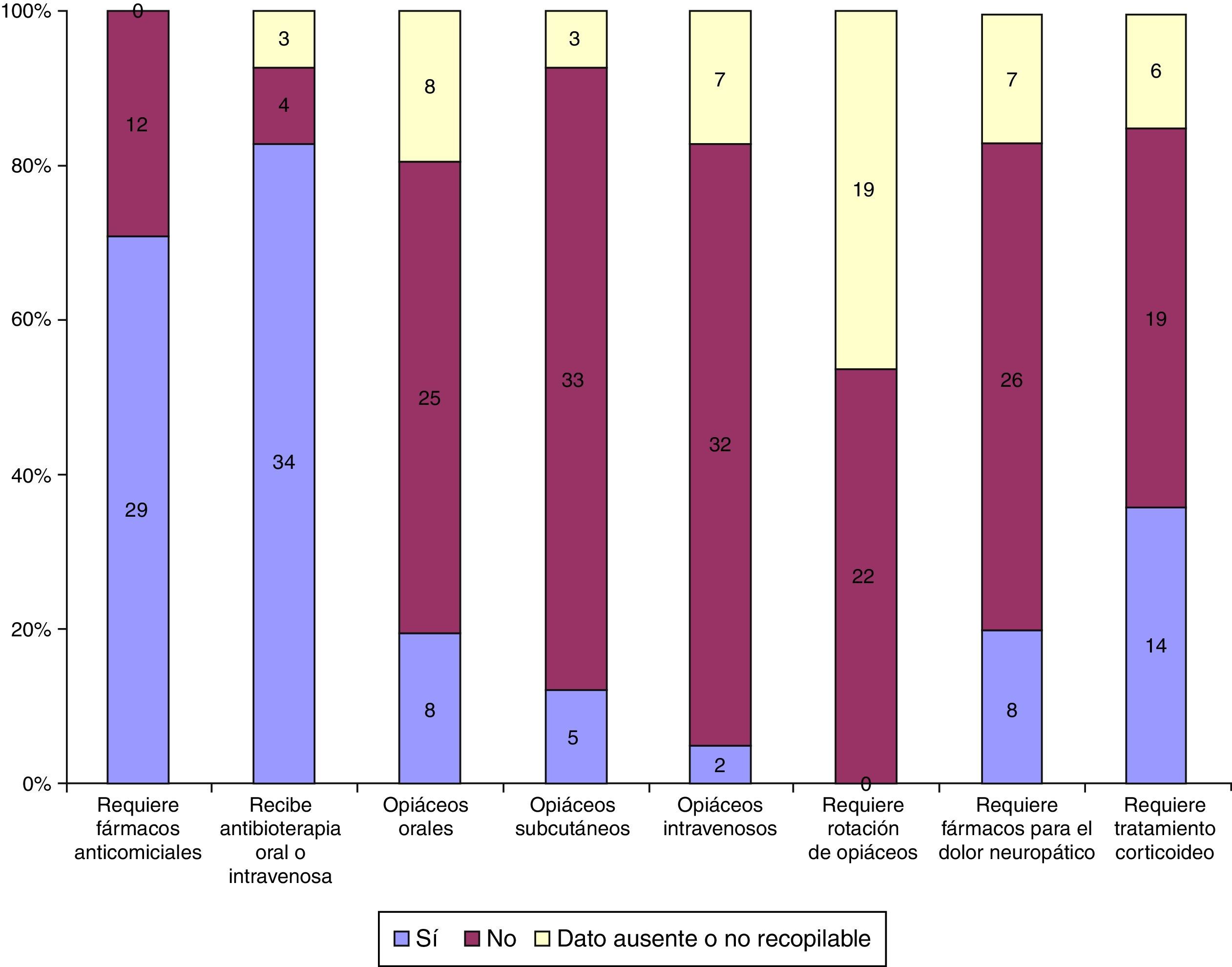
Tratamiento y seguimiento por UCPP (sí o no): gastrostomía, uso de laxantes, diuresis espontánea, sondaje vesical ocasional, sondaje vesical permanente, medicación parenteral en algún momento, vía intravenosa en algún momento, vía subcutánea en algún momento, fármacos anticomiciales, número de fármacos anticomiciales, infecciones durante el seguimiento, antibioterapia por vía oral o intravenosa durante el seguimiento, opiáceos orales, opiáceos subcutáneos, opiáceos intravenosos, rotación de opiáceos, fármacos para el dolor neuropático y tratamiento corticoideo.
- –
Presencia de reagudizaciones y/o empeoramientos (sí o no).
- –
Ingresos hospitalarios durante el seguimiento por UCPP (sí o no).
- –
Fallecimiento, lugar en el que se produce.
- –
Tratamiento en el final de vida (sí o no): benzodiacepinas orales, benzodiacepinas subcutáneas, benzodiacepinas intravenosas, opiáceos orales, opiáceos subcutáneos, opiáceos intravenosos, rotación de opiáceos, tratamiento para dolor neuropático y tratamiento corticoideo.
Se realizó un análisis descriptivo de las respuestas con el programa SPSS 16.0 para Windows. Para el estudio de los resultados, y dado el número de pacientes incluidos, se realizaron pruebas no paramétricas para el estudio estadístico. Para el análisis comparativo de variables cuantitativas se utilizó la prueba de Mann-Whitney. Por otro lado, las variables cualitativas se analizaron mediante el test exacto de Fisher.
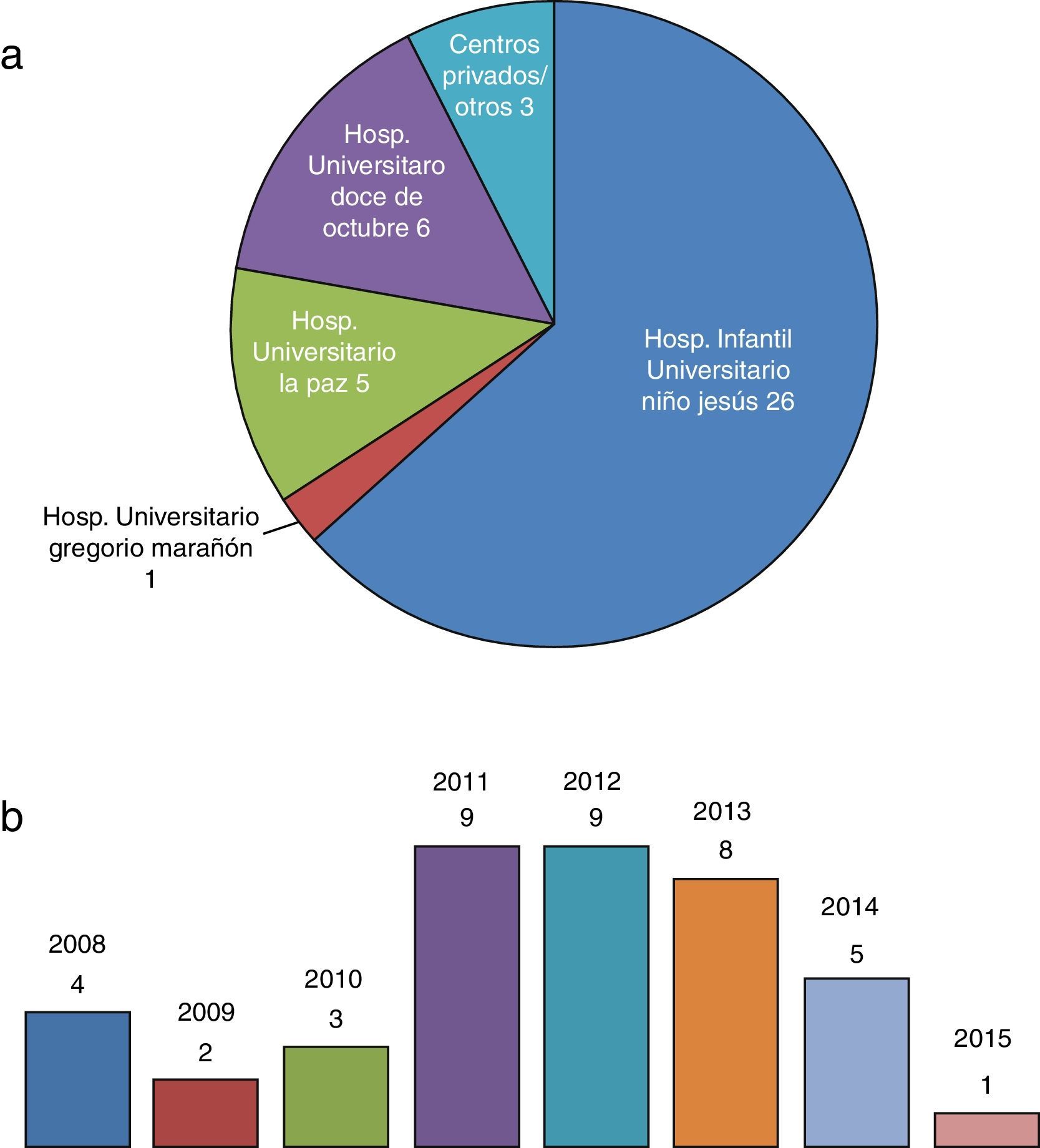
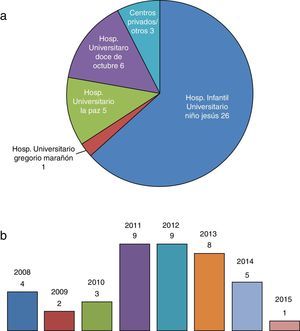
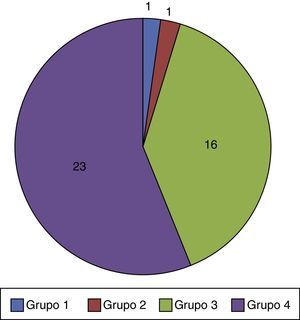
ResultadosCaracterísticas epidemiológicas y asistencia en Unidad de Cuidados Intensivos PediátricosSe incluye a 41 pacientes (26 varones/15 mujeres), de los que 26/41 fueron derivados desde la UCIP del Hospital Infantil Universitario Niño Jesús (fig. 1a). El mayor número de derivaciones se realizó en 2011-2015 (fig. 1b). La mediana de edad fue 33 meses (rango de 1-228 meses, ± 70,9), siendo 37/41 de nacionalidad española. Se indican las características según la ACT en la figura 2. El motivo de ingreso en UCIP fue infeccioso en 22/41 pacientes y alteración metabólica en 8/41. El resto de los pacientes presentó ingreso por diversas causas no agrupables.
En la UCIP, 5/41 presentaron alteraciones hemodinámicas. En todos los casos se requirió asistencia respiratoria (aspiración de secreciones, aerosoles y oxigenoterapia), siendo en 8/41 ventilación no invasiva y 8/41 ventilación invasiva que derivó en traqueostomía en 8/8. Se añadió en 30/41 asistencia nutricional por sondaje nasogástrico (SNG), que se retiró en 2/30 de forma previa al alta del hospital.
Asistencia domiciliaria en la Unidad de Cuidados Paliativos PediátricosTodos los pacientes pudieron recibir el alta domiciliaria a cargo de la UCPP, la mediana de días de seguimiento fue 232 (rango 1-1164 días ± 389,5). El padre y la madre ejercieron de cuidadores principales en 26/41 de los casos, siendo la madre sola en 10/41 y un centro especializado con la guarda del niño en 2/41. De los pacientes reclutados, 11/41 pasaron a primer nivel durante el tiempo de análisis y 10/41 recibieron el alta de la unidad. En todos los casos se mantuvo la asistencia respiratoria requerida en UCIP continuando con la ventilación invasiva 6/8. De los 28 pacientes portadores de SNG, en 8 se retiró posteriormente y en 20 se realizó gastrostomía.
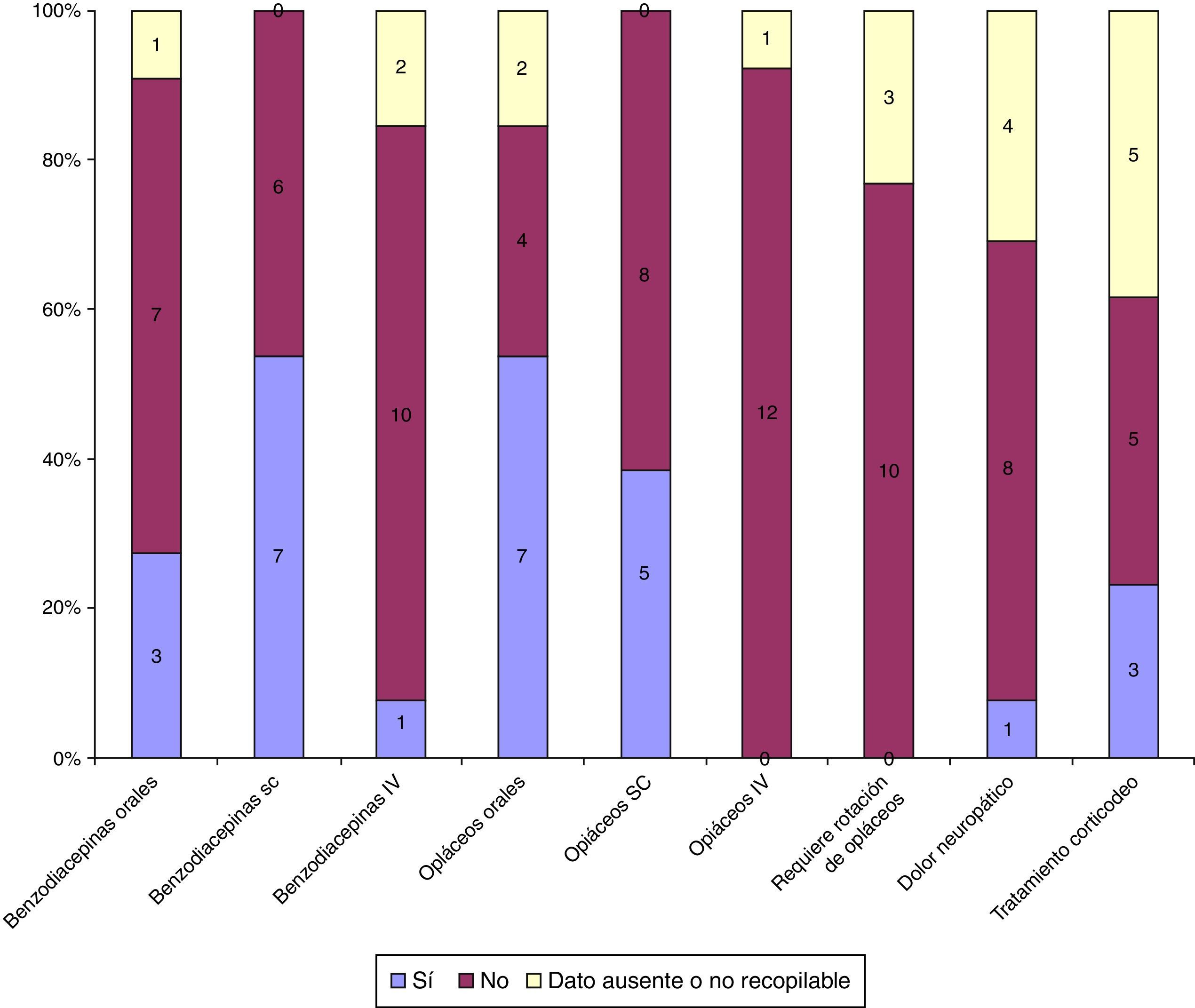
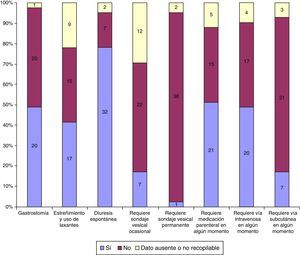
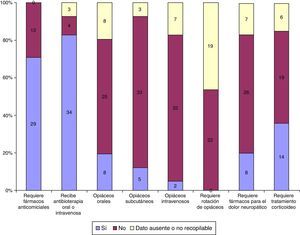
Durante la hospitalización domiciliaria por la UCPP presentaron reagudizaciones o infecciones 34/41 niños, requiriendo ingreso hospitalario 11/34 por este motivo y 4/41 por otro motivo relacionado con el final de vida. En la figura 3 se describe la necesidad de intervencionismo durante el seguimiento y en la figura 4 la medicación recibida.
Asistencia realizada en domicilio con requerimiento de intervencionismo por parte del equipo de cuidados paliativos pediátricos. En amarillo se indican los pacientes con datos ausentes o no recuperables. De arriba hacia abajo en cada columna se indica el número de pacientes para «Sí», «No» y «Dato ausente o no recogido».
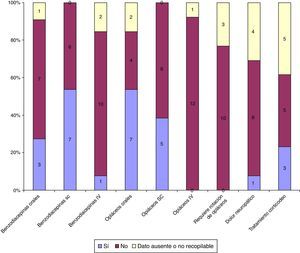
En el periodo estudiado fallecieron 13/41 niños, de los que 9/13 lo hicieron en el domicilio acompañados por sus padres y familia. Entre los fallecimientos, 2/13 eran portadores de traqueotomía. En cuanto a la presencia del equipo de paliativos en el momento del fallecimiento, esto solo se produjo en un caso. En la figura 5 se indica la asistencia farmacológica en el proceso de la muerte. Los pacientes que fallecieron durante el seguimiento mostraron un tiempo de hospitalización domiciliaria menor que el resto (174±180 días frente a 456±431,2 días, p=0,008).
DiscusiónEn este trabajo se realiza, por primera vez en España, una descripción de los niños que tras un proceso crítico reciben el alta a cargo de una UCPP13,14. Se revisaron los pacientes derivados desde las diferentes UCIP de la Comunidad Autónoma de Madrid a la UCPP tras la puesta en marcha de esta unidad, en marzo del 2008. Se observó cómo el manejo respiratorio, nutricional y farmacológico supone la principal complejidad de estos pacientes1,15-17. Se describió un seguimiento prolongado, en el que el número de fallecimientos no es predominante y se observa una práctica ausencia de ingresos hospitalarios, sin nuevos ingresos en intensivos. A su vez, en caso de fallecimiento, este ocurrió generalmente en el domicilio, con el acompañamiento de los cuidadores principales y familia, y en ausencia del equipo de atención paliativa1,7,9,18,19.
Es conocido que en el momento actual los cuidados paliativos pediátricos son un campo relativamente nuevo1,18. En origen se consideró como un abordaje acotado al final de vida pero en el momento actual permite el tratamiento de pacientes complejos no ya en el hospital, sino también en el domicilio20. Es sabido que como consecuencia del desarrollo de nuevas tecnologías y enfoques terapéuticos, al tiempo que se ha logrado una mayor capacidad de curar, con un drástico descenso de la mortalidad, se ha incrementado el número de niños que sin recuperar la situación previa al ingreso ven limitado su pronóstico de vida y, en ocasiones, enlentecen o postergan el alta tanto de las UCIP como de los propios centros hospitalarios1,2,4,8,9,11,15,21,22.
En nuestro trabajo se observó que la mayoría de los pacientes analizados (39/41) pertenecían a las categorías 3 y 4 de la ACT (tabla 1, fig. 2), habiendo sido derivados a la UCPP de forma predominante desde el hospital en el que tiene sede la unidad (fig. 1a). Al tiempo se observa que en el año 2014 se produce un descenso en el número de pacientes derivados. La causa no se puede establecer con certeza, pudiendo estar influida tanto por variables epidemiológicas como por el desarrollo de nuevas unidades hospitalarias para niños con necesidades especiales que permitirían el alta de la UCIP como paso previo al domicilio. Considerando la clasificación de la ACT y las características de los pacientes analizados, se deben destacar varios aspectos.
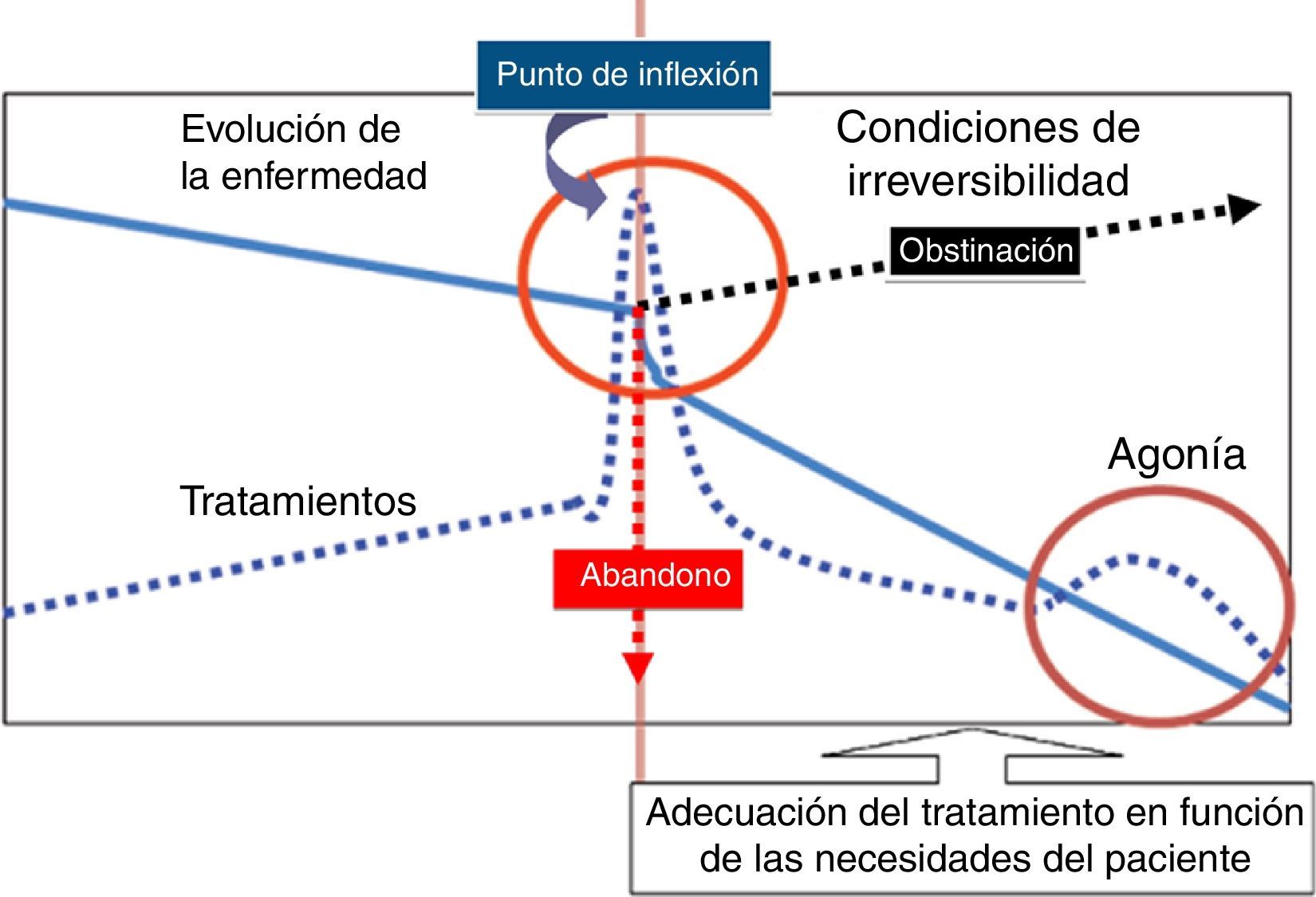
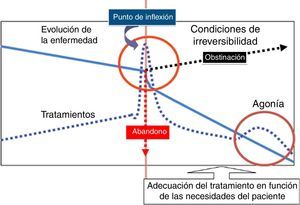
En la categoría 3 de la ACT encontramos a pacientes con una enfermedad de base sin curación actual y que como parte de su evolución, o a consecuencia de un evento agudo, han precisado de ingreso en la UCIP23. Este ingreso supone tanto un incremento puntual del tratamiento requerido como, en ocasiones, un verdadero punto de inflexión clínico. Este «punto de inflexión» puede derivar en un dilema para el equipo de intensivos, no solo en relación con el ingreso en la UCIP, sino también en cuanto la toma de decisiones clínicas posteriores a este6. Sobre la base de nuestras observaciones, el intensivista se apoyaría en este punto de inflexión para considerar la derivación a la UCPP como inicio del enfoque paliativo24 (fig. 6).
Por otro lado, la categoría 4 de la ACT aglutina a aquellos niños que, con enfermedades graves no progresivas, presentan necesidades sanitarias complejas. En esta categoría se encuentra el que sería el paciente prototípico de las UCIP: niños previamente sanos que presentan un evento crítico que no condiciona el fallecimiento, pero sí secuelas1. Estos niños suelen requerir de ingresos prolongados y una probable dependencia de tecnología que sustituya o complemente funciones vitales perdidas o debilitadas9. En ellos, considerando el tratamiento recibido, y tal y como era esperable, la asistencia respiratoria y nutricional es además un antecedente común19,21,25,26. El enfoque paliativo permitiría el alta, no ya tanto de la UCIP como del hospital. Dicha situación, que puede suponer un reto tanto médico como ético, podría verse optimizada mediante la derivación o la consulta con la UCPP.
Considerando los cuidados recibidos por los niños estudiados, se observó que en todos los casos fue necesario instaurar asistencia respiratoria tanto en intensivos como una vez se realizó seguimiento por la UCPP3,19. Se observó también una mayor complejidad respiratoria en la mitad de los pacientes, siendo en 8 de ellos necesario establecer ventilación mecánica mediante traqueostomía de forma previa alta que pudo ser posteriormente retirada en 2 casos. Este aspecto, la retirada de asistencia compleja una vez el paciente comienza el seguimiento por paliativos, ya ha sido descrito en la literatura y debe ser estudiado en próximos trabajos27.
De forma global, es conocido que el desarrollo de unidades de asistencia domiciliaria resulta de interés para el paciente crítico, para sus cuidadores y, dada la optimización de recursos, para el sistema sanitario5,15,28. El ya comentado «enfoque paliativo» permite adecuar los cuidados y facilitar la transición del paciente al domicilio. En muchos casos el niño, al alta no solo de la UCIP sino del hospital, se enfrentará a una serie de obstáculos que, mediante una perspectiva global y centrada en el paciente, serán anticipados y solventados10,21,26.
En la asistencia realizada por la UCPP se pudo observar que la complejidad de los pacientes, más allá de los problemas respiratorios o el requerimiento de gastrostomía, no radicó tanto en el intervencionismo derivado de la sustitución de una función (fig. 3), como en el posible requerimiento múltiple de fármacos, ya sea por vía enteral o parenteral (figs. 3 y 4). En nuestra experiencia, se requiere de un periodo adaptativo domiciliario y un seguimiento estrecho hasta que los principales cuidadores se encuentren entrenados en los problemas habituales del niño26. La creación de una red asistencial adecuada y la atención telefónica realizada 24 h al día y 7 días a la semana parecen herramientas fundamentales a tal efecto22.
Considerando las reagudizaciones, son destacables 2 hechos. Por un lado, ningún paciente reingresó en UCIP. Esto ocurrió a pesar de ser pacientes con asistencia en algunos casos compleja, tanto a nivel tecnológico, como instrumental y farmacológico1,4,29. La asistencia continuada facilita una adecuación real de las medidas terapéuticas: el paciente recibe el tratamiento en función de lo que realmente necesita y no por lo que le pasa en un momento puntual. A su vez, y como segundo aspecto destacable, se observó que en el caso de reagudización, siendo la causa infecciosa la más prevalente, el tratamiento de la misma se llevó a cabo de forma también mayoritaria en domicilio, incluso en situaciones en las que se requirió tratamiento parenteral1,18,30. Probablemente, el número de ingresos por reagudización habría sido mayor en caso de no existir asistencia continua en domicilio pero este aspecto no es evaluable al no existir una cohorte de pacientes con la que comparar. A su vez, no fue posible rescatar el tiempo de seguimiento por la UCPP en relación con el momento de ingreso por reagudización. Sobre la base de la experiencia de la unidad, cuanto mayor es el mismo, y mayor el tiempo de adaptación y entrenamiento de los cuidadores, mayores resultan la capacidad y los recursos para atender estas situaciones en el domicilio22,26,29.
Considerando el final de vida, y como ya se ha descrito en la literatura, no todos los pacientes que son dados de alta desde una unidad de intensivos a unidades de paliativos fallecen en un corto periodo9,20. En nuestro trabajo algunos pacientes llegaron a tener un seguimiento de más de 3 años e incluso recibieron el alta de la unidad o cambiaron de nivel asistencial. Esto último, que no indica una curación del niño, tradujo en unos casos una mejoría parcial y en otros una estabilización clínica que no requiere de hospitalización domiciliaria, pero sí de un seguimiento puntual.
Se observó que el fallecimiento se produce en aproximadamente uno de cada 4 pacientes. El tiempo de seguimiento en los fallecidos fue menor que en los que no lo hicieron, lo que podría indicar que una vez alcanzado un determinado punto de estabilidad clínica, generalmente a los 5-6 meses tras el alta de UCIP, la probabilidad de fallecimiento en un corto periodo disminuye. Tan solo 4 de los pacientes fallecidos lo hizo en el hospital y de los 9 que fallecieron en domicilio, siempre en compañía de sus cuidadores principales, tan solo en un caso se requirió de la presencia del equipo de atención domiciliaria de paliativos17. En el resto de las ocasiones el manejo de los síntomas relacionados con el final de vida se realizó por los cuidadores principales gracias al conocimiento adecuado del paciente y de las instrucciones recibidas de forma telefónica o presencial por parte de la UCPP10,22,30,31. Parece que con este tipo de asistencia la institucionalización hospitalaria del proceso de la muerte puede verse reducida. La misma se producirá en el domicilio, si esto es adecuado para el niño, sobre la base de lo aprendido por los cuidadores principales y siempre tras haber referido este deseo el paciente y/o los cuidadores principales26,29. Este hecho mejora la adaptación y el duelo de las familias, requiriendo posteriormente menor soporte social y psicológico11,20,32.
Este trabajo presenta importantes limitaciones. Se realiza una revisión retrospectiva en la que la recogida de datos se ha visto influida por la omisión de aspectos de interés. Por ejemplo, no se recuperaron datos en relación con el momento de derivación del paciente a paliativos, el número de días de ingreso en la UCIP de forma previa a esto, el motivo por el que se hizo o el tiempo transcurrido desde el alta de la UCIP hasta el alta a domicilio1. Sería de gran interés recoger la causa de derivación a paliativos, si esta fue con intención de permitir el fallecimiento en el domicilio o para lograr el alta hospitalaria. Estos aspectos deben ser valorados en próximos trabajos, dado que si consideramos los resultados obtenidos, sobre la base del número de fallecimientos y los días de seguimiento por UCPP, parece que la causa fundamental puede ser la segunda33. A su vez, no existe una cohorte previa de pacientes con la que comparar con intención de conocer el cambio proporcionado por este enfoque. Al tiempo, y dado el lugar en el que presenta su sede la UCPP de la Comunidad Autónoma de Madrid, se observa que las derivaciones son en mayoría desde el Hospital Infantil Universitario Niño Jesús, lo que pudiera sesgar, en relación con las características de los pacientes, los resultados. El seguimiento en domicilio parece contener menos defectos en forma pero los datos también deben valorarse con precaución. No se recogen las necesidades psicológicas, sociales o espirituales34,35 de pacientes y cuidadores, algo que probablemente influya sobre el manejo en domicilio recibido, la complejidad de este y la toma de decisiones36. A su vez, no se puede realizar un análisis comparativo de los mismos que permita objetivar, más allá de la descripción, la complejidad de la atención a todos ellos.
En conclusión, consideramos que la actividad de la UCPP como la descrita en este trabajo podría facilitar el alta y el seguimiento en domicilio de pacientes críticos que de otro modo verían dificultados ambos hechos1,15. La integración y la creación de estas unidades permitiría afrontar, mediante un abordaje interdisciplinar, las 3 dificultades fundamentales que estos niños parecen acusar (respiración, alimentación y múltiples tratamientos farmacológicos)9. La atención por la UCPP permite una adecuación del cuidado progresiva, minimizando los ingresos hospitalarios al tiempo que se evitan nuevos pasos por la UCIP. A su vez, la asistencia en el final de vida se convierte en un hecho evolutivo que puede acontecer en casa con una mínima intervención sanitaria. Resultará de gran interés, una vez el enfoque paliativo se desarrolle en nuestro entorno, realizar trabajos prospectivos y multicéntricos que permitan determinar con certeza no solo las fortalezas, sino también las debilidades y las oportunidades de mejora de este nuevo enfoque terapéutico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los niños y las familias de estos, ellos son los que cuidan a la persona olvidándose del enfermo. A las Unidades de Cuidados Intensivos Pediátricos de la Comunidad Autónoma de Madrid, por entender el enfoque paliativo como una oportunidad de mejora. Al equipo asistencial de la Unidad de Cuidados Paliativos Pediátricos de la Comunidad de Madrid, ellos saben que cambiar las cosas es siempre el principio.