La enterocolitis asociada a la enfermedad de Hirschsprung es su complicación más grave y conlleva una importante morbimortalidad. Se presenta con síntomas inespecíficos que dificultan el diagnóstico. Este trabajo pretende identificar, en pacientes con clínica compatible que acuden a un servicio de urgencias pediátricas, los factores clínicos asociados a enterocolitis asociada a enfermedad de Hirschsprung y evaluar su manejo posterior.
Material y métodosEstudio retrospectivo descriptivo de los pacientes con enfermedad de Hirschsprung que acudieron al Servicio de Urgencias Pediátricas entre abril de 2011 y noviembre de 2015 con clínica digestiva compatible con enterocolitis. Análisis uni y multivariante de las variables epidemiológicas y clínicas asociadas al riesgo de padecer enterocolitis.
ResultadosSe estudiaron un total de 75 episodios de consulta, de los que un 52% (39) fueron finalmente catalogados de enterocolitis. Globalmente, la diarrea fue el motivo de consulta más frecuente (74,7%). La presencia de letargia, distensión abdominal y alteraciones en la radiografía de abdomen demostró una asociación estadísticamente significativa con el diagnóstico de enterocolitis asociada a enfermedad de Hirschsprung. Se realizó ingreso hospitalario en el 77,3% de los casos.
ConclusiónLa enterocolitis asociada a la enfermedad de Hirschsprung debe tenerse en cuenta en todos aquellos pacientes con enfermedad de Hirschsprung que consulten en Urgencias por síntomas digestivos, especialmente si asocian letargia, distensión abdominal o hallazgos patológicos en la radiografía de abdomen. Se debe iniciar el proceso diagnóstico-terapéutico precozmente, ya sea con observación clínica si existen dudas diagnósticas o con tratamiento médico si existe una alta sospecha clínica.
Hirschsprung-associated enterocolitis is a significant cause of morbidity and mortality in infants with Hirschsprung's disease. The fact that the symptoms are so variable and unspecific leads to a slow or incorrect diagnosis. The purpose of this study is to identify clinical factors associated with the diagnosis, as well as to evaluate the subsequent management of children with suspected Hirschsprung-associated enterocolitis in a paediatric emergency department.
Material and methodsA retrospective descriptive study was conducted on patients with Hirschsprung's disease who were seen in a paediatric emergency department between April 2011 and November 2015 due to clinical symptoms compatible with enterocolitis. An analytical multivariate analysis was also performed on the epidemiological and clinical variables associated to enterocolitis.
ResultsA total of 75 consultation episodes in the Paediatric Emergency Department were studied, of which 52% (39) were finally diagnosed as enterocolitis. Overall, diarrhoea was the most frequent reason for consultation (74.7%). Lethargy, abdominal distension, and pathological findings on the X-ray showed a significant association with the diagnosis of Hirschsprung-associated enterocolitis. Hospital admission rate was 77.3%.
ConclusionHirschsprung-associated enterocolitis should be considered in all children with Hirschsprung's disease that consult the Emergency Department, especially those with gastrointestinal symptoms associated with lethargy, abdominal distension and pathological findings on the X-ray. The therapeutic diagnostic process should be initiated as soon as possible, either by clinical observation, if there are any doubts, or by medical treatment if there is a high clinical suspicion.
La enfermedad de Hirschsprung (EH) es una dolencia poco frecuente (uno de cada 5.000 niños) que condiciona una obstrucción funcional debido a la ausencia congénita de neuronas parasimpáticas de la pared intestinal del recto-sigma y, menos frecuentemente, de segmentos más extensos del colon o el intestino delgado1. La presentación clínica puede variar desde un retraso en la evacuación del meconio con vómitos biliosos y distensión abdominal en el periodo neonatal a un estreñimiento crónico progresivo en niños más mayores. La confirmación diagnóstica se realiza mediante la demostración del segmento agangliónico por anatomía patológica tras biopsia rectal y el tratamiento es quirúrgico2.
La enterocolitis asociada a enfermedad de Hirschsprung (EAEH) es la complicación más grave de la EH y la causa más importante de mortalidad en lactantes y niños con esta enfermedad3. La incidencia varía según las series entre un 17 y un 50%, y puede ocurrir antes o después de la cirugía de descenso4. Entre otros, se consideran factores de riesgo para padecerla la presencia de episodios previos de enterocolitis y la afectación larga (por encima del ángulo esplénico)5–8. La EAEH se caracteriza por diarrea explosiva, distensión abdominal, dolor abdominal cólico y fiebre, aunque el espectro clínico es tan variable que no existe ni una definición clara de la entidad ni un consenso claro sobre sus criterios diagnósticos4.
A pesar de esta indefinición, o quizás por ella, la EAEH sigue siendo la principal causa de mortalidad entre los pacientes con EH, por lo que es preciso un alto índice de sospecha y un diagnóstico y tratamiento precoces9.
ObjetivoComo objetivo primario se plantea identificar posibles factores clínicos asociados a EAEH que apoyen el diagnóstico en los pacientes con EH que acudieron a un servicio de urgencias pediátricas con clínica compatible. El objetivo secundario fue evaluar el manejo posterior de aquellos que fueron ingresados con diagnóstico final de EAEH.
Pacientes y métodosDiseñoTras obtener permiso del Comité Ético de Investigación Clínica de nuestro centro, se realizó un estudio longitudinal retrospectivo a través de las historias clínicas informatizadas del Servicio de Urgencias de los pacientes con EH.
SujetosSe incluyeron pacientes con diagnóstico previo de EH que acudieron al Servicio de Urgencias de nuestro hospital entre abril de 2011 y noviembre de 2015 con clínica digestiva compatible con enterocolitis (síntomas digestivos con o sin fiebre). No se incluyen, por tanto, aquellos pacientes con EH que consultaron por otro tipo de afección, estuviese o no relacionada con su enfermedad de base, ni aquellos que consultaron a otros centros.
VariablesLa variable principal estudiada fue el diagnóstico final de enterocolitis en el informe de alta de hospitalización del Servicio de Cirugía Pediátrica. Se recogieron variables basales de los pacientes, como antecedentes familiares de EH, tipo de EH, edad al diagnóstico, tratamiento, tiempo de evolución de la enfermedad y variables clínicas del episodio correspondiente, considerando como tal cada visita al Servicio de Urgencias con sospecha de EAEH. Entre estas variables incluimos diarrea, dolor abdominal, fiebre, vómitos, distensión abdominal, letargia, presencia o no de hallazgos patológicos en la radiografía abdominal, ingreso, antibioterapia, reposo intestinal y presencia de complicaciones.
AnálisisLos datos se procesaron informáticamente mediante una base de datos en formato Microsoft Excel, que más tarde fue exportada para su tratamiento estadístico en el programa SPSS versión 11.5 (SPSS Inc., Chicago, Illinois, Estados Unidos). Para la descripción de variables cuantitativas continuas se utilizó la media junto con la desviación estándar, la mediana y el rango. Las variables cualitativas se describieron mediante frecuencias absolutas y frecuencias relativas expresadas en porcentaje. Se realizó test de asociación entre variables clínicas y epidemiológicas y el diagnóstico final de EAEH usando pruebas paramétricas o no paramétricas en función del tipo de variable independiente, con un nivel de significación (valor de p) menor del 0,05.
Para estimar la magnitud de la asociación de los posibles marcadores de riesgo de EH en los pacientes que acudieron al Servicio de Urgencias se realizaron modelos de regresión logística univariante y multivariante, empleando como exposición las variables letargia, distensión o radiografía patológica, y como resultado, el diagnóstico de EH. Se obtuvieron estimadores del efecto (OR) brutos y ajustados. Se llevaron a cabo 2 modelos multivariantes. En el primero, se mantuvieron las variables asociadas con la variable resultado al nivel p<0,20, siguiendo un método no automático para la introducción de las variables. En el segundo, se mantuvieron todas las variables relevantes de acuerdo con el conocimiento causal previo. De esta forma, respetamos una metodología ampliamente aceptada10.
ResultadosCumplieron los criterios de inclusión 42 pacientes durante el periodo de estudio, con un rango de edad entre 6 meses y 18 años y una media de edad de 9 años. La distribución por sexos mostró una mayor proporción de varones (66%) que de mujeres (34%). Respecto a la edad al diagnóstico, un 40% fueron diagnosticados en el primer año de vida, con una mediana de edad de un mes, y un 22,6% fueron diagnosticados entre el primer y el segundo año de vida. Un 16,7% de los pacientes tenían antecedentes familiares de EH. Al analizar los diferentes tipos de afectación, en un 52,4% de los pacientes era rectosigmoidea (corta) y en el 47,6% era una afectación más larga. Cuarenta de los 42 pacientes (95,2%) habían sido intervenidos quirúrgicamente (descenso) antes del episodio de estudio, con una mediana de edad de 8 meses (tabla 1).
Características basales de la muestra
| Valor | n | ||
|---|---|---|---|
| Edad (años), media±DE (rango) | 9,8±4,3 (2-18) | 42 | |
| Sexo | Mujeres, % (n) | 34 (14) | 42 |
| Edad al diagnóstico (meses), mediana (rango) | 1 (0-143) | 42 | |
| Cirugía descenso | Sí, % (n) | 95,2 (40) | 42 |
| Edad cirugía descenso (meses), mediana (rango) | 8 (1-51) | 42 | |
| Tipo de EH | Largo, % (n) | 47,6 (20) | 42 |
| Historia familiar | Sí, % (n) | 16,7 (7) | 42 |
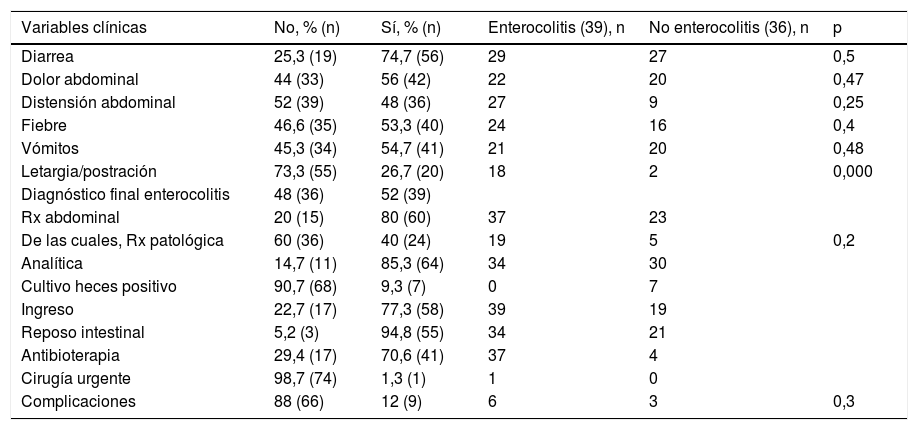
Se estudiaron un total de 75 episodios de consulta en Urgencias, de los que un 52% (39) fueron finalmente catalogados de enterocolitis. Globalmente, la diarrea fue el motivo de consulta más frecuente (74,7%), seguido de dolor abdominal (56,4%), vómitos (54,7%), fiebre (53,3%), distensión abdominal (48%) y letargia o postración (26,7%) (tabla 2).
Variables clínicas estudiadas
| Variables clínicas | No, % (n) | Sí, % (n) | Enterocolitis (39), n | No enterocolitis (36), n | p |
|---|---|---|---|---|---|
| Diarrea | 25,3 (19) | 74,7 (56) | 29 | 27 | 0,5 |
| Dolor abdominal | 44 (33) | 56 (42) | 22 | 20 | 0,47 |
| Distensión abdominal | 52 (39) | 48 (36) | 27 | 9 | 0,25 |
| Fiebre | 46,6 (35) | 53,3 (40) | 24 | 16 | 0,4 |
| Vómitos | 45,3 (34) | 54,7 (41) | 21 | 20 | 0,48 |
| Letargia/postración | 73,3 (55) | 26,7 (20) | 18 | 2 | 0,000 |
| Diagnóstico final enterocolitis | 48 (36) | 52 (39) | |||
| Rx abdominal | 20 (15) | 80 (60) | 37 | 23 | |
| De las cuales, Rx patológica | 60 (36) | 40 (24) | 19 | 5 | 0,2 |
| Analítica | 14,7 (11) | 85,3 (64) | 34 | 30 | |
| Cultivo heces positivo | 90,7 (68) | 9,3 (7) | 0 | 7 | |
| Ingreso | 22,7 (17) | 77,3 (58) | 39 | 19 | |
| Reposo intestinal | 5,2 (3) | 94,8 (55) | 34 | 21 | |
| Antibioterapia | 29,4 (17) | 70,6 (41) | 37 | 4 | |
| Cirugía urgente | 98,7 (74) | 1,3 (1) | 1 | 0 | |
| Complicaciones | 88 (66) | 12 (9) | 6 | 3 | 0,3 |
Las 2 pruebas complementarias realizadas con mayor frecuencia fueron la analítica básica (85,3%) y la radiografía de abdomen (80%). Se encontraron hallazgos patológicos en la radiografía abdominal en 24 de las 60 radiografías realizadas (40%). De los 39 episodios con diagnóstico final de enterocolitis, 20 presentaban una radiografía normal y 19, una radiografía patológica. Los hallazgos encontrados fueron edema de asas (32%), obstrucción (5,3%) y aire ectópico (1,3%). En 7 de los 75 episodios (9,3%) se encontró un resultado positivo en el estudio microbiológico de heces mostrando 3 infecciones por Rotavirus, 2 infecciones por Campylobacter, una coinfección por Rotavirus y Aeromonas caviae y una infección por Cryptosporidium. Solo se realizó ecografía abdominal en 3 pacientes, sin resultados significativos. Se realizó hemocultivo en el 12% de la muestra, siendo estéril en el 100% de los casos.
Cincuenta y ocho de los 75 episodios (77,3%) requirieron ingreso en la planta de hospitalización. Durante el ingreso, en el 94% de los episodios se mantuvo al paciente a dieta absoluta con reposo intestinal y con lavados mediante sondaje rectal («nursing») y en el 70,6% de los casos se administró antibioterapia intravenosa. Las complicaciones detectadas fueron: una perforación intestinal que requirió cirugía urgente y 8 pacientes asociaron deshidratación aguda grave que en 2 casos precisó ingreso en la Unidad de Cuidados Intensivos por desarrollo de insuficiencia renal aguda.
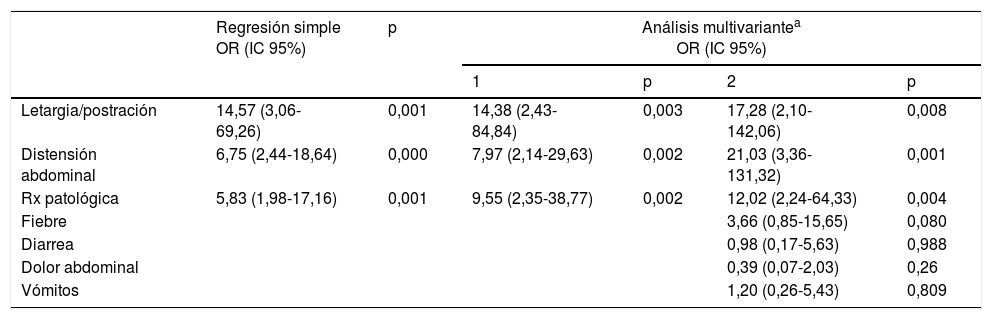
En el estudio de contraste de hipótesis, la única variable recogida que demostró una asociación significativa con el diagnóstico de enterocolitis fue la letargia, que apareció en un 46,1% de los diagnosticados de enterocolitis y tan solo en el 5,6% de los pacientes que fueron finalmente dados de alta con otro diagnóstico (p<0,01) (tabla 2). Al realizar una regresión logística univariante para buscar marcadores de riesgo del diagnóstico de enterocolitis se encontró un aumento del riesgo de enterocolitis estadísticamente significativo al presentar letargia (OR 14,57), distensión abdominal (OR 6,75) y hallazgos patológicos en la radiografía de abdomen (OR 5,83). Estos resultados se mantuvieron estadísticamente significativos en las 3 variables al realizar los 2 modelos de regresión logística múltiple antes mencionados (tabla 3).
Valores de la odds ratio para enterocolitis según las variables clínicas estudiadas
| Regresión simple OR (IC 95%) | p | Análisis multivariantea OR (IC 95%) | ||||
|---|---|---|---|---|---|---|
| 1 | p | 2 | p | |||
| Letargia/postración | 14,57 (3,06-69,26) | 0,001 | 14,38 (2,43-84,84) | 0,003 | 17,28 (2,10-142,06) | 0,008 |
| Distensión abdominal | 6,75 (2,44-18,64) | 0,000 | 7,97 (2,14-29,63) | 0,002 | 21,03 (3,36-131,32) | 0,001 |
| Rx patológica | 5,83 (1,98-17,16) | 0,001 | 9,55 (2,35-38,77) | 0,002 | 12,02 (2,24-64,33) | 0,004 |
| Fiebre | 3,66 (0,85-15,65) | 0,080 | ||||
| Diarrea | 0,98 (0,17-5,63) | 0,988 | ||||
| Dolor abdominal | 0,39 (0,07-2,03) | 0,26 | ||||
| Vómitos | 1,20 (0,26-5,43) | 0,809 | ||||
En el análisis multivariante, se realizan 2 modelos de regresión logística múltiple:
1) Se introducen únicamente las variables que mantienen el nivel de significación por debajo de 0,20 (porque es habitual en ciencia y porque nuestro tamaño muestral es pequeño).
2) Se introducen todas las variables que nos parecen de interés de acuerdo con el conocimiento causal previo (vómitos, diarrea, fiebre, distensión abdominal, letargia, dolor abdominal, radiografía patológica).
A pesar de los avances en el diagnóstico y el tratamiento, la EAEH continúa siendo una importante causa de morbimortalidad en esta enfermedad3. Conocer su epidemiología, sus signos de alarma y la aproximación diagnóstico-terapéutica en el Servicio de Urgencias es de suma importancia para llevar a cabo un diagnóstico y tratamiento precoces y argumenta la relevancia del presente estudio11.
La EAEH es una entidad frecuente en los pacientes con EH. Algunos autores calculan que afecta hasta a un 50% de ellos4. Esta alta incidencia, junto con sus posibles e importantes complicaciones, podrían justificar una tasa de ingreso elevada en los pacientes con EH y sospecha de enterocolitis acompañante. En esta serie, 3 de cada 4 pacientes con EH que acudieron a Urgencias con síntomas digestivos ingresaron con diagnóstico de sospecha de EAEH. Durante el ingreso posterior, sin embargo, solo el 50% del total tuvieron finalmente dicho diagnóstico.
La literatura refleja que la EAEH es más frecuente en pacientes con afectación larga12–14; sin embargo, en esta muestra, la distribución es equitativa: un 52,4% con afectación corta y un 47,6% con afectación larga, tal y como ocurre en otras series8. Se ha argumentado que la incidencia de EAEH disminuye tras la corrección quirúrgica15–17, aunque nuestros datos no permiten apoyar este hecho, pues el 95% de los pacientes recogidos habían sido operados y la mayoría tuvieron, al menos, un episodio de EAEH.
Aunque se han desarrollado escalas clínicas con criterios diagnósticos de EAEH4, el contexto de consulta en la urgencia pediátrica debe, como quedó dicho con anterioridad, hacer más hincapié en una alta sospecha clínica apoyada en síntomas compatibles, de los que el más prevalente en nuestro caso fue la diarrea. En esta serie, además, la letargia fue el síntoma acompañante que se asoció con más frecuencia con un diagnóstico final de EAEH, hecho que coincide con los hallazgos de otros autores4,15,18. Creemos que un paciente con EH que consulta en la urgencia por diarrea y dolor abdominal, y que además asocia síntomas neurológicos, debe ser ingresado con diagnóstico de sospecha de EAEH.
Como pruebas complementarias, la de mayor importancia tanto en nuestro trabajo como en otras series es la radiografía de abdomen, cuya realización en Urgencias está recomendada ante la sospecha clínica de EAEH15. La aparición de edema de asas, aire ectópico o signos de obstrucción intestinal, aunque inespecíficos, se consideran altamente indicativos de EAEH y han mostrado una asociación significativa en esta serie. También se pone de manifiesto que en aproximadamente la mitad de los episodios de EAEH, la radiografía de abdomen fue normal, por lo que este resultado no descarta la posibilidad de enterocolitis. Otras alternativas, como la ecografía o la TC abdominal, aún no se han mostrado coste-efectivas para el diagnóstico de esta entidad19,20. La sepsis es la complicación más grave de la EAEH, por lo que las guías recomiendan la extracción de hemocultivo. En nuestra muestra se realizó en pocos pacientes, aunque puede ser un sesgo de información ya que es un estudio retrospectivo y el acceso a la información no siempre es fácil.
Apoyándonos en la literatura y en los datos mostrados, podrían existir 2 posibles escenarios clínicos en cuanto a la sospecha de EAEH en Urgencias: un primer caso, en el que la clínica es altamente indicativa (paciente con letargia, diarrea explosiva, dolor y distensión abdominal) y en el que, independientemente del hallazgo radiológico, se recomienda el ingreso e iniciar tratamiento médico; y un segundo caso, con clínica menos específica y radiografía normal, en el que se deberían tener en cuenta los factores de riesgo, aunque en caso de duda podría recomendarse el ingreso para observación y reevaluación en las siguientes 24h.
Este trabajo contiene algunas limitaciones. El diseño del estudio no permite calcular incidencias o estimar factores de riesgo, pues la población de estudio está formada tan solo por los pacientes con EH que acudieron a nuestro Servicio de Urgencias con clínica compatible. De cualquier forma, creemos que es una muestra representativa y numerosa de una serie grande de pacientes con EH tratados en nuestro centro, cuyo Servicio de Cirugía Pediátrica es un referente en el tratamiento de esta enfermedad. Otra limitación la constituye el mismo diagnóstico de la entidad; al no aplicar escalas clínicas o criterios estrictos, probablemente la tasa final de diagnóstico está sobreestimada y el número de ingresos innecesarios es alto. De nuevo, consideramos que la elevada morbimortalidad de la EAEH justifica que, en el contexto de la atención en un servicio de urgencias, esta política es más correcta que otra más restrictiva.
ConclusionesUno de cada 2 pacientes con EH que acudió al Servicio de Urgencias con síntomas digestivos con o sin fiebre fue finalmente diagnosticado de enterocolitis. La diarrea fue el síntoma más frecuente, seguido del dolor abdominal y los vómitos. La presencia de letargia, distensión abdominal y/o alteraciones patológicas en la radiografía de abdomen apoyan el diagnóstico final de EAEH.
Debido a la gravedad de la EAEH, es de suma importancia un alto índice de sospecha en el Servicio de Urgencias. Ante una clínica compatible, es necesario realizar pruebas complementarias, incluyendo la radiografía de abdomen, aunque su resultado normal no excluye el diagnóstico. En casos con diagnóstico clínico o radiológico claro, se debe iniciar precozmente el tratamiento con reposo intestinal y antibioterapia. En casos dudosos, se aconseja mantener al paciente en observación hasta obtener un diagnóstico final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Trabajo presentado durante el XXI Congreso de la Sociedad Española de Urgencias Pediátricas, Valencia (España), abril de 2016.