Comparar los niveles de glucemia e incidencia de hiperglucemia en el postoperatorio de cirugía general usando sueros con diferente concentración de glucosa.
MetodologíaEnsayo clínico aleatorizado, abierto, no ciego, en pacientes no diabéticos, que ingresan en Cuidados Intensivos Pediátricos tras cirugía electiva, de 6 meses a 14 años, peso superior a 6kg, glucemia>60mg/dl y firma de consentimiento informado, manteniéndose a dieta con sueroterapia de mantenimiento intravenosa mediante suero con glucosa al 3,3 o 5%. Se determinan niveles de glucemia preoperatoria, al ingreso, y a las 8, 24 y 48h, comparando los valores medios y la incidencia de hiperglucemia (glucemia >150mg/dl) en ambos grupos.
ResultadosUn total de 60 pacientes recibieron suero glucosalino 1/3 (51mEq/l de sodio y 33g/l de glucosa) y 70 pacientes suero glucosalino 5/0,9% (154mEq/l de sodio y 50g/l de glucosa). La glucemia media fue mayor en el grupo al 5%, sin diferencia estadística. No hubo diferencia en la incidencia de hiperglucemia; 8h: 26% del grupo 3,3% vs. 21,3% del grupo 5% (p=0,63); 24h: 20% vs. 22,7% (p=0,8); 48h: 19% vs. 23,1% (p=0,78).
ConclusionesEn el postoperatorio de cirugía general, el uso de soluciones glucosadas al 3,3% consigue niveles de glucemia similares a los detectados en pacientes que reciben suero con glucosa 5%, con una incidencia de hiperglucemia similar.
To compare plasma glucose levels and incidence of hyperglycaemia in the post-operative period after general surgery using fluids with different glucose.
MethodologyA randomised, open-label, non-blind, clinical trial was conducted on patients admitted to Paediatric Intensive Care Unit after elective surgery. The inclusion criteria were from 6 months to 14 years of age, with a weight greater than 6kg, onset glucose level >60mg/dL, and a signed informed consent, with no oral intake and maintenance intravenous fluid therapy using fluids with 3.3% or 5% glucose. Plasma glucose levels were measured before surgery, on admission, and 8, 24, and 48h, with the mean glucose levels and incidence of hyperglycaemia (glucose level >150mg/dL) in both groups being compared.
ResultsA total of 60 patients received glucose/saline 1/3 (51mEq/L sodium and 33g/L glucose), and 70 glucose/saline 5/0.9% (154mEq/L sodium and 50g/L glucose). Mean glucose levels were higher in the group receiving glucose 5%, with no statistical difference. There was no significant difference in the incidence of hyperglycaemia; 8h: 26% in the 3.3% group vs. 21.3% in the 5% group (P=.63); 24h: 20% vs. 22.7% (P=.8); and 48h: 19% vs. 23.1% (P=.78).
ConclusionsThe use of fluids with 3.3% glucose in the post-operative period of general surgery maintains mean glucose levels in a similar range to that of patients receiving fluids with 5% glucose, with no difference in the incidence of hyperglycaemia.
Las soluciones intravenosas (i.v.) de mantenimiento son necesarias para garantizar los requerimientos de agua, electrólitos y energía en pacientes hospitalizados incapaces de ingerir alimentos por vía oral. Si bien hay un acuerdo prácticamente generalizado del uso de sueros isotónicos de mantenimiento1-7, no está clara la cantidad de glucosa a utilizar en el postoperatorio inmediato. Aunque clásicamente se ha recomendado un aporte de glucosa con una concentración del 5% (10% en neonatos) en la fluidoterapia de mantenimiento8,9, recientemente se está cuestionando la idoneidad de usar concentraciones menores con el fin de evitar la aparición de hiperglucemia en el paciente crítico y sus potenciales efectos adversos. Existen datos en la literatura pediátrica que documentan la asociación entre la hipoglucemia e hiperglucemia con la morbimortalidad en pacientes críticos, de la misma manera que ocurre en pacientes adultos. Se han propuesto varios mecanismos para explicar esta asociación, como un incremento en la producción de citoquinas proinflamatorias, dislipidemia aguda, disfunción endotelial, hipercoagulación, o mayor toxicidad de la glucosa que conduce a la apoptosis celular10,11.
Pacientes y métodoSe realizó un ensayo clínico controlado en faseIV, unicéntrico, prospectivo, aleatorizado y abierto (EudraCT 2010-023280-17) llevado a cabo en la Unidad de Cuidados Intensivos Pediátricos (UCIP) del Hospital Infantil Virgen del Rocío de Sevilla, desde junio de 2011 hasta mayo de 2013. Se incluyeron pacientes desde 6meses a 14años, con peso igual o superior a 6kg, tras cirugía electiva que precisaban dieta absoluta oral y/o enteral al menos 6h y sueroterapia i.v. de mantenimiento, previa firma del consentimiento informado escrito por los progenitores o tutores legales. Se excluyeron pacientes diabéticos o sin consentimiento informado. Los casos que durante el periodo de estudio precisaron cambio en la pauta de tratamiento, corrección de hipoglucemia aguda (glucemia <60mg/dl), o revocación del consentimiento, se retiraron del análisis. Los pacientes fueron aleatorizados por el programa Epidat3, con una relación 1:1, a uno de los dos grupos de estudio; grupo hipotónico (HT): recibió suero glucosalino 1/3 (contiene por litro: 51mEq de cloro y sodio y 33g de glucosa), o grupo isotónico (IT): recibió suero glucosalino 0,9/5% (contiene por litro: 154mEq de cloro y sodio y 50g de glucosa). La prescripción del suero siguió la regla de Holliday12, sin adición de componentes adicionales. Se realizó seguimiento desde el ingreso en la UCIP hasta el inicio de la tolerancia oral/enteral y/o retirada de la fluidoterapia i.v. o alta de la UCIP, durante un máximo de 48h, monitorizando los niveles plasmáticos de glucosa al ingreso y a las 8, 24 y 48h. Se recogieron datos personales, duración y tipo de intervención quirúrgica. Durante la cirugía se utilizaron sueros isotónicos sin glucosa.
La variable principal de estudio fue la concentración plasmática de glucosa (medida en mg/dl). La variable secundaria fue la incidencia de hiperglucemia. Tomamos como punto de corte de hiperglucemia 150mg/dl basándonos en trabajos de adultos y niños que analizan los valores de hiperglucemia con la morbimortalidad en pacientes críticos10,13,14. Si en cualquier punto de estudio un paciente presentaba glucemia <60mg/dl, se administraba aporte i.v. de glucosa y se excluía del análisis. No se usó insulina en caso de hiperglucemia.
La determinación de glucemia plasmática se realizó en el laboratorio del Hospital con el analizador Cobas ISE (Roche, España).
El ensayo clínico se llevó a cabo de acuerdo con los principios de la Declaración de Helsinki y según la normativa legal vigente (Real Decreto 223/2004), y fue evaluado y aprobado por el Comité Autonómico de Ensayos Clínicos de Andalucía (CEIC de Referencia) y el Comité Ético de Investigación Clínica del Hospital.
El análisis estadístico se realizó con el programa IBM SPSS 20.0 para Windows. Las variables cuantitativas se resumieron con medias y desviaciones típicas; las variables cualitativas se expresaron mediante frecuencias y porcentajes. Para analizar la relación entre dos variables cualitativas se realizaron tablas de contingencias y se aplicó el test Chi-cuadrado, Chi- cuadrado con corrección de continuidad o test exacto de Fisher (para tablas 2×2 poco pobladas) según criterios de aplicación. Para contrastar si el cambio que se producía en ciertos parámetros en los distintos puntos del estudio difería entre ambos grupos, se realizó el test t de Student una vez validados los requisitos de aleatoriedad, independencia, normalidad e igualdad de varianza. Si no cumplía igualdad de varianza (test de Levene), se aplicó la prueba t de Student con la corrección de Welch. Si no cumplía el requisito de normalidad (prueba de Shapiro-Wilk), se realizó la prueba U de Mann-Withney. Las diferencias de medias significativas se cuantificaron con intervalos de confianza al 95%, en caso de no normalidad. El nivel de significación estadística se estableció en p<0,05.
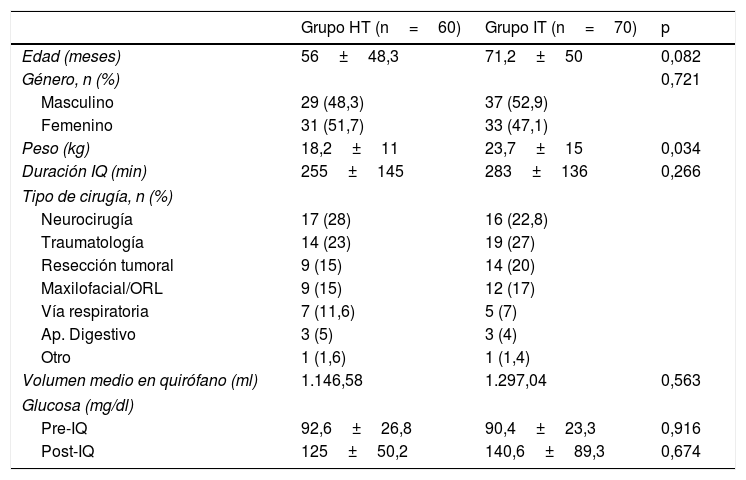
ResultadosSe analizaron 130 pacientes: 60 del grupo HT y 70 del grupo IT. No hubo diferencias en las características basales, salvo en el peso (tabla 1).
Características al ingreso de la muestra de estudio
| Grupo HT (n=60) | Grupo IT (n=70) | p | |
|---|---|---|---|
| Edad (meses) | 56±48,3 | 71,2±50 | 0,082 |
| Género, n (%) | 0,721 | ||
| Masculino | 29 (48,3) | 37 (52,9) | |
| Femenino | 31 (51,7) | 33 (47,1) | |
| Peso (kg) | 18,2±11 | 23,7±15 | 0,034 |
| Duración IQ (min) | 255±145 | 283±136 | 0,266 |
| Tipo de cirugía, n (%) | |||
| Neurocirugía | 17 (28) | 16 (22,8) | |
| Traumatología | 14 (23) | 19 (27) | |
| Resección tumoral | 9 (15) | 14 (20) | |
| Maxilofacial/ORL | 9 (15) | 12 (17) | |
| Vía respiratoria | 7 (11,6) | 5 (7) | |
| Ap. Digestivo | 3 (5) | 3 (4) | |
| Otro | 1 (1,6) | 1 (1,4) | |
| Volumen medio en quirófano (ml) | 1.146,58 | 1.297,04 | 0,563 |
| Glucosa (mg/dl) | |||
| Pre-IQ | 92,6±26,8 | 90,4±23,3 | 0,916 |
| Post-IQ | 125±50,2 | 140,6±89,3 | 0,674 |
Ap.: aparato; HT: grupo hipotónico; IQ: intervención quirúrgica; IT: grupo isotónico; ml: mililitro; min: minutos; n: número de pacientes; ORL: otorrinolaringológico; p: valor de significación estadística.
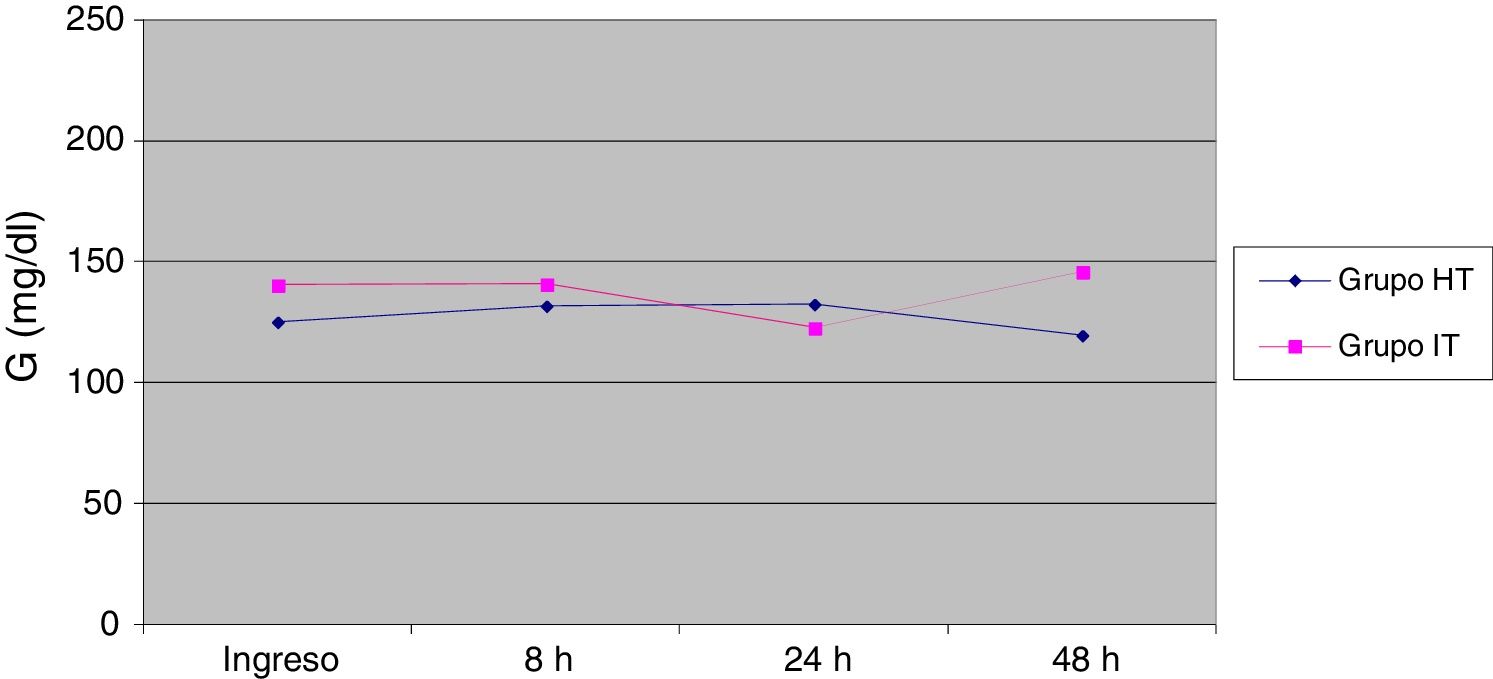
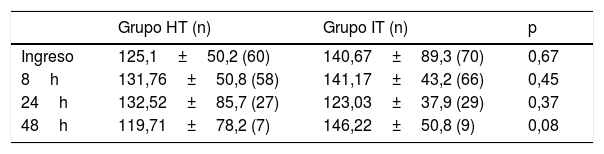
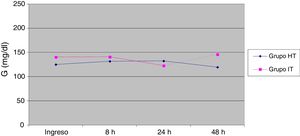
Los valores medios de glucemia se mantuvieron más elevados en el grupo que recibió suero IT durante todo el tiempo de estudio, salvo a las 24h que fue mayor en el grupo HT, sin existir diferencias significativas entre ambos grupos, como se muestra en los datos de la tabla 2 y en las figuras 1 y 2.
Valores medios de glucemia en los puntos de estudio (mg/dl) de ambos grupos
| Grupo HT (n) | Grupo IT (n) | p | |
|---|---|---|---|
| Ingreso | 125,1±50,2 (60) | 140,67±89,3 (70) | 0,67 |
| 8h | 131,76±50,8 (58) | 141,17±43,2 (66) | 0,45 |
| 24h | 132,52±85,7 (27) | 123,03±37,9 (29) | 0,37 |
| 48h | 119,71±78,2 (7) | 146,22±50,8 (9) | 0,08 |
HT: grupo hipotónico; IT: grupo isotónico; (n): número de pacientes válidos; p: valor de significación estadística.
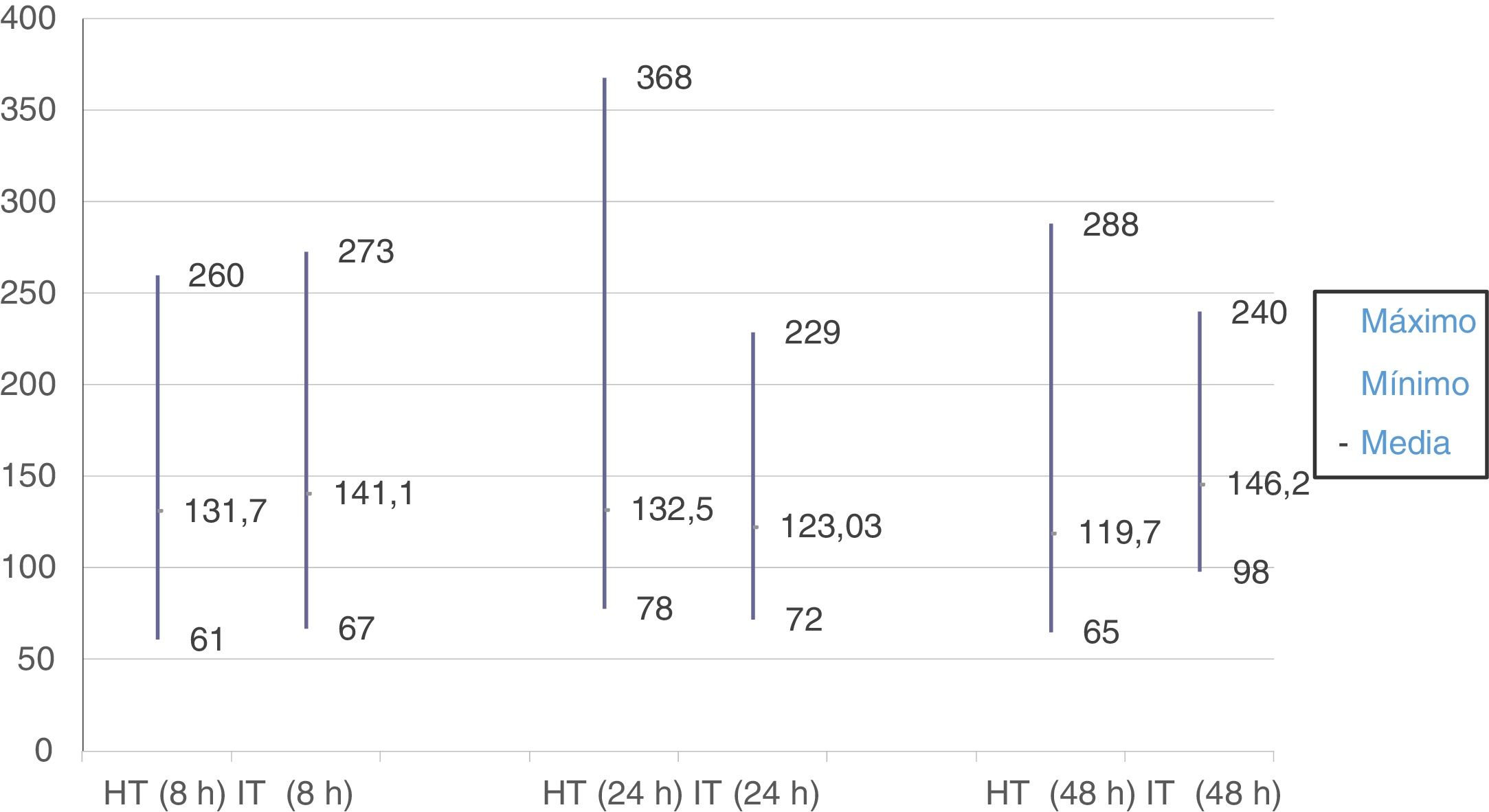
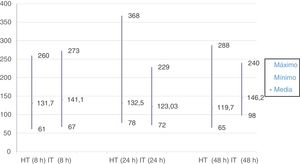
El valor absoluto más alto de glucemia alcanzado en el grupo IT fue de 273mg/dl a las 8h de inicio de la fluidoterapia i.v.; en el grupo HT, el valor máximo se alcanzó a las 24h, siendo de 368mg/dl.
El valor absoluto más bajo de glucemia se dio en un paciente del grupo HT, con un valor de 61mg/dl a las 8h de ingreso. En ese mismo punto se alcanzó el valor mínimo de glucemia del grupo IT, con un valor absoluto de 67mg/dl.
No se hallaron diferencias significativas en la frecuencia de hiperglucemia en el grupo IT frente al grupo HT en ningún momento del estudio.
A las 8h, el 26% de los pacientes del grupo HT presentaban valores de glucosa en sangre ≥150mg/dl, frente al 21,3% del grupo IT (p=0,63).
A las 24h, el 20% de los sujetos del grupo HT y el 22,7% de los del grupo IT tenían hiperglucemia (p=0,8).
A las 48h, el valor de glucemia era ≥150mg/dl en el 19% de los pacientes del grupo HT frente al 23,1% del grupo IT (p=0,78).
DiscusiónLa glucosa constituye el sustrato energético fundamental de las células corporales, de ahí la importancia de mantener unos niveles óptimos de glucemia. Los niños tienen una mayor susceptibilidad a la hipoglucemia que los adultos, debido a unas necesidades de glucosa relativamente más elevadas y a las características del metabolismo intermedio en esta primera época de la vida. El cerebro es el órgano más afectado en caso de disminución de este aporte energético. Los recién nacidos y lactantes pequeños son un grupo de riesgo, en el cual la hipoglucemia tiene un mayor riesgo de producir secuelas neurológicas. Siguiendo las recomendaciones de la Asociación Americana de Diabetes (ADA)15, se considera hiperglucemia un valor de glucemia ≥126mg/dl con 8h de ayuno.
La hiperglucemia es una de las alteraciones metabólicas más frecuentes en los pacientes hospitalizados. Situaciones de estrés, como infección, inflamación, hipoperfusión, hipoxia, gran quemado o politraumatismo, desencadenan cambios adaptativos metabólicos y circulatorios definidos como síndrome de respuesta inflamatoria sistémica que tiene como consecuencia la activación de mediadores inflamatorios (citoquinas inflamatorias) y neuroendocrinos (hormonas contrainsulinares o contrarreguladoras) cuyo objetivo es asegurar una adecuada oxigenación y sustrato energético a los tejidos. La activación de estos mecanismos produce un aumento de la neoglucogénesis hepática y de la resistencia periférica a la insulina, dando lugar a un estado de hiperglucemia que se conoce con el nombre de hiperglucemia de estrés. Esta hiperglucemia suele cursar sin cetosis y los niveles de glucemia suelen normalizarse cuando se resuelve la enfermedad aguda desencadenante13.
La hiperglucemia no está exenta de complicaciones. Puede producir un retraso en la cicatrización de heridas, aumento de la frecuencia de infecciones, deterioro de la función leucocitaria o diuresis osmótica que puede conducir a un estado de deshidratación y trastornos electrolíticos secundarios.
Al igual que la hipoglucemia, la hiperglucemia también ha demostrado ser nociva para el cerebro. En presencia de isquemia o hipoxia, disminuye el flujo sanguíneo cerebral produciendo acidosis láctica y alteración de las funciones neuronales pudiendo llevar incluso a la muerte celular. Existen evidencias en la literatura pediátrica que sugieren que, en presencia de un evento isquémico o hipóxico, la hiperglucemia empeora el pronóstico neurológico y, al igual que la hipoglucemia, se ha relacionado con un aumento de la morbimortalidad en los niños críticos10,11. Esto matiza la importancia de la monitorización estrecha de los niveles de glucemia y la justificación de la utilización de terapia con insulina en determinados casos para mantener unos niveles de glucosa estables evitando picos de glucemia elevados13,16. Sin embargo, no está bien definido cuál es el nivel óptimo de glucemia deseado en el paciente crítico. El abordaje clásico ha sido tratar la hiperglucemia cuando el valor de glucosa en sangre superaba el umbral de reabsorción renal de glucosa (180mg/dl), lo que produciría una diuresis osmótica. Esto está justificado por el mayor valor que se daba al hecho de evitar la hipoglucemia y sus potenciales efectos deletéreos sobre un control glucémico más estricto10.
No obstante, existen diversos estudios en adultos que han demostrado que el mantenimiento de la glucemia en valores más bajos se asocia a un descenso de la morbimortalidad; los rangos utilizados varían en los distintos trabajos: 108-144mg/dl (<150mg/dl)14, 80-140mg/dl17 o más recientemente 80-110mg/dl18.
Aunque existen menos trabajos que en adultos, los estudios realizados en pacientes críticos pediátricos arrojan resultados similares, demostrando un descenso de la mortalidad y de los días de estancia en UCIP, con cifras de glucemia por debajo de 150mg/dl10,11. No obstante, se hace hincapié en el riesgo de hipoglucemia en aquellos pacientes con un control más estrecho de glucemia (con objetivo glucémico <126mg/dl), y la variabilidad entre el tipo de pacientes, la edad y las patologías asociadas16, sin poder establecer un punto de corte ideal de forma generalizada. Srinivasan et al. en el año 200410 revisaron un grupo de 1.350 niños con soporte ventilatorio y vasoactivo ingresados en UCI; definieron un valor de normoglucemia cuando la concentración sanguínea de glucosa era <110mg/dl y de hiperglucemia cuando era >126mg/dl; demostrando que una hiperglucemia >150mg/dl en las primeras 48h de ingreso en UCI se asociaba con un incremento 3 veces mayor en la mortalidad, y que la duración mantenida de la hiperglucemia >126mg/dl se relacionaba con un incremento del riesgo de mortalidad 6 veces mayor. Faustino y Apkon en 200519 examinaron la prevalencia de hiperglucemia entre 942 niños no diabéticos ingresados en UCI, con 3 valores distintos de corte de glucemia establecidos en 120, 150 y 200mg/dl, con una prevalencia de pacientes hiperglucémicos del 75% en el primer grupo, del 50,1% en el segundo y del 26,3% en el tercero, hallando un aumento de la morbilidad cuando la glucemia superaba los 150mg/dl en las primeras horas de ingreso. Wintergerst et al. en 200611 realizaron una revisión de los valores de glucemia determinados en una población de niños ingresados en UCI durante un periodo de tiempo de 13meses, analizando la relación existente entre la hipoglucemia (definida como valor <65mg/dl), la hiperglucemia (estableciendo 3 puntos de corte: 110, 150 y 200mg/dl) y la variabilidad de los niveles de glucosa en cada paciente en el transcurso del periodo de estudio. La prevalencia de hiperglucemia fue del 86,7% en el primer grupo, del 61% en el segundo grupo y del 35% en el tercer grupo. Establecieron una relación directa entre la hiperglucemia y la mortalidad y los días de estancia en UCI, con una tasa de mortalidad del 9,9% cuando la glucemia era>200mg/dl, del 7,4% cuando era >150mg/dl, del 5,7% cuando era >110mg/dl, y tan solo de un 1% cuando se mantenían valores por debajo de 110mg/dl. La incidencia de hipoglucemia hallada fue del 18,5%, asociándose con un aumento de la morbimortalidad.
Los resultados de nuestro trabajo demuestran que los valores medios de glucemia se encuentran por encima de la definición de hiperglucemia de la ADA (≥126mg/dl) en todos los puntos del estudio, sin diferencias entre ambos grupos. Sin embargo, cuando definimos como punto de corte el valor de 150mg/dl, la frecuencia global de hiperglucemia es menor, siendo del 23,7% del total de pacientes a las 8h, del 21,3% a las 24h y del 21,1% a las 48h, sin que existan tampoco diferencias significativas entre el grupo HT y el grupo IT en cada punto.
Los valores medios de glucemia fueron más elevados en el grupo con mayor aporte de glucosa, salvo a las 24h. Asimismo, a las 24 y 48h se alcanzaron los valores absolutos de glucemia más altos en pacientes del grupo HT con menor aporte i.v. Analizando otros factores diferentes del aporte de glucosa i.v. que pudieran explicar estos resultados, no parece que la influencia del estrés quirúrgico sea motivo de ello, ya que no hubo diferencias en la duración media de la cirugía, y el número de pacientes por tipo de intervención quirúrgica fue similar entre ambos grupos. Analizando los casos absolutos individuales, ambos tuvieron glucemias precirugía normales (113 y 77mg/dl), y glucemias al ingreso y a las 8h postoperatorias en rangos normales dentro de lo esperable por la hiperglucemia de estrés (con valores de 139 y 84mg/dl), pese a que uno de ellos sí tuvo un tiempo quirúrgico superior a la media (900min). Por otra parte, otro factor como la administración de medicación con efecto hiperglucemiante no se tuvo en cuenta, y quizá pudiera ayudar a explicar los resultados obtenidos.
Merece la pena señalar el incremento que se produce en la glucemia entre el valor preoperatorio y el valor postoperatorio anotado en el momento de ingreso en la UCIP en ambos grupos. La glucemia media en el grupo HT asciende desde un valor preoperatorio de 92,6±26,8mg/dl a 125,1±50mg/dl postoperatorio; y en el grupo IT, desde 90,5±23,2mg/dl a 140,6±89,3 en el momento de ingreso. Esto podría ser una explicación del incremento de la glucemia producido por el estrés quirúrgico, dado el consenso general de no utilizar soluciones glucosadas i.v. durante el acto quirúrgico, salvo en aquellos pacientes con mayor riesgo de hipoglucemia9.
Analizar la asociación entre la hiperglucemia y la morbimortalidad no fue uno de los objetivos del estudio planteados inicialmente; sí lo era valorar si existían diferencias en los valores de glucemia entre ambos grupos recibiendo soluciones i.v. con distinto aporte de glucosa (5% vs. 3,3%). Los resultados obtenidos reflejan una prevalencia de hiperglucemia similar en ambos grupos durante las primeras 48h postoperatorias, pese a la diferente concentración de glucosa. No obstante, como hemos visto anteriormente, los valores de glucemia postoperatoria pueden verse influidos por factores como el estrés posquirúrgico o el uso de corticoides (indicados como tratamiento preventivo del estridor postextubación, o en patología neuroquirúrgica con riesgo de hipertensión intracraneal), datos no recogidos en nuestra casuística.
Por lo tanto, podemos concluir que con la administración de soluciones glucosadas al 3,3% se alcanzan niveles de glucemia similares a los detectados en aquellos pacientes que reciben suero con glucosa 5%, con una incidencia de hiperglucemia similar, por lo que este aporte de glucosa podría ser igual de eficaz para mantener glucemias dentro de los rangos permisibles, teniendo en cuenta además el incremento añadido por los factores adicionales que condicionan una hiperglucemia de estrés.
Como limitaciones del estudio cabe destacar: en primer lugar, debido al diseño del trabajo, el hecho de que los pacientes pudieran ser dados de alta, o iniciar tolerancia oral/enteral antes del periodo máximo de estudio, hace que las pérdidas hayan sido altas, por lo que el tamaño de la muestra a las 48h es pequeño, con las limitaciones en el poder estadístico de los resultados pertinentes. En segundo lugar, no se han recogido factores que pudieran influir en los niveles de glucemia, como el uso de corticoides, como se ha comentado previamente. Estamos diseñando en nuestro Hospital un estudio más específico sobre el tema que, entre otros aspectos, solvente dichas limitaciones.
FinanciaciónEl estudio forma parte de un ensayo clínico que obtuvo financiación por concurrencia pública a la convocatoria de investigación no comercial del Ministerio de Sanidad y Política Social en el año 2010, con expediente EC10/184 recibiendo un total de 60.000€.
Conflicto de interesesLos autores declaran no tener conflictos de intereses en la realización del citado trabajo.
A todos los miembros y compañeros de la Unidad de Cuidados Críticos Pediátricos del Hospital Infantil Virgen del Rocío de Sevilla, por su colaboración en la ejecución y recogida de datos. A Fernando Pérez Martínez, instructor de ensayos clínicos, Clara María Rosso Fernández, especialista en farmacología clínica, responsable de la Unidad de Investigación Clínica y de Ensayos Clínicos del Hospital Virgen del Rocío de Sevilla, y Carlos Rial Garrido, director de Proyectos de la Fundación Pública Andaluza para la Gestión de la Investigación en Salud, por su apoyo y su asesoramiento en el diseño y el desarrollo del proyecto.
Presentación en congresos: Comunicación en el XXXIICongreso de la Sociedad Española de Cuidados Intensivos Pediátricos celebrado en Granada del 4 al 6 de mayo de 2017, recibiendo el Primer Premio de Comunicación Oral.