El cierre quirúrgico del ductus arterioso persistente en el prematuro es una técnica agresiva y no exenta de complicaciones. Diseñamos un estudio con el objetivo de describir nuestra experiencia con una técnica menos invasiva, el abordaje extrapleural vía minitoracotomía posterior, y de comparar sus resultados con los del abordaje clásico transpleural.
Pacientes y métodosEstudio de cohortes retrospectivo de los neonatos prematuros a los que se les realizó cierre quirúrgico del ductus en un periodo de 10 años (marzo de 2005-marzo de 2015). Se compararon las complicaciones agudas, los resultados al alta y en el seguimiento entre los grupos de abordaje extrapleural y abordaje clásico transpleural. Se incluyó a 48 pacientes, 30 en el grupo de abordaje clásico y 18 en el grupo extrapleural.
ResultadosLas características demográficas y preoperatorias fueron similares en ambos grupos. No se encontraron diferencias entre los 2 grupos en la incidencia de complicaciones postoperatorias agudas (56,6 vs. 44,4%), en la dependencia de oxígeno a las 36 semanas (33,3 vs. 55,5%), ni en la mortalidad hospitalaria (10 vs. 16,6%). En la evolución a corto plazo, el grupo extrapleural precisó menos días hasta la retirada del oxígeno suplementario (36,3 vs. 28,9) y hasta el alta hospitalaria (67,5 vs. 53,2), aunque solo el tiempo hasta la extubación alcanzó una diferencia estadísticamente significativa (11,5 vs. 2,7, p = 0,03).
ConclusionesEl abordaje extrapleural por minitoracotomía posterior para el cierre quirúrgico del ductus en el prematuro es factible y podría conllevar algunos beneficios clínicos a corto plazo.
Surgical closure of patent ductus arteriosus in premature neonates is an aggressive technique and is not free of complications. A study was designed with the aim of describing our experience with a less invasive technique, the extra-pleural approach via a posterior minithoracotomy, and to compare the results with the classic transpleural approach.
Patients and methodsA retrospective cohort study was conducted on premature neonates on whom surgical closure of the ductus was performed during a ten-year period (March 2005 to March 2015). A comparison was made of the acute complications, the outcomes on discharge, and follow-up, between the extra-pleural approach and the classic transpleural approach. The study included 48 patients, 30 in the classical approach and 18 in the extra-pleural group.
ResultsThe demographic and pre-operative characteristics were similar in both groups. No differences were found between the 2 groups in the incidence of acute post-operative complications (56.6 vs. 44.4%), on the dependence on oxygen at 36 weeks (33.3 vs. 55.5%), or in hospital mortality (10 vs. 16.6%). As regards the short-term progress, the extra-pleural group required fewer days until the withdrawal of supplementary oxygen (36.3 vs. 28.9) and until hospital discharge (67.5 vs. 53.2), although only the time until extubation achieved a statistically significant difference (11.5 vs. 2.7, P=.03).
ConclusionsThe extra-plural approach by posterior minithoracotomy for the surgical closure of ductus in the premature infant is viable and could bring some clinical benefits in the short-term.
El ductus arterioso persistente (DAP) es frecuente en el recién nacido prematuro: ocurre en un 30% de los neonatos de menos de 30 semanas de edad gestacional y en más del 60% de los menores de 28 semanas1. Actualmente las estrategias terapéuticas disponibles incluyen: 1) un tratamiento conservador, 2) tratamiento farmacológico con inhibidores de la ciclooxigenasa y 3) ligadura quirúrgica2,3. Aunque existen diferentes protocolos de tratamiento y cierta controversia sobre muchos aspectos relacionados con el manejo del DAP, el cierre quirúrgico está habitualmente reservado para aquellos neonatos en los que el tratamiento farmacológico no es eficaz o en los que está contraindicado. La cirugía es un procedimiento bastante agresivo en una población tan frágil como los recién nacidos prematuros y no está exenta de complicaciones significativas. Además, en los últimos años han surgido dudas acerca del posible efecto perjudicial del cierre quirúrgico sobre la evolución respiratoria y neurológica2. Por tanto, todavía no existe acuerdo en la comunidad médica ni sobre la indicación de cierre quirúrgico ni sobre el momento ideal para llevarlo a cabo1,4–6. En este escenario, las modificaciones técnicas encaminadas a limitar la agresión quirúrgica son especialmente atractivas. Se han desarrollado estrategias teóricamente menos invasivas como el abordaje por vídeo-toracoscopia7,8, el cierre percuáneo con dispositivo9, la minitoracotomía posterior10, la cervicotomía transversa11 y el abordaje extrapleural (EP)10,12,13. Este último implica varias ventajas potenciales con respecto al abordaje clásico transpleural (TP): 1) excelente visualización del DAP y las estructuras relacionadas, incluyendo el nervio laríngeo recurrente, 2) mantenimiento de la integridad del espacio pleural y 3) evita la necesidad de insertar un tubo torácico10,12,13. La técnica EP ha sido asociada a menores tiempos quirúrgicos y a algunos beneficios clínicos10,12,13, pero, hasta donde conocemos, no se ha comparado con la técnica clásica TP en el manejo del DAP del prematuro.
El objetivo de este estudio fue describir nuestra experiencia en el manejo quirúrgico del DAP y comparar los resultados del clásico abordaje TP con los del nuevo abordaje EP vía minitoracotomía posterior.
Pacientes y métodosLlevamos a cabo un estudio observacional de cohortes retrospectivo, en el que se incluyó a todos los recién nacidos prematuros a los que se les realizó cierre quirúrgico del DAP entre marzo de 2005 y marzo de 2015. Se excluyó a los pacientes en los que el cierre ductal formó parte de una reparación quirúrgica más compleja y a aquellos intervenidos tras el alta hospitalaria. Durante el período de estudio, se realizó cierre percutáneo mediante cateterismo en 2 pacientes, que tampoco fueron incluidos en el estudio. El protocolo de estudio fue aprobado por el Comité Ético de Investigación Clínica de referencia.
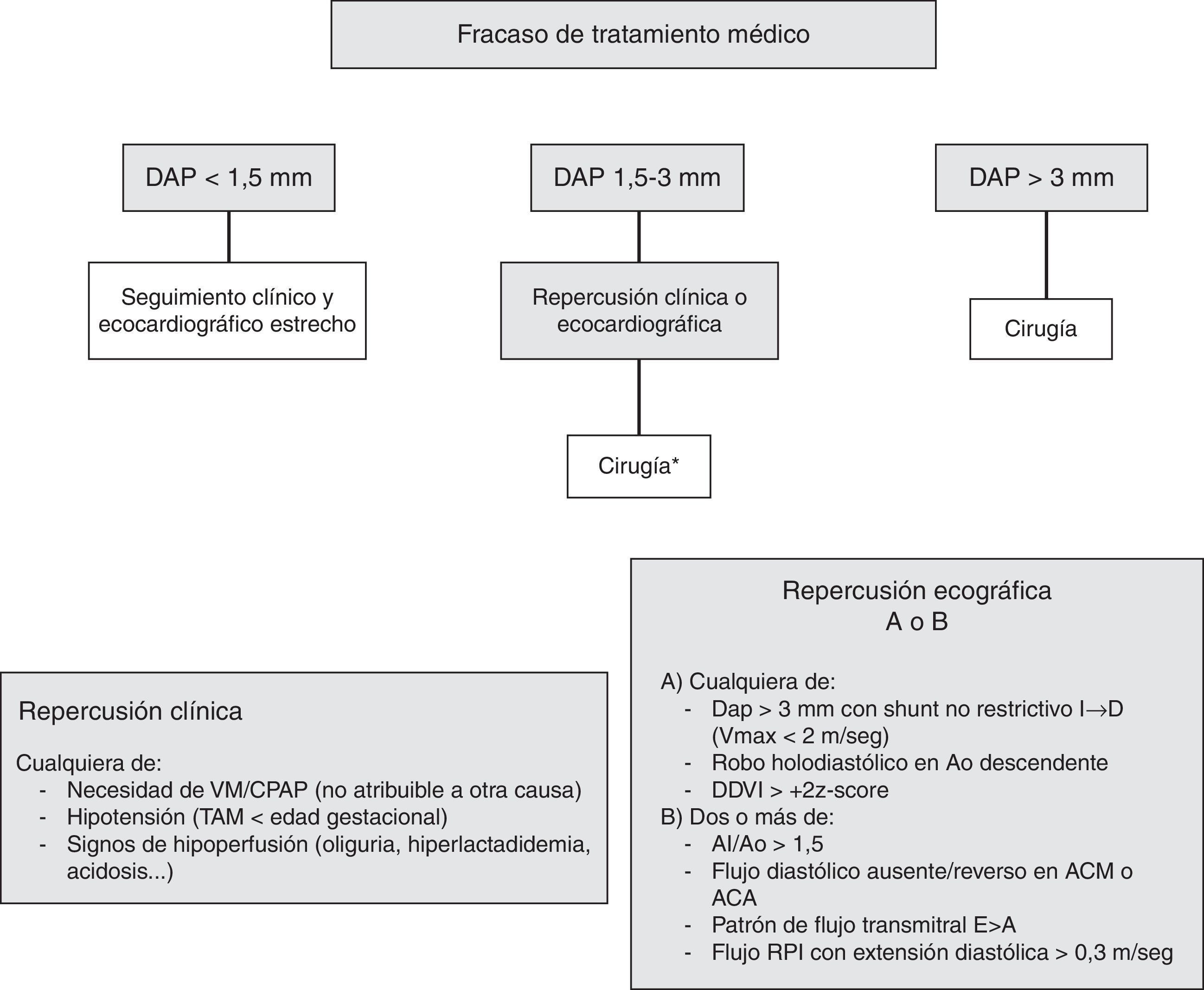
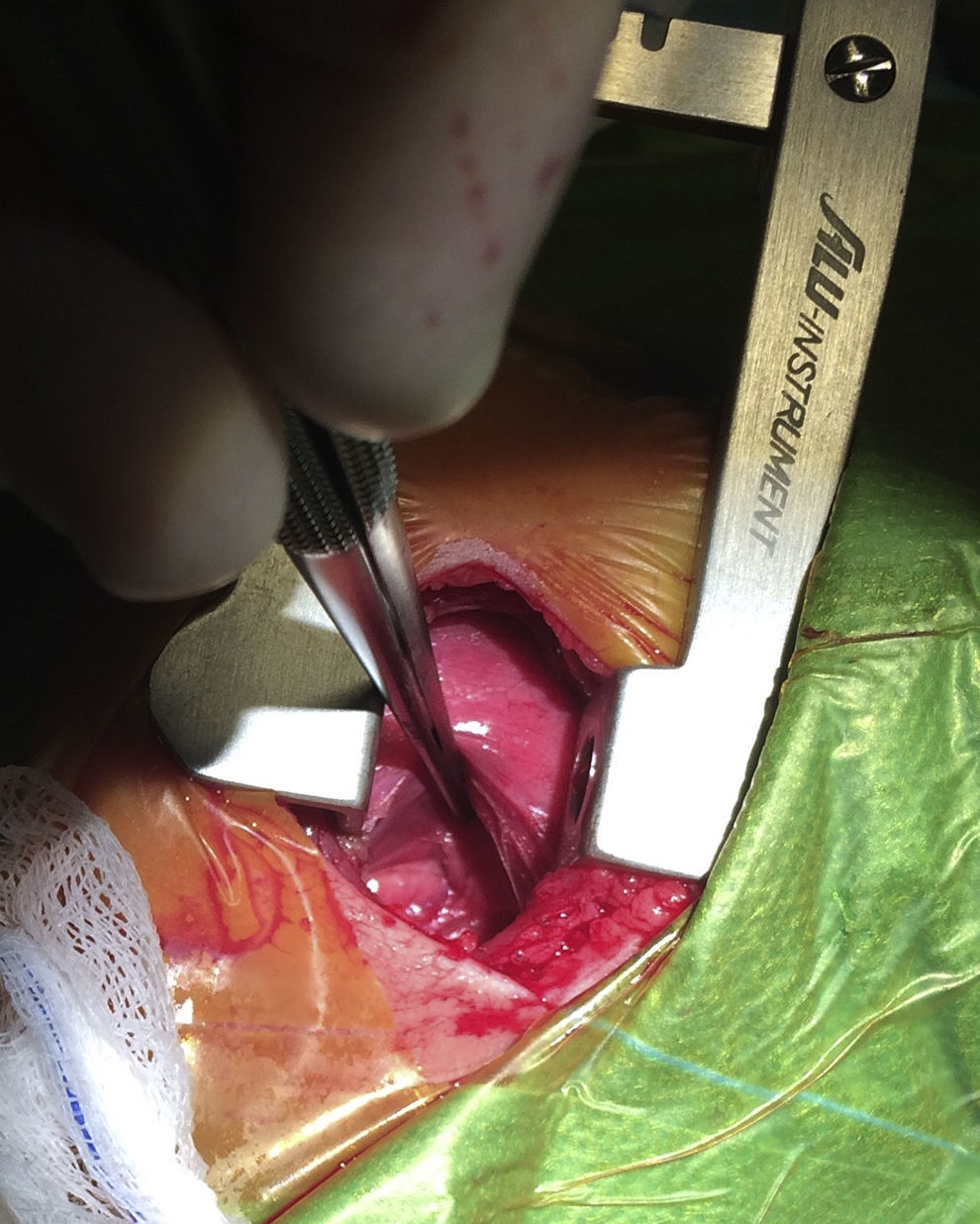
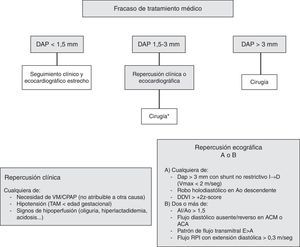
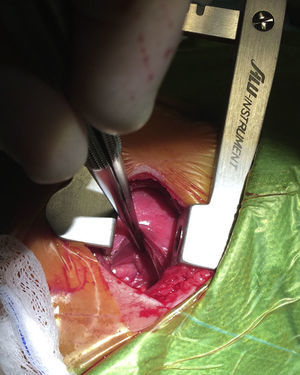
La indicación de cierre del DAP fue realizada según criterios clínicos y ecocardiográficos. En la figura 1 se esquematiza el protocolo local para el DAP en el que fracasó el cierre farmacológico. Todos los pacientes fueron intervenidos en la Unidad de Cuidados Intensivos Neonatales por el mismo equipo quirúrgico, bajo anestesia general y ventilación mecánica. La unidad es una unidad de nivel IIIC y es el centro de referencia para cirugía cardiaca de un área con aproximadamente 20.000 partos al año en 15 maternidades distintas. El abordaje EP se realizó vía minitoracotomía posterior a través del 4.° espacio intercostal. La incisión cutánea se inició bajo el ángulo de la escápula, estando el paciente con el brazo extendido sobre la cabeza, y se prolongó unos 2 cm siguiendo el reborde costal superior en sentido posterior hasta la columna vertebral. La pleura se fue disecando y separando de la pared torácica sin perforarla, con una retracción moderada del pulmón izquierdo, hasta llegar a exponer el DAP (fig. 2). Se separó la vena hemiácigos izquierda del tejido circundante, identificando y preservando el nervio laríngeo recurrente. Finalmente, el DAP se ocluyó con un clip de titanio. El cierre de tórax y la reexpansión pulmonar se realizó de forma convencional, pero sin dejar tubo de drenaje torácico.
Esquema del protocolo local en el centro de estudio para el manejo del ductus arterioso persistente (DAP) en el que se indicó tratamiento médico y este no fue eficaz.
ACA: arteria cerebral anterior; ACM: arteria cerebral media; AI: aurícula izquierda; Ao: aorta; DDVI: diámetro diastólico del ventrículo izquierdo; RPI: rama pulmonar izquierda; VM: ventilación mecánica.
*En casos seleccionados se valora el cierre percutáneo con dispositivo. En los últimos años se usó puntualmente la determinación seriada de NT-ProBNP como otro marcador de repercusión.
Abordaje extrapleural en la cirugía del ductus arterioso persistente. Nótese como el pulmón izquierdo está retraído con la pinza. La pleura visceral se encuentra íntegra y ha sido separada mediante disección roma de la pared torácica. La aorta descendente se puede observar en el fondo de la imagen.
La recogida de datos se realizó mediante la revisión de las historias clínicas digitales, los informes quirúrgicos y las imágenes ecocardiográficas. Se incluyeron variables demográficas basales, variables preoperatorias, complicaciones agudas y resultados en el seguimiento. Las complicaciones agudas incluyeron la presencia de neumotórax, enterocolitis necrosante, quilotórax, síndrome cardíaco posligadura y hemorragia intraventricular. El síndrome posligadura fue definido como la necesidad de soporte inotrópico dentro de los 5 días de poscirugía. Se creó una variable de resultado combinado, definida por la presencia de cualquiera de las complicaciones agudas descritas previamente. Las variables de seguimiento fueron la mortalidad en los primeros 7 días de postoperatorio y al alta, los días hasta la extubación, los días hasta el alta hospitalaria, la duración de la analgesia intravenosa continua, la necesidad de oxígeno suplementario a las 36 semanas de edad corregida y la necesidad de oxígeno suplementario en domicilio.
Un tamaño muestral de 50 pacientes (30 en el grupo TP y 20 en el grupo EP) permitiría detectar como significativa una diferencia de un 50 a un 15% en la incidencia de complicaciones postoperatorias (variable resultado combinado), con una potencia de 80% y un intervalo de confianza de 95%.
Las variables cuantitativas se expresan como media±desviación estándar, mediana y rango intercuartílico. Se usó el test Chi-cuadrado o el test de Fisher, según procediese, para la comparación de variables discontinuas. El test de Mann-Whitney se usó para las variables continuas. El análisis estadístico se realizó con el programa SPSS 19.0 para Windows. Se consideraron estadísticamente significativos valores de p menores de 0,05.
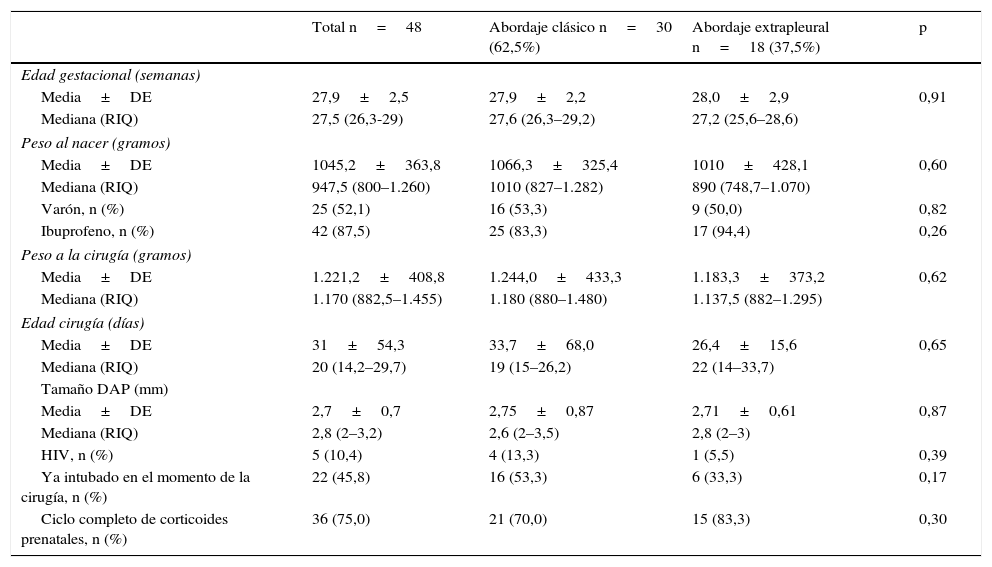
ResultadosDurante el período de estudio se realizó cierre quirúrgico del DAP en 48 pacientes, 30 mediante un abordaje clásico transpleural (grupo TP) y 18 mediante un abordaje extrapleural vía minitoracotomía posterior (grupo EP). Ambos grupos fueron comparables en las características demográficas y basales preoperatorias (tabla 1).
Características demográficas y preoperatorias
| Total n=48 | Abordaje clásico n=30 (62,5%) | Abordaje extrapleural n=18 (37,5%) | p | |
|---|---|---|---|---|
| Edad gestacional (semanas) | ||||
| Media±DE | 27,9±2,5 | 27,9±2,2 | 28,0±2,9 | 0,91 |
| Mediana (RIQ) | 27,5 (26,3-29) | 27,6 (26,3–29,2) | 27,2 (25,6–28,6) | |
| Peso al nacer (gramos) | ||||
| Media±DE | 1045,2±363,8 | 1066,3±325,4 | 1010±428,1 | 0,60 |
| Mediana (RIQ) | 947,5 (800–1.260) | 1010 (827–1.282) | 890 (748,7–1.070) | |
| Varón, n (%) | 25 (52,1) | 16 (53,3) | 9 (50,0) | 0,82 |
| Ibuprofeno, n (%) | 42 (87,5) | 25 (83,3) | 17 (94,4) | 0,26 |
| Peso a la cirugía (gramos) | ||||
| Media±DE | 1.221,2±408,8 | 1.244,0±433,3 | 1.183,3±373,2 | 0,62 |
| Mediana (RIQ) | 1.170 (882,5–1.455) | 1.180 (880–1.480) | 1.137,5 (882–1.295) | |
| Edad cirugía (días) | ||||
| Media±DE | 31±54,3 | 33,7±68,0 | 26,4±15,6 | 0,65 |
| Mediana (RIQ) | 20 (14,2–29,7) | 19 (15–26,2) | 22 (14–33,7) | |
| Tamaño DAP (mm) | ||||
| Media±DE | 2,7±0,7 | 2,75±0,87 | 2,71±0,61 | 0,87 |
| Mediana (RIQ) | 2,8 (2–3,2) | 2,6 (2–3,5) | 2,8 (2–3) | |
| HIV, n (%) | 5 (10,4) | 4 (13,3) | 1 (5,5) | 0,39 |
| Ya intubado en el momento de la cirugía, n (%) | 22 (45,8) | 16 (53,3) | 6 (33,3) | 0,17 |
| Ciclo completo de corticoides prenatales, n (%) | 36 (75,0) | 21 (70,0) | 15 (83,3) | 0,30 |
DAP: ductus arterioso persistente; DE: desviación estándar; HIV: hemorragia intraventricular; RIQ: rango intercuartílico.
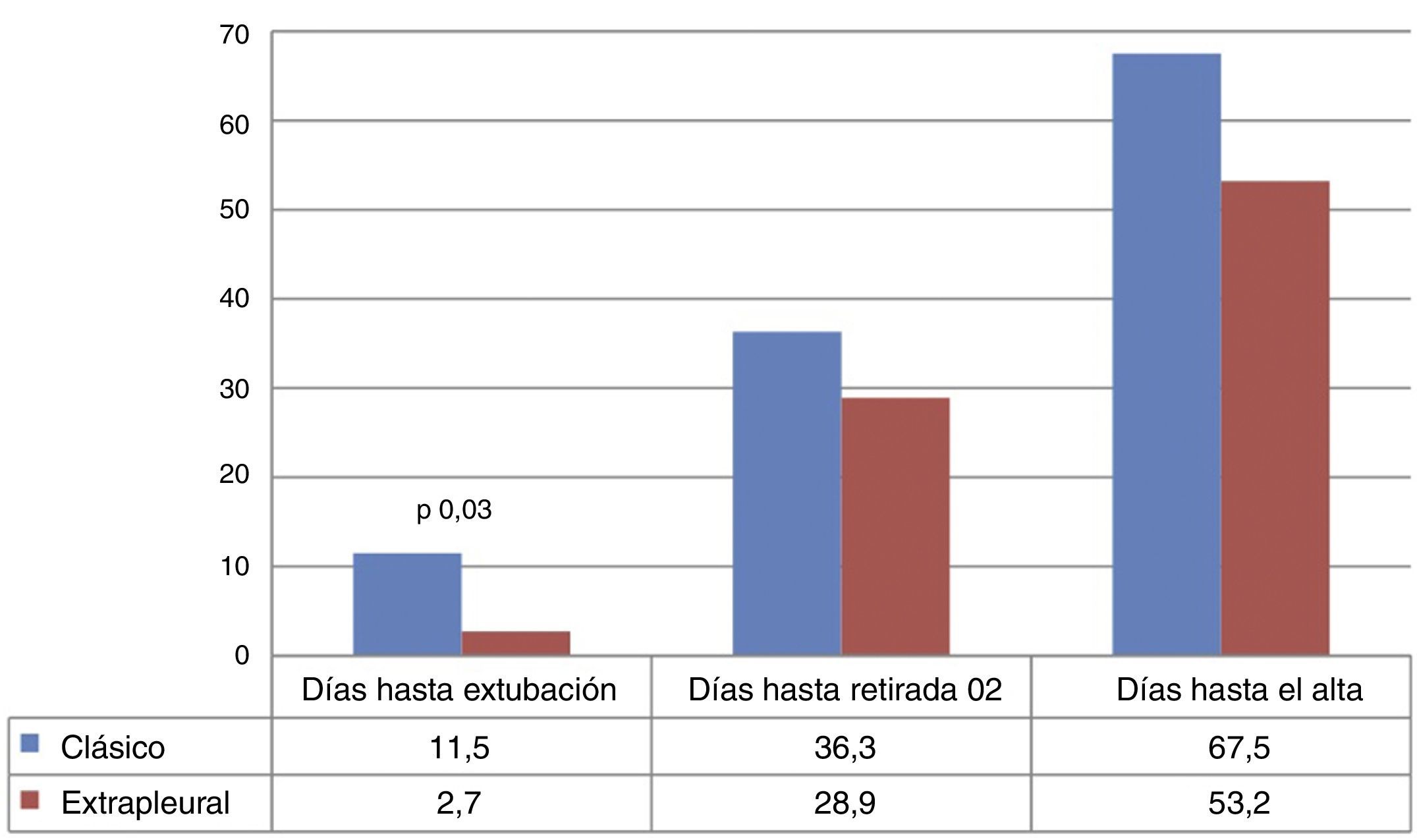
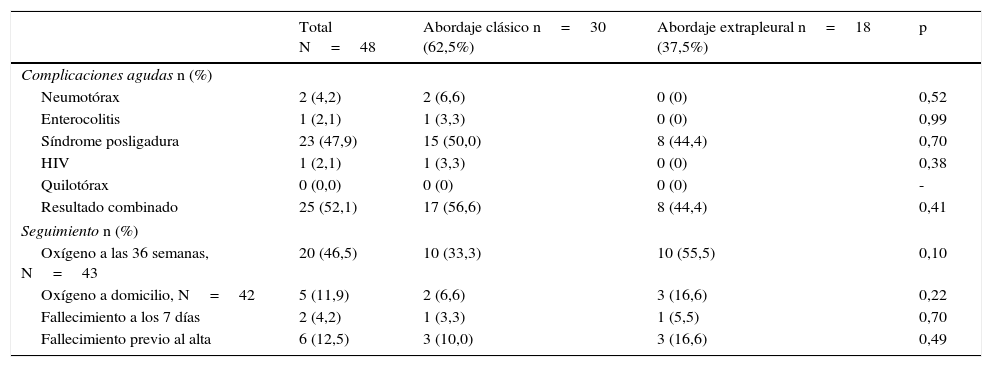
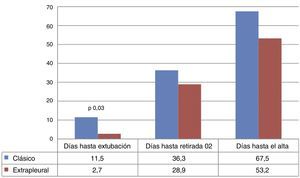
El procedimiento consiguió el cierre del DAP en todos los casos, sin observarse reperfusión ductal postoperatoria en ningún paciente. Los resultados clínicos en el postoperatorio inmediato y en el seguimiento se presentan en la tabla 2. No se observaron diferencias significativas en la incidencia de complicaciones agudas, ni en la mortalidad, ni en la necesidad de oxígeno suplementario a las 36 semanas. Para el total de 48 pacientes el tiempo hasta la extubación fue de 8,3±13,0 días, el tiempo hasta la retirada de oxígeno suplementario fue 33,7±26,3 días y el tiempo hasta el alta hospitalaria fue 62,1±46,7 días. Estos 3 tiempos fueron todos más cortos en el grupo EP que en el TP, aunque solo los días hasta la extubación alcanzaron significación estadística: en el grupo clásico fue de 11,5±15,4 (mediana de 5 y rango intercuartílico de 3-17,5) y en el grupo EP de 2,7±2,2 (mediana 2 y rango intercuartílico 1-3,75), con un valor de p de 0,03 (fig. 3). La duración de la analgesia intravenosa fue 67,1±105,3 h, sin diferencias entre los 2 grupos: 66,6±131,1 vs. 68,0±36,8 h. Durante el ingreso hospitalario no se observaron casos de estridor, disfonía ni otros datos sugestivos de lesión del nervio laríngeo recurrente.
Evolución postoperatoria
| Total N=48 | Abordaje clásico n=30 (62,5%) | Abordaje extrapleural n=18 (37,5%) | p | |
|---|---|---|---|---|
| Complicaciones agudas n (%) | ||||
| Neumotórax | 2 (4,2) | 2 (6,6) | 0 (0) | 0,52 |
| Enterocolitis | 1 (2,1) | 1 (3,3) | 0 (0) | 0,99 |
| Síndrome posligadura | 23 (47,9) | 15 (50,0) | 8 (44,4) | 0,70 |
| HIV | 1 (2,1) | 1 (3,3) | 0 (0) | 0,38 |
| Quilotórax | 0 (0,0) | 0 (0) | 0 (0) | - |
| Resultado combinado | 25 (52,1) | 17 (56,6) | 8 (44,4) | 0,41 |
| Seguimiento n (%) | ||||
| Oxígeno a las 36 semanas, N=43 | 20 (46,5) | 10 (33,3) | 10 (55,5) | 0,10 |
| Oxígeno a domicilio, N=42 | 5 (11,9) | 2 (6,6) | 3 (16,6) | 0,22 |
| Fallecimiento a los 7 días | 2 (4,2) | 1 (3,3) | 1 (5,5) | 0,70 |
| Fallecimiento previo al alta | 6 (12,5) | 3 (10,0) | 3 (16,6) | 0,49 |
HIV: hemorragia intraventricular.
Aunque no existe consenso en cuanto al manejo del DAP en el neonato prematuro, el tratamiento quirúrgico continúa siendo una modalidad terapéutica importante y ampliamente utilizada14,15. En un intento de minimizar el trauma quirúrgico y, potencialmente, mejorar los resultados, en los últimos años se han desarrollado nuevas técnicas mínimamente invasivas, así como abordajes alternativos por vídeo-toracoscopia o por vía percutánea16. Sin embargo, los estudios comparando estas nuevas modalidades con la clásica cirugía transpleural son muy escasos. En el presente estudio, describimos las características clínicas y evolutivas de 48 pacientes a los que se les practicó cierre quirúrgico del DAP y comparamos un grupo intervenido mediante la técnica convencional con otro grupo intervenido mediante un abordaje EP vía minitoracotomía posterior. Los resultados fueron comparables en ambos grupos en cuanto a complicaciones postoperatorias, pero los pacientes en el grupo EP presentaron una tendencia a menores tiempos hasta la retirada de oxígeno suplementario y hasta el alta hospitalaria, con diferencias estadísticamente significativas en el tiempo hasta la extubación (11,5 vs. 2,7 días; p = 0,03).
La técnica EP para el cierre del DAP ha sido previamente descrita y se ha asociado a una serie de ventajas a priori sobre el abordaje clásico, como la evitación del tubo de drenaje torácico y la mejor exposición del DAP, el laríngeo recurrente y el conducto torácico, así como un menor coste y algunos beneficios clínicos10,12,13. Vicente et al. describieron el pinzamiento del DAP vía EP a través de una minitoractomía dorsal en 52 neonatos prematuros10 y Demirturk et al. en 24 pacientes13. Ambas series demuestran que la técnica EP es factible y segura, pero la descripción de los resultados postoperatorios es muy limitada y ninguna de ellas incluye un grupo de comparación. En nuestra serie, el cierre EP del DAP se llevó a cabo en un grupo de prematuros con un peso medio en el momento de la cirugía de 1.183,3±373,2 g. En el seguimiento, 10 pacientes (55,5%) en el grupo EP continuaban requiriendo oxígeno suplementario a las 36 semanas y 3 pacientes (16,6%) requirieron oxígeno domiciliario. Solo un paciente falleció en los primeros 7 días postoperatorios: un neonato pretérmino de 26 semanas que había iniciado una sepsis nosocomial en el momento de la cirugía. No hubo diferencias entre los grupos EP y TP en la incidencia postoperatoria de enterocolitis, hemorragia intraventricular, dependencia de oxígeno a las 36 semanas, necesidad de oxígeno en domicilio ni mortalidad.
En nuestra serie, no se colocó tubo de drenaje torácico en ningún paciente en el grupo EP, lo cual potencialmente podría mejorar el bienestar en el postoperatorio y reducir costes. Es de destacar que en este grupo no se observaron complicaciones como hemo-, quilo- o neumotórax. La técnica EP se llevó a cabo a través de una minitoracotomía izquierda posterior, que previamemente ha sido asociada también a un mejor resultado estético y a una mejoría de las complicaciones10,12,17,18.
Con respecto a la evolución respiratoria a corto plazo, el cierre del DAP ha demostrado previamente una mejoría en la distensibilidad pulmonar19. De hecho, en nuestra serie los tiempos hasta la extubación y hasta la retirada de oxígeno suplementario fueron relativamente cortos para este grupo de pacientes con alta morbilidad respiratoria: 8,3±13,0 y 33,7±26,3 días, respectivamente. Raval et al. en una cohorte de 197 pacientes con características basales comparables a nuestra serie describen un tiempo medio hasta la extubación tras la ligaura del DAP de 27 días20. Es destacable que en ese mismo estudio los pacientes del grupo de extubación precoz (early extubators) fueron definidos como aquellos que se extubaban antes del 10.° día postoperatorio. En nuestra serie, todos los pacientes en el grupo EP se extubaron antes del día 10, con una media±DE de 2,7±2,2 días. Además, los pacientes en el grupo EP mostraron una clara tendencia a tiempos más cortos hasta la retirada de oxígeno y hasta el alta, e incluso el tiempo desde el cierre hasta la extubación mostró una diferencia entre grupos estadísticamente significativa (fig. 3).
Sin embargo, estos buenos resultados a corto plazo no se acompañaron de una mejor evolución en los indicadores de daño pulmonar crónico y no hubo diferencias entre los grupos en cuanto a la dependencia de oxígeno a las 36 semanas. La influencia del cierre quirúrgico del DAP sobre el ultrerior desarrollo de displasia broncopulmonar (DBP) es un tema ampliamente debatido en los últimos años. La incidencia de DBP, definida como la necesidad de oxígeno suplementario a las 36 semanas, en la muestra total fue de 46,5%, lo cual es una alta incidencia si se compara con la esperable en la población total de neonatos menores de 1.500 g21. Ahora bien, cuando la comparamos con otras series de pacientes con DAP cerrado quirúrgicamente, la incidencia en nuestra serie es claramente menor22,23. Kang et al. comunican una incidencia de DBP de 88% en una serie de 102 neonatos prematuros a los que se les ligó el DAP22 y Lee et al. publican una incidencia de 77% en 102 neonatos tratados mediante cierre del DAP23.
En este estudio, la comparación entre los grupos TP y EP no mostró diferencias en la incidencia de complicaciones postoperatorias agudas, aunque debemos tener en cuenta que nuestro tamaño muestral no tenía potencia suficiente para detectar diferencias menores a 35% en la incidencia del resultado combinado. De forma similar a otras series5,24, casi la mitad de los neonatos requirieron soporte inotrópico en el período postoperatorio, lo que se ha llamado en la literatura síndrome posligadura. La fisiopatología de esta entidad no está totalmente aclarada, pero probablemente intervengan cambios agudos en el llenado ventricular y la poscarga. Por tanto, era esperable que simples cambios en el abordaje quirúrgico no conllevasen diferencias significativas a este nivel.
Este estudio presenta diversas limitaciones. La principal está en relación con el tamaño muestral y propio diseño del estudio. Las limitaciones inherentes a las cohortes históricas implican que no se puede descartar un sesgo de selección y, por tanto, que las diferencias encontradas puedan ser debidas cambios a lo largo del período de estudio distintos de la propia cirugía (estrategias ventilatorias, pautas de sedoanalgesia, límites de saturación de oxígeno objetivo, etc.). Esto es posible incluso a pesar de que los grupos eran comparables en las características basales y a que fueron intervenidos por el mismo equipo quirúrgico y en la misma unidad. Dada la potencia que nos otorga el tamaño muestral, este estudio se planteó como una exploración inicial de asociaciones bivariantes y no se realizaron modelos de regresión logística.
En conclusión, el abordaje EP vía minitoracotomía posterior para el cierre del DAP en el neonato prematuro es factible y seguro, y podría conllevar algunos beneficios en la evolución a corto plazo con respecto a la cirugía convencional. Creemos que la actualización continua y la aplicación de nuevas estrategias encaminadas a limitar la agresión del tratamiento invasivo del DAP son una parte esencial en el manejo de esta entidad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.