La marcha de puntillas idiopática (MPI) se describe como el patrón de marcha sin apoyo del talón en niños mayores de 3años. El diagnóstico es clínico y obliga a descartar otras enfermedades neurológicas y traumatológicas-ortopédicas. Se postula su relación con una disfunción vestibular o de sensibilidad propioceptiva. Los niños con trastornos del neurodesarrollo (trastorno del espectro autista, trastorno del lenguaje y cognitivo) presentan frecuentemente MPI.
ObjetivosAnalizar la frecuencia de MPI en niños con trastorno por déficit de atención e hiperactividad (TDAH).
Pacientes y métodoEstudio en niños diagnosticados de TDAH con exploración neurológica normal, sin alteraciones en neuroimagen ni trastorno cognitivo o trastorno del espectro autista. Se realizó anamnesis completa y se valoró la presencia de acortamiento aquíleo con goniómetro.
ResultadosSe analizó a 312 niños con edad media de 11 años, el 73,7% varones. El subtipo combinado fue el más frecuente (53,8%), seguido del inatento (44,9%) e hiperactivo (1,3%). Un 20,8% de los pacientes presentaban MPI, que era más frecuente en el subtipo combinado (p = 0,054). Solo 32 de estos (49,2%) presentaban acortamiento aquíleo. La presencia de MPI se relacionó con alteraciones en el área de la sociabilidad (p = 0,01), ausencia de dolor en miembros inferiores (p = 0,022) y antecedentes familiares de MPI (p = 0,004). Solo el 11% habían consultado por este motivo previamente.
ConclusionesAl igual que en otros trastornos del neurodesarrollo, los niños con TDAH presentan con mayor frecuencia MPI y acortamiento aquíleo, especialmente entre aquellos con trastornos de comunicación social o antecedentes familiares de MPI. Es fundamental una identificación precoz para instaurar tratamientos eficaces.
Idiopathic toe-walking (ITW) is described as a gait pattern with no contact between the heels and the ground in children older than 3years. The diagnosis is clinical, making it necessary to rule out other neurological and orthopaedic conditions. A relationship between ITW and vestibular dysfunction and/or proprioceptive sensibility has been proposed. Children with neurodevelopmental disorders (autism, language and cognitive disorders) often have ITW.
ObjectivesTo determine the frequency of ITW in children with attention deficit disorder and hyperactivity (ADHD).
Patients and methodA study was conducted on children diagnosed with ADHD, with normal neurological examination, with no alterations in MRI scan, cognitive disorder or autism. A complete clinical anamnesis was performed and Achilles shortening was measured with a goniometer.
ResultsThe study included 312 children with a mean age of 11 years (73.7% boys). The ADHD combined subtype was the most frequent (53.8%), followed by the inattentive (44.9%), and hyperactive (1.3%). ITW was observed in 20.8% of patients, particularly in the combined subtype (P=.054). Only 32 of them (49.2%) had Achilles shortening. ITW was associated with sociability disorders (P=.01), absence of pain in legs (P=.022), and family history of ITW (P=.004). Only 11% had previously visited a doctor for this reason.
ConclusionsAs in other neurodevelopmental disorders, children with ADHD have frequently more ITW and Achilles shortening than controls, especially if they presented with a social communication disorder or a family history of ITW. An early diagnosis is essential to establish effective treatments.
La marcha de puntillas idiopática (MPI) se define como un patrón de la marcha en niños mayores de 3años que se caracteriza por no apoyar el talón del pie de forma simétrica en sus pasos («andan de puntillas»). Es un diagnóstico clínico en el que es necesario excluir otras enfermedades neurológicas o traumatológicas-ortopédicas que puedan causar un patrón de marcha similar1,2. Antes de los 2años de edad, este patrón se considera dentro de la normalidad: desaparece evolutivamente en la mayoría de los niños, como demuestra un estudio de Engström et al. en el que estudiaron a una cohorte de niños sanos en Suecia y los siguieron evolutivamente hasta que cumplieron 5 años. Únicamente 30 de los 70 niños que andaban de puntillas al inicio del estudio mantenían este patrón a los 5 años3.
Según diversos estudios, se estima una prevalencia de MPI entre un 7 y un 24% en niños sanos.
Además de dolor y mayor inestabilidad, aquellos niños con MPI mantenida pierden evolutivamente capacidad de flexión dorsal del tobillo, lo que finaliza con acortamiento aquíleo.
En cuanto a la etiología de la MPI, desde los primeros estudios se ha descrito el patrón hereditario de la MPI. Otros estudios proponen una posible disfunción vestibular y de la sensibilidad propioceptiva como responsable de este tipo de marcha4–6.
Es conocida la mayor frecuencia de MPI entre niños con trastornos del espectro autista, pero también son muchos los estudios que relacionan la MPI con otros trastornos del neurodesarrollo. Accardo et al. en una muestra de 163 niños encuentran que aquellos con MPI tienen mayor probabilidad de presentar trastornos del lenguaje7,8. Por su parte, Futagi et al. en un estudio con 26 niños con MPI describen que la mitad presentaban trastornos de neurodesarrollo (principalmente hiperactividad y torpeza motora) y que 4 eran seguidos por discapacidad intelectual9. Otro estudio realizado por Schulman et al. también demostraba la relación entre MPI en niños con trastornos del lenguaje y con retraso en motricidad fina y gruesa y en el desarrollo visomotor10.
Al igual que es más frecuente que aquellos niños con trastornos del neurodesarrollo presenten MPI, también se describe que aparezca con mayor probabilidad en diferentes problemas del aprendizaje. Así, Engström et al. en 51 niños con MPI observaron que el 39% presentaba trastornos motores, el 17% trastorno de las funciones ejecutivas, el 25,5% problemas perceptivos, el 23,5% alteraciones en la memoria y del lenguaje, el 25% problemas en las habilidades sociales y el 21,6% trastornos conductuales-emocionales11.
También en nuestro medio se ha descrito la MPI como un marcador de trastorno en el desarrollo psicomotor. Así, en un estudio en el que se compararon 56 escolares españoles de 3-6 años que andaban de puntillas con niños sin este patrón de marcha se comprobó mediante test psicométrico (Cumanin) que estos pacientes presentaban peores puntuaciones globales de desarrollo, y en aspectos más específicos como psicomotricidad, memoria, desarrollo verbal y no verbal12.
La escasez de estudios que relacionen la presencia de MPI con uno de los trastornos del neurodesarrollo más prevalente en nuestro medio como es el trastorno por déficit de atención e hiperactividad (TDAH) nos hizo plantear este estudio. Por tanto, nuestro objetivo es valorar la posible relación entre el TDAH y la presencia de MPI.
Material y métodosSe analizó a niños de edades comprendidas entre 6 y 18 años diagnosticados de TDAH según criterios del Diagnostic and Statistical Manual of Mental Disorders (DSM-5) y exploración neurológica normal, valorados en las consultas de Neuropediatría del Hospital Fundación Jiménez Díaz (Madrid) desde enero hasta diciembre de 2015.
Todos los pacientes incluidos en el estudio habían sido evaluados mediante valoración psicométrica que incluyera valoración cognitiva y despistaje de trastornos de aprendizaje. Se excluyó a aquellos pacientes que presentaban: discapacidad intelectual (CI<70), signos de piramidalismo en la exploración neurológica, presencia de alteraciones significativas en la neuroimagen, trastorno del espectro autista, alteraciones cromosómicas o síndromes genéticos definidos u otras enfermedades neurológicas que explicaran la sintomatología de TDAH (epilepsias mal controladas, encefalopatías epilépticas tipo punta-onda continua durante el sueño…).
Se realizó una anamnesis completa de la sintomatología TDAH incluyendo la gravedad de los síntomas según escala Clinical Global Impression (CGI) y Children's global assessment scale (C-GAS). También se analizaron las características del desarrollo, aprendizaje, sociabilidad, presencia de tics o de trastorno de coordinación y de otros factores relacionados con MPI (antecedentes familiares, dolor en miembros inferiores y presencia de caídas).
Asimismo, se tomaron medidas biométricas mediante goniómetro de 360° con 2brazos móviles de 17,5cm de longitud cada uno, con una escala angular dividida en incrementos de 2° y otra lineal con precisión de 1mm. En cada paciente se midieron los ángulos poplíteo y el ángulo de flexión dorsal pasiva del tobillo con rodilla extendida y flexionada. Se consideró acortamiento aquíleo si la flexión dorsal pasiva del tobillo con rodilla extendida era inferior a −10° (fig. 1).
El análisis estadístico se realizó mediante SPSS statistics 22, método chi-cuadrado (χ2).
ResultadosCaracterísticas de la muestraSe analizó a 312 pacientes diagnosticados de TDAH. La edad media fue de 11 años±2,8 desviaciones estándar (DE), el 73,7% de los cuales eran varones. Un 11,2% referían antecedente de prematuridad, la mayoría de ellos (51,4%) con una edad gestacional comprendida entre 32 y 37 semanas y todos ellos con peso al nacimiento mayor de 2.000 g. Ninguno presentaba discapacidad intelectual, con un cociente intelectual total medio de 102±15 DE. El 53,8% de los pacientes con TDAH pertenecían al subtipo combinado; el 44,9%, al subtipo inatento y el 1,3%, al subtipo hiperactivo. El 15,4% de los pacientes presentaban tics (10,3% motores simples o complejos; 1,3% tics fonatorios; 2,6% tics mixtos y 1,3% síndrome de Gilles de la Tourette).
La mayoría de los pacientes (87%) presentaban una intensidad leve-moderada de su sintomatología. Observamos que aquellos con un subtipo TDAH combinado eran los que presentaban mayor gravedad del cuadro clínico según la escala CGI, con una relación significativa (p = 0,023); casi la mitad de estos (48%) presentaban una gravedad moderada-grave.
Según la otra escala de intensidad utilizada (C-GAS) se obtuvo una puntuación media de 60±7 DE, lo que confirma la intensidad leve-moderada de la sintomatología de la mayoría de los pacientes de nuestra muestra.
Respecto a la presencia de comorbilidad, nuestros pacientes presentaban trastornos de la sociabilidad diagnosticados tras el test Escala de observación para el diagnóstico del autismo (ADOS-1), sin cumplir criterios de trastorno del espectro autista en un 10,9%; con trastornos del lenguaje en un 33% (de los cuales presentaban un retraso simple del lenguaje un 17,6% y trastorno específico del lenguaje un 10,9%). Al analizar la lectura y escritura, se observó que un 44% de los pacientes de la muestra presentaban alguna alteración y en el 27,6% se encontraban afectadas tanto la lectura como la escritura. Un 15,1% de los pacientes presentaban trastornos de la coordinación motora, la mayoría de intensidad leve. El 34% de los 312 niños del estudio presentaban algún tipo de comorbilidad psiquiátrica; la más frecuente (15%) fue el trastorno oposicionista-desafiante.
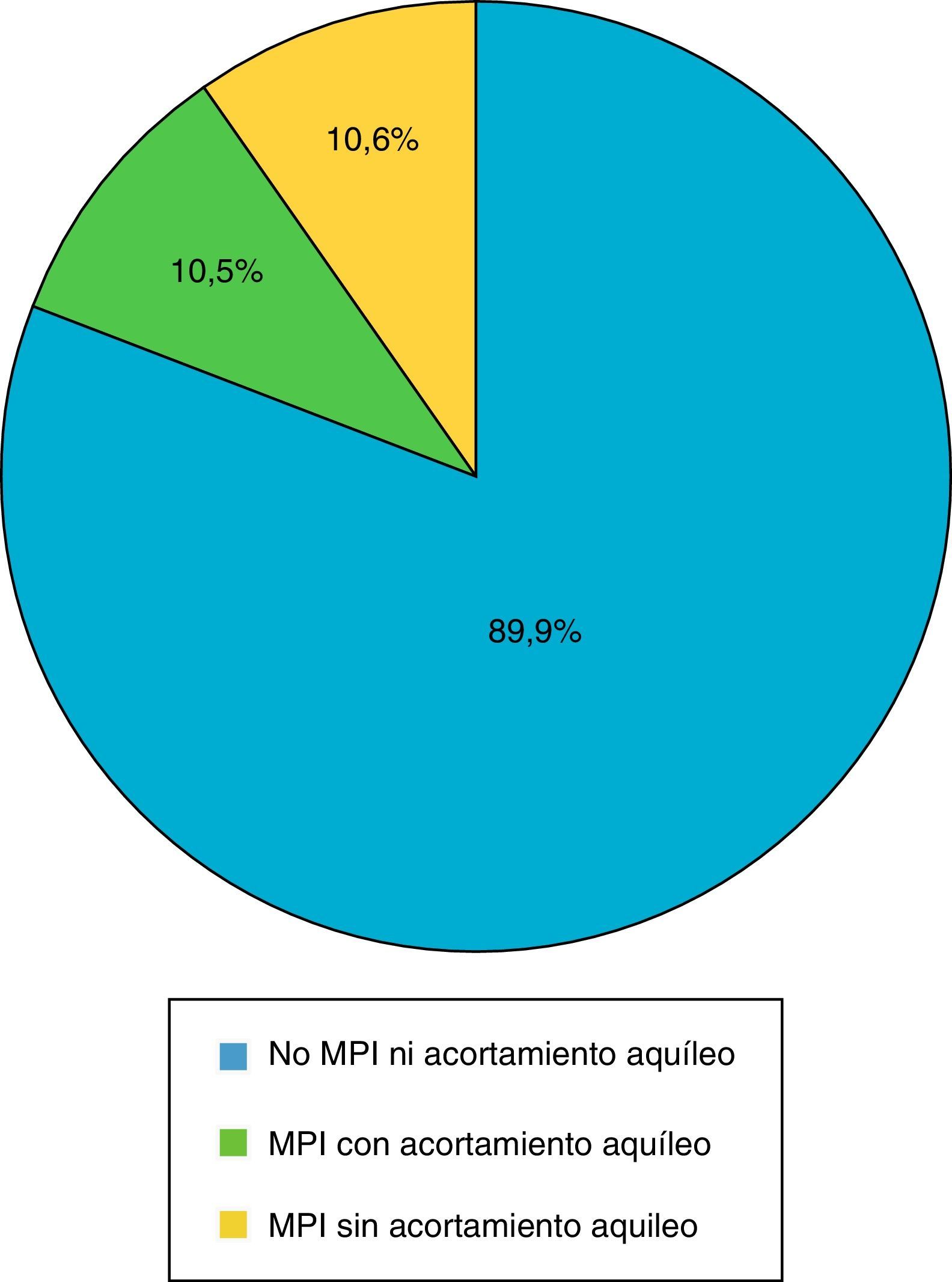
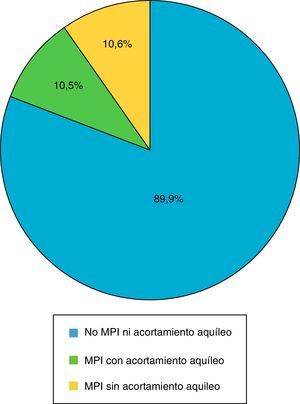
Probabilidad de marcha de puntillasEl 20,8% (65/312) de los pacientes con TDAH de nuestra muestra presentaban marcha de puntillas (el 53,8% de forma mantenida y el 27,2% de forma intermitente) (fig. 2). Esta marcha de puntillas fue más frecuente en el subtipo mixto (37/65), seguido del subtipo inatento (26/65) e hiperactivo (2/65). A pesar de una mayor frecuencia de MPI en aquellos con el subtipo combinado no se alcanzó significación estadística (p = 0,054).
No todos los niños con MPI presentaron acortamiento aquíleo, de hecho, solo 32 de ellos (49%) tenían una flexión dorsal del tobillo menor de −10°.
Por otro lado, observamos que el 45% de los pacientes con equinismo funcional tenían algún familiar de primer grado con MPI.
Los pacientes con MPI no presentaban marcada sintomatología secundaria. De esta manera, un 64,6% de los pacientes con MPI no manifestaban dolor en miembros inferiores y el 86,1% no sufrían caídas frecuentes.
La mayoría de los pacientes con MPI (89%) no habían consultado a ningún médico previamente por este motivo y solo 3 de ellos (4%) estaban recibiendo tratamiento específico (ejercicios de fisioterapia o toxina botulínica).
Aspectos asociados a la presencia de marcha de puntillasSe analizó la relación entre la presencia de MPI y las características de nuestros pacientes, la cual se presenta en la tabla 1.
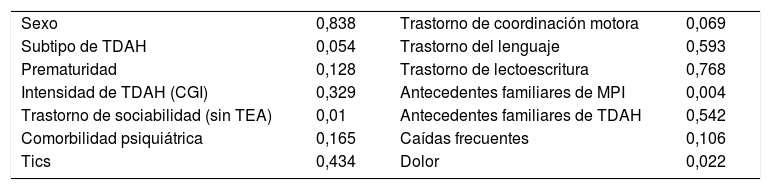
Relación entre marcha de puntillas idiopática y otras variables clínicas
| Sexo | 0,838 | Trastorno de coordinación motora | 0,069 |
| Subtipo de TDAH | 0,054 | Trastorno del lenguaje | 0,593 |
| Prematuridad | 0,128 | Trastorno de lectoescritura | 0,768 |
| Intensidad de TDAH (CGI) | 0,329 | Antecedentes familiares de MPI | 0,004 |
| Trastorno de sociabilidad (sin TEA) | 0,01 | Antecedentes familiares de TDAH | 0,542 |
| Comorbilidad psiquiátrica | 0,165 | Caídas frecuentes | 0,106 |
| Tics | 0,434 | Dolor | 0,022 |
Valores de p.
La presencia de MPI no se relacionó significativamente con el sexo (p = 0,838), antecedente de prematuridad (p = 0,128), gravedad de los síntomas TDAH (p = 0,329), presencia de tics (p = 0,434), antecedentes familiares de TDAH (p = 0,542) ni con la edad de los pacientes.
Es conocido que los pacientes con TDAH presentan frecuente comorbilidad con otras alteraciones, principalmente trastornos de la sociabilidad, lenguaje, lectoescritura, psicomotricidad y otras alteraciones psiquiátricas, por eso hemos analizado también la presencia de estos trastornos en nuestra muestra de niños con TDAH y valorado su relación con la MPI. El único trastorno del neurodesarrollo en el que encontramos una relación significativa fue en los trastornos de la sociabilidad (p = 0,01) (sin criterios de trastorno del espectro autista). En cambio, la presencia de MPI no se relacionó con trastornos del lenguaje (p = 0,593), trastornos de lectoescritura (p = 0,768), trastornos de la coordinación motora (p = 0,069), ni comorbilidad psiquiátrica (p = 0,165).
Al analizar las variables de las características de la marcha, la marcha de puntillas se asoció con la presencia de antecedentes familiares de primer grado con MPI (p = 0,004), lo que apoya la hipótesis de heredabilidad de la MPI. También se encontraron relaciones estadísticamente significativas con la ausencia de dolor en miembros inferiores (p = 0,022). Sin embargo, no se encontró relación con la presencia de caídas frecuentes.
DiscusiónLos pacientes con trastornos del neurodesarrollo presentan MPI con mayor frecuencia que la población general. Esta relación está bien definida, como previamente hemos indicado, de manera que encontramos MPI en trastornos del espectro autista (19-63%), trastornos del lenguaje (16-22%), trastornos cognitivos (30%) y trastornos del aprendizaje (20%). Pero no hay ningún estudio que analice la presencia de MPI en pacientes con TDAH, trastorno que es la primera causa de consulta psiquiátrica en nuestro medio, pues está presente en el 3,5% de los escolares españoles13.
En nuestra muestra, el 20,8% de los niños con TDAH presentaban MPI. Aunque este patrón de marcha fue más frecuente en el subtipo combinado, no alcanzó significación estadística. Por otro lado, observamos que no todos los pacientes con MPI, en el momento de su valoración, presentaban acortamiento aquíleo, aunque es posible que con el paso del tiempo sí lo acaben presentando, ya que, como se indica en los trabajos de Engelbert, los pacientes con MPI reducen progresivamente su capacidad de flexión dorsal del tobillo, lo que se traduce frecuentemente en acortamiento aquíleo o, incluso, de otros niveles tendinosos de la cadena muscular posterior de los miembros inferiores14.
Encontramos una relación estadísticamente significativa entre la MPI y la presencia de trastorno en el área de la sociabilidad (sin cumplir criterios de trastornos del espectro autista), hallazgo que se encuentra en consonancia con la mayor frecuencia de MPI en pacientes con trastorno del espectro autista. Asimismo, se halló una fuerte relación entre MPI y la presencia de antecedentes familiares de primer grado de equinismo funcional, lo que refuerza la hipótesis de heredabilidad de la MPI. Pero no encontramos asociación con otras variables analizadas como sexo, prematuridad, gravedad, tics, trastornos del lenguaje, coordinación motora, lectoescritura o comorbilidad psiquiátrica.
Parece que la presencia de MPI entre niños con trastornos del neurodesarrollo se debe a un trastorno de la sensibilidad propioceptiva y táctil. Así, Montgomery y Gauger en 1978 presentaron una serie de casos en la que consideraban una posible alteración en el procesamiento sensorial y de la sensibilidad propioceptiva como primera causa de MPI, pero no llegaron a conseguir la significación estadística15.
Posteriormente, en 2011 Williams et al. realizaron un estudio en el que valoraron, sobre un tapiz vibrante, a pacientes con MPI y sin ella y observaron que los pacientes con MPI presentaban umbrales de sensibilidad vibratoria inferiores a los pacientes con marcha normal, así como una peor coordinación. Estos datos apoyan la hipótesis de que esta marcha se debe a una alteración del procesamiento sensorial que provoca que estos pacientes necesiten estímulos propioceptivos más intensos para mantener una postura estable5.
A pesar de que muchos de nuestros pacientes con MPI presentaban dolor, la mayoría no había consultado nunca por este motivo a ningún médico. Creemos fundamental diagnosticar de manera precoz la presencia de MPI para aplicar un tratamiento eficaz (fisioterapia, toxina botulínica, ortesis…) que sea capaz de prevenir la sintomatología asociada (dolor, inestabilidad) o intervenciones quirúrgicas por acortamientos tendinosos.
Este es el primer estudio que demuestra la alta probabilidad de que los niños con TDAH presenten MPI. Esta asociación suele ser infradiagnosticada y puede ser causa importante de morbilidad en estos pacientes.
LimitacionesLas principales limitaciones de nuestro estudio son la ausencia de un grupo control y que la muestra se ha obtenido en un medio hospitalario, lo que puede suponer un sesgo de mayor gravedad de la enfermedad (aunque no se encontró relación significativa entre gravedad de la sintomatología de TDAH y la presencia MPI).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.