Actualmente se recomienda ajustar por talla el Z-score densidad mineral ósea obtenido mediante absorciometría de rayos X de doble energía en pediatría. No hay estudios en nuestro medio que evalúen la prevalencia de baja densidad mineral ósea para la edad cronológica (BDMOec) en niños con artritis idiopática juvenil (AIJ) siguiendo estas recomendaciones.
ObjetivosEstimar la prevalencia de BDMOec en niños con AIJ en nuestro medio y evaluar los factores implicados en su desarrollo.
MétodosEstudio observacional, transversal, en niños caucásicos de 5-16 años con AIJ, en seguimiento por una unidad de reumatología pediátrica entre julio de 2014-julio de 2015.
Se recogieron datos antropométricos, clínicos y de tratamiento. Se realizaron absorciometría de rayos X de doble energía, estudio metabólico óseo y encuestas sobre dieta y ejercicio.
ResultadosParticiparon 92 niños. La estimación de la prevalencia poblacional de BDMOec fue inferior al 5% (IC 95%).
En el análisis multivariante el percentil de índice de masa corporal (B: 0,021; p<0,001) y el índice de masa magra (B: 0,0002; p=0,012) presentaron relación positiva con el Z-score de DMO ajustado por talla, mientras que el índice de masa grasa (B: –0,0001; p=0,018) y el propéptido aminoterminal del colágeno tipo i (B: –0,0006; p=0,036) presentaron correlaciones negativas.
ConclusionesLa prevalencia de BDMOec en los niños con AIJ en nuestro medio es baja. Un adecuado estado nutritivo y el predominio de la masa magra sobre la grasa podrían favorecer la adquisición de masa ósea. Aquellos pacientes con AIJ con DMO más baja podrían estar sometidos a un aumento del remodelado óseo.
Height adjustment is currently recommended for Z-score bone mineral density (BMD) assessed by dual energy X-ray absorptiometry.
At present there are no studies that evaluate the prevalence of low BMD in paediatric patients with Juvenile Idiopathic Arthritis (JIA) in Spain following current recommendations.
ObjectivesTo evaluate low BMD in JIA in paediatric patients with JIA in Spain following the latest recommendations, as well as to assess associated factors.
MethodsObservational cross-sectional study of Spanish JIA patients from 5 to 16 years-old, followed-up in a Paediatric Rheumatology Unit between July 2014 and July 2015.
Anthropometric, clinical and treatment data were recorded. Dual energy X-ray absorptiometry, and bone metabolism parameters were collected, and a completed diet and exercise questionnaire was obtained.
ResultsA total of 92 children participated. The population prevalence estimation of low BMD was less than 5% (95% CI).
A significant positive correlation was found in the multiple linear regression analysis between the body mass index percentile (B: 0.021; P<.001) and lean mass index (B: 0.0002; P=.012), and BMD Z-score adjusted for height (Z-SAH). A significant negative correlation was found between fat mass index (B: –0.0001; P=.018) and serum type I collagen N-propeptide (B: –0,0006; P=.036) and Z-SAH.
ConclusionsLow BMD prevalence in JIA patients in our population is low.
An adequate nutritional status and the prevalence of lean over fat mass seem to promote the acquisition of bone mass. Those JIA patients with lower BMD could be subjected to an increase of bone turnover.
La osteoporosis, considerada clásicamente una enfermedad del adulto, es una afección cada vez más prevalente en el niño debido al aumento de la esperanza de vida de los enfermos crónicos pediátricos y al uso de medicaciones osteotóxicas, entre otros factores1.
La absorciometría de rayos X de doble energía (DXA) de columna lumbar o corporal total es el método de elección para la medición de la densidad mineral ósea (DMO) en la edad pediátrica, y así fue recomendada por la International Society for Clinical Densitometry (ISCD) en 20072. Para valorar la DMO mediante esta técnica en la edad pediátrica se define el Z-score, que expresa el número de desviaciones estándar (DE) que se aleja la DMO del paciente de la media de los controles sanos de su edad y sexo2. Múltiples autores señalan además la necesidad de ajustar el Z-score en función de la talla para que sea un reflejo más fiel de la realidad3, y en las nuevas recomendaciones de la ISCD de 2013 se afirma que se debería realizar en niños con talla baja4.
Zemel et al. proponen una fórmula de ajuste del Z-score de DMO (Z-DMO) por talla validada en población sana, que elimina del Z-DMO el sesgo de la talla. Este grupo defiende la necesidad de realizar dicho ajuste en todos los niños3.
En los pacientes con artritis idiopática juvenil (AIJ), al igual que en niños con otras enfermedades crónicas, la adquisición de masa ósea puede inhibirse por mecanismos directos e indirectos5.
Conocer la prevalencia de osteoporosis y baja DMO para la edad cronológica (BDMOec) en este grupo de pacientes no es fácil, ya que la mayoría de los estudios realizados no siguen las definiciones actuales6,7 y no hay publicaciones en población española.
En cuanto a los factores implicados en el desarrollo de osteoporosis y BDMOec en este grupo de pacientes, se postula una etiología multifactorial que incluiría a la actividad inflamatoria de la enfermedad los tratamientos empleados y una menor actividad física5,8. No obstante, existen datos contradictorios respecto al papel de algunos de ellos.
También hay hallazgos controvertidos en lo referente al proceso fisiopatológico predominante implicado en su desarrollo. Mientras algunos autores defienden que se debe a un aumento del remodelado óseo9, la mayoría apoyan la hipótesis de la inhibición del mismo10,11. La dificultad para extraer conclusiones está parcialmente justificada por la variedad de marcadores del metabolismo óseo existentes. Así, desde diferentes colectivos, se ha recomendado acotar su uso, y se ha propuesto que sean el propéptido aminoterminal del colágeno tipo i (P1NP) y el telopéptido carboxiterminal del colágeno tipo i (CTx) los marcadores que se incluyan en todos los ensayos clínicos y estudios observacionales sobre osteoporosis12,13.
El objetivo principal de este trabajo es estimar la prevalencia de BDMOec en niños con AIJ en nuestro medio siguiendo las últimas recomendaciones de la ISCD. Como objetivo secundario nos proponemos evaluar la asociación entre los diferentes factores, incluidos los marcadores del metabolismo óseo y la DMO en este grupo de pacientes.
Pacientes y métodosEstudio observacional, de corte transversal, en niños caucásicos de 5-16 años diagnosticados de AIJ según los criterios de ILAR (Edmonton, 2001), en seguimiento por una unidad de reumatología pediátrica entre julio de 2014-julio de 2015. Se excluyeron las formas monoarticulares y los pacientes con enfermedad o tratamientos concomitantes osteotóxicos diferentes a los indicados en la AIJ.
Previa obtención del consentimiento informado se recogieron datos antropométricos y de maduración sexual, variables clínicas y de tratamiento. Además, se realizaron DXA mediante densitómetro HOLOGIC Explorer (S/N 91625) (con medición de masa ósea, grasa y magra) y estudio metabólico óseo que incluía niveles plasmáticos de calcio, fósforo y magnesio, paratohormona intacta, P1NP, CTx y 25-hidroxi-vitamina D3. La extracción analítica se realizó a primera hora de la mañana tras ayuno mínimo de 6horas.
El aporte diario de calcio se estimó mediante encuesta dietética de frecuencias que valoraba la ingesta en la semana previa a la realización de la DXA; para dicha estimación se tuvieron en cuenta los suplementos de calcio que algunos pacientes estaban recibiendo.
La actividad física se midió mediante el cuestionario Physical Activity Questionnaire for Children en los menores de 12 años14 y el cuestionario Physical Activity Questionnaire for Adolescents en los mayores de 12 años15, ambos validados, con una puntuación de 1 a 5.
El estudio fue aprobado por el comité ético de investigación clínica de nuestro centro.
DefinicionesSe consideraron pacientes con talla baja a aquellos que presentaban desviación estándar de talla inferior a –2 para su edad y sexo.
Se recogió el estadio de Tanner de cada participante para la valoración de su madurez sexual. Para la realización del análisis multivariante se clasificó a los pacientes según el grado de desarrollo sexual, denominando prepúberes a aquellos en estadio Tanner 3 o inferior, y púberes a los pacientes en estadio Tanner 4 o superior.
Consideramos hipovitaminosis D moderada cuando los niveles plasmáticos de 25hidroxivitamina D3 se encontraron entre 15 y 20ng/ml e hipovitaminosis grave si se situaban por debajo de 15ng/ml16.
Se definió la variable «tiempo de actividad de la enfermedad» como el tiempo desde el inicio durante el cual el paciente no cumplió los criterios ACR de «enfermedad clínicamente inactiva»17. Así mismo, según las recomendaciones de este mismo organismo se consideró «remisión con tratamiento» a la inactividad durante al menos 6 meses con tratamiento farmacológico y «remisión sin tratamiento» a la inactividad durante al menos 12 meses tras la suspensión del mismo.
Para la definición de osteoporosis se utilizaron los criterios de la ISCD del 20134: Z-DMO (ajustado a talla únicamente en aquellos niños con talla baja) inferior a –2 junto a una historia significativa de fractura, entendida como 2 o más fracturas de huesos largos antes de los 10 años, 3 o más fracturas de huesos largos antes de los 19 años o una fractura vertebral por compresión.
Cuando se obtuvo un Z-DMO inferior a –2, en ausencia de dicha historia de fracturas, se consideró BDMOec.
Se calcularon los valores del Z-score de DMO ajustado por talla (Z-SAT) aplicando la fórmula de ajuste propuesta por Zemel et al.3.
Análisis estadísticoSe realizó un análisis descriptivo de las principales variables. El ajuste de la normalidad de las continuas se confirmó con prueba de Kolmogorov-Smirnov.
Para el contraste de hipótesis se utilizaron la prueba «t» de Student, el análisis de la varianza simple, el test U de Mann-Whitney y la prueba H de Kruskal-Wallis según correspondiera.
Para estimar la correlación entre variables cuantitativas se usó el test de correlación de Pearson y la correlación de Spearman, ambos con un test de significación de 2 colas.
Finalmente, aquellas variables que mostraron relación en el análisis bivariante y las que a priori podían tener relación con la DMO por criterios clínicos, fueron incluidas en un modelo de regresión lineal multivariante (tabla 1). La escala de las variables continuas fue valorada mediante la prueba de Box Tidwell y se estudiaron las posibles interacciones de la pubertad con el percentil del índice de masa corporal (IMCp), el índice de masa magra (IMM) y el índice de masa grasa (IMG), así como del IMCp con el IMM y el IMG y del IMM con el IMG. Las variables pubertad y subtipo de AIJ se valoraron como posibles factores de confusión, permaneciendo en el modelo, ya que el porcentaje de cambio de los coeficientes de algunas variables fue superior al 20%.
Variables incluidas en el modelo de regresión multivariante
| Sexo Edad Púber (sí/no) IMCp IMG IMM Aporte diario de calcio Nivel de actividad física Subtipo AIJ Tiempo de evolución de la enfermedad Tiempo de actividad clínica de la enfermedad Nivel plasmático de P1NP 25hidroxivitamina D3 plasmática Tratamiento con corticoides sistémicos (sí/no) Dosis media de prednisona por kg de peso desde el nacimiento Tratamiento con FAME sinténticos (sí/no) Tratamiento con FAME biológicos (sí/no) |
AIJ: artritis idiopática juvenil; FAME: fármaco modificador de la enfermedad; IMCp: percentil de IMC; IMG: índice de masa grasa; IMM: índice de masa magra; P1NP: propéptido aminoterminal del colágeno tipo i.
El coeficiente de determinación corregido (R2) se utilizó para valorar la bondad del ajuste.
La magnitud de la asociación entre las variables independientes del modelo y la variable dependiente se midió mediante los coeficientes de regresión y sus correspondientes intervalos de confianza (IC) al 95%.
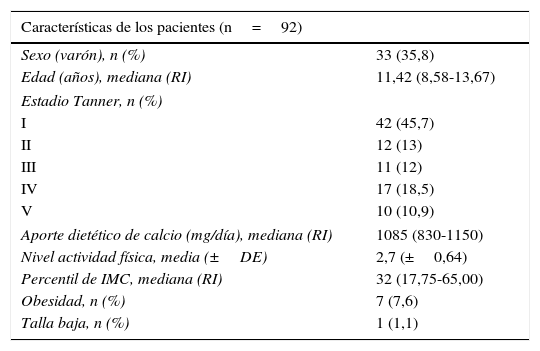
ResultadosParticiparon 92 niños, cuyas características se recogen en las tablas 2 y 3. Ningún paciente cumplió criterios de osteoporosis.
Características antropométricas, clínicas y de tratamiento
| Características de los pacientes (n=92) | |
|---|---|
| Sexo (varón), n (%) | 33 (35,8) |
| Edad (años), mediana (RI) | 11,42 (8,58-13,67) |
| Estadio Tanner, n (%) | |
| I | 42 (45,7) |
| II | 12 (13) |
| III | 11 (12) |
| IV | 17 (18,5) |
| V | 10 (10,9) |
| Aporte dietético de calcio (mg/día), mediana (RI) | 1085 (830-1150) |
| Nivel actividad física, media (±DE) | 2,7 (±0,64) |
| Percentil de IMC, mediana (RI) | 32 (17,75-65,00) |
| Obesidad, n (%) | 7 (7,6) |
| Talla baja, n (%) | 1 (1,1) |
| Características de la enfermedad (n=92) | |
|---|---|
| Tipo AIJ, n (%) | |
| Sistémica | 10 (10,9) |
| Oligoarticular persistente | 40 (43,5) |
| Oligoarticular extendida | 13 (14,1) |
| Poliarticular | 22 (23,9) |
| Relacionada con entesitis | 5 (5,4) |
| Psoriásica | 2 (2,2) |
| Tiempo evolución AIJ (años), mediana (RI) | 6,12 (3,22-9,10) |
| Tiempo actividad AIJ (días), mediana (RI) | 363,58 (231,00-752,00) |
| Actividad n (%) | |
| Remisión/inactividad sin tratamiento | 21 (22,8) |
| Remisión/inactividad con tratamiento | 46 (50) |
| Enfermedad activa | 25 (27,1) |
| Tratamientos recibidos (n=92) | |
|---|---|
| GC sistémico, n (%) | 84 (91,3) |
| Duración terapia GC (días), mediana (RI)a(n=84) | 117,50 (51,25-159,75) |
| Dosis media GC (mg/kg/día de tratamiento), mediana (RI)a(n=84) | 0,33 (0,20-1,53) |
| Dosis media GC (mg/kg/día de vida), mediana (RI)a(n=84) | 0,0066 (0,0028 0,023) |
| Tratamiento FAME sintético, n (%) | |
| Actual | 42 (45,7) |
| Previob | 89 (96,7) |
| Tratamiento FAME biológico, n (%) | |
| Actual | 29 (31,5) |
| Previob | 42 (45,7) |
DE: desviación estándar; FAME: fármaco antirreumático modificador de enfermedad; FR: factor reumatoide; GC: glucocorticoides; IMC: índice de masa corporal; RI: rango intercuartílico.
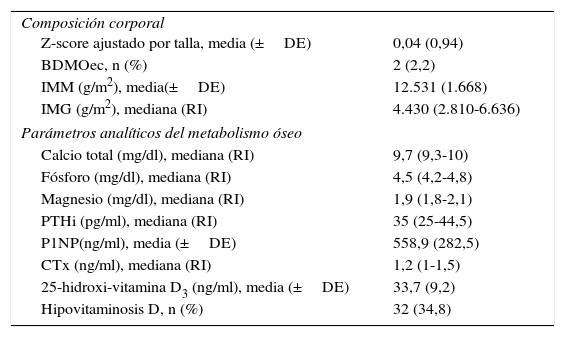
Análisis descriptivo de parámetros analíticos del metabolismo óseo y composición corporal
| Composición corporal Z-score ajustado por talla, media (±DE) | 0,04 (0,94) |
| BDMOec, n (%) | 2 (2,2) |
| IMM (g/m2), media(±DE) | 12.531 (1.668) |
| IMG (g/m2), mediana (RI) | 4.430 (2.810-6.636) |
| Parámetros analíticos del metabolismo óseo | |
| Calcio total (mg/dl), mediana (RI) | 9,7 (9,3-10) |
| Fósforo (mg/dl), mediana (RI) | 4,5 (4,2-4,8) |
| Magnesio (mg/dl), mediana (RI) | 1,9 (1,8-2,1) |
| PTHi (pg/ml), mediana (RI) | 35 (25-44,5) |
| P1NP(ng/ml), media (±DE) | 558,9 (282,5) |
| CTx (ng/ml), mediana (RI) | 1,2 (1-1,5) |
| 25-hidroxi-vitamina D3 (ng/ml), media (±DE) | 33,7 (9,2) |
| Hipovitaminosis D, n (%) | 32 (34,8) |
BDMOec: baja densidad mineral ósea para la edad cronológica; IMM: índice de masa magra; IMG: índice de masa grasa; PTHi: paratohormona intacta; P1NP: propéptido aminoterminal del colágeno tipo i; CTx: telopéptido carboxiterminal del colágeno tipo i.
Cuando se realizó el ajuste del Z-DMO por talla únicamente en pacientes con talla baja, como recomienda la ISCD, la estimación de la prevalencia poblacional de BDMOec fue inferior al 5% (IC 95%). Se encontró correlación positiva entre el Z-score de DMO y la DE de talla (R: 0,39; p<0,05).
Al realizar dicho ajuste en todos los pacientes la prevalencia poblacional estimada de BDMOec fue inferior al 3% (IC 95%). En este caso no se encontró correlación con la talla.
En el análisis bivariante el Z-SAT se correlacionó positivamente con el IMCp (Rho: 0,512; p<0,001), con el IMM (Pearson: 0,367; p<0,001) y con el IMG (Rho: 0,23; p=0,027). Además mostraron una correlación negativa en el límite de la significación estadística el P1NP (Pearson: –0,195; p=0,07) y el tiempo de actividad clínica (Rho: –0,191; p=0,07). No se encontró relación del Z-SAT con ingesta de calcio, actividad física, vitamina D plasmática, tiempo de actividad de la enfermedad, duración ni dosis recibida de glucocorticoides sistémicos; tampoco con el tratamiento con fármacos modificadores de enfermedad sintéticos ni biológicos. No se encontraron diferencias significativas entre los diferentes subtipos de AIJ.
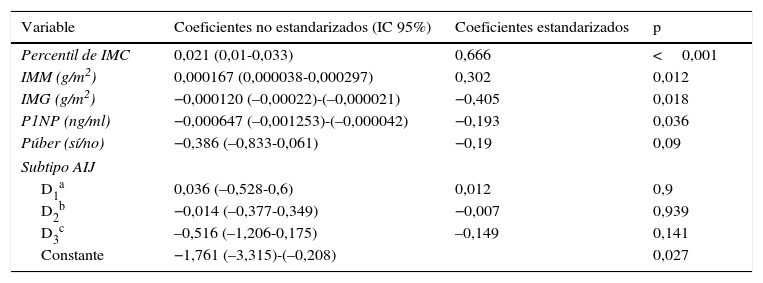
Al realizar el análisis de regresión lineal multivariante obtuvimos un modelo con un R2 de 0,374 que incluía percentil de IMC, IMM, IMG y P1NP como variables asociadas con significación estadística al Z-SAT de DMO (tabla 4). Las interacciones estudiadas no fueron significativas.
Modelo multivariante
| Variable | Coeficientes no estandarizados (IC 95%) | Coeficientes estandarizados | p |
|---|---|---|---|
| Percentil de IMC | 0,021 (0,01-0,033) | 0,666 | <0,001 |
| IMM (g/m2) | 0,000167 (0,000038-0,000297) | 0,302 | 0,012 |
| IMG (g/m2) | −0,000120 (–0,00022)-(–0,000021) | −0,405 | 0,018 |
| P1NP (ng/ml) | −0,000647 (–0,001253)-(–0,000042) | −0,193 | 0,036 |
| Púber (sí/no) | −0,386 (–0,833-0,061) | −0,19 | 0,09 |
| Subtipo AIJ | |||
| D1a | 0,036 (–0,528-0,6) | 0,012 | 0,9 |
| D2b | −0,014 (–0,377-0,349) | −0,007 | 0,939 |
| D3c | –0,516 (–1,206-0,175) | –0,149 | 0,141 |
| Constante | −1,761 (–3,315)-(–0,208) | 0,027 | |
Coeficiente de determinación ajustado (R2): 0,374 F=7,42 (p<0,001).
AIJ: artritis idiopática juvenil; IMC: índice de masa corporal; IMM: índice de masa magra; IMG: índice de masa grasa; P1NP: propéptido aminoterminal del colágeno tipo i.
A pesar de que en 2007 la ISCD recomendó la DXA de columna lumbar y corporal total como método de elección en la medición de la DMO en niños y adolescentes2, publicaciones posteriores han demostrado sus limitaciones3. Esta técnica mide un valor bidimensional de una realidad tridimensional. Al despreciar la profundidad del hueso subestima la DMO en niños con estaturas más bajas (huesos más pequeños) y sobreestima la de los pacientes más altos (huesos más grandes)3.
Así, la ISCD en 2013 recomendó ajustar el Z-score en función de la talla en niños con talla baja4.
Zemel et al. propusieron una fórmula matemática, validada en población sana, que elimina del Z-DMO el sesgo de la talla3. Esta es la fórmula que hemos utilizado en nuestro estudio para ajustar el Z-DMO.
Este grupo considera que el ajuste más adecuado del Z-DMO será aquel que consiga hacerlo independiente de la DE de talla3, lo que conseguimos en nuestro trabajo al realizar el ajuste en todos los pacientes y no únicamente en los afectos de talla baja, como dicen las últimas recomendaciones de la ISCD4. Así, en nuestro estudio consideramos apropiado ajustar el Z-DMO según la talla en todos los pacientes antes de intentar establecer relaciones con los demás parámetros.
En cuanto a la prevalencia de osteoporosis y BDMOec en pacientes con AIJ no es fácil extraer conclusiones de los trabajos realizados, ya que la mayoría de ellos son anteriores a 200718,19, año en el que la ISCD redefinió el concepto de osteoporosis en el niño2. Existen también algunos estudios realizados con posterioridad6,7,20, pero en los que el Z-score de DMO no se ajusta según la talla como recomienda la ISCD4. En cualquier caso, estos trabajos ofrecen unos resultados muy dispares con respecto a la prevalencia de BDMOec. Entre ellos encontramos un 2,5% hallado en jóvenes finlandeses6, un 11,5% reportado en el estudio de Dey et al.20 en niños indios y un 33% descrito por El Badri et al.7 en población pediátrica marroquí. Los resultados de nuestro estudio están en consonancia con el primero de estos artículos, alejándonos bastante de lo reportado en niños indios y marroquíes. El diferente estado nutricional y un desigual acceso a los recursos terapéuticos podrían justificar estas diferencias.
En nuestro trabajo el percentil de IMC presentó una relación directamente proporcional con el Z-SAT, independientemente del IMG y del IMM. Esta relación entre el IMC y la DMO ya ha sido objetivada en estudios previos en pacientes con AIJ21, reflejando cómo un adecuado estado nutricional repercute positivamente en la adquisición de masa ósea.
En cuanto al papel que desempeña la composición corporal en la formación ósea, múltiples estudios han demostrado una relación positiva de la masa magra sobre la DMO7,22, al igual que muestran los resultados de nuestro estudio. Sin embargo, el efecto de la grasa corporal sobre el hueso es mucho más controvertido. Aunque la mayor parte de los trabajos realizados apuntan hacia un efecto positivo del IMG sobre la DMO23,24, también encontramos autores que no encontraron relación alguna7,22 y otros que defienden un efecto negativo de la grasa sobre el hueso25, como apoyan los resultados de nuestro estudio. A pesar de que en este trabajo no se ha podido demostrar relación entre la actividad física y la DMO, este podría ser un dato indirecto de esta relación, dado que los pacientes que realizan más ejercicio tienden a tener más masa magra y menos grasa corporal26.
Los marcadores del turnover óseo son reflejo del balance del metabolismo del hueso en un momento concreto27. Diversos trabajos han intentado esclarecer a través del estudio de estos marcadores si la disminución de DMO en niños con AIJ y adultos con artritis reumatoide se debe a un aumento del turnover óseo o a una inhibición del mismo, con resultados contradictorios9,10. Pese a que estos marcadores han demostrado utilidad en algunas enfermedades28,29, en osteoporosis no hay datos adecuados para poder incluirlos en los algoritmos predictores del riesgo de fracturas30, por lo que su uso para estimar dicho riesgo se desaconseja.
Uno de los motivos por el cual es difícil extraer conclusiones sobre la utilidad de estos marcadores en osteoporosis es que los diferentes estudios utilizan diferentes marcadores. Así, el Grupo de trabajo de estándares de marcadores óseos de la Fundación internacional de osteoporosis y de la Federación internacional de química clínica y laboratorio12 y la Alianza nacional para la salud ósea de Estados Unidos13 han recomendado que sean el P1NP y el CTx los marcadores que se incluyan en los estudios sobre osteoporosis.
También es importante tener en cuenta para su correcta interpretación sus amplias variaciones intraindividuales por los ciclos circadianos y por la ingesta, de forma que la hora de la extracción sanguínea y el ayuno deben ser controlados para minimizar sus efectos31, tal y como hemos hecho en nuestro estudio.
Siguiendo todas estas recomendaciones, en nuestros resultados el P1NP (marcador de formación ósea) presentaba una correlación negativa con el Z-SAT, apoyando la hipótesis de un remodelado óseo exacerbado como responsable del deterioro de la DMO en este grupo de pacientes.
Aunque en el análisis multivariante no encontramos relación entre el Z-SAT y el tiempo de enfermedad activa, múltiples publicaciones han demostrado que las citoquinas proinflamatorias presentes en el contexto de enfermedad activa en estos pacientes son capaces de estimular la osteoclastogénesis y favorecer el desarrollo de osteoporosis32,33. Es probable que nuestros resultados se deban a un escaso tamaño muestral y al corto tiempo de evolución de nuestra cohorte, insuficiente para que estos efectos se manifiesten.
Tampoco encontramos relación entre la dosis, duración, ni edad de inicio del tratamiento con glucocorticoides sistémicos con el Z-SAT. A pesar de que se han descrito clásicamente como factor de riesgo en el desarrollo de osteoporosis34, en el caso de los niños con AIJ no está claro su efecto. Existen varios trabajos que no encuentran relación alguna entre el tratamiento corticoideo recibido y la DMO en niños con AIJ35,36, e incluso algún artículo afirma que la reducción de la actividad inflamatoria que provocan podría suponer un efecto beneficioso sobre la DMO37.
En cuanto a los efectos de la dieta y el ejercicio, no pudimos demostrar que tuvieran influencia sobre la DMO. Aunque algunos trabajos han conseguido establecer relación entre los mismos20, muchos otros obtienen resultados similares a los nuestros36, probablemente por la dificultad para medir con exactitud dichos parámetros y por un escaso tamaño de la muestra.
Tampoco pudimos establecer relación con los tratamientos de mantenimiento que recibían, tanto fármacos modificadores de la enfermedad biológicos como sintéticos. Estudios longitudinales han logrado demostrar el papel protector sobre el hueso de algunos de estos fármacos, como los antiTNF38. Sin embargo, con un diseño transversal como el nuestro no es posible establecer dichas relaciones.
Por otra parte, no encontramos diferencias significativas en la DMO en los diferentes subgrupos de AIJ, algo reconocido por múltiples publicaciones39,40. Es probable que esto sea debido a que algunos subgrupos tienen un tamaño pequeño y al buen control de la actividad inflamatoria en nuestra muestra, especialmente en las formas sistémicas que son las que, a priori, podrían condicionar mayor riesgo.
Una de las limitaciones de este estudio es que no analiza la exposición solar de los pacientes, factor que influye sobre la DMO. Además, la información sobre la alimentación y la práctica deportiva de los participantes fue recabada de forma retrospectiva, preguntando a pacientes y familias lo ocurrido en la semana previa, lo cual puede acarrear pérdida de información relevante. Por otra parte, aunque los suplementos de calcio recibidos durante la semana previa a la realización del protocolo se tuvieron en cuenta para el cálculo de su aporte diario, la suplementación con calcio y/o vitamina D a lo largo de la evolución de la enfermedad no pudo ser incluida en el análisis por ser un dato vagamente recogido en las historias clínicas en las que con frecuencia no se mencionaban dosis ni duración. También es importante considerar que al excluir las formas monoarticulares es posible que hayamos sobreestimado la prevalencia de BDMOec en niños con AIJ en nuestro medio, sin embargo esta salvedad era necesaria para evitar que se incluyeran en este trabajo niños con monoartritis de otra etiología. Por último, al tratarse de un estudio transversal, no es posible establecer relaciones de causalidad, por lo que son necesarios más estudios para confirmar las asociaciones halladas en este trabajo.
En conclusión, la prevalencia de BDMOec en los niños con AIJ en nuestro medio es baja. Los factores que más influencia tuvieron sobre la DMO en nuestro estudio fueron el estado nutritivo y la composición corporal, presentado la masa magra una relación positiva con la DMO, al contrario que la grasa. El P1NP presentó una relación negativa con el Z-SAT, lo cual podría significar que aquellos pacientes con DMO más baja están sometidos a un aumento del remodelado óseo. Por todo esto consideramos que debemos promover, especialmente en los niños con enfermedades crónicas, pero también en niños sanos, hábitos de vida saludables, manteniendo un buen estado nutritivo mediante una dieta completa y equilibrada, y fomentar la práctica deportiva, lo que no solo favorecerá la salud cardiovascular como se conoce clásicamente, sino también la salud ósea.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecimiento especial a todo el equipo del Hospital de Día Médico del Hospital Materno Infantil de Málaga, sin cuya colaboración no habría sido posible realizar este trabajo.