El síndrome de fatiga crónica (SFC) o encefalomielitis miálgica (EM), es una enfermedad infrecuente en los adolescentes, con una incidencia del 0,5%. En los adultos, su etiología es multifactorial sin un factor determinante, y afecta sobre todo a mujeres (ratio: 2-3:1) de entre 20-40 años y en algunos casos su inicio se ha relacionado con un origen infeccioso (viral en su mayoría). El diagnóstico del SFC en la edad adulta es clínico y de exclusión (tabla 1)1, y si bien existen diferencias descritas en población pediátrica, son pocas las series que recojen sus peculiaridades. El tratamiento es sintomático, con el objetivo de mejorar la calidad de vida. Los ISRS, la melatonina, el metilfenidato la terapia cognitivo conductual y el ejercicio gradual han demostrado eficacia en estos pacientes.
Criterios de Consenso Internacional de 2011 para la encefalomielitis miálgica en el adulto, y consideraciones pediátricas1
| A. Agotamiento neuroinmune postesfuerzo: obligatorio: |
| 1. Marcada y rápida fatigabilidad física y/o cognitiva en respuesta al esfuerzo, que puede ser mínimo |
| 2. Exacerbación de síntomas postesfuerzo: por ejemplo, agudos síntomas gripales, dolor y empeoramiento de otros síntomas |
| 3. Agotamiento postesfuerzo que puede ocurrir inmediatamente después de la actividad, o no aparecer hasta horas o días más tarde |
| 4. El período de recuperación es prolongado, por lo general precisa de 24h o más |
| 5. Bajo umbral de fatigabilidad física y mental (falta de aguante) |
| B. Deterioro neurológico, al menos un síntoma de 3 de las 4 siguientes categorías de síntomas: |
| 1. Deterioros neurocognitivos: |
| a. Dificultades para procesar información |
| b. Pérdida de memoria a corto plazo |
| 2. Dolor: |
| a. Cefaleas |
| b. Mialgias, artralgias o hiperalgesia generalizada |
| 3. Alteraciones del sueño: |
| a. Alteración de los patrones del sueño |
| b. Sueño no reparador |
| 4. Alteraciones neurosensoriales, perceptuales y motoras |
| C. Alteraciones inmunes, gastrointestinales y genitourinarias, al menos un síntoma de 3 de las siguientes 5 categorías de síntomas: |
| 1. Síntomas gripales que pueden ser recurrentes/crónicos y se activan/empeoran con el esfuerzo |
| 2. Susceptibilidad a infecciones virales con prolongados periodos de recuperación |
| 3. Alteraciones en tracto gastrointestinal |
| 4. Genitourinario: por ejemplo, urgencia o frecuencia urinaria, nicturia |
| 5. Sensibilidades a alimentos, medicamentos, olores o productos químicos |
| D. Alteraciones de producción/transporte de energía: al menos un síntoma: |
| 1. Cardiovascular: intolerancia ortostática, hipotensión de causa neurológica, síndrome de taquicardia ortostática postural, palpitaciones con o sin arritmias cardiacas, ligereza en cabeza/mareos |
| 2. Respiratorios: disnea, fatiga de los músculos de la pared torácica |
| 3. Pérdida de estabilidad termostática |
| 4. Intolerancia a extremos de temperatura |
| Consideraciones pediátricas: |
| Los síntomas pueden progresar más lentamente |
| Además del agotamiento neuroinmune postesfuerzo, los síntomas más prominentes tienden a ser neurológicos: |
| 1. Cefaleas: los dolores de cabeza, severos o crónicos, a menudo son debilitadores. La migraña puede ir acompañada de una rápida caída de la temperatura, temblores, vómitos, diarrea y debilidad severa |
| 2. Alteraciones neurocognitivas: las dificultades para enfocar los ojos y para leer son habituales. Los niños se pueden volver disléxicos, lo cual solo puede hacerse evidente cuando están fatigados. El lento procesamiento de la información dificulta el seguir instrucciones auditivas o tomar apuntes. Todas las alteraciones cognitivas empeoran con el esfuerzo físico o mental. Los jóvenes no serán capaces de mantener un programa escolar completo |
| 3. El dolor parece ser errático y migran rápidamente. Es común la hipermovilidad articular |
Se presenta una serie de 12 casos consecutivos, diagnosticados de SFC en menores de 21 años en la unidad de medicina de la adolescencia de un hospital terciario entre enero 2007 y diciembre 2012. Se registraron datos demográficos, síntomas, antecedentes personales y familiares, pruebas diagnósticas realizadas, tratamiento establecido y respuesta al mismo. Análisis estadístico con el software Stata® v.12.0.
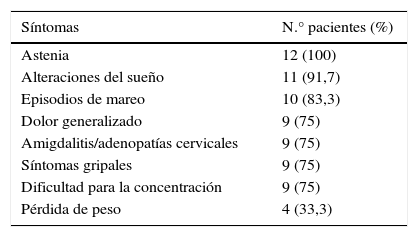
Se reclutaron 12 pacientes, 7 varones y 5 mujeres (ratio: 1.4:1). La mediana de edad fue de 15 años (rango: 12-17 años). La mediana de tiempo hasta el diagnóstico fue de 12 meses (rango: 3-34 meses). El tiempo de absentismo escolar osciló entre 0-24 meses (mediana: 3 meses). La frecuencia de los síntomas queda recogida en la tabla 2.
Con relación a los antecedentes personales destacan las infecciones previas de etiología vírica: 4 casos de VEB y uno por parvovirus. En 2 pacientes se constataron trastornos psicosomáticos previos al SFC. Con respecto a los antecedentes familiares de primer grado: en 2 pacientes había antecedentes psiquiátricos, en 3 fibromialgia y en otros 2 poliomielitis. Se realizó hemograma, ionograma, pruebas de función renal y hepática, hormonas tiroideas, VSG y serologías en el 100% de los individuos. El 71,4% de los pacientes precisó pruebas de segundo nivel para excluir otros diagnósticos. Todos los pacientes recibieron TCC y pauta gradual de ejercicio físico. El tratamiento sintomático pautado fue en 8 de ellos melatonina por insomnio de conciliación; en 2 ISRS por dolor crónico y en 5 metilfenidato para la inatención. El seguimiento fue de 12 meses de mediana (rango: 2-90 meses). Con relación al pronóstico, más de la mitad (58%) de los pacientes presentó una resolución completa, con una mediana de tiempo hasta el alta de 7 meses (rango: 2-14 meses). En el resto hubo mejoría parcial.
El SFC es una enfermedad que en niños produce una gran afectación de calidad de vida, al iniciarse los síntomas bruscamente y ocasionar absentismo escolar prologando, por lo que se ha propuesto considerar 3 meses de astenia como criterio diagnóstico2. En las series de adultos hay un predominio femenino que se mantiene en alguna serie pediátrica, más acusado cuanto mayor es la edad del paciente2. Sin embargo, en pediatría se describe un ratio cercano a uno3, hallazgo que coincide con nuestra serie. En cuanto a la etiología, no se ha demostrado una causa infecciosa2, si bien parece existir un efecto gatillo de un grupo heterogéneo de patógenos, encontrándose hasta en un 22-88% una infección previa al inicio de los síntomas3. En nuestra serie, también se ha observado que el 42% de los pacientes tenían serologías positivas para algunos virus. Bould et al. observaron que las tasas de depresión son 10 veces mayores en los adolescentes con SFC que en la población general4. En nuestro caso ninguno de los pacientes fue diagnosticado de depresión durante su seguimiento. La TCC se ha demostrado que es efectiva en 2/3 de los adolescentes con SFC5. El abordaje multimodal que se realizó en nuestro estudio incluía tratamiento farmacológico, TCC y ejercicio físico gradual. Este permitió la resolución de la enfermedad en el 58% y mejoría importante en el resto de los casos, similar a otras series6.
El SFC en niños y adolescentes es un trastorno infradiagnosticado en nuestro medio, con impacto en la calidad de vida, de ahí la importancia de un diagnóstico y tratamiento precoz. Su diagnóstico es clínico. Las medidas terapéuticas más empleadas son el ejercicio gradual, la TCC y el tratamiento sintomático.