Todavía se emplean vahos con agua caliente como tratamiento de procesos respiratorios banales, a pesar del riesgo de ocasionar quemaduras y de no haberse demostrado su efectividad.
ObjetivosCaracterizar los casos de quemaduras relacionadas con vahos (QRV) en una población de niños quemados con el objeto de formular criterios para su prevención.
Pacientes y métodosRevisión de pacientes ingresados por QRV en una unidad de quemados durante el periodo 2006-2012. Se analizó: epidemiología, clínica, gravedad y evolución.
ResultadosIngresaron 530 pacientes quemados; 375 (70%) con escaldaduras y 15 con QRV (2,8% del total; 4% de las escaldaduras). Los vahos fueron indicados mayoritariamente para tratar episodios catarrales banales. La edad mediana fue 7 años (2,5 meses-14 años). La superficie corporal quemada (SCQ) fue ≥10% en el 60% de los casos (SCQ máxima 22%). Las quemaduras afectaron al tronco, a los genitales y a las extremidades y solo en un caso afectó a la cara. La estancia media hospitalaria fue de 14 días (3-30d). Cinco niños (33%) ingresaron en la UCIP, la mayoría (60%) menores de 3 años. Ocho casos (53%) requirieron intervención quirúrgica (injerto de piel). Un paciente de 12 años fue diagnosticado de tos ferina y otro de 2,5 años presentó un shock tóxico estafilocócico. No hubo fallecimientos. Todos los pacientes evolucionaron satisfactoriamente.
ConclusionesLas QRV pueden ser graves y consumir importantes recursos. Los profesionales de la atención al niño, particularmente los pediatras, deben velar por su prevención, absteniéndose de indicar los vahos como tratamiento y educando a los padres para que no los utilicen por sí mismos.
Despite lack of proven effectiveness and its potential to cause severe burns, steam inhalation therapy (SIT) is still used as a treatment for benign respiratory conditions.
ObjectiveTo characterize cases of burns related to steam inhalation therapy (BRSIT) in order to formulate appropriate preventive criteria.
Patients and methodsA review was conducted on cases of BRSIT admitted to a Burns Unit between 2006 and 2012, analysing epidemiological data, clinical aspects, severity and course.
ResultsA total of 530 patients were admitted; 375 (70%) with scalds, and 15 with BRSIT (2.8% of burns; 4% of scalds). SIT was indicated in most cases for mild upper airway infections. The median age of patients was 7 years (2.5m-14y). The burned area (BA) was ≥10% in 60% of cases (max. BA 22%). Injuries involved trunk, genital area, and extremities; only in one case was the face affected. The mean hospital length-of-stay was 14 days (3-30d). Five patients (33%) were admitted to the PICU, most of them (60%) younger than 3 years. Eight patients (53%) underwent surgical treatment (skin grafting). In a 12-year-old patient whooping cough was diagnosed in the Burns Unit, and a 2.5-year-old patient developed staphylococcal toxic shock syndrome. No patient died. The final course was satisfactory in all patients.
ConclusionsBRSIT can be severe and cause significant use of health resources. Professionals caring for children, particularly paediatricians, should seriously consider their prevention, avoiding treatments with SIT, and educating parents in order not to use it on their own.
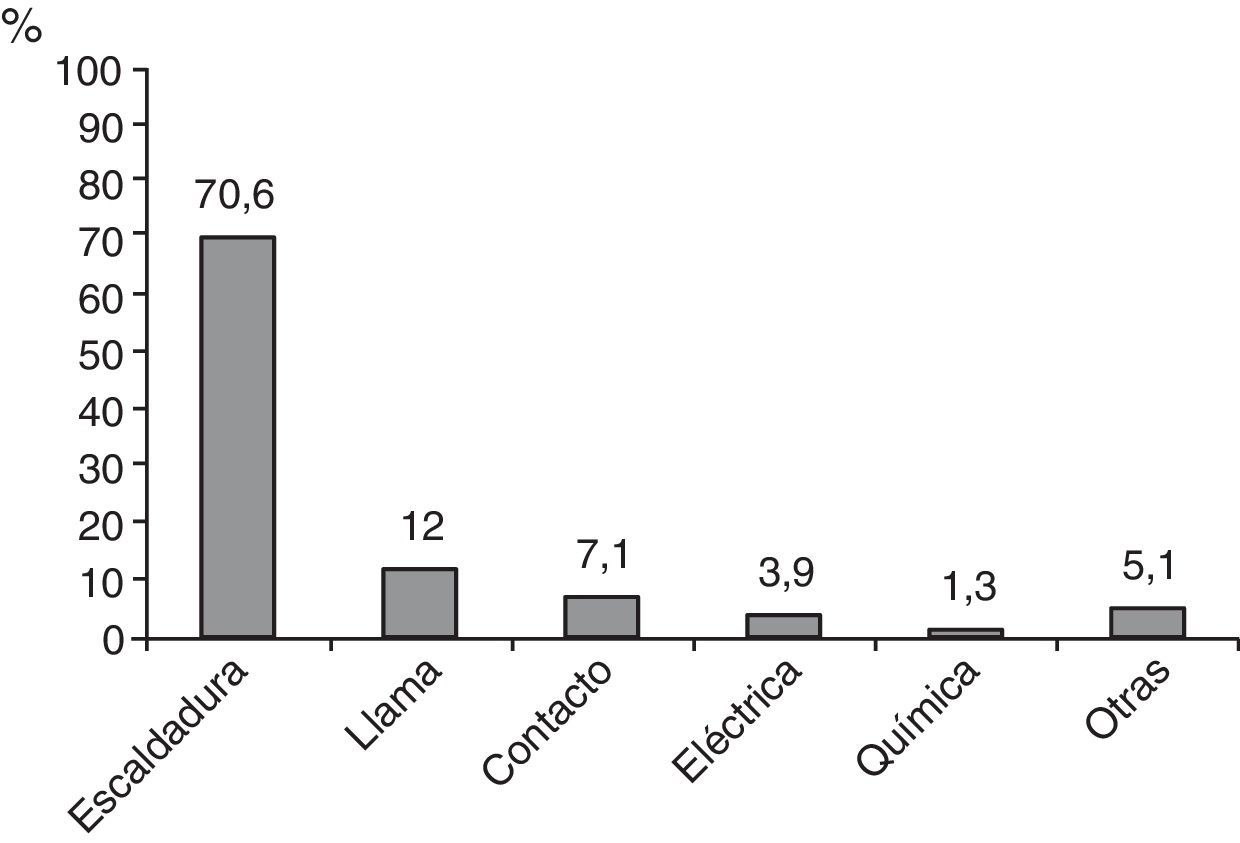
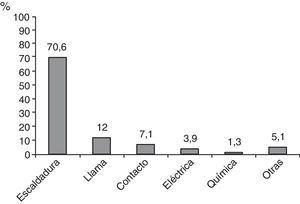
Las escaldaduras son la causa más frecuente de quemaduras en la infancia, especialmente entre el año y los 3 años de edad, cuando los niños aumentan su autonomía y su curiosidad por el entorno, pero son poco conocedores de los peligros que existen. Se producen fundamentalmente en el entorno doméstico en relación con la preparación de comidas e infusiones1. En cuanto a su posible prevención, al igual que con otros tipos de quemaduras2, las alertas resultan importantes, pudiendo tener incluso repercusión normativa. Así ha ocurrido con las alertas ante escaldaduras por agua sanitaria que en diversos estados de los Estados Unidos han derivado en medidas legislativas que limitan la temperatura del agua caliente a menos de 49°C (Ley de Washington, de 1983)3.
Por otra parte, la terapia inhalatoria con vapores de agua caliente (los tradicionales vahos), empleada todavía hoy en día en el tratamiento de procesos respiratorios banales, a pesar de la falta de pruebas que avalen su efectividad, puede también ser causa indirecta de quemaduras por escaldadura.
El objetivo de este estudio ha sido caracterizar los pacientes ingresados en nuestro hospital con quemaduras por agua caliente relacionadas con el tratamiento inhalatorio con vahos, valorando su incidencia y gravedad y haciendo énfasis en aquellos aspectos que pueden permitir formular criterios para su prevención.
Pacientes y métodosEstudio descriptivo retrospectivo en el que se ha revisado la casuística de pacientes ingresados en la Unidad de Quemados del Hospital Universitario Vall d’Hebron de Barcelona (UQVH; unidad de referencia para Cataluña y Baleares) desde el 1 de enero de 2006 al 31 de diciembre de 2012. La población de estudio la constituyen los pacientes pediátricos (edad <16 años) ingresados en la UQVH por quemaduras relacionadas con la utilización de vahos (QRV). Se han analizado aspectos relacionados con el mecanismo causal, clínicos y en relación con la gravedad de las lesiones y la evolución de los pacientes. Se definieron como graves, respecto a profundidad y extensión, las quemaduras dérmicas (segundo grado) de extensión ≥10% de la superficie corporal (o ≥15% en niños de edad ≥10 años) y las de espesor total (tercer grado) de extensión ≥5% (todas las edades)4. El estudio fue aprobado por el Comité de Ética e Investigación Clínica del Hospital Universitario Vall d’Hebron.
ResultadosDurante el periodo de estudio ingresaron en la UQVH 530 pacientes quemados, 375 de ellos (70%) con escaldaduras y 15 con QRV. La contribución de diferentes mecanismos etiológicos se recoge en la figura 1, que muestra que las escaldaduras son la causa más frecuente de quemaduras en la infancia. Las QRV representaron el 4% de las escaldaduras y el 2,8% de todas las quemaduras.
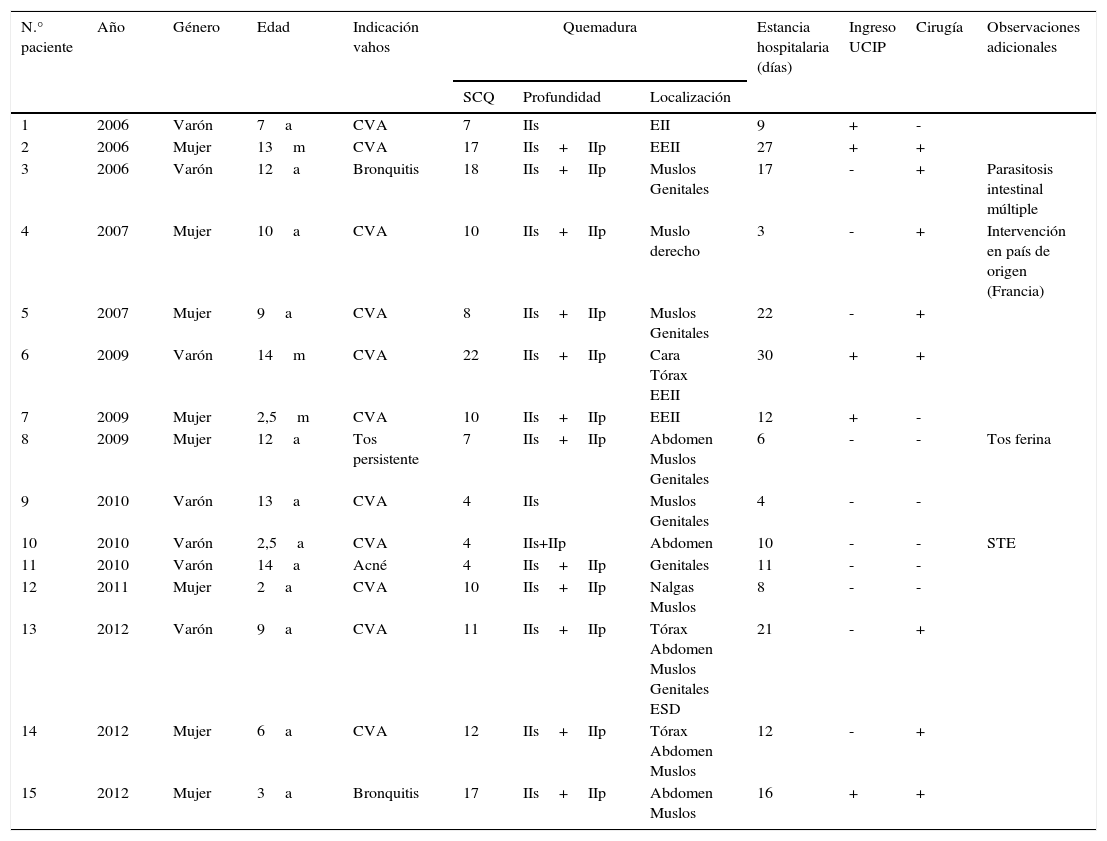
La tabla 1 muestra los datos esenciales de la casuística de las QRV.
Casos pediátricos hospitalizados por quemaduras por vahos (2006-2012). Aspectos clínicos y evolutivos
| N.° paciente | Año | Género | Edad | Indicación vahos | Quemadura | Estancia hospitalaria (días) | Ingreso UCIP | Cirugía | Observaciones adicionales | ||
|---|---|---|---|---|---|---|---|---|---|---|---|
| SCQ | Profundidad | Localización | |||||||||
| 1 | 2006 | Varón | 7a | CVA | 7 | IIs | EII | 9 | + | - | |
| 2 | 2006 | Mujer | 13m | CVA | 17 | IIs+IIp | EEII | 27 | + | + | |
| 3 | 2006 | Varón | 12a | Bronquitis | 18 | IIs+IIp | Muslos Genitales | 17 | - | + | Parasitosis intestinal múltiple |
| 4 | 2007 | Mujer | 10a | CVA | 10 | IIs+IIp | Muslo derecho | 3 | - | + | Intervención en país de origen (Francia) |
| 5 | 2007 | Mujer | 9a | CVA | 8 | IIs+IIp | Muslos Genitales | 22 | - | + | |
| 6 | 2009 | Varón | 14m | CVA | 22 | IIs+IIp | Cara Tórax EEII | 30 | + | + | |
| 7 | 2009 | Mujer | 2,5m | CVA | 10 | IIs+IIp | EEII | 12 | + | - | |
| 8 | 2009 | Mujer | 12a | Tos persistente | 7 | IIs+IIp | Abdomen Muslos Genitales | 6 | - | - | Tos ferina |
| 9 | 2010 | Varón | 13a | CVA | 4 | IIs | Muslos Genitales | 4 | - | - | |
| 10 | 2010 | Varón | 2,5a | CVA | 4 | IIs+IIp | Abdomen | 10 | - | - | STE |
| 11 | 2010 | Varón | 14a | Acné | 4 | IIs+IIp | Genitales | 11 | - | - | |
| 12 | 2011 | Mujer | 2a | CVA | 10 | IIs+IIp | Nalgas Muslos | 8 | - | - | |
| 13 | 2012 | Varón | 9a | CVA | 11 | IIs+IIp | Tórax Abdomen Muslos Genitales ESD | 21 | - | + | |
| 14 | 2012 | Mujer | 6a | CVA | 12 | IIs+IIp | Tórax Abdomen Muslos | 12 | - | + | |
| 15 | 2012 | Mujer | 3a | Bronquitis | 17 | IIs+IIp | Abdomen Muslos | 16 | + | + | |
Pacientes numerados por orden cronológico.
IIp: quemadura dérmica (segundo grado) profunda; IIs: quemadura dérmica (segundo grado) superficial; CVA: catarro de vías altas; EEII: extremidades inferiores; EII: extremidad inferior izquierda; ESD: extremidad superior derecha; SCQ: superficie corporal quemada (% de la superficie corporal); STE: shock tóxico estafilocócico; UCIP: unidad de cuidados intensivos pediátricos.
En todos los casos se trató de escaldaduras. La mayoría de los incidentes se produjo en relación con el tratamiento de episodios catarrales de vías altas. En los menores de 9 años el incidente ocurrió habitualmente al tropezar el niño con el recipiente. En niños mayores se vio favorecido por efecto de utilizar una toalla, cubriendo la olla, al objeto de aumentar el efecto de la vaporización.
En la serie presentada no hubo un claro predominio de uno u otro género (8 mujeres y 7 varones). La edad mediana fue de 7 años (2,5 meses-14 años) y un 33% tenían una edad <3 años. La superficie corporal quemada (SCQ) media fue del 11% (4-22%) y fue ≥10% en el 60% de casos. Un 80% de los pacientes de edad <3 años sufrieron quemaduras graves. Las quemaduras afectaron al tronco, a los genitales y a las extremidades, y solo en un caso afectó a la cara (caso 6). La estancia media hospitalaria fue de 14 días (3-30d). Cinco niños (33%) fueron ingresados en la UCIP, la mayoría (60%) de edad <3 años. Requirieron intervención quirúrgica (injerto de piel) 8 pacientes (53%). Una niña de 12 años fue diagnosticada de tos ferina a su ingreso (caso 8) y un niño de 2,5 años presentó un cuadro catalogado de shock tóxico estafilocócico (caso 10). No hubo fallecimientos y la evolución final fue satisfactoria en todos los pacientes.
DiscusiónLos datos presentados en esta serie de 15 pacientes pediátricos corroboran que la aplicación de vahos se relaciona con la producción de quemaduras potencialmente graves en niños, particularmente en los más pequeños (edad <3 años). Además, en su curso pueden aparecer complicaciones, como es el caso del shock tóxico estafilocócico que se produjo en el caso 10. Esta complicación se produce especialmente en los pacientes con edades entre los 6 meses y los 3 años de edad, en los que es menor la producción de antitoxina antiestafilocócica (TSS-1), y en la actualidad se considera que es la causa fundamental de mortalidad en las quemaduras menores5. Por otra parte, el cuadro respiratorio del niño ingresado por quemaduras relacionadas con el uso de vahos requiere cuidados adicionales y puede agravarse o complicarse durante el ingreso, obligando a realizar cambios importantes en el plan de cuidados. Así ocurrió en el caso diagnosticado de tos ferina (caso 8), ante el que se tuvieron que implementar medidas preventivas y de aislamiento específicas.
Existen referencias en la literatura en relación con este tipo de quemaduras en niños. En el estudio efectuado por Wallis et al.6 se informa de 27 niños tratados en el periodo de los años 2001-2006. Las edades estaban comprendidas entre los 7 meses y los 14 años de edad. Un 44% eran menores de 3 años de edad. También se refiere una mayor gravedad en menores de 3 años como en nuestro estudio. Es interesante el hecho de que un 75% de las lesiones se produjeron cuando los niños se hallaban bajo supervisión de sus padres, dato que no ha sido recogido en nuestro trabajo. Por otra parte, los autores citan el contacto con las paredes de las ollas o el jet de un vaporizador comercial (10 pacientes) como otro mecanismo de lesión, algo que no ha quedado reflejado en nuestra serie de pacientes. En otro trabajo, Murphy et al.7 se refirieron al riesgo del empleo de vahos y a la ausencia de un claro beneficio en la mejoría de los síntomas respiratorios. Dichos autores presentaron datos relativos a 7 pacientes con edades comprendidas entre los 9 meses y los 10 años, atendidos en un período de 6 meses tras sufrir quemaduras con una SCQ desde un 3 a un 6% (uno de los cuales precisó injerto cutáneo), que representaron en su caso el 9% de todos los ingresos infantiles por quemaduras.
Parece claro que, sea cual sea el método con el que se apliquen los vahos, el riesgo de quemadura existe. La técnica habitual en la que se utiliza una toalla para tapar la cabeza, sobre una olla con agua caliente, comporta un riesgo tanto por el líquido como por el vapor caliente, e incluso por el contacto con el recipiente. Por su parte, el agua caliente transportada o posicionada en la proximidad de los niños entraña un riesgo considerable de quemaduras, cuya gravedad es tanto mayor cuanto menor es el niño (especialmente en los menores de 3 años) como parecen apoyar los datos de la serie ahora presentada.
Un aspecto a destacar en relación con las QRV es que en numerosas ocasiones el tratamiento inhalatorio ha sido aconsejado por profesionales médicos para el tratamiento de episodios catarrales de vías altas banales o, menos frecuentemente, otros procesos respiratorios u otros motivos, como así fue registrado en el referido estudio de Murphy et al.7 (2 casos). Aunque este es un dato no recogido sistemáticamente en nuestro trabajo, dicha circunstancia se pudo constatar explícitamente en el caso diagnosticado de tos ferina en la propia UQVH, al que se le prescribieron los vahos para tratar una tos persistente de 10 días de duración, y también en el caso 11, en el que curiosamente fueron indicados para el tratamiento de un acné.
Al riesgo de quemadura asociado al uso terapéutico de los vahos se añade la falta de eficacia probada de los mismos, lo que determina una desfavorable relación riesgo/beneficio. Una revisión Cochrane8 de 6 ensayos clínicos reveló que la inhalación intranasal de vapor producía una mejoría de los síntomas, pero daba resultados contradictorios en cuanto a la congestión nasal. Tampoco se obtenía una mejoría en cuanto a los datos objetivos como la carga viral o los títulos virales en lavados nasales. Los ensayos controlados en relación con el tratamiento del crup tampoco han mostrado beneficios. Los autores de la revisión concluyen que la aplicación de vahos debería ser absolutamente desaconsejada.
El presente trabajo recoge solamente los casos que requirieron ingreso, sin incluir aquellos con lesiones leves tratadas a nivel ambulatorio o fuera de la UQVH, lo que podría ser considerado como una limitación del estudio. Aun así, creemos que la serie presentada recoge un número significativo de pacientes (15 pacientes, lo que supone un número intermedio entre los 7 de la serie de Murphy7 y los 27 de la de Wallys6) y que los datos que aporta son claros y que pueden ser interpretados como señal de alarma.
Para finalizar, parece claro que el tratamiento con vahos, usualmente aplicados mediante el uso de recipientes con agua caliente, no aporta beneficios y en cambio es causa indirecta de quemaduras graves. Creemos que los profesionales de la atención al niño, en particular los pediatras, deben velar por su prevención absteniéndose de indicar dicho tratamiento y educando a los padres para que no los utilicen por sí mismos.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
El contenido de este trabajo ha sido presentado preliminarmente en forma de comunicación póster en la xviii Reunión Anual de la Societat Catalana de Pediatria (Figueres, Girona, mayo de 2012).