La estabilización posnatal es un punto clave en el inicio de la vida extrauterina. Las últimas recomendaciones del International Liaison Committee on Resuscitation (ILCOR, 2015)1 y del Grupo de Reanimación Neonatal de la Sociedad Española de Neonatología2, resaltan la importancia de mantener normotérmicos (36,5-37,5°C) a todos los recién nacidos no asfícticos. Los neonatos requieren una temperatura ambiente superior al adulto para mantener su temperatura corporal, más aún si son prematuros o nacen en una situación comprometida. La temperatura de ingreso de un paciente en la unidad neonatal es un predictor de morbimortalidad, y cobra especial relevancia en los prematuros extremos3. El enfriamiento induce hipoxia, acidosis metabólica, aumento de la dificultad respiratoria e hipoglucemia, y se ha asociado con aumento de la incidencia de sepsis tardía, retinopatía de la prematuridad, displasia broncopulmonar, enterocolitis necrosante y hemorragia intraventricular1–5. En los prematuros nacidos con menos de 1.500g se describe que, por cada grado centígrado de temperatura al ingreso inferior a 36,5°C, la mortalidad puede incrementarse hasta en un 28% y el riesgo de sepsis tardía hasta un 11%3. Debido a la gravedad de las consecuencias, las guías de reanimación recomiendan actuaciones precoces y eficaces para prevenir el enfriamiento de los recién nacidos1,2,6. Asimismo, es importante evitar la hipertermia, temperatura superior a 38°C, ya que se ha asociado a mayor incidencia de depresión respiratoria, convulsiones neonatales, mortalidad temprana o parálisis cerebral1,2.
La temperatura de ingreso del paciente debe quedar registrada en su historia clínica y se considera un indicador de calidad asistencial.
Después de revisar los datos de nuestro centro y observar que en pocos casos se conseguía alcanzar dicha recomendación, en enero de 2016 se instauraron las medidas que se muestran en la tabla 1 para evitar el enfriamiento en la sala de partos y durante la primera hora de vida. Las pautas de mejoría propuestas se difundieron activamente a todo el personal implicado (obstetras, matronas, neonatólogos, anestesiólogos, enfermeras, auxiliares sanitarios y personal de mantenimiento). Tras un año de haber implementado las medidas se realizó un estudio observacional revisando las temperaturas axilares al ingreso registradas en las historias clínicas de los neonatos menores de 35 semanas. Se excluyeron los pacientes que procedían de otro centro. Se consideró normotermia la temperatura axilar entre 36,5-37,5°C.
Medidas para evitar el enfriamiento durante la primera hora de vida
| 1. Mantener 25-26°C de temperatura en el paritorio o quirófano y 26-27°C en la sala de reanimación |
| 2. Evitar corrientes de aire mediante sistemas automáticos de cierre de puertas |
| 3. Usar bolsa de polietileno, atemperada a 26°C, para cubrir completamente incluyendo cabeza, no cara (preferiblemente tipo poncho con gorro) en neonatos menores de 32 semanas y/o con peso estimado menor de 1.500g, desde la extracción fetal, mientras se realiza el pinzamiento tardío del cordón umbilical, en paritorio o quirófano. Minimizar aperturas de la bolsa |
| 4. Evitar el contacto de la pinza metálica del cordón con la piel del neonato |
| 5. Usar sábanas/toallas precalentadas |
| 6. Cuna de reanimación con calor radiante y colchón térmico precalentados |
| 7. Colocar gorro de forro polar, precalentado. Sobre la bolsa de polietileno en los prematuros que estén envueltos en ella |
| 8. Colocar el pulsioxímetro en la mano derecha, con mínimo tiempo de apertura de bolsa si la lleva. Auscultar sobre la bolsa. Administrar la vitamina K posteriormente en la unidad neonatal |
| 9. Calentar y humidificar los gases de ventilación en la sala de partos en neonatos menores de 32 semanas y/o menores de 1.500g |
| 10. Trasladar en incubadora de transporte precalentada a 37,5°C. Aproximar lo máximo posible la incubadora de transporte a la cuna de reanimación y posteriormente a la incubadora del paciente. Minimizar el tiempo de apertura de las puertas de la incubadora de transporte y de la incubadora neonatal durante los cambios de ubicación del paciente. Tiempo máximo objetivo de puertas abiertas: 5s |
| 11. Incubadora neonatal precalentada a 37°C y con la humedad correspondiente según edad gestacional del paciente |
| 12. En la unidad neonatal, colocar servocontrol lo antes posible |
| 13. Si el paciente requiere soporte respiratorio, encender humidificador y calentador de gases a 37°C antes de iniciar la asistencia al paciente |
| 14. Colocar la vía periférica al hacer la extracción analítica y, si precisa colocación de vía central, diferirla 1-3h, hasta conseguir la estabilización térmica. Si es preciso catéter umbilical, colocarlo a través de las ventanas de la incubadora, minimizando el periodo de apertura de las 4 ventanas |
| 15. No retirar la bolsa de polietileno hasta conseguir estabilización de la temperatura, ya en la incubadora neonatal, manteniéndola un tiempo máximo de 1h |
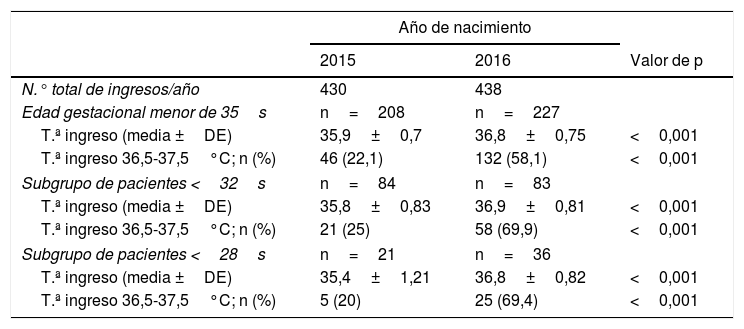
En los últimos 8 años (2008-2015) la media de la temperatura axilar de ingreso y el porcentaje de pacientes que ingresaron normotérmicos era similar, por lo que solo se detallan los datos del año 2015. En la tabla 2 se compara una cohorte retrospectiva de pacientes con edad gestacional inferior a 35 semanas nacidos en 2015, con otra prospectiva de nacidos en 2016, tras adoptar las medidas de mejora para mantener normotermia durante la primera hora de vida. El análisis estadístico se realizó mediante el programa SPSS® v20.0. Las medias se analizaron mediante la t de Student para muestras independientes y los porcentajes se compararon mediante la prueba Chi-cuadrado. Se consideró significación estadística p≤0,05.
Temperaturas de ingreso de pacientes menores de 35 semanas nacidos en 2015 y 2016
| Año de nacimiento | |||
|---|---|---|---|
| 2015 | 2016 | Valor de p | |
| N.° total de ingresos/año | 430 | 438 | |
| Edad gestacional menor de 35s | n=208 | n=227 | |
| T.ª ingreso (media ±DE) | 35,9±0,7 | 36,8±0,75 | <0,001 |
| T.ª ingreso 36,5-37,5°C; n (%) | 46 (22,1) | 132 (58,1) | <0,001 |
| Subgrupo de pacientes <32s | n=84 | n=83 | |
| T.ª ingreso (media ±DE) | 35,8±0,83 | 36,9±0,81 | <0,001 |
| T.ª ingreso 36,5-37,5°C; n (%) | 21 (25) | 58 (69,9) | <0,001 |
| Subgrupo de pacientes <28s | n=21 | n=36 | |
| T.ª ingreso (media ±DE) | 35,4±1,21 | 36,8±0,82 | <0,001 |
| T.ª ingreso 36,5-37,5°C; n (%) | 5 (20) | 25 (69,4) | <0,001 |
En los años 2015 y 2016 el 54,7% de los pacientes ingresados nacieron antes de las 35 semanas. En 2015 la temperatura axilar media al ingreso fue de 35,9±0,7°C, solo el 20,9% de estos pacientes presentaron normotermia al ingreso. Sin embargo, durante el año 2016, tras instaurar las medidas de mejora, el porcentaje de pacientes que ingresaron normotérmicos ascendió al 58,1% y la temperatura media de ingreso fue de 36,8°C, siendo las diferencias estadísticamente significativas. En el subgrupo de menores de 32 semanas, sobre el que las guías de reanimación neonatal hacen especial hincapié en la importancia de la normotermia, el impacto de la mejoría fue aún mayor, alcanzándose el rango de temperatura objetivo en el 70% de los casos. Dicho porcentaje se mantuvo en el subgrupo de prematuros aún más vulnerables, los menores de 28 semanas de gestación.
La mejoría del porcentaje de neonatos normotérmicos en los grupos de menor edad gestacional se atribuye a la concienciación de todo el equipo asistencial de la vulnerabilidad de estos pacientes y al cumplimiento estricto de las medidas adoptadas. Sin embargo, consideramos necesario insistir en la importancia de la normotermia en todo neonato no asfíctico, independientemente de su edad gestacional.
Como conclusión podemos confirmar que las medidas instauradas para evitar el enfriamiento en paritorio y durante la primera hora de vida han sido efectivas. A pesar de esta mejoría, es necesario continuar trabajando para conseguir normotermia al ingreso en todos los recién nacidos.
Presentación en reuniones previas: Comunicación oral en el XXVI Congreso de Neonatología y Medicina Perinatal - VI Congreso de Enfermería Neonatal, celebrado en Zaragoza del 27 al 29 de septiembre de 2017.