BRONQUIOLITIS AGUDA EN PRIMER AÑO DE VIDA I. FACTORES EPIDEMIOLÓGICOS SEGÚN LA EDAD DE PRESENTACIÓN
Lapeña López de Armentia S, Díaz Moro A, Villafañe Landeira C, Herrero Mendoza B, Robles García B, Fernández Castaño MT, de Fuente Acebes MC
Unidad de Alergia Infantil. Servicio de Pediatría. Hospital de León.
Objetivo. Conocer la incidencia de bronquiolitis aguda (BA) en el primer año de vida en una cohorte de neonatos y su asociación con variables epidemiológicas según la edad.
Materiales y métodos. Se seleccionó una muestra representativa de neonatos, nacidos entre 1-12-01 y 30-11-02 y seguidos a lo largo del primer año de vida. Se consideró 'caso' según los criterios de McConnochie; se establecen dos grupos: grupo I (si presentan BA los primeros 6 meses de vida) y grupo II (si presentan BA entre los 7 y 12 meses). Se analizó su relación con una serie de variables epidemiológicas. Se calculó riesgo relativo (RR), con su intervalo de confianza (IC95%) entre grupo I, II y resto de la muestra.
Resultados. Obtenemos una muestra de 600 lactantes. Refieren episodio de BA en primer año de vida 99 (16,5%, IC95%: 13,7%-19,8%). En las siguientes tablas se resumen los datos más relevantes:
Conclusiones.1. La incidencia de bronquiolitis aguda en los lactantes de nuestro medio es de 16,5%; en grupo I: 9,5% y en grupo II: 7,0%. 2. Se comportan como factores de riesgo en el grupo I: padres fumadores, tener hermanos, nacer en 2º semestre del año y sexo masculino. 3. Se comportan como factores de riesgo en el grupo II: nacer en 1º semestre del año.
Estudio financiado con Beca FIS nº: 01/0257
BRONQUIOLITIS AGUDA EN PRIMER AÑO DE VIDA II. SUBPOBLACIONES LINFOCITARIAS EN SANGRE DE CORDÓN, SEGÚN LA EDAD DE PRESENTACIÓN
Lapeña López de Armentia S, Castañón López L, Martínez Badás JP, Rodríguez Fernández LM, Reguero Celada S, Mallo Castaño J, García Ruiz de Morales JM*
Unidad de Alergia Infantil; Servicio de Pediatría. *Sección de Inmunología. Hospital de León.
Objetivo. Conocer la distribución de las subpoblaciones linfocitarias en sangre de cordón en niños que desarrollarán bronquiolitis aguda (BA) en el primer año de vida y sus diferencias según la edad.
Materiales y métodos. Siguiendo los criterios de la comunicación anterior se analizaron las subpoblaciones linfocitarias (linfocitos B, T, NK, CD4, CD8 y CD4/CD8) en sangre de cordón mediante citometría de flujo. Se calculó media y desviación estándar (DS) para cada grupo.
Resultados. No existen diferencias significativas al comparar las medias de las diferentes subpoblaciones linfocitarias entre BA en menores de 1 año y resto de la muestra. En las siguientes tablas se resumen los datos más relevantes entre grupo I y II y resto de la muestra:
Conclusiones.1) El grupo I presenta niveles de linfocitos NK más bajos y de linfocitos CD4 más altos que el grupo control. 2) El grupo II no presenta diferencias significativas en la distribución de las subpoblaciones linfocitarias.
Estudio financiado con Beca FIS nº: 01/0257
CARACTERÍSTICAS CLÍNICO-BIOLÓGICAS DE UNA POBLACIÓN ASMÁTICA. ANÁLISIS DEL POLIMORFISMO 444 A/C DE LA REGIÓN PROMOTORA DEL GEN LTC4S EN DICHA POBLACIÓN
De Arriba Méndez S, Páez González R, Isidoro García M, González de la Gándara S, Calvo Bullón AP, Dávila González I, Lorente Toledano, F
Hospital Universitario de Salamanca.
Objetivo. Estudio descriptivo de una población asmática, en la que se analiza el polimorfismo 444 A/C de la región promotora del gen de la sintetasa del leucotrieno C4 (LTC4S).
Metodología. En este estudio se analizan los datos epidemiológicos, de sensibilización, gravedad del asma, medicación utilizada, niveles de IgE total y de eosinófilos en sangre periférica y la espirometría basal de 40 niños diagnosticados de asma bronquial. En 19 pacientes se estudia el polimorfismo 444 A/C del gen LTC4S mediante análisis RFLP y se compara con una población control de 37 adultos que no han desarrollado asma bronquial.
Resultados. Media de edad: 11,11 años. Varones: 53,7%. Antecedentes familiares de alergia o atopía: 65%. El 45,5% tuvieron asma del lactante. Pacientes con sensibilizaciones alérgicas: 83,3%. IgE media: 498,90 KU/L. Se observó una frecuencia alélica del 13% para el alelo 444C en nuestra población. Los pacientes portadores del alelo 444C presentaron mayores niveles de IgE total, valores inferiores de FVC, FEV1 y FEF25-75 en la espirometría basal y mayor necesidad de medicación, pero estas diferencias no alcanzaron significación estadística.
Conclusiones. No podemos concluir que la presencia del alelo 444C del gen LTC4S se relacione con las características clínico-biológicas de los pacientes de este estudio, lo que podría ser atribuido al pequeño tamaño muestral.
COMBINACIÓN DE LA EDAD Y TESTS ANALÍTICOS COMO PREDICTORES DE SENSIBILIZACIÓN EN NIÑOS CON SOSPECHA DE ALERGIA
Mayoral M, Oliver F, Vallejo R, Gallego M, Asensi A, Soriano J, García Llop L, Sorita C, Granados C, Mascuñán I, Caballero L, Pamies R, Nieto A, Mazón A, y pediatras de Atención Primaria
Unidad de Alergia Infantil. Pediatra de Atención Primaria. Hospital Infantil La Fe. Valencia. www.alergiainfantillafe.org
Introducción. La remisión para estudio de un niño con síntomas de posible etiología alérgica se basa en ocasiones en datos analíticos comúnmente asociados con alergia.
Material y métodos. En 106 niños con sospecha de alergia remitidos a consulta especializada, se determinaron eosinofilia sanguínea absoluta y porcentual, IgE sérica total en U/mL y en desviaciones estándar, y Phadiatop infant®. Los pacientes con tests cutáneos > 1+ y/o RAST-CAP > 0,35 U/mL fueron considerados sensibilizados. Esta sensibilización se usó como patrón oro para determinar el valor diagnóstico de los datos analíticos mencionados para predecir sensibilización.
Resultados. El área bajo la curva ROC de la edad y de los datos analíticos por separado fue:
El área bajo la curva ROC para la combinación de la edad y de los distintos datos analíticos que por regresión logística ofrecían información sinérgica con la edad fue:
Conclusiones. De modo aislado la edad es el predictor con mejor valor diagnóstico. La IgE sérica total y el Phadiatop son sinérgicas con la edad, no así la eosinofilia. Combinada con la edad y el Phadiatop, la IgE sérica total en desviaciones estándar es de más valor que en U/mL.
VALORES DIAGNÓSTICOS DEL TEST PHADIATOP INFANT® COMO CRIBAJE DE SENSIBILIZACIÓN EN NIÑOS CON POSIBLE ALERGIA
Oliver F, Mayoral M, Vallejo R, Soriano J, García Llop L, Gallego M, Asensi A, Sorita C, Granados C, Mascuñán I, Caballero L, Pamies R, Nieto A, Mazón A, y pediatras de Atención Primaria.
Unidad de Alergia Infantil. Pediatra de Atención Primaria. Hospital Infantil La Fe. Valencia. www.alergiainfantillafe.org
Introducción. El test Phadiatop infant® es un test que detecta la presencia de anticuerpos IgE en suero frente a los alergenos más comunes en la población pediátrica. Su uso está recomendado como método de cribaje de sensibilización en niños con sospecha de alergia.
Material y métodos. En 102 niños con síntomas de posible etiología alérgica se realizó test Phadiatop, y después estudio alergológico individualizado por prick test y RAST-CAP frente a los alergenos que por anamnesis pudieran causar sus síntomas. Aquellos que presentaron prick test con área de la pápula mayor del 25% del área de la histamina y/o RAST-CAP > 0,35 U/mL se consideraron sensibilizados.
Resultados. Se dieron resultados positivos para Phadiatop infant® en 44 de 50 niños sensibilizados y en 19 de 52 niños no sensibilizados. Sus valores diagnósticos son: sensibilidad 88%, especificidad 63%, valores predictivos positivo 70% y negativo 85%. Resultados positivos, por grupos de alergenos, se dieron en niños sensibilizados a: ácaros 94%, Alternaria 93%, pólenes 96%, perro y/o gato 100%, alimentos 83%, conjunto de todos los inhalantes 89%.
Conclusiones. La facultad de Phadiatop infant® de detectar sensibilización es muy alta frente a los alergenos más comunes. Existe un 12% de pacientes sensibilizados que no identifica. Hay una proporción de 37% de falsos positivos, en niños que con los métodos disponibles actualmente no se consideran sensibilizados.
CONSULTA DE ASMA INFANTIL EN LA ATENCIÓN PRIMARIA
Pardos Rocamora, LR
Pediatra. ABS de Balaguer (Lleida). Universidad Autónoma de Barcelona. CAP de Balaguer (Lleida).
Objetivos. Este estudio trata de mostrar la eficacia y la eficiencia que se pueden obtener con la creación de una consulta específica de Asma Infantil en la Atención Primaria, con lo que se consigue acercar enormemente al paciente el tratamiento de su enfermedad mejorando la satisfacción del mismo, al tiempo que al conseguir un tratamiento adecuado de la enfermedad es posible reducir los gastos sanitarios en su conjunto al disminuir en numero de pacientes que han de acudir, en este estudio, al servicio de Urgencias hospitalario. El secreto esta en que sea un mismo médico de la primaria el que realice esta consulta evitando el despoblar el hospital de un pediatra encargado y por tanto, mejorando la eficiencia de todo el sistema. El hecho, además, mejora la capacidad de resolución de la Atención Primaria y ello mejora la satisfacción profesional sin ningún género de dudas. Ni que decir tiene, que ayuda a establecer medicina de equipo sin la que no es posible la realización de la consulta, siendo la fuente de pacientes el resto de pediatras del ABS y teniendo un freno notorio en cuanto al número de pacientes asignados el médico que realiza la consulta.
Metodología. Se ha efectuado el estudio repasando en varios meses del año de los pacientes que han acudido al hospital de referencia y que han sido diagnosticado de asma o crisis asmática efectuando comparación con áreas colindantes de población similar y de características sociales(económicas etc.) parecidas con el objeto de estudio a fin de ver si mejora la prestación, el crear una consulta, y a la vez se ha efectuado estudio referente al cumplimiento de las pautas terapéuticas habituales en el tratamiento de asma comparando área de estudio y áreas de control. Para ello se ha utilizado el método estadístico una vez obtenidas los datos del mismo Hospital de Referencia y del servicio de farmacia adscrito a las ABS objeto del estudio.
Resultados. Ha quedado patente la disminución en el número de pacientes que han acudido al Hospital del área de estudio, con ausencia, prácticamente de modificación en las áreas de control. Así mismo, mediante el uso de las DHD (dosis/ habitante /día)se ha podido constatar una diferencia significativa en el uso adecuado de productos antiasmáticos por vía inhalatoria sin que al superponer resultados de pacientes que van al hospital y uso de antiasmáticos, exista la sospecha de supra-diagnóstico de enfermedad asmática y apreciándose además una notable mejoría en el uso de los antiasmáticos evaluada en la notable disminución de uso el área de estudio, de antiasmáticos orales tipo beta miméticos (no antileucotrienos).
Conclusiones. El beneficio de la creación de consultas de similares características, allí donde las circunstancia lo hagan posible (pacientes asignados, prevalencia de la enfermedad, interés por parte de un pediatra con los conocimientos adecuados, etc.) puede llegar a ser muy notable tanto para el paciente como para el médico. Un acercamiento al estudio económico muestra una rentabilidad no despreciable que vale la pena tener en cuenta. Todo ello mejora además, las posibilidades del hospital de referencia que no precisaría visitar a aquellos pacientes con casos de asma de entidad leve con lo que se mejoraría la atención de los pacientes más graves.
DESCRIPCIÓN DE UNA COHORTE DE 88 NIÑOS ASMÁTICOS. EVOLUCIÓN TRAS 5 AÑOS DE SEGUIMIENTO
Garde Garde JM, Mérida Fernández C, Ramírez Hernández M, Milán Más JM
Unidad de Alergia. Hospital General Universitario. Elche.
Objetivo. Analizar la evolución y medicación necesaria para el control de los síntomas de una cohorte de niños asmáticos, durante un periodo de cinco años.
Material y métodos. Estudio prospectivo. Criterios de inclusión: Todo niño (6-14 años) diagnosticado de asma (años 1998/99). En todos se objetivó su enfermedad mediante espirometría y test de broncodilatación en alguna de sus crisis. Seguimiento: Tras estudio alergológico se aplicaron medidas de prevención, inmunoterapia en 51 pacientes, y el tratamiento farmacológico que precisaran. Semestralmente se ajustó el tratamiento y se realizó espirometría.
Definiciones.Buen Control: Según criterios GINA. Control total: Pacientes que, en 12 meses, no tuvieran ninguna exacerbación, ni precisaran nunca medicación de rescate, con tolerancia completa al ejercicio. Remisión: pacientes que, suspendida la hiposensibilización y cualquier tratamiento de mantenimiento, persistieran 12 meses completamente asintomáticos.
Resultados. Se analizan los datos de los 75 pacientes que completaron, al menos, 3 años de seguimiento. Se alcanzó remisión en 34 pacientes, control total y buen control en 19 y 21 más respectivamente. Únicamente un paciente persiste insuficientemente controlado. La medicación indicada en la última revisión fue: 43 (sin tratamiento); 20 (antileucotrienos), 9 (corticoides inhalados dosis bajas), 1 (corticoides inhalados dosis medias), 2 (corticoides inhalados/beta-2 larga acción).
Conclusiones. El 97% de los niños asmáticos de edades superiores a seis años están sensibilizados a algún alergeno. Aplicando las medidas de prevención y tratamiento farmacológico adecuados el buen control es posible en el 98% de los casos y el 45% alcanza la remisión completa de su enfermedad.
PERFIL DEL PACIENTE CON ASMA ALÉRGICA QUE CONSULTA A PEDIATRA DE ATENCIÓN PRIMARIA
Caro Contreras* FJ, Castrillón Romero** O
*Pediatra EBAP. **ATS-DUE. Centro de Salud Loreto-Puntales. Cádiz.
Objetivos. Describir las características demográficas de los pacientes al momento del diagnóstico en la consulta de Atención Primaria. Determinar las sensibilizaciones de estos pacientes y los estadios de gravedad.
Metodología. Captación de menores de 15 años con síntomas sugestivos de asma que acuden a la consulta de pediatría, entre enero y diciembre 2003. Realizamos anamnesis, prick a neumoalergenos, espirometría, IgE total y específicas.
Resultados. Diagnosticamos 58 pacientes de asma alérgico entre un total de 1292 niños visitados. Varones 64%, niñas 36%. Menores o igual a 6 años 29%, 6 a 12 años 55%, mayores de 12 años 17,5%. Familiares en primer grado con alergia respiratoria 64%. Expuestos a humo de tabaco 62%. Las sensibilizaciones fueron: Dpt 90%, Df 88%, Olivo 24%, Lepidoglyphus 8,6%, epitelio de gato y gramíneas 6,9%, epitelio de perro 1,7%. No encontramos sensibilizaciones a alternaria. Dos monosensibilizados a Lepidoglyphus. En menores de 6 años el 68% presentan asma episódico infrecuente, 32% episódico frecuente (3ºCIP); no se diagnosticó asma persistente. En mayores de 6 años (GINA) se distribuyeron: 74% leve intermitente, 24% leve persistente, 2% persistente moderado. Ningún caso de asma grave.
Conclusiones. La prevalencia de asma alérgica en la población asistida fue del 4,5%. Las características demográficas de los pacientes no difieren de las descritas por la literatura. Hay alta frecuencia de tabaquismo pasivo. El principal alergeno implicado son los ácaros del polvo, en segundo lugar el polen del olivo a pesar de las condiciones geográficas de Cádiz capital. El 72% de los pacientes presentan asma leve.
UTILIZACIÓN DE RECURSOS Y PERCEPCIÓN DE LOS PADRES DE NIÑOS ASMÁTICOS SOBRE EDUCACIÓN Y AUTOCUIDADOS
Castillo MT*, Alonso Lebrero E**, Sarriá Santamera A*, Zapatero L*, Martínez Molero MI**
*Agencia de Evaluación de Tecnología Sanitaria del Instituto de Salud Carlos III. Madrid. **Sección de Alergia Infantil del Hospital General Gregorio Marañón. Madrid.
Introducción. El asma, como enfermedad crónica, requiere un modelo de asistencia médica distinto del de las enfermedades agudas. Para poder aplicar nuevos modelos terapéuticos es necesario conocer previamente la situación actual.
Objetivos. Obtener información sobre la utilización de recursos sanitarios; determinar la percepción que tienen los cuidadores acerca de los servicios ofrecidos y de sus propias habilidades en autocuidados.
Material y métodos. Estudio transversal con componentes descriptivos y analíticos: encuesta a familias de niños asmáticos de una consulta de Alergia realizado sobre un cuestionario autorrellenable cumplimentado por el cuidador del paciente.
Resultados. Se han analizado 106 cuestionarios. La edad media de los pacientes fue de 9,8 años (2-17 años). Según clasificación GINA: el 67,9% presentaban asma leve intermitente, 8,5% leve-persistente, 21,7% moderado-persistente y el 1,9% grave. Utilización de recursos: En los últimos 12 meses el 30,2% de los encuestados efectuaron 4 o más visitas al pediatra por asma; el 7,5% acudieron en = 4 ocasiones a urgencias hospitalarias y el 5,7% precisaron = 1 hospitalización. Educación en asma: según la percepción de los encuestados el 43,4% habían recibido información general acerca del asma por el pediatra(P) y el 44,3% por el alergólogo(A); sobre factores desencadenantes, 59,4% P y 72,6 % A y sobre técnicas inhalatorias el 71,7% P, 69,8% A. El 64,2% de los pacientes decía tener un plan de acción en asma. Autocontrol: El 56,6% se sentían capaces de controlar habitualmente el asma sin ayuda médica, pero por otra parte el 47,1% solicitaría directamente asistencia al pediatra o urgencias hospitalarias al inicio de los síntomas.
Conclusiones. Más de la mitad de los pacientes se sentían capaces de controlar los síntomas asmáticos sin ayuda médica. Aunque la mayoría de los niños estudiados sufrían un asma leve, la utilización de recursos sanitarios era alta. Estos datos nos indican que debemos mejorar nuestra comunicación y calidad de información potenciando la capacitación del paciente y sus cuidadores frente al asma.
VALORACIÓN DEL CUESTIONARIO DE CALIDAD DE VIDA EN NIÑOS CON ASMA BRONQUIAL
Cáceres Calle O*, Mata Fernández C*, Guillén Grima F**, Fernández-Benítez M*
*Departamento de Alergología e Inmunología Clínica. Clínica Universitaria de Navarra. Facultad de Medicina. Universidad de Navarra. Pamplona. **Epidemiología. Universidad Pública de Navarra. Pamplona.
Introducción. La medición de calidad de vida (CV) es necesaria para comparar tratamientos alternativos, evaluación de ensayos clínicos, justificación de intervenciones sanitarias y como screening para identificar niños con alguna patología. En la última década han surgido técnicas psicométricas como cuestionarios de calidad de vida, válidos, fiables y sensibles.
Objetivos. Desarrollar un cuestionario de CV en niños asmáticos adaptado a la edad, inteligible y breve que no exceda su capacidad de concentración.
Metodología. El cuestionario contiene 18 preguntas para valorar los tres factores que integran la CV: "Emocional", "Físico" y necesidad y efectos de la medicación ("Medicación"). Cumplimentaron el cuestionario 534 niños entre 3 y 17 años, 272 "casos" y 262 "controles", de enero´99 a mayo´01, con posterior estudio estadístico.
Resultados. Pacientes con evolución no favorable tenían significativamente mayor alteración del Factor Físico (p < 0,004). Encontramos diferencias significativas en cuanto al conocimiento y control de la "Medicación" según edad (p < 0,005); no encontramos diferencias en relación al sexo o evolución clínica. El Factor Emocional se ve afectado significativamente en el sexo femenino (p < 0,02). No hay diferencias en la afectación de CV entre el asma pura o asociada. Sensibilidad diagnóstica global del Cuestionario 65%, Especificidad global 92%, VPP 83%, consistencia interna (CI > 40%, p < 0,001), lo que permite que sea fácilmente reproducible.
Conclusiones. Proponemos un cuestionario de CV en asma infantil útil, fiable, sensible y reproducible.
LA MARCHA ALÉRGICA
Para A, Muñoz R, Ferré L, Ranea S, Marín A, Eseverri JL
Sección de Alergia e Inmunología Clínica. Hospital Universitari Vall d'Hebron. Barcelona.
Introducción. La dermatitis atópica (DA) es una enfermedad frecuente que se manifiesta en la infancia temprana con tendencia a la autolimitación. Se caracteriza por lesiones eccematosas, muy pruriginosas, con tendencia a la liquenificación y de distribución característica según la edad. El pronóstico suele ser favorable pero el riesgo de desarrollar asma bronquial (AB) y rinitis alérgica es alto. Ésta evolución es la denominada "marcha alérgica".
Objetivo. El objetivo de éste estudio es determinar la prevalencia de la DA y su evolución hacia el AB y a si mismo determinar la influencia de los antecedentes familiares y las sensibilizaciones a los alérgenos comunes.
Material y métodos. Se analizaron 86 pacientes con DA diagnosticados por primera vez en nuestra unidad durante el 2003 mediante una encuesta alergológica que incluía antecedentes familiares de atopia, la edad de debut de la DA, la edad de aparición del AB y las sensibilizaciones a los alérgenos alimentarios y/o los pneumoalérgenos mediante los test cutáneos y las IgE específicas.
Resultados. La DA representa el 11% del total de las visitas (96/914) durante éste periodo. De los 96 pacientes se analizaron 86. La edad media de los pacientes fue de 4 años y 1 mes. 73 niños (85%) y 13 niñas (15%). Presentaron antecedentes familiares de atopia positivos 55 (64%). La edad media de debut de las DA fue de 10 meses. 41 desarrollaron AB (48%) y la edad media de aparición fue de 2 años y el tiempo latencia de 15 meses. En los que desarrollaban AB los antecedentes de atopia positivos fueron del 76% (31 niños). Respecto a las sensibilizaciones en 33 niños (38%) fueron negativas, en 24 niños (28%) positivas a alimentos (el 58% a huevo, el 4% a leche y el 38% a ambos), en 19 niños (22%) positivas a pneumoalérgenos (el 79% a los ácaros y el 21% a otros) y en 10 niños (12%) positivas a ambos (el 40% a leche o huevo y ácaros y el 60% a otros). En el subgrupo de las que evolucionaron a AB en 15 niños fueron negativas (37%), en 12 niños positivas a los pnemoalérgenos (29%), 8 positivas a los alimentos (20%) y en 6 niños positivas a ambos (15%). En el subgrupo que no evolucionaron a AB en 18 niños fueron negativas (40%), en 17 niños fueron positivas a los alimentos (38%), en 7 niños positivas a los pneumoalérgenos (16%) y en 3 niños positivas a ambos (7%).
Conclusiones. En estos resultados se observa que la DA es una enfermedad frecuente que afecta sobretodo a niños en la edad temprana. La presencia de DA incrementa en casi la mitad el riesgo de padecer AB, que suele presentarse antes de los 2 años. La presencia de antecedentes de atopia positivos es un factor de riesgo en el desarrollo del AB así como la presencia de sensibilizaciones precoces a los pneumoalérgenos más comunes (ácaros).
EL DIÓXIDO DE NITRÓGENO NO SE ASOCIA CON LAS INFECCIONES RESPIRATORIAS DURANTE EL PRIMER AÑO DE VIDA
Lozano J*, Sunyer J**, Torrent M***, García-Algar O*, Barnes M****, Busquets RM*
*Unidad de Neumología Infantil, Servicio de Pediatría. Hospital del Mar. Barcelona. **Instituto de Investigación Médica. Universidad Pompeu Fabra. Barcelona. ***Área de Salud de Menorca. INSALUD. Menorca. ****Department of Occupational and Environmental Medicine, Imperial College, London, UK.
El dióxido de nitrógeno (NO2) ha sido relacionado en estudios experimentales con infecciones respiratorias, existe controversia en estudios poblacionales en niños. Se estudia la relación entre NO2 interior (indoor) e infecciones de vías respiratorias bajas (IVRB) durante el primer año de vida mediante un estudio de cohortes multicéntrico prospectivo.
Métodos. Del estudio AMICS (Asthma Multicentre Infantas Cohort Study), reclutamos 1.611 niños de 3 cohortes (Ashford, [Reino Unido]; Barcelona y Menoría [España]). Determinamos los valores de NO2 mediante tubos de difusión pasiva colocados 2 semanas en los hogares de los niños a los 3 meses de vida. Registramos los diagnósticos de IVRB y la utilización de antibióticos durante el primer año de vida mediante un cuestionario y, en Ashford, revisión de historias clínicas, y, en Barcelona, determinación de virus en muestras de lavados nasofaríngeos siguiendo un sistema de vigilancia continua.
Resultados. La incidencia acumulada de IVRB (39% Ashford, 28% Barcelona, 45% Menoría) no tuvo relación con las cifras de NO2 (valores medios 6, 46, 12 ppb, respectivamente). La incidencia de IVRB en Barcelona no mostró asociación con los valores de NO2. Tampoco se observó relación entre el número de tandas de antibióticos (2,4 en Ashford, 1,7 en Barcelona y 0,9 en Menoría) y los valores de NO2.
Conclusiones. Los valores de NO2 interior no parecen relacionarse con el aumento de infecciones respiratorias por sí mismos en niños menores de un año de edad. Esto sugiere que el efecto observado en estudios en aire exterior se debe probablemente a otros contaminantes.
ASMA INDUCIDO POR EJERCICIO. FACTORES FAVORECEDORES
Martín-Muñoz MF, Pagliara L, Díaz Pena JM, Criado A, Fernández Ruiz N, Martín-Esteban M
Servicio de Alergia Hospital Universitario Infantil La Paz. Madrid.
El asma inducido por ejercicio (AIE) afecta a muchos niños asmáticos en las intercrisis y constituye un problema por los elevados niveles de actividad física en esta época de la vida
Objetivo. Identificar factores asociados con el desarrollo de AIE.
Pacientes y métodos. Incluimos todos los niños evaluados por asma desde junio a octubre de 2003. Recogimos síntomas y necesidad de tratamiento, presencia de asma con ejercicio y tratamiento con inmunoterapia. Se realizaron tests cutáneos para inhalantes, espirometría y test de esfuerzo y broncodilatador. Se excluyeron niños con asma sintomático y los que no realizaron correctamente el estudio espirométrico o el test de esfuerzo. El análisis estadístico de los datos se realizó mediante el test de Man Witney y la Chi cuadrado.
Resultados. Evaluamos 82 niños, nueve tenían solo AIE, 32 (grupo A), tenían asma crónica (27 intermitente y 5 persistente moderada), referían tos o sibilantes torácicos con el ejercicio y tenían test de esfuerzo positivo; la edad media de comienzo del AIE fue de 88,40 ± 31,6 meses; 41 (grupo B), tenían asma crónica (39 intermitente, 1 leve persistente y 1 moderada persistente) no referían síntomas con el ejercicio y su test de esfuerzo era negativo. La tabla muestra los hallazgos en ambos grupos.
Conclusiones. Múltiples sensibilizaciones se asocian a mayor probabilidad de desarrollar AIE. La inmunoterapia específica puede ser un factor de protección para el AIE.
ASMA INFANTIL NO ALÉRGICA: UNA ENFERMEDAD NO RECONOCIDA
Moral Gil L*, Rubio Calduch EM**, Garde Garde JM***, Toral Pérez MT****
*Hospital Vega Baja de Orihuela. **Hospital Perpetuo Socorro de Alicante. ***Hospital General Universitario de Elche. ****Hospital General de Elda. Alicante.
Objetivos.1) Poner de manifiesto la escasa información disponible sobre la enfermedad de los niños con sibilancias recurrentes que mejoran con la edad y que no tienen otras manifestaciones de atopia. 2) Formular una hipótesis sobre el origen de esta enfermedad y sus diferencias con el asma alérgica.
Metodología. Revisión bibliográfica y opiniones basadas en la experiencia de los autores.
Resultados. Los estudios que han descrito diversos fenotipos de niños afectos de sibilancias recurrentes no han aclarado los mecanismos etiopatogénicos subyacentes, por lo que no sabemos si corresponden a una sola enfermedad con variable expresión clínica o a diferentes enfermedades. Suele aceptarse que el asma alérgica es una enfermedad distinta del asma infantil no alérgica (las sibilancias episódicas por infecciones víricas), aunque no hay manera de reconocer con precisión a los niños que continuarán teniendo asma en edades posteriores. Se plantea, como hipótesis, que los niños afectos de asma no alérgica han sufrido una lesión pulmonar en una etapa crítica del desarrollo de este órgano, (por ejemplo, por exposición prenatal al tabaco, por exposición prematura al aire atmosférico o por infección por VRS en la infancia). Esta lesión provocaría una alteración de la función pulmonar y una hiperreactividad bronquial, de carácter reversible con la maduración y el crecimiento, a diferencia del asma alérgica, donde la exposición al agente nocivo se perpetúa de por vida, provocando una enfermedad persistente.
Conclusiones. Es preciso definir el asma infantil no alérgica como una entidad propia y desarrollar métodos diagnósticos y terapéuticos específicos para ella.
COMPARACIÓN DE VALORES DE ÓXIDO NÍTRICO EN AIRE EXHALADO DE NIÑOS AFECTOS DE RINITIS ALÉRGICA Y NIÑOS CON ASMA BRONQUIAL EXTRÍNSECA
Cortés Álvarez N, Sierra Martínez JI, Rodríguez Ferrán L, Martín Mateos MA, Giner Muñoz MT, Plaza Martín AM
Sección de Alergia e Inmunología Clínica. Unitat Integrada Hospital Clínic-Hospital Sant Joan de Déu. Barcelona.
Objetivos.1) Valorar si los niños con rinitis alérgica presentan de forma subclínica inflamación de la vía aérea, demostrada mediante determinación de niveles de óxido nítrico en aire exhalado. 2) Comparar dichos valores con los obtenidos en niños diagnosticados de asma bronquial.
Material y métodos. Se estudian dos grupos de pacientes; las edades oscilan entre 6 y 18 años. El primer grupo consta de 18 niños diagnosticados de asma bronquial alérgica, según metodología del servicio, y espirometría con test broncodilatador positivo. El segundo grupo consta de 20 pacientes diagnosticados de rinitis alérgica, según criterios del servicio, y exploración funcional respiratoria normal. Todos presentan pruebas cutáneas e IgE específica a neumoalergenos positivas. Se determinan cifras de óxido nítrico exhalado contra resistencias (5 cm de H2O) en ambos grupos (analizador SIR, modelo N-6008). Se consideran como elevadas cifras de NO superiores a 8 ppb en aire espirado. Criterios de exclusión: infección de vías respiratorias altas, enfermedad de base conocida e ingesta de fármacos (corticoides inhalados).
Resultados. De los 20 pacientes diagnosticados de rinitis alérgica, 14 presentan cifras de óxido nítrico exhalado > 8 (con una media de 19 ppb). De los 18 pacientes afectos de asma bronquial, 14 presentan cifras de óxido nítrico exhalado > 8 (con una media de 23,18 ppb).
Conclusiones.1) El 70% de pacientes con rinitis alérgica presentan una inflamación de la vía aérea inferior aunque no hayan presentado clínica de obstrucción bronquial. 2) Hay que considerar la posibilidad de asma subclínica en los niños afectos de rinitis alérgica.
ESTUDIO DE LA HIPERRESPUESTA BRONQUIAL EN NIÑOS MENORES DE 4 AÑOS DE EDAD CON BRONQUITIS SIBILANTES DE REPETICIÓN
Mir Messa I, Moreno Galdó A, Cobos Barroso N, Liñán Cortés S, Gartner S, Cardona Gallego A, Vizmanos Lamotte G
Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Vall d'Hebron. Barcelona.
Objetivos. Valorar la presencia de hiperrespuesta bronquial en niños menores de 4 años de edad con bronquitis de repetición.
Metodología. Se incluyeron niños de 6 meses a ≤ 4 años de edad que hubieran presentado ≥ 3 episodios de bronquitis con sibilantes en el último año, y un grupo control de niños sanos. Se realizó una prueba de provocación bronquial con metacolina mediante la técnica de la respiración a volumen corriente. Se consideró positiva la prueba a una determinada concentración de metacolina (PCw) si se auscultaron sibilantes en tráquea, disminuyó la SaO2 ≥ 5%, o aumentó la frecuencia respiratoria ≥ 50%. Se compararon los grupos mediante el test no paramétrico de la U de Mann-Whitney, asumiendo un valor de 16 mg/ml en los casos con una prueba negativa.
Resultados. Se estudiaron 15 niños sanos (edad media 22,5 meses; DE 11,1), y 63 con bronquitis sibilantes (edad media 25,2 meses; DE 11,4) (p = 0,37). En 5 controles la PCw fue de 8 mg/ml y en 10 no hubo respuesta. En el grupo de niños con bronquitis de repetición, en 10 casos (15,9%) no hubo respuesta a la metacolina, en 10 la PCw fue de 8 mg/ml (15,9%), y en 43 casos ≤ 4 mg/ml (68,2%). La PCw del grupo con sibilantes de repetición (5,8 mg/ml; DE 3,9) fue significativamente menor que la del grupo control (13,3 mg/ml; DE 5,02); (p < 0,001).
Conclusiones. Un porcentaje elevado de niños menores de 4 años de edad con bronquitis sibilantes de repetición presentan hiperrespuesta bronquial.
PROVOCACIÓN BRONQUIAL CON METACOLINA Y DOSÍMETRO EN PACIENTES PEDIÁTRICOS
Artigas R, Ridao M, Castillo MJ, Ibero M
Unitat d'Al.lèrgia. Hospital de Terrassa. Barcelona.
La utilización de dosímetros permite realizar pruebas de provocación con metacolina con una mejor cuantificación de la dosis total administrada. Instauramos un protocolo de provocación con metacolina y con dosímetro MEFAR hasta una dosis total acumulada de 4000 µg, valorando su capacidad de discriminación entre pacientes con diagnóstico de asma bronquial, tos espasmódica y controles sanos. Reunimos 57 pacientes (32 niños y 25 niñas) con una edad media de 10,8 ± 2,5 años. 29 de ellos padecían asma bronquial, 16 tos espasmódica y 12 fueron controles. El grupo con asma mostró una PD20 FEV 1 = 1157,6 ± 1226,1 µg, el grupo con tos espasmódica: 1815,5 ± 1513 µg, y el grupo control > 4000 µg. Con un gradiente estadísticamente significativo utilizando el análisis de la varianza con un nivel de confianza del 95 % y la F de Fisher- Snedecor (F = 24,3; p = 0,0000). La técnica de provocación con nebulizador a volumen corriente en nuestro protocolo estándar comporta una dosis total acumulada de 15.750 µg en 35 minutos, mientras que con dosímetro se acumula 4.000 µg en 36 minutos. Creemos que la técnica con dosímetro es tan fiable como la de respiración a volumen corriente y permite administrar dosis menores de metacolina. La técnica del dosímetro es más cómoda para el paciente al comportar como máximo 4 inhalaciones de 0.6 segundos de duración en vez de 2 minutos de respiración a volumen corriente por dosis administrada.
UTILIDAD DEL MÉTODO DE LA AUSCULTACIÓN TRAQUEAL PARA VALORAR LA HIPERRESPUESTA BRONQUIAL A LA METACOLINA EN NIÑOS MENORES DE 4 AÑOS
Mir Messa I, Moreno Galdó A, Cobos Barroso N, Liñán Cortés S, Gartner S, Cardona Gallego A, Vizmanos Lamotte G
Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Vall d'Hebron. Barcelona.
La medida de la hiperrespuesta bronquial en niños no colaboradores requiere técnicas complejas con sedación.
Objetivos. Valorar la eficacia y seguridad del método de la auscultación traqueal para medir la hiperrespuesta bronquial en niños menores de 4 años de edad, sin sedación.
Metodología. Se incluyeron niños de 6 meses a < 4 años de edad que hubieran presentado ≥ 3 episodios de bronquitis con sibilantes en el último año, y un grupo control de niños sanos. Se realizó una prueba de provocación bronquial con metacolina mediante la técnica de la respiración a volumen corriente, siguiendo las recomendaciones de la ATS, en niños no sedados. Se consideró positiva la prueba si se auscultaron sibilantes en tráquea, disminuyó la SaO2 ≥ 5%, o aumentó la frecuencia respiratoria ≥ 50%.
Resultados. Se estudiaron 78 niños (15 controles y 63 con bronquitis sibilantes). En 20 niños no hubo respuesta a la metacolina, y en 58 la respuesta fue positiva: en 48 casos por la auscultación de sibilantes traqueales, y en 10 por descenso de la SaO2 ≥ 5%. En total en 30 pacientes se observó un descenso de la SaO2 ≥ 5%, que en ningún caso fue inferior al 88%. Tras la administración de salbutamol nebulizado, en todos los casos desaparecieron los sibilantes, y se normalizó la SaO2.
Conclusiones. El método de la auscultación traqueal constituye un método sencillo, adecuado y seguro para valorar la presencia de hiperrespuesta bronquial en niños menores de 4 años de edad, sin necesidad de sedar a los niños.
UN ESTUDIO PILOTO PROSPECTIVO SOBRE LA UTILIDAD DE LA MEDICIÓN DEL ÓXIDO NÍTRICO EN EL AIRE EXHALADO EN NIÑOS ASMÁTICOS
García E, López de Santamaría E, Morteruel E, Matía B, de la Fuente G, Elorz J, Vázquez C
Sección de Neumología Pediátrica y Servicio de Neumología. Hospital de Cruces, Barakaldo (Vizcaya).
Objetivos. El óxido nítrico exhalado (NOE) está elevado en niños y adultos con asma, y es considerado un marcador de la inflamación de las vías aéreas que puede ser determinado de forma no invasiva y ser de utilidad potencial en el diagnóstico y control de la evolución del asma. Realizamos un estudio prospectivo para valorar su correlación con la valoración clínica, y la hiperreactividad bronquial en niños con asma.
Metodología. Se determinó el NOE con un SIR N6008 siguiendo las recomendaciones de la ATS (AJRCCM 1999) a 46 niños asmáticos de 10,9 (7-15 años), en seguimiento en Consulta Hospitalaria. Se registraron los niveles medios en intervalo (plateau) de NOE (nNOE), y basados en los resultados de nuestro laboratorio se consideraron valores normales hasta 15 ppb (n), elevados 16-30 ppb (e), y muy elevados > 30 ppb (m.e.). Se realizó a continuación una prueba de provocación bronquial con metacolina, determinándose la dosis acumulativa que producía un descenso del 20% del FEV1 (PD20FEV1), mediante dosímetro (APS Jaeger). Su asma estaba estable el día del estudio, y no habían tenido síntomas de infección respiratoria el mes anterior. En 25 se pudo valorar registros domiciliarios del flujo espiratorio máximo (PEF) 2 veces al día, antes y 15 minutos después de la inhalación de 1 dosis de 500 mcg de Terbutalina (Turbuhaler), los últimos 10 -14 días antes del día del estudio. Se valoraron la amplitud (PEF máximo PEF mínimo / PEF medio), y si existían o no 2 o más registros con un reversibilidad del PEF > 15% tras la inhalación de la terbutalina (rev PEF). El mismo día, su control clínico desde la visita anterior unos 6 meses antes, fue valorado por un mismo Médico (CV), ciego respecto a los resultados de NOE y PD20FEV1, como: totalmente asintomático (A), asma controlado (B) y control insuficiente (C).
Resultados. El FEV1 basal era 100% Pred. (80-127) correspondiendo a 94% (70 100) del óptimo del paciente en los últimos 2 años. Recibían corticoides inhalados (budesonida o fluticasona) 82,6%, a una dosis diaria de 202 mcg (100-800), 80,4% eran atópicos. Veintidós (48%) fueron clasificados como A, 16 (35%) B, y 8 (17%) C. Los nNOE eran n en 39%, e en 33% y m.e. en 28%. Tenían hiperreactividad bronquial el 89% (en 65% era severa).El NOE estaba mas elevado en atópicos (29,7 ± 3,6,m ± s.e) ,mientras que en la mayoría de no atópicos estaba en límites normales (12,7 ± 1,4) (p = 0,008).Se observó una correlación negativa significativa entre el PD20 FEV1 y el NOE (r = 0,37, p = 0,01). Los pacientes con NOE m.e. fueron 2,2 veces más frecuentemente clasificados como C (no control clínico) (p = 0,05).Por el contrario los nNOE no difirieron entre los grupos A y B. Se observó una correlación positiva significativa entre el NOE y la amplitud del PEF (p = 0,05), y casi alcanzó significación con la rev PEF. Los nNOE no mostraron diferencias según el FEV1 basal, el sexo, o el recibir o no corticoides inhalados.
Conclusiones. Los niveles de NOE se correlacionaron significativamente con dos parámetros relevantes en el asma como son la hiperreactividad bronquial y la labilidad del PEF. La elevación comparativa del NOE en relación con la atopia también ha sido señalada. Aunque se necesitan más estudios para valorar la utilidad clínica de la medición del NOE, nuestro estudio apoya que niveles muy elevados son mas frecuentes en pacientes con un control clínico insuficiente, y pueden indicar la necesidad de una valoración cuidadosa individualizada en tales pacientes aunque su asma esté aparentemente bajo control.
PROYECTO NEUMOAIR: ESTUDIO COORDINADO PARA EVALUAR EL TABAQUISMO INFANTIL EN UNA MUESTRA DE NIÑOS SANOS DE 0 A 14 AÑOS DE EDAD. RESULTADOS PRELIMINARES
Altet Gómez MN* y Grupo de trabajo sobre Tabaquismo en la Infancia de la Sociedad Española de Neumología Pediátrica.
*Unitat de Malalties del Tòrax. CAP Drassanes. Barcelona.
Objetivo. Estudiar la frecuencia de tabaquismo pasivo en niños españoles sanos atendidos en las unidades de pediatría.
Pacientes y métodos. Selección de la muestra por conglomerados (consultas de atención primaria) de todos los niños de 0-14 años que acuden a la consulta un día de cada semana durante un año aproximadamente y cuyo motivo de visita es la revisión dentro del programa del niño sano. Consentimiento informado. Se ha calculado el tamaño muestral con representatividad para cada centro que participa. Se considera necesario 107 sujetos por centro participante. Los pacientes se sometieron a una entrevista estructurada y los datos recogidos en una hoja apropiada diseñada con éste objetivo.
Resultados. Se presentan las primeras 600 familias entrevistadas. El 50,5% eran niñas y el 49,5% niños; edad: mediana 7 años. El 38,7% de los padres eran fumadores, 31,6% exfumadores y 29,6% nunca habían fumado. En la actualidad se consideran fumadores pasivos el 45,5% de los niños, además ha sido anteriormente un 8,1%. Durante el embarazo el 23% de niños fueron fumadores pasivos; el 64,7% de madres fumadoras abandonó, 33,3% redujo y 2% siguió fumando igual.
Conclusiones. La exposición al humo del tabaco ambiental que sufren los niños españoles es un problema de salud pública de primera magnitud.
Agradecimientos. A la Sociedad Española de Neumología Pediátrica y al Laboratorio ASTRA por la ayuda concedida para la realización parcial del Proyecto NEUMOAIR.
PROYECTO NEUMOAIR: TABAQUISMO PASIVO Y RESTRICCIONES TABÁQUICAS EN LOS HOGARES ESPAÑOLES DE NIÑOS SANOS DE 0 A 14 AÑOS DE EDAD. RESULTADOS PRELIMINARES
Pascual Sánchez MT* y Grupo de trabajo sobre Tabaquismo en la Infancia de la Sociedad Española de Neumología Pediátrica.
*Servicio de Pediatría. Hospital Universitario Sant Joan. Reus. Tarragona
Objetivo. Estudiar la frecuencia de tabaquismo pasivo en niños españoles sanos atendidos en las unidades de pediatría.
Pacientes y métodos. Los niños de 0-14 años que acuden a la consulta un día de cada semana durante un año aproximadamente y cuyo motivo de visita es la revisión dentro del programa del niño sano. Consentimiento informado. Tamaño muestral con representatividad para cada centro participante: 107 sujetos por centro. Los pacientes se sometieron a una entrevista estructurada y los datos recogidos en una hoja apropiada diseñada con éste objetivo.
Resultados. Se presentan las primeras 600 familias entrevistadas. En el 30,8% de los hogares no hay restricciones al consumo de tabaco, en el 40% se destinan zonas para fumar, fumar está generalmente prohibido para todos salvo excepciones en el 6,7% y completamente prohibido para todos en el 22,6%. 32,7% ha solicitado a alguien que no fumase en presencia de sus hijos en los últimos 6 meses y el 52% se cree capaz de solicitar a un familiar o amigo que no fume donde estén los niños.
Conclusiones. Es necesario transmitir a los padres el mensaje de que no se debe fumar en el hogar y estimular su autoeficacia para conseguir que tampoco lo hagan los amigos y familiares que visitan su hogar.
Agradecimientos. A la Sociedad Española de Neumología Pediátrica y al Laboratorio ASTRA por la ayuda concedida para la realización parcial del Proyecto NEUMOAIR.
RELACIÓN ENTRE LOS SÍNDROMES DE APNEA-HIPOPNEA DEL SUEÑO Y DE HIPERACTIVIDAD-DÉFICIT DE ATENCIÓN EN NIÑOS
Albi Rodríguez MS, Villa Asensi JR, Almería E, Sequeiros A, Neira MA, Campelo O
Hospital Infantil Niño Jesús. Madrid.
Objetivos. El síndrome de apnea obstructiva del sueño (SAOS) presenta una serie de manifestaciones clínicas relacionadas con la fragmentación y deprivación del sueño como es la aparición de rasgos de hiperactividad e inatención. El objetivo del estudio es comprobar si los niños remitidos a nuestro centro por sospecha de SAOS, en los que se confirmó su presencia mediante polisomnografía, presentan más rasgos de hiperactividad e inatención que los niños en los que no se confirmó la presencia de SAOS.
Metodología. Se recogieron los siguientes datos de los niños mayores de 4 años con sospecha clínica de SAOS: edad, sexo, el índice de apnea-hipopnea (IAH) y la puntuación global del test de Conners para padres. Se consideró un estudio de sueño positivo cuando el IAH fue > 3. Se procedió al estudio estadístico mediante el programa SPSS 8.0.
Resultados. Los datos estuvieron completos en 220 pacientes. 92 presentaron un índice de IAH mayor de 3 siendo diagnosticados de SAOS, 128 presentaron un IAH menor de 3; el valor medio del test de Conners fue de 9,413 y 9,5625 respectivamente sin que hubiera diferencias significativas entre ellos. Tampoco se hallaron diferencias clasificando a los pacientes según puntos de corte del IAH distintos (5-10-20) ni hubo correlación estadísticamente significativa entre ambos valores.
Conclusiones. En los pacientes con SAOS no se encontraron puntuaciones mayores en el test de Conners para padres respecto a los niños con estudio negativo. Aún está por determinar la significación de este resultado, precisamos validar los test en nuestros pacientes, dada la dificultad para hacer una valoración correcta de los rasgos de hiperactividad.
TOS PSICÓGENA. UNA CAUSA DE TOS CRÓNICA
Bordoy A, Sardón O, Iturrioz A, Garay J, Mayoral JL, González Pérez-Yarza E
Unidad de Neumología Infantil. Hospital Donostia. San Sebastián.
Objetivos. Destacar la importancia de incluir la tos psicógena dentro del diagnóstico diferencial de tos crónica y asma de difícil manejo.
Metodología. Estudio retrospectivo mediante revisión de historias clínicas. Se han diagnosticado 6 casos de tos psicógena en los 12 últimos meses, remitidos con los diagnósticos de asma de difícil manejo, tos persistente no filiada y/o recurrente. Recibieron tratamientos múltiples (glucocorticoides inhalados y sistémicos, broncodilatadores, antitusígenos, mucolíticos, etc) entre 2 meses y 7 años, sin modificaciones en la sintomatología. Exploración física, normal. Analítica, mantoux, prick test, radiología (tórax, cavum y senos paranasales), espirometría forzada, pletismografía corporal total, test de broncodilatación, TC pulmonar y fibrobroncoscopia, normales. Se realizó estudio psiquiátrico, incluyendo test de inteligencia WISC-r (escala de inteligencia revisada de Wechsler), escala de personalidad HSPQ, utilizando criterios diagnósticos de DSM IV-TR.
Resultados. Todos los casos presentaron trastorno por ansiedad generalizada y nivel de inteligencia en el límite bajo de la normalidad, además de presentar en dos de los casos enfermedad de Tourette y trastorno por déficit de atención e hiperactividad. Fueron tratados con técnicas de relajación, tratamiento pedagógico de apoyo y adaptación curricular, además de tratamiento farmacológico específico para las dos patologías referidas. La evolución fue favorable, con recurrencias ocasionales esporádicas (tos seca accesual) en función de factores estresantes psicosociales.
Conclusiones. La tos psicógena debe tenerse presente en el diagnóstico diferencial de la tos persistente y en el asma de difícil manejo, con el fin de evitar actuaciones farmacológicas inadecuadas y fijación de los síntomas. Así mismo, hay que destacar la necesidad de realizar estudios de la función pulmonar en esta patología.
TRAQUEOMALACIA CONGÉNITA: ANÁLISIS DE NUESTRA SERIE
Antón-Pacheco JL, Cano I, García A, López M, Luna MC, Martínez-Gimeno A, García Hernández G
Servicio de Cirugía Pediátrica y Unidad de la Vía Aérea Pediátrica. Hospital Universitario 12 de Octubre. Madrid.
Introducción. La traqueomalacia congénita (TMC) es una entidad poco frecuente que se caracteriza por la existencia de colapso de la pared traqueal durante la espiración. Puede ocurrir de forma aislada, denominándose primaria, o bien asociarse a otras entidades entre las que destaca la atresia de esófago con fístula traqueoesofágica (FTE).
Objetivos. Mostrar nuestra experiencia en el manejo de esta patología, estableciendo los criterios para tratamiento quirúrgico o endoscópico, y analizando la evolución a largo plazo.
Material y métodos. Hemos realizado un estudio retrospectivo de pacientes con diagnóstico broncoscópico de TMC en el periodo 1991-2003. Los siguientes parámetros han sido valorados: sexo, edad, indicación de la broncoscopia diagnóstica, etiología, grupo clínico, tipo anatómico, malformaciones asociadas, forma de tratamiento, complicaciones, resultados y tiempo de seguimiento.
Resultados. 46 pacientes han sido diagnosticados de TMC: 25 varones (54%) y 21 niñas (45%). La edad media de diagnóstico ha sido de 11 meses. La indicación de la broncoscopia diagnóstica ha sido: atelectasia (24%), dificultad respiratoria (24%), estridor (21%), sospecha de FTE (11%), fracaso de extubación (11%), pausas de apnea (6%), y neumonía recurrente (2%). La TMC ha sido primaria en 8 pacientes (17%) y secundaria en 38 (82%). La repercusión clínica se ha clasificado en 3 grupos: grupo I-leve (7 casos); grupo II-moderada (22 casos); y grupo III-grave (17 casos). La afectación ha sido traqueal en 26 pacientes (56%), bronquial en 12, y traqueo-bronquial en 8 casos. El 95% de los pacientes ha presentado malformaciones asociadas. El 63% (29) se ha tratado de forma conservadora, 15 pacientes (32%) han sido tratados con procedimientos quirúrgicos y/o prótesis endoluminales, y en 2 casos no fue posible instaurar un tratamiento. Además, en 17 pacientes (37%) se realizó una técnica quirúrgica antirreflujo. Los resultados han sido buenos en el 70% de los casos, regular en 4 casos y malos en el 21% (pacientes fallecidos). El periodo de seguimiento medio ha sido de 5,3 años.
Conclusiones. La mayoría de los pacientes con TMC se pueden tratar de forma expectante ya que a partir del primer año de vida se produce una mejoría clínica espontánea. El tratamiento quirúrgico o endoscópico se reserva para los casos con grave compromiso respiratorio.
TRATAMIENTO TORACOSCÓPICO DEL EMPIEMA PLEURAL
López M, Antón-Pacheco JL, Cano I, García A, Negreira M, Giangaspro E
Servicio de Cirugía Pediátrica y Departamento de Pediatría. Hospital Universitario 12 de Octubre. Madrid.
Introducción. El empiema pleural es una complicación del 0,6-2% de las neumonías en la edad pediátrica. Existen diferentes formas de tratamiento y la selección del tipo más adecuado, así como de la secuencia de procedimientos terapéuticos, es motivo de controversia.
Objetivos. Mostrar nuestra experiencia en el tratamiento toracoscópico del empiema y comparar dos tipos de procedimientos: Toracoscopia primaria y secundaria.
Metodología. Hemos realizado un estudio retrospectivo de los pacientes con empiema (estadio 2 y 3) tratados mediante toracoscopia, en nuestro servicio, en el periodo 1998-2003. Hemos distinguido dos subgrupos: 1) Pacientes tratados con toracoscopia primaria (sin tubo de drenaje pleural previo); y 2) Pacientes tratados con toracoscopia secundaria (con tubo pleural previo). Se han comparado los siguientes parámetros: duración de la antibioterapia; desaparición de la fiebre y tiempo de ingreso total.
Resultados. Veinticuatro pacientes, 13 niños (55%) y 11 niñas (45%), han sido tratados en el periodo de estudio, con una edad media de 4,3 años. Las pruebas de imagen han sido: radiografía de tórax (100% de los casos), ecografía en 22 pacientes (91%) y TC en 7(29%). Doce pacientes (50%) han sido tratados mediante toracoscopia primaria y otros 12 con toracoscopia secundaria. Los resultados de los parámetros analizados, expresados en media aritmética de días, en estos dos grupos son: antibioterapia (21/24); duración fiebre (4,7/7,1); ingreso (18,4/27,3). Dos pacientes (8,3%) han presentado complicaciones (neumotórax persistente) y el resultado final ha sido satisfactorio en los 24 casos.
Conclusiones. Aunque el tamaño de la muestra no permite sacar conclusiones estadísticamente significativa, creemos que la toracoscopia primaria precoz es un procedimiento seguro que ofrece ventajas sobre la toracoscopia diferida con tubo de drenaje pleural previo.
VALORACIÓN DE UN TEST RÁPIDO DE ANTIGENURIA NEUMOCÓCCICA, COMO POSIBLE MÉTODO DIAGNÓSTICO DE ENFERMEDAD INVASIVA, EN NIÑOS CON PATOLOGÍA PULMONAR SUBYACENTE
García Maset L*, Escribano Montaner A*, Navarro D**, Gimeno C**, García de Lomas J** y Red Española para el Estudio de la Infección Neumocóccica
*Unidad Neumología Infantil. **Servicio Microbiología. Hospital Clínico Universitario de Valencia. Universidad de Valencia.
Objetivo. Valorar la utilidad de un test de detección rápida de antigenuria neumocóccica (BinaxNOW), en niños con patología pulmonar subyacente sin evidencia de infección aguda neumocócica.
Pacientes y métodos. 103 niños de 0-15 años edad (x: 5a,8m) con patología respiratoria crónica (fibrosis quística, bronquiectasias, neumonías o/y atelectasias persistentes/recurrentes, etc), sin infección reciente. 54% vacunados, con Prevenir® (67,2%) o con 23-valente (32,7%). Se toma exudado nasofaríngeo con torunda de alginato de calcio y muestra de orina en recipiente/bolsa estériles. Se aplica test Binax NOW en orina concentrada y en orina no concentrada. Los resultados se analizan con el test exacto de Fisher.
Resultados. Test (+) en orina concentrada en el 66% de los portadores nasofaríngeos de neumococo y 32,9% de los no portadores. Entre los vacunados con Prevenir®, 58,6% tenían test (+) y 22% test (-). En orina no concentrada el test resultó positivo en el 53,3% de portadores y en el 17% de no portadores. En 11 niños, no portadores, con test (+) se tomaron muestras secuenciales (X: 60 días) y 7 siguieron presentando, al menos, 2 resultados (+).
Conclusiones. La alta tasa de detección de antigenuria neumocócica en niños sin infección hace cuestionable este test para el diagnóstico de enfermedad neumocócica. La positividad del test no siempre se correlaciona con estado de portador, ni con vacunación reciente frente a neumococo. El test positivo no es ocasional sino que persiste en el tiempo. La orina no concentrada aumenta la especificidad del test, particularmente en los no portadores.
PREVALENCIA DE MANTOUX POSITIVOS EN UNA POBLACIÓN MARGINAL DE NIÑOS A LOS 6 Y 12 AÑOS DE EDAD
Juliá Benito JC*, Terren Ruiz MA** y Burchés Greus ME*
*Pediatra EAP. **DUE. EAP. Consultorio Auxiliar de La Coma. Centro de Salud de Paterna. Valencia.
Objetivos. La tuberculosis sigue siendo una de las enfermedades más extendidas en el mundo. Se estima que una tercera parte de la población mundial está infectada con Mycobacterium tuberculosis, apareciendo cada año unos 8 millones de nuevos casos y causando 3 millones de muertes. Con el objetivo de estimar la prevalencia de Mantoux positivos en el Barrio de La Coma, constituido por una población marginal de etnias diversas, se diseño este trabajo.
Metodología. La técnica utilizada para el cribado fue la intradermorreacción de Mantoux y la lectura se realizó a las 72 horas, considerándose positivas la induraciones iguales o superiores a 5 mm. Se realizó el Mantoux a niños de 6 y 12 años de edad durante 5 y 4 ciclos escolares respectivamente.
Resultados. Se realizaron un total de 439 Mantoux, 200 a niños de 6 años y 139 a niños de 12 años. Todos leídos independiente por dos sanitarios (pediatra/enfermera). El análisis de los resultados nos da una prevalencia total del 0,68 % de Mantoux positivos, el 1% a los 6 años (2 positivos) y el 0,72% a los 12 años (1 positivo).
Conclusiones. Comparando estos datos con los obtenidos en la Comunidad Valenciana y en otras Comunidades Autónomas, la prevalencia de Mantoux positivos en el Barrio de La Coma se sitúa en un rango similar a los 6 años y en rango inferior a los 12 años, a pesar de tratarse de una población de un barrio marginal.
¿Y CÓMO INTUBAMOS A ESTE NIÑO? (INTUBACIÓN ASISTIDA POR BRONCOSCOPIO FLEXIBLE)
Torres Borrego J*, Sánchez Carrión A*, Criado Molina A*, Herraiz Perea C* y Cosano Povedano A**
*Unidad de Alergia y Neumología Pediátrica. **Servicio de Neumología. Hospital Universitario Reina Sofía. Córdoba.
Introducción. Una de las indicaciones más útiles de la fibrobroncoscopia es la intubación en casos complicados, en los que por diferentes motivos no puede realizarse una introducción del tubo endotraqueal (TET) mediante laringoscopio. En este procedimiento se inserta el fibrobroncoscopio (FBC) a través de un tubo endotraqueal, se introduce a través de la nariz del paciente y una vez se visualiza la carina traqueal se emplaza el TET en el lugar deseado. El diámetro interno del TET debe ser al menos 1 mm mayor que el del broncoscopio, por lo que si únicamente se dispone de un broncoscopio flexible estándar de 3,6 mm de diámetro sólo se podrán usar tubos traqueales mayores de 4,5 mm. Además hay que tener en cuenta el diámetro de la narina del paciente por la que van a introducirse ambos elementos (FBC y TET).
Caso clínico. Niño de 12 meses que tras padecer una gingivoestomatitis herpética desarrolló una fibrosis cicatricial de las comisuras labiales que provocó la sinequia progresiva de los mismos hasta limitar la apertura de la cavidad oral a unos 4 mm de diámetro, precisando alimentación mediante SNG. Se indicó la resolución quirúrgica de dicha microstomía adquirida, siendo imposible la introducción del laringoscopio para realizar la intubación. En este paciente no era posible la intubación asistida según el procedimiento habitual (usando el FBC como guía del TET) debido a que únicamente se disponía de broncoscopio de 3,6 mm y por tanto sólo era posible usar un TET de 4,5 mm, el cual era demasiado grande para ser introducido por la nariz del paciente. Como alternativa a este procedimiento estándar, se introdujo el broncoscopio de 3,6 mm por nariz y una vez alojado en la tráquea se avanzó una guía de angiocatéter (Cook® TSCM-38-145-3) por el canal de trabajo hasta dejar la punta localizada a unos 2 cm de la carina, extrayendo posteriormente el FBC. A continuación se hizo progresar un TET de 4 mm a través de la guía de angiocatéter, usando ésta como tutor para facilitar su entrada en la vía aérea, todo ello con visión directa de la glotis mediante el broncoscopio introducido por la narina contralateral.
Discusión. Cuando no se dispone de fibrobroncoscopio de diámetro más pequeño que el tubo endotraqueal adecuado para el paciente, puede emplearse esta técnica alternativa, que en este caso evitó tener que practicar una traqueostomía al paciente. El diámetro de las fosas nasales es un segundo factor limitante que condiciona el tamaño del TET a usar.
PROPUESTA PROTOCOLO CONTROL Y SEGUIMIENTO DE PACIENTES CON ENFERMEDAD PULMONAR CRÓNICA SECUNDARIA A PATOLOGÍA NEONATAL
Salcedo Posadas Aa, Rodríguez Fernández Rb, Franco Fernández MLc, Arriola Pereda Ga, Pérez Pérez Vd, Matute de Cárdenas JAe, Sanz López Ec
aSección Neumología Pediátrica. bServicio de Pediatría. cServicio Neonatología. dDepartamento de Enfermería. eServicio de Cirugía Pediátrica. Hospital Materno Infantil Gregorio Marañón. Madrid.
Introducción. El Hospital Materno Infantil Gregorio Marañón atendió durante 2003, 4.700 partos y 150 prematuros < 1500 grs. Además, el Servicio de Neonatología es centro de referencia de toda España de pacientes graves que precisan de asistencia con oxigenación mediante membrana extracorpórea (ECMO). El año 2003 fueron trasladados a este centro para asistencia cardiorrespiratoria un total de 20 pacientes.
Objetivo. Los datos expuestos anteriormente y el incremento previsible de enfermos en los próximos años nos ha llevado a organizar una unidad multidisciplinar de control y seguimiento de la enfermedad pulmonar crónica secundaria a patología en el periodo neonatal ya que se trata, sin duda, de un grupo complejo de pacientes que necesita un seguimiento individualizado y un abordaje multidisciplinar, en el que se hace necesaria la implantación de un programa de intervención y seguimiento con el objetivo final de mejorar la calidad de vida de estos pacientes y sus familias.
Protocolo de control y seguimiento. El programa de seguimiento debería incluir una historia clínica detallada insistiendo en los antecedentes perinatales y presencia de exacerbaciones respiratorias, exploración física, control del desarrollo pondoestatural, constantes vitales (FC, FR, tª, TA, medida saturación O2), evaluación neurológica y del desarrollo psicomotor y valoración nutricional. Además se consideran las infecciones respiratorias, oxigenoterapia, apneas, reflujo gastroesofágico, hipertensión arterial, complicaciones renales, cardiológicas y oftalmológicas; valoración de la vía aérea (fibrobroncoscopia-control traqueotomía), estudio de imagen y pulsioximetría diurna y nocturna con valoración de videopolisomnografía. La frecuencia de las visitas se individualizará y ajustará a la gravedad. La población diana serán los prematuros < 1500 gramos y aquellos con mayor peso o EG que hayan presentado problemas graves en período neonatal con secuelas respiratorias.
Organización unidad multidisciplinaria. Tratamiento, control y seguimiento por un grupo de expertos constituido por enfermera, pediatra, neonatólogo, neurólogo, neumólogo, rehabilitador, fisioterapeuta, trabajador social y psicólogo.
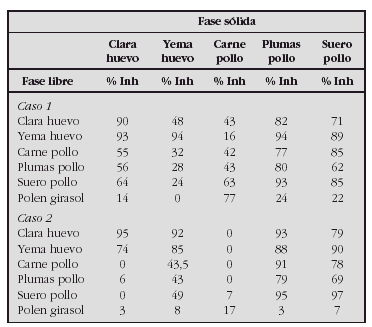
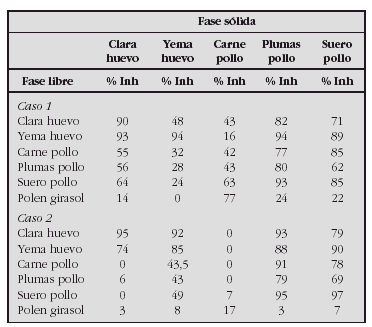
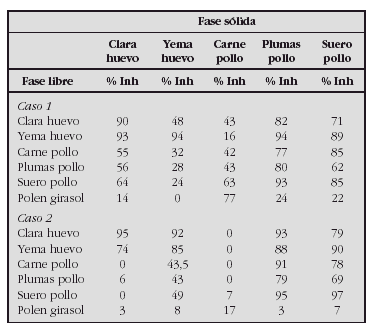
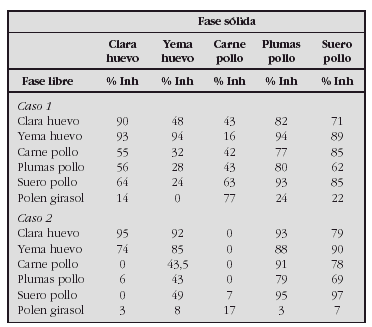
EVALUACIÓN DE PRODUCCIÓN DE CITOQUINAS, MARCADORES DE ACTIVACIÓN Y RECEPTOR DE HOMING CUTÁNEO EN NIÑOS SENSIBLES AL DERMATOPHAGOIDES PTERONYSSINUS CON DERMATITIS ATÓPICA Y ASMA BRONQUIAL ATÓPICA
Antúnez C*, Corzo JL**, Torres MJ*, Muñoz C**, Santos R**, Rojas E**, Mayorga C*, Blanca M*, Jurado A**
*Unidad de Investigación de Enfermedades Alérgicas y **Departamento Pediatría, Hospital Carlos Haya, Málaga.
Objetivos. Comparar los niveles de eosinófilos, IgE total y IgE y los porcentajes de CLA, marcadores de activación y expresión de citoquinas en linfocitos CD4 y CD8 de sangre periférica en DA aguda, asmáticos y controles.
Material y métodos. Evaluamos 17 pacientes con lesiones agudas de DA, 10 niños con asma moderado y 10 controles no-atópicos. Medimos la IgE total y específica a DP por immunoanálisis y las subpoblaciones de linfocitos T (CD4, CD8), el receptor de homing cutáneo (CLA), los marcadores de activación celular (CD25 y HLA-DR) y la producción de citoquinas (IL-2, IL-5, IL-13, IFN-γ, TNF-α, IL-10, IL-4) por citometría de flujo.
Resultados. Los niveles de IgE total y específica a DP están elevados en DA y asmáticos respecto a controles (p < 0,05), siendo el incremento de IgE total significativamente mayor en DA respecto a asmáticos (p < 0,05). No existen diferencias significativas en la expresión de CLA en linfocitos CD4 y CD8 entre los grupos estudiados. El marcador de activación celular CD25 aumenta en asmáticos y el HLA-DR aumenta significativamente en pacientes con DA aguda comparado con asmáticos (p < 0,05). Respecto a la expresión de citoquinas la IL-5, IL-13 y el TNF a aumenta en linfocitos CD4+ de DA aguda respecto a los controles, y en pacientes asmáticos encontramos una disminución del IFN-ã respecto a controles.
Conclusiones. En los pacientes con DA aguda encontramos un patrón Th2 de citoquinas y un incremento del marcador de activación HLA-DR, mientras que en niños asmáticos encontramos un patrón Th0 que sugiere un defecto en la liberación de IFN-g como característica del asma atópico, con un aumento del marcador de activación CD25.
NIVELES DE INTERLEUCINAS EN SANGRE DE CORDÓN
Cárdenas Guerrero P*, Fernández Lorenzo J.M*, Martínez-Cañavate Burgos A*, Ramírez A**, Pérez Aragón A*, Llopis Baño C*, Martínez Gómez M*, Rojo Hernández A*, Montoza M**
*Unidad de Alergia y Neumología Infantil. **Servicio de Medicina Nuclear. H.U. Virgen de las Nieves. Granada.
Objetivo. Determinamos los niveles de interleucinas en sangre de cordón, para evaluar si existen diferencias entre los valores de niños con antecedentes familiares de atopia o sin ellos, para intentar encontrar un marcador precoz de alergia que nos permita establecer, unas precoces medidas preventivas para evitar el desarrollo de patología alérgica en ellos.
Metodología. Tras una información detallada del trabajo, solicitamos autorización paterna para la inclusión del recién nacido en el estudio, y firma de formulario de consentimiento. Se recoge historia detallada sobre los antecedentes de atopia en familiares de primer grado. Se realiza una toma de sangre de cordón para la determinación gamma-interferon (γ-IFN), interleucinas 4 (IL-4), interleucinas 10 (IL-10), interleucinas 13 (IL-13), por enzimoinmunoanálisis. Se excluyen a los recién nacidos pretérmino y postérmino, así como parto traumático o con cualquier patología asociada. Las variables citadas se procesan mediante previa inclusión en una base de datos SPSS versión 11.5, para su análisis estadístico.
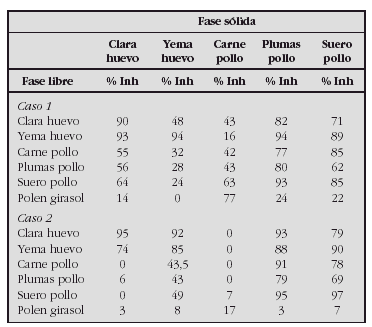
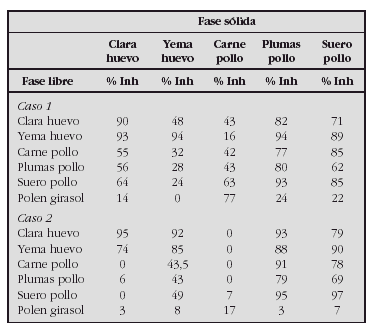
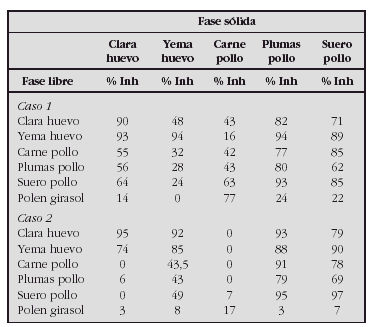
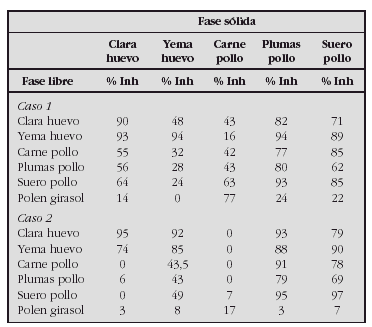
Resultados. Se dividen a los 70 pacientes en dos grupos: sin antecedentes familiares de atopia (47) y con antecedentes familiares de atopia, en familiares de primer grado (23). En los niveles de IL-4 eIL-13 no hemos detectado niveles en sangre de cordón, en ninguno de los dos grupos. Con respecto a los niveles de γ-IFN, IL -10 obtenemos los siguientes resultados:
Sin diferencias estadísticamente significativas entre los grupos.
Conclusiones. No hemos encontramos variabilidad de los valores de interleucinas entre los 2 grupos de niños.
No podemos considerar las interleucinas como marcadores de alergia en los recién nacidos. Sería conveniente ampliar el estudio al año y tres años para analizar la existencia de correlación con la presencia de alergia alimentaria y/o respiratoria.
*Proyecto financiado por Consejería de Salud, expediente nº 213/01
REACCIONES ADVERSAS A β-LACTÁMICOS EN NIÑOS
Tortajada Girbés M, Gracia Antequera M, Tallón Guerola M*, Vega Senra MI
Sección de Alergia Infantil. Servicio de Pediatría y *Unidad de Investigación. Hospital Universitario Dr. Peset. Universidad de Valencia.
Objetivos. Conocer la distribución de reacciones adversas a β-lactámicos (R.A.β.) en niños menores de 15 años en nuestra área.
Pacientes y métodos. Estudio retrospectivo de pacientes menores de 15 años que acudieron por primera vez a la consulta de Alergia Infantil del Hospital Universitario "Dr. Peset" de Valencia entre enero de 1997 y diciembre de 2003.
Resultados. De 2151 primeras visitas, 184 (8,6%) fueron debidas a R.A.β. La distribución por sexos fue similar (47% niños y 53% niñas). La mediana de edad, en el momento de ocurrir la R.A.β., fue de 4 años. El 68,3% entre 1 y 5 años. La mediana de tiempo entre la R.A.β. y su estudio fue de 1 año. La mayoría de los pacientes presentaron manifestaciones cutáneas, principalmente urticaria (77,3%). El 66,4% se resolvió entre 1-3 días. El fármaco más implicado fue la Amoxicilina (48,4%). En los casos en los que fue necesario tratamiento, el 83,7% utilizó antihistamínicos. Un 50% tenía algún antecedente alérgico (principalmente eczema o asma). Un 70% tenían antecedentes familiares alérgicos en primer grado. La mediana de eosinófilos fue de 3,3% y la de IgE total fue de 40 UI/ml.
Conclusiones. La mayoría de los casos en menores de 5 años (87,6%). La sintomatología, en general, leve, resolviéndose antes de 3 días. La Amoxicilina o amoxi-clavulánico fue la principal causa. Eosinofilia en 15% de los casos. En el 15,7% la IgE total superó 200 UI/ml. De 184 niños estudiados, 25 (13,6%) se consideran alérgicos (5 con IgE específica elevada, 16 con pruebas cutáneas positivas y 4 con provocación oral reactiva).
REACCIONES ADVERSAS A MIDECAMICINA
Álvarez Fernández J.A
Unidad de Alergia. Fundación Hospital de Avilés. Asturias.
Objetivos. Estudiar la sensibilización medicamentosa de cada paciente, realizando posteriormente un estudio de tolerancia frente a otros Macrólidos para valorar la existencia de reactividad cruzada.
Material y métodos. Se estudiaron a 5 niños (3 niños y 2 niñas) de edades comprendidas entre 6 y 12 años que presentaron en los últimos 3 meses una reacción adversa frente a MIDECAMICINA (MYOXAMR): Urticaria (3) y urticaria-angioedema (2). 2 pacientes eran atópicos y 3 no eran atópicos. Previo consentimiento informado, se realizó el siguiente estudio alergológico: Pruebas cutáneas y de provocación frente a midecamicina, así como con otros macrólidos (claritromicina y azitromicina) para estudiar el grado de reactividad cruzada.
Resultados. Las pruebas cutáneas frente a midecamicina resultaron positivas en 2 pacientes. En los otros 3 pacientes se confirmó el diagnóstico mediante una prueba de provocación oral positiva. Asimismo se efectuaron las pruebas cutáneas en 50 controles (25 atópicos y 25 no atópicos), siendo en todos ellos negativas. Posteriormente, se realizaron pruebas cutáneas y de provocación oral frente a otros macrólidos (claritromicina y azitromicina), resultando en todos los pacientes negativas.
Conclusiones. Se presenta una serie de 5 casos clínicos de alergia a midecamicina en niños. En 2 de ellos se ha demostrado un mecanismo de hipersensibilidad tipo I. En ninguno de los pacientes se ha objetivado la existencia de reactividad cruzada con otros macrólidos.
REACCIONES ALÉRGICAS A VACUNAS DE CALENDARIO VACUNAL. PROPUESTA DE PROTOCOLO DE ESTUDIO
Rodríguez Ferran L, Martín Mateos MA, Cortés Álvarez N, Giner Muñoz MT, Plaza Martín AM, Sierra Martínez JI
Sección de Alergia e Inmunología Clínica. Unitat Integrada Hospital Clínic Hospital Sant Joan de Déu. Barcelona.
Objetivos. Analizar las publicaciones sobre reacciones adversas a vacunas (RAV). Proponer protocolo diagnóstico para reacciones por hipersensibilidad. Establecer contraindicaciones fundadas a vacunación.
Metodología. Revisión bibliográfica exhaustiva a través de búsqueda Medline (1983-2004):137 estudios, 35 de ellos se analizaron en profundidad. Elaboración de un protocolo de estudio.
Resultados. Las RAV suelen ser leves. Pueden ser locales (dolor, eritema, edema) o sistémicas (fiebre, irritabilidad). Las graves son raras. RAV por hipersensibilidad: mínimo porcentaje. Riesgo de anafilaxia: 0,65 casos/106 dosis. Agente causal de reacciones por hipersensibilidad: antígeno vacunal; adyuvante (sales de aluminio); estabilizador (gelatina); conservante (tiomersal); antibiótico. La alergia al huevo no contraindica triple vírica. Sólo si la reacción a huevo fue anafilaxia grave o existe asma concomitante la revacunación debe realizarse en el hospital. Contraindicaciones a vacunas debidas a alergia: hepatitis B (anafilaxia a levadura); triple vírica (anafilaxia a gelatina); triple vírica, gripe, polio inactivada (anafilaxia a neomicina, polimixina B); gripe y fiebre amarilla (anafilaxia a huevo); polio inactivada (anafilaxia a estreptomicina).
Se propone algoritmo diagnóstico.
Conclusiones.1) RAV graves son raras. 2) Nuevas vacunas con antígenos más seguros y adyuvantes y conservantes nuevos están en estudio. 3) Los alérgicos a huevo pueden vacunarse de triple vírica. 4) La gelatina es uno de los componentes más implicados en las reacciones de hipersensibilidad.
REACCIONES ADVERSAS CON VENENOS DE HIMENÓPTEROS EN NIÑOS: NUESTRA EXPERIENCIA
Serrano Delgado P, Justicia Ruano JL, Barasona Villarejo MJ, Moreno Aguilar C, Cabeza Rodríguez N, Guerra Pasadas F
Sección de Alergología. Hospital Universitario Reina Sofía. Córdoba.
Objetivos. Exponer los datos de los niños que acuden a nuestra unidad por haber presentado una reacción tras picadura de himenópteros.
Material y métodos. 25 niños (edad media: 8,8 años) acuden a la consulta por presentar una reacción adversa tras picadura de himenópteros: abeja (28%), avispa (60%), desconocido (12%). En 12 niños se decide efectuar un seguimiento anual sin inmunoterapia por haber presentado en un 91,7% de los casos reacción local y en un 8,3% una reacción Müller 1. El 75% de estos niños referían picadura de avispa. En otros 11 niños, con reacción sistémica tras picadura de abeja (54,4%) o avispa (45,5%), se inicia tratamiento con Pharmalgen® frente a veneno de abeja (54,5%), polistes (36,4%) y vespula (9,1%), mediante pautas que variaban entre 2 visitas (36,4%), 3 visitas (27,3%) y otras (36,4%). El número de inyecciones osciló entre seis y veinte. Fue aplicada la Normativa Europea de administración controlada en nuestra unidad de inmunoterapia y se registraron las reacciones empleando la misma normativa.
Resultados. Los 11 niños realizaron 43 visitas y recibieron 87 dosis. Todos llegaron a la dosis de mantenimiento recomendada por el fabricante. Se objetivaron 2 reacciones adversas: 1. Reacción local con 50 mcg de veneno de polistes. 2. Eritema cervical moderado con 30 mcg de veneno de abeja. Ambas reacciones aparecieron de forma inmediata en el segundo cluster y respondieron adecuadamente a antihistamínicos.
Conclusiones. Las reacciones locales registradas ocurrieron más frecuentemente tras picadura de véspidos. La inmunoterapia con venenos de himenópteros en pautas agrupadas es factible para niños dado la baja incidencia de reacciones sistémicas severas con las mismas.
SENSIBILIZACIÓN A PROTEÍNAS DEL HUEVO COMO FACTOR PREDICTIVO DE RIESGO DE SENSIBILIZACIÓN A AEROALERGENOS
Montesinos Sanchis E, Martorell Aragonés A, Solaz Barrios S, Cerdá Mir JC, Ferriols Sánchez E, Álvarez Ángel V
Sección de Alergia. Servicio de Pediatría. Consorcio Hospital General Universitario. Universidad de Valencia.
Objetivos. Estudio de la sensibilización a las proteínas del huevo como factor predictivo de riesgo de patología alérgica respiratoria.
Material y métodos. Estudio retrospectivo de una muestra de 50 niños en los que se detectó sensibilización a las proteínas del huevo durante los dos primeros años de vida, y que fueron seguidos al menos hasta los tres años de edad.
Se realizó estudio de sensibilización a aeroalergenos (AE) mediante pruebas cutáneas y/o determinación de IgE sérica específica (CAP-FEIA Pharmacia Diagnostics), testando como AE: dermatophagoides, alternaria, cladosporium, y epidérmicos de perro y gato en los pacientes menores de 4 años, y completando el estudio con pólenes de parietaria, olivo y gramíneas a partir de esta edad. En la anamnesis se recogió la aparición de síntomas de rinitis, conjuntivitis o asma bronquial.
Resultados. El 62% (31/50) de los pacientes sensibilizados a las proteínas del huevo desarrollaron sensibilización a AE, siendo la más frecuente a Dermatophagoides: 25 (48%), seguida de sensibilización a epidérmicos de animales: 12 (24%); esporas de hongos (Alternaria y Cladosporium): 11 (22%); y pólenes: 10 (20%). 20 de los 31 pacientes sensibilizados a AE (64%) desarrollaron manifestaciones clínicas en forma de asma, rinitis o conjuntivitis alérgica. 25 de los pacientes sensibilizados a las proteínas del huevo asociaban dermatitis atópica, y de ellos 14 (56%) desarrollaron sensibilización a AE, que fue sintomática en 8 (57%).
Conclusiones. La sensibilización a las proteínas del huevo en los dos primeros años de vida constituye un importante factor predictivo de riesgo de sensibilización a aeroalergenos y de desarrollo de patología alérgica respiratoria.
ALERGIA ALIMENTARIA A GLUTEN: ESTUDIO INMUNOLÓGICO
Mesa del Castillo M*, Martínez-Cócera C*, Payá AM**, Reig I*, Vázquez L, Moneo I***
*Servicio de Alergia. Hospital Clínico San Carlos. Madrid. España. **Centro Médico Norte. Alergia Infantil. Madrid ***Servicio de Inmunología. Hospital Carlos III. Madrid.
Introducción. El gluten supone un 8-10% de las proteínas insolubles de la harina de muchos cereales. Es frecuente en la práctica clínica encontrar niños con prick e IgE específica positiva a trigo sin significación clínica. Sin embargo una pequeña proporción muestra sintomatología inmediata tras la ingesta de cereales con gluten. Estudios previos han mostrado baja incidencia de provocaciones positivas en niños con niveles de IgE específica elevada a gluten. Esta situación podría explicarse por el cambio de la alergenicidad de las proteínas de los cereales con gluten tras procesos digestivos.
Objetivos. Evaluar la alergenicidad de las proteínas de trigo pre y posthidrólisis con enzimas digestivas (pepsinas).
Material y métodos. De un total de 110 niños con prick positivo a harina de trigo e IgE específica elevada se seleccionaron 6 pacientes con prick positivo a gluten e IgE específica elevada al mismo. Se clasificaron en dos grupos: 1. Cinco niños con provocación oral negativa con cereales con gluten. 2. Uno con provocación oral positiva. 3. Un paciente control adulto. Todos los sueros fueron analizados mediante inmunoblotting IgE con extractos de harina de trigo pre y posthidrólisis con pepsina.
Resultados. Todos los pacientes del grupo 1 presentaron reactividad IgE frente a una proteína insoluble de aproximadamente 35 kDa que se hidrolizó completamente tras el tratamiento con pepsina. Por el contrario el suero del paciente con provocación positiva reconoció una proteína insoluble de similar Pm así como numerosos fragmentos proteicos tras la hidrólisis con pepsina más allá de 48 h. de digestión. Esta proteína tiene un Pm similar a la omega-5- gliadina (TRI A 19).
Conclusiones. El tratamiento de los alimentos con enzimas digestivas permite identificar epitopos IgE resistentes a las hidrólisis responsables de la sintomatología inmediata. Nuestro estudio muestra una mejor correlación con la clínica que el prick y la IgE específica en pacientes con alergia alimentaria por cereales con gluten.
INMUNOTERAPIA A ALTERNARIA ALTERNATA. DIFICULTADES EN UN ENSAYO ALEATORIO
Garde Garde JM*. Toral Pérez MT**, Moral Gil L**, Lucas Moreno JM**, Mérida Fernández C**, Milán Más JM**
*Unidad de Alergia H.G.U. Elche. **Servicio Pediatría. H.G. Elda. Alicante.
Objetivo. Valorar la eficacia y tolerancia de un extracto de alternaria en niños asmáticos monosensibilizados.
Material y métodos. Estudio prospectivo, abierto y aleatorio. Criterios de inclusión: Niños con asma leve o moderada, monosensibilizados a alternaria que mantuvieron estas características durante 3 años, con prueba de provocación nasal (PPN) positiva. Seguimiento. El grupo activo siguió una pauta convencional de inmunoterapia con un extracto de alternaria alternata (Alergovac Depot. Arístegui). Tanto el grupo activo como el control recibió el tratamiento farmacológico que precisó para el control de su enfermedad. Se practicaron revisiones periódicas: anamnesis, espirometría, revisión del tratamiento, PPN, prick con aeroalergenos habituales y prick frente a alternaria, a punto final.
Resultados. De 34 candidatos al inicio, 12 cumplieron los criterios de inclusión, asignándose seis a cada grupo. Uno de los pacientes del grupo activo abandonó por rechazo del tratamiento. Se encontraron diferencias favorables al grupo activo: menor número de exacerbaciones y menor uso de medicación de rescate. No hubo diferencias en la función pulmonar. La administración de la vacuna sólo produjo alguna reacción local que no obligó a retirarla. Siete pacientes, cinco del grupo control y dos del activo, se sensibilizaron a nuevos alergenos durante el seguimiento. Este dato invalida cualquier intento de obtener conclusiones respecto a la eficacia de la vacuna en estos pacientes.
Conclusión. De 34 candidatos, sólo 4 cumplieron los criterios al final del estudio. Este dato puede ser útil para el cálculo de la muestra necesaria en futuros estudios que se planteen nuestros mismos objetivos.
INMUNOTERAPIA SUBLINGUAL EN ALERGIA AL LÁTEX
Solaz Barrios S, Martorell Aragonés A, Vila Martínez R, Montesinos Sanchís E, Cerdá Mir JC, Ferriols Sánchez E, Álvarez Ángel V
Sección de Alergia .Servicio de Pediatría. Consorcio Hospital General Universitario. Hospital Clínico Universitario. Universidad de Valencia.
Objetivos. Estudio y valoración del beneficio clínico, en pacientes con alergia al látex, de una pauta rápida de inmunoterapia sublingual (DS).
Metodología. Se estudiaron 6 mujeres, de edades 9 a 22 años, con clínica de urticaria-angioedema tras la manipulación de globos elaborados con látex y pruebas cutáneas positivas a látex. Estudio alergológico: IgE específica (CAP-FEIA Pharmacia Diagnostics) a látex. Prick test con extracto de látex (laboratorios ALK- Abelló) concentraciones de 4, 20, 100 y 500 mcg/ml, eluyente de guante y globo de látex en suero fisiológico. Pruebas de provocación (PP) sucesivas (hasta la positividad de una de ellas): frotamiento, uso de dedil, uso de guante, sacudir guante, hinchar globo de látex. En todos los casos se obtuvo el consentimiento informado de los padres y del paciente. Pauta de inmunoterapia: Vía sublingual, manteniendo la dosis durante 3 minutos y escupir. Fase de inicio con dosis progresivas durante 4 días hasta dosis máxima de 625 mcg de proteína de látex. Mantenimiento: dosis diaria 50 mcg. El estudio alergológico y las pruebas de provocación se realizaron antes de iniciar el tratamiento y al mes del mantenimiento.
Resultados. Tolerancia adecuada, apareciendo síntomas de prurito orofaríngeo, que no precisaron tratamiento. Al mes de tratamiento: 1) No se observaron cambios significativos en las pruebas cutáneas y niveles de IgE sérica. 2) No se observaron cambios en las PP en 3 pacientes. 3) En 2 pacientes las P.P. fueron negativas bajo control, presentando edema palpebral a las 3 horas de la última prueba. 4) En 1 paciente las P.P. fueron negativas.
Conclusiones. Son necesarios nuevos estudios para valorar la eficacia clínica, antes de que pueda ser recomendada la inmunoterapia sublingual en el tratamiento de los pacientes con alergia al látex.
TOLERANCIA DE PAUTA RUSH EN PACIENTES PEDIÁTRICOS ALÉRGICOS A LOS ÁCAROS DEL POLVO EN CÁDIZ
López Cruz M.C, Sanz E, Duran S, Moreno F, del Cuvillo A, Lobatón P
Clínica Dr. Lobatón. Cádiz.
Objetivos. Determinar la tolerancia en los pacientes pediátricos alérgicos a los ácaros del polvo a una pauta agrupada extra rápida. Valorar la aceptación por parte de los pacientes.
Metodología. Previo diagnóstico de asma alérgico y/o rinitis alérgica (anamnesis, pruebas cutáneas (prick), Cap y pruebas de función pulmonar) en pacientes menores de 16 años se inicia inmunoterapia con, extracto Depigoid, a ácaros siguiendo pauta agrupada extra rápida. Se aplica del vial 2: 0,2 ml, a los 30 minutos 0,3 ml sc, observándose durante 30 minutos más. A los 15 días se aplica 0,5 ml, se continúa con dosis mensual de mantenimiento. Se registran los efectos adversos según WHO position paper control a los 3 meses y se repite el prick a neumoalérgenos.
Resultados. Reclutamos 13 pacientes de abril a diciembre de 2003, nueve niños (70%) y 4 niñas (30%). Edades comprendidas: < 6 años 3 (61,5%), 6-12 años 8 (23%), > 12 -16 años 2 (15,5%). Ig E total media 565 UI/L. Ig E especifica a Dpt media 72,6. De un total de 39 dosis administradas hubo una reacción anafiláctica tardía, (crisis de bronco espasmo a las 72 horas). Un paciente negativiza prick a neumoalérgenos al control.
Conclusiones. La pauta rush ha sido bien tolerada. La aceptación por los pacientes a pesar de su edad ha sido buena.
EVOLUCIÓN CLÍNICA DE PACIENTES CON ENFERMEDAD ALÉRGICA RESPIRATORIA POR SENSIBILIZACIÓN A ÁCAROS TRAS UN AÑO DE TRATAMIENTO CON VACUNAS ALERGÉNICAS
Sancha Pacheco JE, Conde Gómez C, Martínez del Moral N
Hospital Virgen del Camino. Centro de Salud Barrio Alto. Sanlucar de Barrameda. Cádiz.
Se trata de un trabajo estadístico, con el fin de estudiar la situación de los pacientes en las condiciones de la práctica clínica habitual, analizando diferentes variables. Para ello se ha realizado una base de datos de 44 pacientes con asma alérgica por ácaros, remitidos desde atención primaria y diagnosticados y seguidos clínicamente en nuestra consulta, con edades comprendidas entre 5 y 15 años de edad, y que habían recibido en el último año vacunas alergénicas frente a ácaros. Se han incluido como variables, edad y sexo, IgE total, Rast a ácaros, PFM, asistencia a urgencias, ciclos de corticoides orales, meses de corticoides inhalados, absentismo escolar, sensibilizaciones a otros alergenos, hábitat, antecedentes familiares de tabaquismo, rinitis asociada, severidad del asma, ingresos hospitalarios. Todas ellas en cifras previas y posteriores a un año de inmunoterapia. El análisis estadístico de la información se ha realizado con el paquete estadístico SAS 8.02. Tras el análisis de los resultados concluimos en observar una evolución favorable de los pacientes, con disminución aunque no significativa de la IgE, mejoría significativa del PFM, disminución de la asistencia a urgencias por asma de un 93% a un 61% (p < 0,01), mejoría del absentismo escolar y mejoría significativa en el uso de esteroides orales en ciclos cortos y corticoides inhalados con p < 0,01 y p = 0,04 respectivamente. Los datos se han podido recoger de la consulta informatizada de nuestro hospital así como de las consultas de atención primaria de las que procedían los
Queremos agradecer a ALK_ABELLÓ su ayuda en la parte estadística de este trabajo.
DATOS CLÍNICOS COMO PREDICTORES DE SENSIBILIZACIÓN EN NIÑOS CON SOSPECHA DE ALERGIA
Mayoral M, Oliver F, Soriano J, Vallejo R, Gallego M, García Llop L, Sorita C, Asensi A, Granados C, Mascuñán I, Caballero L, Pamies R, Nieto A, Mazón A y pediatras de Atención Primaria
Pediatra de Atención Primaria. Unidad de Alergia Infantil. Hospital Infantil La Fe. Valencia. www.alergiainfantillafe.org
Introducción. Los cuadros clínicos debidos a alergia tienen síntomas que no son específicos, y para decidir si remitir a un paciente a estudio especializado, se valoran frecuentemente datos clínicos de sospecha.
Material y métodos. En 106 niños con sospecha de alergia se valoraron datos clínicos en Atención Primaria con una aplicación informática (Examiner®), en condiciones de vida real. Tras estudio individualizado en consulta especializada, a los pacientes con tests cutáneos > 1+ y/o RAST-CAP > 0,35 U/mL se les consideró sensibilizados. Esta sensibilización se usó como patrón oro para determinar el valor diagnóstico de los datos analizados, que fueron antecedentes familiares, signos menores, estigmas de alergia, y rasgos clínicos de los síntomas.
Resultados. Los antecedentes familiares, tanto juntos como separados no fueron significativamente diferentes entre sensibilizados y no sensibilizados (áreas curva ROC: 0,47-0,53). Signos menores como tos nocturna, tos con esfuerzos físicos, lagrimeo y saludo alérgico son bastante específicos de alergia, aunque poco sensibles (ROC: 0,54-0,60), al igual que estigmas atópicos, como hipertrofia de cornetes, surco nasal transversal, o pliegue de Dennie-Morgan (ROC: 0,53-0,55). Entre los rasgos clínicos, la relación temporal entre exposición alergénica y síntomas tuvo la mejor curva ROC (0,63), y combinado con otros rasgos (tabaco, prematuridad, evolución, asistencia a guardería, estacionalidad, exposición a animales) tuvo una curva ROC de 0,74.
Conclusiones. Ante síntomas sospechosos de alergia los datos clínicos aislados no son buenos predictores de sensibilización. La combinación de varios de ellos supone una mejora, aunque siguen dando información modesta. Se necesitan mejores predictores en atención primaria para tomar decisiones.
PAPEL DE LOS TESTS CAP® Y PHADIATOP INFANT® EN UNA CONSULTA DE ALERGIA PEDIÁTRICA
Oliver F, Mayoral M, Vallejo R, García Llop L, Soriano J, Gallego M, Asensi A, Sorita C, Granados C, Mascuñán I, Caballero L, Pamies R, Nieto A, Mazón A, y pediatras de Atención Primaria
Pediatra de Atención Primaria. Unidad de Alergia Infantil. Hospital Infantil La Fe. Valencia. www.alergiainfantillafe.org
Introducción. La IgE tiene gran afinidad por fijarse a tejidos, por lo que las pruebas cutáneas (PC) se consideran más sensibles que los tests de IgE sérica específica de alergenos (CAP) o de mezcla de alergenos (Phadiatop infant®).
Material y métodos. En 102 niños con síntomas de posible etiología alérgica se realizó test Phadiatop infant®, y estudio alergológico individualizado por prick test y RAST-CAP frente a los alergenos que por anamnesis pudieran causar sus síntomas. Aquellos que presentaron prick test con área de la pápula mayor del 25% del área de la histamina y/o RAST-CAP > 0,35 U/mL se consideraron sensibilizados.
Resultados. Obtuvimos los siguientes resultados de PC y CAP® por alergenos en aquellos niños que estaban sensibilizados, y en quienes se realizaron ambos tests:
Por otro lado, todos aquellos con CAP positivos en que se realizó Phadiatop infant®, este fue positivo, excepto un resultado negativo con un CAP de clara de huevo de 0,40 U/mL.
Conclusiones. En casos de PC positivas el CAP se puede utilizar para medir de forma objetiva el nivel de sensibilización, para decisión de selección de inmunoterapia y para control evolutivo. En caso de PC negativas, un resultado positivo de Phadiatop infant® puede indicar la conveniencia de hacer tests CAP frente a alergenos frecuentes sospechosos por historia o por exposición. Los alergenos poco frecuentes, no incluidos en el Phadiatop infant® deben ser estudiados de forma individual.
POLISENSIBILIZACIÓN ALIMENTARIA: ACTITUD DIAGNÓSTICO-TERAPÉUTICA
Dalmau Duch G, Valdesoiro Navarrete L, Larramona Carrera H, Asensio de la Cruz O, Bosque García M
Unidad de Alergología e Inmunología Clínica. Servicio de Pediatría. Hospital de Sabadell. Corporació Parc Taulí. Sabadell. Barcelona.
Introducción. La polisensibilización alimentaria afecta hasta a un 40% de lactantes que presentan clínica de alergia alimentaria. Estos niños presentan un amplio espectro clínico con manifestaciones poco específicas: dermatitis atópica, reacciones urticariformes, bronquitis de repetición, síndrome perioral, manifestaciones digestivas e incluso estancamiento de la curva pondo-estatural. Estas características dificultan la actitud diagnóstica y terapéutica. Presentamos tres casos, su evolución y nuestra actitud terapéutica con el objetivo de consensuar distintas opiniones.
Casos clínicos. Tres niños diagnosticados de polisensibilización alimentaria antes de los 12 meses de vida. Diagnosticados por pruebas cutáneas y determinación de IgE específica sérica. Los tres presentan dermatitis atópica moderada-severa y posteriormente bronquitis de repetición frecuentes, que precisan tratamiento de base inhalado, y rinitis. Mejoraron con tratamiento farmacológico y dieta exenta de los alimentos implicados evitando las dietas de restricción severas.
Discusión. Nuestra experiencia es realizar dieta de exclusión en función de la clínica apoyados en las pruebas cutáneas y de laboratorio. Recurrimos a pruebas de provocación abiertas si la clínica es dudosa. En estos pacientes con clínica que cursan con exacerbaciones: ¿Qué valor debemos dar a la positividad de las pruebas cutáneas e IgE específica?, ¿Qué alimentos debemos excluir de su dieta?, ¿es suficiente la mejoría clínica con la dieta de exclusión?, ¿deberían realizarse pruebas de provocación oral para confirmar alergia alimentaria?
MANEJO DE LA ALERGIA A PROTEÍNAS DE LECHE DE VACA EN ATENCIÓN PRIMARIA
Ferré L, Para A, Muñoz R, Ranea S, Marín A, Eseverri JL
Sección de Alergología e Inmunología Clínica Pediátrica. Hospital Vall d'Hebron. Barcelona.
Introducción. Las proteínas de la leche de vaca son el primer alimento al que los niños se sensibilizan. El diagnóstico de alergia a proteínas de leche de vaca (APLV) es fácil de suponer por historia clínica siendo las fórmulas de soja e hidrolizados de caseína o suero la alternativa en la dieta de estos niños.
Objetivo. Estudiar el tipo de lactancia alternativa que se prescribe en asistencia primaria ante la sospecha clínica de APLV.
Metodología. Evaluamos los 100 primeros pacientes que fueron visitados en nuestra unidad por posible APLV durante el año 2003. El estudio inmunoalergológico incluye historia clínica, pruebas cutáneas, determinación de IgE total y específica a fracciones de leche y prueba de provocación oral. La edad media de inicio de sintomatología fueron 4 meses. Del total de pacientes el 43% recibía lactancia alternativa con soja, 39% fórmula extensamente hidrolizada de caseína o suero y 18% se les aconsejó mantener lactancia materna exclusiva (LME).
Resultados. Respecto a los criterios pediátricos para aconsejar un determinado tipo de lactancia alternativa encontramos: del 24% que presentaba manifestaciones gastrointestinales (vómitos, diarrea) 13 (54%) recibieron hidrolizado, 7 (29%) soja y 4 (17%) LME; del 82% con síntomas cutáneomucosos (urticaria, angioedema, dermatitis atópica) 34 (41%) estaban con soja, 32 (39%) hidrolizado, 16 (20%) LME. De 100 niños estudiados en 70 se confirma el diagnóstico de APLV.
Conclusiones. En el 70% de los niños estudiados se confirma el diagnóstico inmunoalérgico de APLV. 39% de los niños estudiados por sospecha de APLV está recibiendo fórmulas extensamente hidrolizadas de caseína frente al 43% que reciben soja y 18% LME. Nuestro criterio fue recomendar dieta con fórmulas hidrolizadas en aquellos niños con estudio positivo y LME en el momento de iniciar lactancia artificial.
MANIFESTACIONES CLÍNICAS DE ALERGIA AL HUEVO EN NUESTRO MEDIO
Tortajada Girbés M, Gracia Antequera M, Tallón Guerola M, Tortajada Soriano JL
Sección de Alergia Infantil. Servicio de Pediatría y Unidad de Investigación. Hospital Universitario Dr. Peset. Universidad de Valencia.
Objetivo. Valorar las características clínico-evolutivas de niños, menores de 15 años, sensibilizados al huevo en un área sanitaria urbana y rural.
Metodología. Estudio retrospectivo de niños con sensibilización al huevo. Se valoraron síntomas clínicos, antecedentes atópicos personales y familiares, edad del diagnóstico, hemograma, IgE total, Prick Test, IgE específica y pruebas de provocación.
Resultados. Se incluyeron 30 pacientes, 21 niños (70%) y 9 niñas (30%). La mediana de edad en el momento de la reacción fue de 12 meses. El 57% relataba algún tipo de antecedente personal alérgico. El 53% presentaban antecedentes alérgicos en familiares de primer grado. La sintomatología inicial predominante fue cutánea (urticaria 33%, angioedema 13% y eczema 17%), seguida de la gastrointestinal (vómitos 27% y diarrea 7%), 3 niños presentaron una crisis asmática (10%) y 2 tuvieron una reacción anafiláctica (7%). La mediana de la IgE total fue de 296 UI/ml. El prick test fue positivo en el 74% de los casos. El porcentaje de niños con IgE específica Clase ≥ 2 a clara, yema, ovomucoide y ovoalbúmina, fue del 70%, 33%, 7% y 7% respectivamente. La provocación oral se realizó en 15 de los niños.
Conclusiones. La sensibilización al huevo, en nuestro medio, predomina en varones. Las principales manifestaciones clínicas fueron las cutáneas y gastrointestinales. La Eosinofilia y la IgE total elevada orientan esta patología. Se consideraron alérgicos 12 niños por IgE específica clase ≥ 3 y 4 niños por prick positivo a proteínas de huevo. Tras la provocación oral, tan sólo 2 niños tuvieron problemas de tolerancia.
NIÑA CON ANAFILAXIA POR PROTEÍNAS DE VACUNO Y REACCIÓN CLÍNICA FRENTE A LECHE MATERNA
Colomer N, Oliver F, Pamies R, Mazón A, Caballero L, Nieto A, Pineda F*.
Unidad de Alergia Infantil. Hospital Infantil La Fe. Valencia.*Laboratorios Diater. Madrid.
Introducción. Se ha descrito el paso de proteínas de vacuno desde la dieta de la madre a la leche materna, y no es rara la sensibilización en niños con lactancia materna exclusiva.
Caso clínico. Niña que recibió lactancia materna durante 4 meses. Al mes de edad, con la primera toma de leche adaptada, presentó urticaria y edema. Hasta los 4 meses, en varios intentos de dar leche adaptada, presentó los mismos síntomas. A partir de esa edad, tomó leche de soja, que fue bien tolerada. En estudio realizado a los 14 meses, tuvo pruebas cutáneas de 4+ y RAST clase 6 frente a fracciones lácteas. Desde entonces, toda ingesta de pequeñas cantidades de leche originaba urticaria-angioedema, y ocasionalmente crisis asmáticas. También presentó algún episodio de dificultad respiratoria sin ingesta conocida de leche. Cuando tenía 11 años de edad, su hermana lactante, alimentada al pecho, regurgitó sobre el brazo de la paciente, y ésta presentó inmediatamente un cuadro de urticaria angioedema localizado en esa zona.
Estudio inmunológico. El test de inmunoblotting con suero de la paciente mostró bandas fijadoras de IgE frente a leche materna, sobre todo alrededor de 15 kD, compatibles con lactoalbúmina, y de 66 kD, compatibles con seroalbúmina bovina. En test de inhibición de inmunoblotting con seroalbúmina bovina desparecieron la mayoría de dichas bandas.
Conclusiones. Este caso ilustra la transferencia de proteínas heterólogas a la leche materna, y la persistencia de sensibilización en una paciente con mala adherencia a la dieta de exclusión.
ESOFAGITIS EOSINOFÍLICA: RELACIÓN CON LA ALERGIA A ALIMENTOS
Andaluz C, Jiménez-Feijoo R, Plaza AM, Martín de Carpi J, Varea V, Giner MT, Sierra JI, Martin Mateos MA
Sección de Alergia e Inmunología Clínica. Sección de Gastroenterología. Unidad Integrada Hospital Sant Joan de Deu-Clinic. Universidad de Barcelona.
Introducción. La esofagitis eosinofílica (EE), es una patología poco conocida e infrecuente. En el niño se ha identificado como una entidad específica aislada, aunque puede formar parte de una gastroenteropatía eosinofílica. Se ha relacionado con patología alérgica.
Objetivo. Describir las características clínicas de pacientes con EE y su relación con patología alérgica.
Material y métodos. Se incluyeron diez pacientes diagnosticados de EE. A todos los pacientes se les realizó pruebas cutáneas (PC) a alimentos, eosinofilia periférica, IgE total sérica y específica a aquellos alimentos con PC positiva. En todos ellos, se estableció el diagnóstico definitivo mediante biopsia. Se recogieron datos epidemiológicos, manifestaciones clínicas, resultados analíticos y tratamientos administrados.
Resultados. El total de pacientes estudiado fue diez. La edad media de diagnóstico fue de 10,6 años (4 - 16,2). Las manifestaciones clínicas más frecuentes fueron: disfagia para sólidos (70%), epigastralgia-(70%) y atragantamiento (60%). El tiempo de evolución hasta establecer el diagnóstico fue de 11 meses (1 mes - 4 años). Un 37,55% tenía antecedentes familiares de alergia alimentaria y respiratoria. El 80% tenía eosinofilia periférica. Tanto el transito baritado como la manometría y la pHmetría fueron normales. Todos los pacientes mostraron una disminución importante del infiltrado eosinofílico y en uno de los pacientes se normalizó la biopsia tras efectuar tratamiento durante 6 meses. Los tratamientos farmacológicos utilizados fueron corticoides orales, cromoglicato disódico, montelukast asociados a dieta de exclusión alimentaria en todos los pacientes con alergia alimentaria documentada.
Conclusiones. La mayoría de los pacientes mejoraron tras dieta alimentaria de exclusión asociada o no a tratamiento farmacológico. La mejoría clínica e histológica de los pacientes tras dieta de exclusión apoyaría la patogenia inmuno alergológica de la EE. En pacientes con clínica de trastorno motor-esofágico, se debería descartar esofagitis eosinofílica y patología alérgica.
EVALUACION DEL ESTADO NUTRICIONAL EN NIÑOS CON LACTANCIA EXCLUSIVA CON SOJA
Ferré L, Para A, Muñoz R, Ranea S, Marin A, Eseverri JL
Sección de Alergología e Inmunologia Clínica Pediátrica. Hospital Vall d'Hebron. Barcelona.
Introducción. La leche de soja es una alternativa en la dieta de los niños diagnosticados de alergia a proteínas lácteas (APLV). Las fórmulas basadas en proteína de soja tienen alto poder antigénico por lo que suelen utilizarse cuando no coexiste enfermedad malabsortiva o enteropatía.
Objetivo. Evaluar el estado nutricional y la evolución de las sensibilizaciones en los niños con APLV que reciben leche de soja.
Metodología. Estudiamos 28 pacientes diagnosticados de APLV controlados en nuestra unidad que reciben lactancia con soja durante más de seis meses. El diagnóstico inmunológico incluye: pruebas cutáneas a alimentos, curva pondoestatural y estudio analítico completo (hemograma, estudio de anemia -ferritina, transferrina, hemoglobina, vitamina B12- , inmunidad celular y humoral, proteínas totales, calcio, colesterol, título de anticuerpos a la inmunización correspondientes al calendario vacunal, IgE total y específica a fracciones leche, soja y ternera) y prueba de provocación.
Resultados. El tiempo medio de lactancia con soja fue de 25 meses. En el control evolutivo aparecieron las siguientes sensibilizaciones: 12/28 Dermatophagoides Pteronysinus, 21/25 huevo, 6/28 soja, 4/28 otras legumbres, 7/28 ternera, 4/28 frutos secos y 4/28 patata. El 21% del total presentó en su evolución sensibilización a soja siendo ésta asintomática en todos ellos. No se hallaron desviaciones en la curva pondoestatural. No se observaron alteraciones en el estudio de anemia, metabolismo fosfocálcico ni en los valores de proteínas totales, colesterol, poblaciones linfocitarias e inmunoglobulinas séricas.
Conclusiones. No se han observado alteraciones en la curva pondoestatural, déficits nutricionales ni trastornos inmunitarios en los niños que reciben lactancia con soja por lo que se trata de una alternativa segura. Destaca la aparición de sensibilización asintomática a soja en el 21% de los casos.
NEUMONÍA INTERSTICIAL LINFOIDE NO ASOCIADA A INFECCIÓN POR VIH EN RECIÉN NACIDO PRETÉRMINO
Mondéjar López P, Pastor Vivero M.D, Sánchez Solís de Querol M
Sección de Neumología Pediátrica. Servicio de Pediatría. Hospital Universitario Virgen de la Arrixaca. Murcia.
Introducción. La neumonía intersticial linfoide (NIL) es una forma de enfermedad pulmonar linfoproliferativa caracterizada histológicamente por un infiltrado difuso de linfocitos en el intersticio pulmonar y pared alveolar, que suele ir asociada a problemas autoinmunes y estados de inmunodeficiencia, sobre todo al SIDA pediátrico.
Caso clínico. Recién nacido (RN) pretérmino de 29 semanas de gestación y peso 1600 gramos con distrés respiratorio al nacimiento que precisó ventilación mecánica inmediata, no mejorando tras la administración de surfactante exógeno. Presentaba imágenes radiológicas seriadas de infiltrado pulmonar micronodular bilateral que tras lavado broncoalveolar con alto porcentaje de neutrófilos, sugiere una neumonía intersticial. La serología completa materna y del RN fue negativa, así como el cultivo de VIH y el exudado vaginal materno para ureaplasma y chlamydias. El diagnóstico anatomo-patológico por biopsia fue de NIL, a partir de lo cual se inició tratamiento esteroideo, encontrando lenta mejoría hasta la extubación al mes y medio de vida. Actualmente, a los 12 meses de vida, precisa escasas concentraciones de oxígeno domiciliario.
Discusión. El interés de este caso está en la inusual edad de presentación y la no asociación a infección por VIH ni a otros procesos de inmunodeficiencia o autoinmunes. No hemos encontrado casos similares en la literatura revisada.
NEUMONITIS INTERSTICIAL LINFOIDE E INMUNODEFICIENCIA COMÚN VARIABLE
Quintana M*, Moreno A*, Cobos N*, Español T**, Liñán S*, Gartner S*, Cardona A*, Oliva C***
*Unidad de Neumología Pediátrica y Fibrosis Quística. Hospital Materno-Infantil Vall d'Hebron. Barcelona. **Unidad de Inmunología Pediátrica del Hospital Materno-Infantil Vall d'Hebron. ***Hospital Nuestra Señora de Candelaria. Tenerife.
Introducción. La neumonitis intersticial linfoide es una entidad poco frecuente consistente en un infiltrado linfoide multifocal o difuso del intersticio alveolar que se ha asociado a varios estados de inmunodeficiencia.
Caso clínico. Niña de 12 años que presenta una clínica de tos de larga evolución y disnea a moderados esfuerzos. Tía materna afecta de neumonitis intersticial linfoide. Antecedentes personales de retraso pondoestatural, diarrea crónica, anemia hemolítica, trombopenia autoinmune y convulsiones. La analítica mostró una anemia ferropénica, IgG e IgA bajas e IgM normal. Los autoanticuerpos y serologías fueron negativos. La radiología de tórax mostró un patrón alveolo-intersticial en bases. El TAC evidenció imágenes nodulares bilaterales y bronquiectasias cilíndricas. El lavado broncoalveolar reveló un exudado inflamatorio linfocitario (28% linfocitos). La biopsia pulmonar mostró un infiltrado linfocitario policlonal septal. La RM cerebral mostró imágenes hiperintensas en región occipital, cerebelo y tronco. Se inició tratamiento con inmunoglobulinas endovenosas y corticoides consiguiéndose una respuesta a nivel pulmonar, del SNC y mejorando la diarrea crónica.
Discusión. Se trata de un caso de neumonitis intersticial linfoide en el contexto de un síndrome de linfocitosis infiltrativa difusa asociada a inmunodeficiencia común variable y de presentación familiar.
NEUMOPATÍA INTERSTICIAL NEONATAL DE DIFÍCIL DIAGNÓSTICO
Escobosa Sánchez O, Blasco Alonso J, Olivares Sánchez L, Serrano Recio C, Oliva C, Cordón Martínez A, Pérez Frías J, Pérez Ruiz E
Unidades de Neumología Pediátrica y de Cuidados Intensivos Pediátricos. Hospital Regional Universitario Materno-Infantil Carlos Haya. Málaga.
Introducción. El distrés respiratorio es la forma de debut de múltiples patologías en la época neonatal. La afectación intersticial por lesión inflamatoria alveolar y alteración de la unidad alveolo-capilar, es debida a causas variadas.
Caso clínico. Neonato de 35 semanas, nacido en Marruecos, embarazo no controlado (RN previo fallecido por patología desconocida), trasladado a nuestro hospital con 12 días por distrés respiratorio desde el nacimiento, precisando apoyo respiratorio creciente. Empeoramiento clínico el 12º día de vida que obliga a intubación y ventilación mecánica, con parámetros progresivamente más agresivos por mala evolución clínica, acidosis respiratoria grave, hipoxemia refractaria y patrón radiológico alveolo-intersticial difuso. Fallece con 42 días. Recibió tratamiento empírico con ampicilina y cefotaxima y posteriormente Eritromicina; parámetros analíticos infecciosos y hemocultivo iniciales negativos. Serologías a citomegalovirus (cmv), herpesvirus, toxoplasma, rubéola y mycoplasma negativas. Shell-vial-CMV en orina negativo. Inmunofluorescencia a P. carinii en lavado broncoalveolar negativa. Se descartaron fibrosis quística, déficit de alfa-1-antitripsina, así como cardiopatía estructural o HTP. Se administra surfactante en dos ocasiones comprobándose mejoría clínica y radiológica transitoria; ante la sospecha clínica de déficit congénito de la proteína B del surfactante se realiza biopsia pulmonar, que demuestra la existencia de neumonía intersticial por CMV, sin hallazgos compatibles con proteinosis alveolar.
Discusión. La infección congénita por CMV puede manifestarse como afectación multisistémica fulminante, una forma más leve con secuelas o bien asintomática. La neumonitis es consecuencia de una transmisión perinatal, con clínica en las primeras semanas, no aislándose el virus hasta 3-12 semanas después. La serología debe ser seriada y realizarse PCR viral.
INFILTRADO PULMONAR EN LA BRONQUIOLITIS DEL LACTANTE: FRECUENCIA Y FACTORES ASOCIADOS
García García ML*, Quevedo Teruel S*, Verjano Sánchez F*, Sánchez Ortega F**, Martínez Pérez F**, Calvo Rey C*, Vela Valldecabres C*, Pérez-Breña P***
*Servicio de Pediatría. Hospital Severo Ochoa. Leganés (Madrid). **Servicio de Radiología. Hospital Severo Ochoa. Leganés. ***Centro Nacional de Microbiología. Instituto Carlos III. Madrid.
Antecedentes y objetivos. La realización sistemática de una radiografía de tórax (Rx) en las bronquiolitis, es controvertida.
Objetivo. Estudiar la frecuencia de alteraciones radiológicas significativas en el lactante con bronquiolitis y su asociación con variables clínicas.
Métodos. Estudio prospectivo de lactantes < 2 años, atendidos en Urgencias del Hospital Severo Ochoa, por bronquiolitis. En la valoración inicial se recogieron: edad, sexo, días evolución, temperatura, saturación O2, frecuencia respiratoria (FR) y asimetría en la auscultación. Se realizó estudio virológico. Tras valoración inicial, se decidía el posible ingreso o alta. Después, se realizó una Rx y tras conocer sus resultados, se decidía definitivamente ingreso o alta. Las Rx fueron reevaluadas por 2 radiólogos de forma independiente y ciega, clasificándose en: "atelectasia/infiltrado" y "no atelectasia/infiltrado".
Resultados. Se incluyen 213 pacientes, edad 5,3 (4,2) meses. Se diagnosticó atelectasia/infiltrado en el 9,9%, mientras que en la valoración ciega posterior se diagnosticó en el 9,7% y 7,8%. La concordancia interobservador fue de 94,1% (kappa: 0,63). No se ha encontrado asociación entre la presencia de infiltrado y la FR, días de evolución, edad y asimetría en la auscultación. La asociación con la saturación de oxígeno y con la temperatura ≥ 38º se aproxima a la significación estadística (p = 0,06 y p = 0,07). La probabilidad de ingreso antes de conocer los resultados de la radiografía fue 2,44 veces mayor en los niños con infiltrado (IC 95: 1,02-5,80) y 20,84 veces mayor una vez confirmada la alteración radiológica (IC 95:2,864-153,39).
Conclusiones. La prevalencia de infiltrado/atelectasia de la bronquiolitis atendida en un servicio de urgencias es de 9,9% (IC 95%: 5,88-13,9). La probabilidad de precisar ingreso, antes de conocer el resultado radiológico, es más del doble para los niños con infiltrado/atelectasia. Una vez conocida la presencia de infiltrado/atelectasia, la probabilidad de ingreso es 20 veces mayor. Las únicas variables clínicas que podrían asociarse con infiltrado/atelectasia son la saturación de oxígeno y la temperatura ≥ 38ºC.
INFECCIÓN VÍRICA FATAL EN ADOLESCENTE SOSPECHOSA DE SÍNDROME LINFOPROLIFERATIVO AUTOINMUNE
Larramona Carrera H*, Bosque García M*, Melo Valls M**, Figaró Volta C***, Valdesoiro Navarrete L*, Mártinez-Gallo M****, de la Calle Martín O****
*Unidad de Alergia-Inmunología-Pneumología Pediátrica. **Unidad de Oncología Pediátrica. ***Unidad de Cuidados Intensivos Pediátricos. Hospital de Sabadell (Barcelona). ****Servei de Laboratorio de Inmunología del Hospital de Sant Pau. Barcelona.
Introducción. El síndrome linfoproliferativo autoinmune (ALPS) se caracteriza clínicamente por linfoproliferación crónica no maligna y autoinmunidad en la infancia, siendo la causa última un defecto congénito en la muerte celular programada (apoptosis). La mayoría de pacientes presentan mutaciones en gen Fas (TNFR6) en heterocigosis, aunque se han identificado otras mutaciones (Fas en homocigosis, Fas ligando y caspasa 10) en moléculas implicadas en apoptosis. Se piensa que la apoptosis mediada por Fas es uno de los mecanismos inmunológicos encargados de eliminar células infectadas por virus.
Caso clínico. Adolescente de 15 años de origen ecuatoriano con esplenomegalia y linfoadenopatía detectada a los 6 meses de residir en España. Como antecedentes refiere púrpura trombocitopénica a los 6 años con resolución a los 8 años tras tratamiento corticoideo, y diversas infecciones (paludismo y toxoplasmosis). Se detecta una población de linfocitos T TCRa/b CD4- CD8- 4-5%, característicos de ALPS. Mostraba pancitopenia 2ª a hiperesplenismo, por lo que se realizó esplenectomía con normalización número de células sanguíneas. Al mes presenta infección diseminada por varicela con neumonía varicelosa con evolución fatal, así como infección respiratoria severa previa de probable etiología viral. Los estudios de apoptosis y el estudio genético están en curso.
Discusión. Puesto que la apoptosis mediada por Fas es un mecanismo de eliminación de las células infectadas por virus, la carencia de Fas o inhibición de la vía Fas podría promover la supervivencia de células infectadas por virus y, por tanto, la infección viral. Creemos importante documentar este caso ya que a pesar de las observaciones in vitro, no existen datos clínicos que sugieran que pacientes con defectos en la apoptosis tengan más severas o prolongadas infecciones virales.
ENFERMEDADES AUTOINMUNES EN NIÑOS CON INMUNODEFICIENCIAS PRIMARIAS
Piquer Gibert M, Giner Muñoz MT, Plaza Martín AM, Sierra Martínez JI, Martín Mateos MA
Sección de Inmunoalergia. Hospital de Sant Joan de Déu. Barcelona.
Objetivo. Describir las enfermedades autoinmunes (EA) que presentan los pacientes pediátricos con inmunodeficiencias primarias (IP) controlados en nuestro centro.
Metodología. Revisión retrospectiva de los pacientes hasta 18 años controlados por IP. Se recogen aquellos casos que presentan en sus antecedentes alguna EA o los que la desarrollan a lo largo de su seguimiento.
Resultados. Presentaron EA 11 pacientes, 4 de sexo masculino y 7 femenino. Las IP de los 11 pacientes son: 4 Déficit selectivo de IgA, 3 Inmunodeficiencia Variable Común (IDVC), 2 síndrome de hiperIgM, 1 Displasia Ectodérmica Dishidrótica y 1 déficit de células T. Las EA fueron: celiaquía en 4, tiroiditis en 4, DMID en 3, artritis crónica juvenil en 3, neutropenia en 2, vitíligo en 2. Esclerodermia, hepatitis, alopecia, iritis y déficit de hormona de crecimiento en 1 ocasión. De las 23 EA: 5 pacientes presentaban solo 1; 2 pacientes 2; 3 pacientes 3; y 1 paciente 5. Siete de los niños se diagnosticaron inicialmente de una EA. En los 2 síndromes de hiperIgM (hermanos), una IDVC y un déficit de IgA se realizó primero el diagnóstico de la inmunodeficiencia. Cuatro pacientes presentaron antecedentes familiares de EA y uno de IP.
Conclusiones.1) Las EA y las inmunodeficiencias coexisten en los pacientes pediátricos. Existe un predominio de asociación a los déficits humorales. 2) La mayor frecuencia de EA se da en el déficit selectivo de IgA. 3) Las EA más frecuentes son celiaquía y tiroiditis. 4) La mitad de los pacientes presentan más de una EA. 5) En las EA es necesario explorar la inmunidad.
ENFERMEDAD PULMONAR OBSTRUCTIVA TRAS TRASPLANTE ALOGÉNICO DE PROGENITORES HEMATOPOYÉTICOS
Alonso Riofrío R*, Villa Asensi J.R*, Sequeiros González A*, Salcedo Casas A*, Díaz Pérez M.A**, González Vicent M**, Madero López L**
*Sección de Neumología pediátrica. **Sección de Hematología y Oncología pediátrica. Hospital Infantil Niño Jesús, Madrid.
Objetivos. La bronquiolitis obliterante (BO) es una complicación tardía del trasplante de medula ósea, se caracteriza por un patrón obstructivo progresivo de nueva aparición, cuando no se tiene confirmación histológica recibe el nombre de enfermedad pulmonar obstructiva (EPO). El objetivo de este estudio es describir la evolución clínica de la EPO en una población de niños que han recibido trasplante alogénico de células madre hematopoyéticas.
Métodos. Se han revisado las historias de todos lo pacientes diagnosticados de EPO entre Enero de 1992 y Junio del 2002. El diagnóstico de EPO se basó en la presencia de hallazgos clínicos sin evidencia de infección respiratoria, pruebas de función pulmonar (FEV1/FVC menor del 80% y FEV1 menor del 80% del predicho) y datos de la tomografía axial computerizada.
Resultados. Ocho pacientes presentaron EPO con una mediana del tiempo de inicio de 184 días después del trasplante (rango 100-1735). Todos los pacientes presentaban síntomas respiratorios. La obstrucción de la vía aérea fue diagnosticada en el primer año tras el trasplante en 6 de los 8 pacientes. Todos presentaban enfermedad injerto contra huésped (EICH) crónica. Dos (25%) de los 8 pacientes presentaron mejoría completa de la EPO con la intensificación del tratamiento de la EICH crónica con inmunosupresores. La FEV1 disminuyó rápidamente en 3 (37,5%) pacientes, los cuales fallecieron por fallo respiratorio. Dos (25%) pacientes presentaron mejoría parcial aunque persistiendo afectación de la función pulmonar. Un paciente (12,5%) tuvo una enfermedad progresiva.
Conclusiones. La EPO tras el trasplante presenta un momento de inicio y una progresión variable, esta intensamente relacionada con la EICH crónica.
BRONQUITIS PLÁSTICA TRAS CIRUGÍA TIPO FONTAN
Martínez Carrasco MC, Barrio Gómez de Agüero MI, García-Guereta L, Antelo Landeira MC
Neumología Infantil. Hospital Universitario La Paz. Madrid.
Introducción. La bronquitis plástica (BP) es una enfermedad poco frecuente, caracterizada por la formación recurrente de moldes fibrinomucosos en el árbol bronquial, produciendo obstrucción severa de la vía aérea. La clínica es de insuficiencia respiratoria aguda (IRA), que puede ocasionar al paciente riesgo vital.
Casos clínicos. Se presentan 2 pacientes con cardiopatía congénita que han tenido episodios de BP tras cirugía tipo Fontan. Ambos tuvieron episodios de IRA que precisaron ingreso en UCI. Las Rx Tórax mostraban atrapamiento aéreo, atelectasia y/o condesación. Los moldes bronquiales que expulsaban estaban formados por mucina, fibrina y escasas células. Los cateterismos demostraron buena función cardiaca, ausencia de obstrucción en el circuito de Fontan y presencia de colaterales aorto-pulmonares finas. En ambos se realizaron fibrobroncoscopias para investigar la presencia de moldes bronquiales.
Discusión. La bronquitis plástica es una complicación infrecuente y grave de la cirugía de Fontan. En estos pacientes la mortalidad producida por dicha enfermedad es más alta que en otras patologías. No se conoce bien la fisiopatología pero podría deberse a dilatación de los linfáticos peribronquiales que produciría acúmulo de linfa endobronquial. Este acúmulo, junto con la respuesta inflamatoria secundaria, produciría los moldes bronquiales. Los tratamientos utilizados han sido: broncoscopia rígida terapéutica broncodilatadores, mucolíticos (acetilcisteina, DNasa), fibrinolíticos en aerosol (urokinasa, t-PA), heparina, etc. El pronóstico es incierto, con alta mortalidad.
APLICACIONES DEL SENSOR DE PRESIÓN DE FLUJO EN PATOLOGÍA RESPIRATORIA DURANTE EL SUEÑO EN LA INFANCIA
Peraita Adrados R*, Salcedo Posadas A**, Domínguez Pérez MJ*, Rodríguez Fernández R***, Arriola Pereda G**
*Unidad de Sueño y Epilepsia. **Sección de Neumología Pediátrica. ***Servicio de Pediatría. Hospital General Universitario Gregorio Marañón. Madrid.
Introducción. Existen diferentes métodos para estudiar el esfuerzo respiratorio y el aumento de la resistencia de la vía aérea superior durante el sueño. El sensor de la presión de flujo tiene un gran interés diagnóstico y ha desplazado en nuestro medio al registro de la respiración naso-bucal mediante termistancias. Las termistancias detectan aceptablemente los diferentes tipos de apneas, pero en cambio no son fiables en el registro de las hipopneas, no detectando limitaciones parciales de flujo ni ronquido.
Objetivo. Valorar los beneficios de utilización del sensor de presión de flujo sobre la termistancia en enfermos pediátricos con diversa patología del sueño, pues este último método presentaba frecuentes problemas en su uso con necesidad de cambios frecuentes de los electrodos, mal funcionamiento e inestabilidad.
Metodología. En nuestro laboratorio de sueño se han estudiado en los últimos 18 meses 40 prematuros enviados por apnea, bradicardia o desaturaciones durante el sueño o la ingesta. Hemos utilizado el PTAFlite de Pro-Tech constituido por el módulo del sensor que detecta el flujo de aire y el ronquido mediante la medición de los cambios de presión nasal. Dispone además de cánulas nasales o nasales-orales para diferentes edades. El transductor de presión tiene dos salidas, una para flujo de aire de presión nasal y otra para el ronquido, conectadas a la caja de conexión del polígrafo digital sincronizado con el vídeo-EEG.
Resultados. Hemos observado en recién nacidos pretérmino un registro extremadamente fiable de hipopneas y apneas obstructivas. De esta forma hemos podido diagnosticar procesos que no obstruían totalmente la vía aérea (laringomalacia), o hipopneas obstructivas o centrales que no podían haber sido detectadas con la termistancia al no existir anulación total del flujo aéreo, o periodos prolongados de limitación inspiratoria de flujo. Estas situaciones pueden originar, no desaturaciones importantes, aunque sí fragmentaciones del sueño con despertares frecuentes que pueden alterar sobre manera la vida del niño.
Conclusión. Esta metodología detecta alteraciones de la respiración durante el sueño en el niño que pueden pasar desapercibidas con otros métodos.
ESTUDIO VIDEOPOLISOMNOGRÁFICO EN PREMATUROS MENORES DE 1800 GRS
Rodríguez Fernández R, Arriola Pereda G, Franco Fernández ML, Marsinyach Ros I, Sanz López E, Peraita Adrados R, Salcedo Posadas A
Unidad de control y seguimiento de Enfermedad Pulmonar Crónica asociada a patología neonatal. Unidad de Sueño y Epilepsia. Hospital General Universitario Gregorio Marañón. Madrid.
Introducción. La videopolisomnografía (VPSG) neonatal en prematuros esta indicada para descartar la existencia de alteraciones respiratorias antes del alta hospitalaria y para estudiar el patrón de sueño del neonato y patologías asociadas.
Objetivo. Estudiar la presencia de apneas, hipopneas y respiración periódica en prematuros menores de 1800 gramos, describir su sueño, variabilidad cardiorrespiratoria y anomalías del electroencefalograma (EEG) y de la maduración cerebral en relación con las fases del sueño.
Método. Estudio observacional transversal revisando las historias clínicas de neonatos de peso inferior a 1800 gramos, a los que se había realizado videopolisomnografía en los 2 últimos años. La indicación más frecuente fue la existencia de pausas de apnea y desaturación. Se realizó una VPSG de 2 horas y dos ciclos de sueño completo (sueño activo-sueño tranquilo) en decúbito supino incluyendo la toma alimentaria. Con los datos obtenidos se ha realizado una estadística descriptiva.
Resultados. El número de niños estudiados fue de 31, siendo el 68% varones y el 32% mujeres, con una edad gestacional media de 27,8 semanas (23 - 31 semanas) y un peso medio al nacimiento de 1.158 grs. (580 1.800 grs.). La patología asociada más frecuente fue enfermedad de membrana hialina en el 68%, sepsis (58%), hemorragia intraventricular (52%) y displasia broncopulmonar (45%). El 97% habían recibido tratamiento con teofilina, el 65 % precisó ventilación mecánica, y oxigenoterapia el 90%. Un 35% presentaba reflujo gastroesofágico. Se detectaron alteraciones cardiorrespiratorias en 65%, patrón de sueño alterado en 6%, y registro EEG inmaduro en 32%, alterado en 13%, e inmaduro y alterado en 3%. El 69% de los casos necesitaron monitorización domiciliaria y el 23% O2 domiciliario. Cuatro casos reingresan en varias ocasiones por pausas de apnea. Se realizó la VPSG con O2 en 3 pacientes.
Conclusión. Queremos resaltar la importancia de realizar VPSG con una metodología adecuada en recién nacidos pretérmino con alteraciones cardiorrespiratorias o neurológicas, para detectar anomalías EEG, de la maduración cerebral y de la respiración en relación con el sueño.
EVOLUCIÓN DEL ESTADO NUTRICIONAL EN PACIENTES CON FIBROSIS QUÍSTICA DESDE EL DIAGNÓSTICO AL ALTA EN LA UNIDAD PEDIÁTRICA
Ferrer González P
Servicio de Gastroenterología Pediátrica. Hospital Universitario La Fe. Valencia.
La fibrosis quística (FQ) es una de las causas principales de malabsorción crónica en la infancia. La malnutrición secundaria es consecuencia de la insuficiencia pancreática y del aumento de las necesidades energéticas por la afectación pulmonar. La prevalencia de la malnutrición ha sido asociada con la función pulmonar y la supervivencia.
Material y métodos. El peso, talla, índice de masa corporal (IMC), % del peso ideal para la talla en el p50 (% IBW), sus valores "z score" y las pruebas funcionales respiratorias (PFR) son evaluados en un grupo de pacientes FQ a su diagnóstico y al alta de la unidad pediátrica.
Resultados. En 30 pacientes (15 H/15 M), la edad media al diagnóstico fue de 7 años (rango: 0,1 a 19). La clínica al diagnóstico fue: antecedentes familiares en 13 %, íleo meconial en 10%, afectación sólo digestiva en 36%, digestiva y respiratoria en 20 % y, exclusivamente respiratoria el 20 %. La edad media al alta fue de 21,7 años (rango: 17 a 39). Tiempo medio de control 16 años (rango: 4 a 26). Valor z del peso inicial fue de -0,93 (rango: -3,65 a +1,72) y de la talla -0,24 (rango: -2,78 a +3,22). Al alta, fueron de -0,69 (rango: -2,46 a +2,11) y -1,30 (rango: -5, 23 a +2,21), respectivamente. El IMC inicial fue -1,27 vs al alta de -0,35 (p < 0,0001), debido a un mayor incremento del peso al alta. El % IBW fue normal al inicio en el 46,6%, de los pacientes vs al alta que fue 66,6%, el porcentaje de malnutrición grave se mantuvo en los dos momentos del estudio (6,6%). El FEV1 inicial fue normal en el 66,6 % de los pacientes y al alta en el 53,3% (con igual distribución por sexos -53,3%-). Un FEV1 < 40% al inicio aparecía en un 10 % y al alta en un 24 %; resultando más frecuente esta observación en las mujeres (24% frente a 10%).
Resumen. Después de un período de control medio de 16 años encontramos: 1) El estado nutricional al alta mejora significativamente medido por z del IMC y por el % del IBW, a pesar del deterioro del FEV1. 2) La afectación grave del FEV1 es más frecuente en las mujeres.