Introducción
La gripe o infección por virus Influenza está muy ampliamente distribuida en la población infantil de nuestro entorno. La forma de presentación clínica es bastante inespecífica y por ello con frecuencia pasa desapercibida. Los síntomas clásicos del adulto no son fáciles de identificar en niños.
Muchos niños tendrán infección por virus Influenza y no requerirán hospitalización. Sin embargo, se sabe que la gripe producirá un gran número de consultas y de ingresos hospitalarios1,2. La gripe y la infección por el virus respiratorio sincitial (VRS) son las principales causas de hospitalización en época invernal3. Cuando esto sucede, las manifestaciones clínicas de las diversas enfermedades respiratorias se superponen y a veces las infecciones por virus Influenza mimetizan otros procesos infecciosos. La experiencia general es que, en ausencia de un diagnóstico microbiológico, es difícil distinguir la gripe de otras infecciones virales4, de otros procesos respiratorios e, incluso, de cuadros sépticos de origen bacteriano, sobre todo en lactantes.
A pesar de que en los últimos años son numerosos los estudios sobre el impacto de la gripe en las hospitalizaciones pediátricas en Estados Unidos5, en Europa son escasas las publicaciones sobre las características clínicas de la infección en niños y en adolescentes6-8. En este sentido, esta revisión se ha efectuado tratando de detectar lo que otros autores han denominado síntomas orientadores de gripe9, es decir, conocer las manifestaciones más comunes en nuestro entorno de los niños que son ingresados con esta infección confirmada microbiológicamente. Como objetivos secundarios se pretende evaluar los factores de riesgo y valorar las estrategias preventivas relacionadas con los resultados obtenidos.
Material y métodos
Estudio retrospectivo, descriptivo, mediante revisión de historias clínicas de una cohorte de niños y niñas que estaban hospitalizados en el Servicio de Pediatría del Hospital Donostia, entre el día 1 de julio de 2000 y 30 de junio de 2004, con el diagnóstico microbiológico confirmado de infección por virus Influenza. El Hospital Donostia, además de ser el hospital pediátrico para la ciudad de San Sebastián y áreas circundantes, es el hospital terciario para la provincia de Guipúzcoa.
Se investigó la presencia de virus Influenza en todos los aspirados nasofaríngeos obtenidos de niños que acudieron a la unidad de urgencias de pediatría por infección respiratoria aguda (IRA). En todos los aspirados nasofaríngeos se investigó la presencia de virus Influenza A y B, VRS y parainfluenza 1-4 mediante cultivo celular y reacción en cadena de la polimerasa (RT-nested multiplex PCR), así como adenovirus mediante cultivo celular y metapneumovirus humano (HMPV) mediante RT-PCR. Las muestras se almacenaron a 2-8 °C, siendo analizadas en las primeras 48 h de su obtención. El cultivo de virus Influenza se realizó empleando la técnica de shell-vial con células MDCK y A-549. Tras 48-72 h de incubación a 35 °C, la monocapa se tiñó con anticuerpos monoclonales de Influenza A e Influenza B (Chemicon International, Inc. CA, EE.UU.). El ARN viral se obtuvo de las muestras originales empleando un método de extracción con fenol-cloroformo (TRIzol LS Reagent Life Technologies, Gibco, EE.UU.) siguiendo las instrucciones del fabricante. En la transcripción de ARN a ADN cocatenario se empleó la enzima transcriptasa inversa M-MuLV (USB, USA) con primers aleatorios. Posteriormente, la detección de ARN de virus Influenza fue realizada mediante una nested multiplex PCR, empleando los primers descritos por Coiras et al10 para la amplificación del gen de la nucleoproteína y los primers descritos por Stockton et al11 para la amplificación del gen de la hemaglutinina. Se incluyeron controles positivos y negativos en cada tanda de PCR.
Se registraron las siguientes variables: sexo, edad (meses), estado general, duración de la fiebre desde el inicio del cuadro clínico hasta el ingreso hospitalario (en horas), rechazo del alimento, vómitos, tos, dificultad respiratoria, hallazgos auscultatorios, exploración otorrinolaringológica, número de leucocitos, neutrófilos, linfocitos, monocitos, proteína C reactiva, procalcitonina, radiografía de tórax, hemocultivo, urocultivo y examen de líquido cefalorraquídeo (LCR). También se registraron el diagnóstico principal que motivó el ingreso y su evolución posterior. Se excluyeron del estudio los niños que presentaron infecciones nosocomiales por virus Influenza.
Los datos se introdujeron en una base diseñada para este estudio, bajo soporte Access (Microsoft Windows®). Se ha realizado un análisis estadístico descriptivo y comparativo para estudiar diferencias entre subgrupos. La comparación de variables cualitativas se llevó a cabo con las pruebas de la chi cuadrado y exacta de Fisher, y para la comparación de variables cuantitativas se utilizó el análisis de la varianza (test F). Se consideraron significativos los valores de p < 0,05.
Resultados
Durante el período de estudio fueron hospitalizados 88 niños debido a una infección por virus Influenza confirmada virológicamente. De éstos, se excluyeron 2 casos por ser de adquisición nosocomial y dos por ser infecciones concomitantes (el ingreso fue debido a otra causa diferente de la gripe). En total se incluyeron 84 casos. La mayor parte de éstos (74/84) estaban causados por una infección por virus Influenza A subtipo H3N2 (AH3N2) (88 %). Cinco se debían a virus Influenza A subtipo H1N1 (AH1N1) (6 %) y cinco a virus Influenza B (6 %).
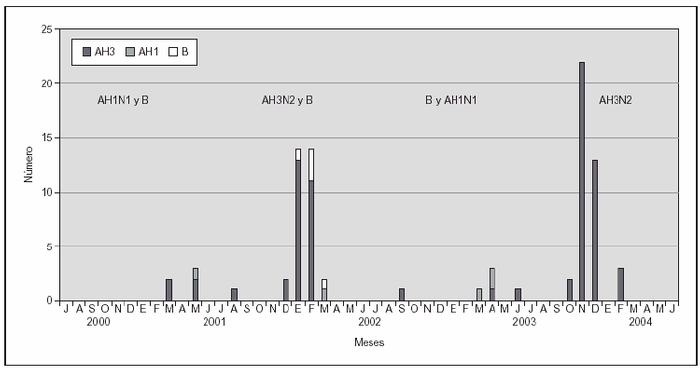
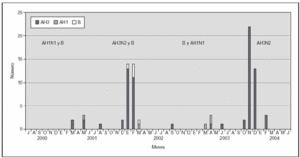
El número de niños hospitalizados varió de temporada a temporada. Osciló entre 5 y 40 hospitalizaciones entre julio de 2000 y junio de 2001 y de julio de 2003 a junio de 2004, respectivamente. Se produjeron hospitalizaciones por virus Influenza A en las cuatro temporadas, mientras que por virus Influenza B sólo se registraron en la temporada de julio de 2001 a junio de 2002 (fig. 1).
Figura 1.Distribución mensual de los casos de infección por virus Influenza hospitalizados (los virus circulantes predominantes en cada temporada están indicados en la gráfica).
Los 84 casos correspondieron a 49 niños (58,3 %) y 35 niñas (41,7 %). La distribución por grupos de edad (límites, 15 días-9 años) fue: de 0 a 2 meses, 18 casos (21,4 %); de 3 a 5 meses, 18 casos (21,4 %); entre 6 y 11 meses, 13 casos (15,5 %); de 12 a 23 meses, 9 casos (10,7 %); de 2 a 5 años, 22 casos (26,2 %), y más de 5 años, 4 casos (4,8 %).
En conjunto, los signos y los síntomas más comunes fueron fiebre (75 casos), tos (56 casos), dificultad respiratoria (27 casos), rechazo del alimento (24 casos) y vómitos (12 casos). Los 9 casos que no presentaron fiebre desde el inicio del cuadro hasta su hospitalización, presentaron tos (7/9), dificultad respiratoria (3/9) y/o rechazo de la alimentación (5/9). De estos 9 casos, cinco se catalogaron de bronquiolitis, y tres de ellos presentaron coinfección con el VRS.
En la exploración física han predominado, además de la fiebre referida, los hallazgos otorrinolaringológicos (53 casos) como congestión y secreción faringoamigdalar y/o congestión timpánica, la afectación del estado general (44 casos), los hallazgos auscultatorios positivos (roncus, 25 casos; estertores crepitantes, 23 casos; roncus y sibilantes, 7 casos).
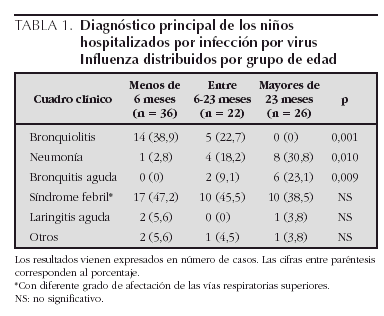
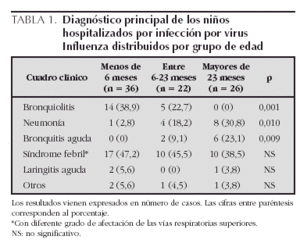
El diagnóstico principal que motivó la hospitalización fue el síndrome febril (75/84) asociado a afectación de las vías respiratorias superiores (37 casos), bronquiolitis (19 casos), neumonía (13 casos), bronquitis aguda (8 casos), laringitis (3 casos), meningitis linfocitaria (1 caso) y cerebelitis aguda (1 caso).
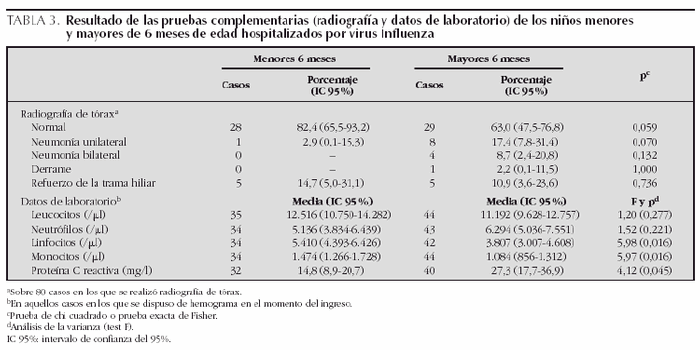
Se ha analizado el hemograma correspondiente a 81 casos, y se han obtenido los siguientes valores medios y límites, leucocitos, 11.779/μl (3.040-51.000/μl); neutrófilos, 5.783/μl (320-44.370/μl); linfocitos 4.524/μl (400-17.000/μl) y monocitos 1.264/μl (110-3.750/μl). Se ha evaluado la radiografía de tórax en 81 casos, y en ella se han constatado los siguientes hallazgos patológicos: refuerzo de la trama hiliar bilateral sin signos de ocupación alveolar, en 10 casos; neumonía unilateral, 9 casos; neumonía bilateral, 4 casos, y derrame pleural unilateral, un caso.
El estudio microbiológico puso de manifiesto una coinfección viral o bacteriana en 21 casos: VRS (10 casos), virus parainfluenza (2 casos), Haemophilus influenzae en exudado conjuntival (3 casos), Streptococcus pneumoniae en sangre (un caso), Escherichia coli en orina (un caso), Klebsiella pneumoniae en orina (un caso), estreptococo del grupo A en el frotis faringoamigdalar (un caso), Campylobacter jejuni en heces (un caso) y Salmonella enteritidis (un caso).
En 3 casos se consideró que presentaban factores de riesgo para hospitalización: un niño de 27 meses de edad con fibrosis quística, una niña de 27 meses con talasemia maior a la que se le había realizado un trasplante 9 meses antes, y una niña de 2 meses de edad con síndrome de Down.
Como complicaciones en el transcurso de la gripe se han observado 2 casos de celulitis periorbitaria, dos de fallo ventilatorio agudo (una bronquiolitis y una bronconeumonía en < 6 meses) y un caso de neumonía con síndrome de hemólisis-uremia e insuficiencia renal aguda12. Estos tres últimos casos, junto con dos bronquiolitis en menores de 3 meses, requirieron hospitalización en la unidad de cuidados intensivos pediátricos. Todos los casos evolucionaron de manera favorable y no hubo mortalidad.
Tras ser dados de alta, entre 6 meses y 3 años después de la hospitalización, 5 casos han sido ingresados por procesos respiratorios agudos como obstrucción de pequeña vía respiratoria (bronquiolitis, bronquitis) y 6 casos más han presentado episodios respiratorios repetidos que posteriormente se han diagnosticado de asma.
Analizando los resultados en los diferentes grupos de edad, se observa que el 42,9 % (36/84) de los casos fueron menores de 6 meses. Los principales diagnósticos divididos por grupos de edad se exponen en la tabla 1. La mayoría de los niños con bronquiolitis eran menores de un año de edad (18/19) (p < 0,01) y la mayor parte de los niños con neumonía o bronquitis aguda fueron mayores de 2 años (8/13 y 6/8, respectivamente) (p < 0,01).
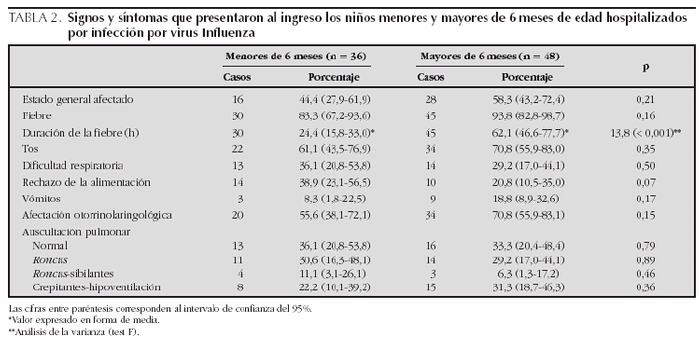
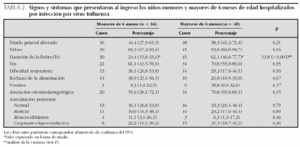
Los signos y síntomas clínicos se reseñan en la tabla 2. La existencia de fiebre fue más frecuente en el grupo de niños mayores de 6 meses (45/48) (93,8 %) que en los menores de esa edad (30/36) (83,3 %), si bien la diferencia no fue estadísticamente significativa. Sin embargo, al comparar la duración media de la fiebre, se observó una diferencia estadísticamente significativa para los mayores de 6 meses (62,1 h) frente a los menores de dicha edad (24,4 h) (p < 0,001).
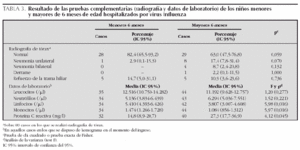
Los resultados de los exámenes complementarios se exponen en la tabla 3. Los hallazgos radiográficos positivos predominaron en los niños mayores de 6 meses (18/47) (38,3 %), frente a los menores de esa edad (6/34) (17,6 %), sin diferencias estadísticamente significativas (p = 0,06). En los niños menores de 6 meses de edad, los valores absolutos de linfocitos y monocitos fueron mayores (p = 0,01) que en los niños mayores de 6 meses, inversamente a lo que se observa con los valores de la PCR (p = 0,04). En cuanto a los valores de procalcitonina, no se encontraron diferencias en cuanto a edad. Presentaron valores inferiores a 0,5 ng/ml 21 de 22 menores y 16 de 22 mayores de 6 meses. Se realizó hemocultivo en 22 de 36 y en 2 de 48 de los menores y mayores de 6 meses, respectivamente, siendo positivo uno de ellos (S. pneumoniae) en un niño de 13 meses de edad. Se recogió así mismo urocultivo en 17 de 36 niños en el grupo de menores de 6 meses y en 12 de 48 en el grupo de más de 6 meses, con resultado positivo en dos de ellos (E. coli y K. pneumoniae, ambos en lactantes de un mes).
Se efectuó punción lumbar en 8 de 36 y 6 de 48 de menores y mayores de 6 meses, respectivamente, siendo la citología anormal en un caso de 5 meses de edad. En todos estos casos las investigaciones microbiológicas fueron negativas (no se realizó investigación de virus Influenza en LCR).
Se analizaron también las posibles diferencias en otros grupos de edad. En este sentido, entre los menores (n = 18) y mayores de 3 meses (n = 66), los resultados muestran diferencias en la duración media de la fiebre, 14,3 h frente a 55,6 h (p = 0,01); la ausencia de hallazgos radiográficos, 16 de 18 (88,9 %) frente a 40 de 62 (64,5 %) (p = 0,04); la sospecha de cuadro séptico, basada en la indicación de realizar análisis de LCR (6 de 18 [33,3 %] frente a 8 de 58 [13,7 %]; p = 0,06) y urocultivos 10 de 18 (55,6 %) frente a 19 de 66 (28,8 %) (p = 0,03) para ambos grupos, respectivamente.
Al analizar los casos en menores (n = 49) y mayores (n = 35) de 12 meses, se observaron las siguientes diferencias: duración media de la fiebre, 34,2 h frente a 63,5 h (p = 0,007); la existencia de hallazgos radiográficos en los casos en que se realizó estudio radiológico, 8 de 46 (17,4 %) frente a 16 de 34 (47 %) (p < 0,01); el diagnóstico de neumonía (3 y 10 casos, en menores y mayores de 12 meses, respectivamente) (p = 0,006); leucocitos (media, 5.664/μl frente a 2.958/μl) (p < 0,001); monocitos (media, 1.477/μl frente a 988/μl) (p = 0,004); y proteína C reactiva (media, 17,6 mg/l frente a 46,2 mg/l) (p = 0,007), para ambos grupos, respectivamente.
Discusión
Las infecciones respiratorias agudas causan una gran morbilidad en niños. Numerosos trabajos han puesto de manifiesto el elevado riesgo de hospitalización que también destacan que este riesgo es mayor cuanto más pequeño es el niño13-16.
En un reciente trabajo las tasas de hospitalización para las infecciones respiratorias en su conjunto ascendieron al 18 por 1.000 en menores de 5 años. Cuando se disgregan estos resultados de tasas de hospitalización según los virus implicados identificados, el 3,5 correspondieron a VRS, 1,2 a parainfluenza y 0,6 a virus Influenza por cada 1.000 niños17. Los factores de riesgo asociados a la hospitalización por infección respiratoria aguda han sido la edad de menos de 12 meses, la raza (negro, hispanoamericanos), ser varón, presentan una enfermedad crónica subyacente. En nuestra serie han predominado las hospitalizaciones en menores de 12 meses (59 %), como se ha comunicado repetidamente18, y destacan las del grupo de menores de 6 meses, que representa casi la mitad de las hospitalizaciones sobre el total de los casos (47,6 %).
Las tasas de hospitalización referidas a la gripe varían ampliamente en relación al período o estación en que se realizó el estudio, a la intensidad de la epidemia y a los diferentes métodos empleados, sin considerar las infecciones nosocomiales, que amplían la importancia del problema19. En un estudio realizado previamente por nosotros (pendiente de publicación) en niños menores de 5 años, que fueron hospitalizados con virus Influenza durante tres ondas epidémicas consecutivas, causadas por el virus A/H3N2 (2001-2002 y 2003-2004) y el Influenza B y A/H1N1 (2002-2003), observamos que el 45 % de los niños eran menores de 6 meses de edad y que las tasas más altas se alcanzaban cuando el virus causante era el AH3N2.
La comorbilidad y los factores de riesgo asociados a la hospitalización se relacionan fundamentalmente con la existencia de enfermedad pulmonar crónica: 17-22 % en niñas y 21-23 % en niños en los grupos de 0-4 y de 5-14 años de edad, respectivamente20. Otros autores señalan que el asma (riesgo relativo [RR], 4,1; intervalo de confianza del 95 % [IC 95 %], 1,67-9,98) y las cardiopatías congénitas (RR, 9,8; IC 95 %, 4,33-23,15) son los principales factores de riesgo para ser hospitalizados21. Nuestros resultados muestran sólo 3 casos con factores de riesgo, lo que indica que la mayoría de los niños que son hospitalizados están sanos2,3,5,8, sin enfermedades conocidas.
El concepto de gripe, contemplado desde el punto de vista clínico, admite varias definiciones. En este trabajo, en donde todos los diagnósticos se han confirmado microbiológicamente, se define como enfermedad aguda ocasionada por la infección del virus Influenza. Según nuestros resultados, en el niño esta enfermedad cursa con síntomas muy inespecíficos, a diferencia de lo que ocurre en el adulto en el que la sintomatología es más característica y la misma admite una definición clínica, además de una definición microbiológica. La Real Academia de la Lengua Española define la gripe como "enfermedad epidémica aguda, acompañada de fiebre y con manifestaciones variadas, especialmente catarrales". Esta definición se adapta más a la infección por el virus Influenza del niño que del adulto, especialmente en lo referente a los síntomas catarrales, prácticamente inexistente en la gripe del adulto, ya que los síntomas más propios de la gripe en adultos y niños mayores consisten en fiebre de comienzo brusco frecuentemente acompañada de escalofríos o contracciones musculares, cefaleas, mialgias y malestar general. Sólo alguna de estas manifestaciones aparecen en los niños y en conjunto no se reconocen como una entidad identificable.
Las manifestaciones más comunes en los niños mayores son la fiebre elevada, coriza, tos, odinofagia, vómitos, diarrea, decaimiento, cefaleas y mialgias22. Friedman y Attia9 han comunicado que la tríada tos, cefaleas y faringitis se asocia independientemente a la infección por virus Influenza, y que constituye un modelo predictivo de infección por virus Influenza con una sensibilidad del 80 % y una especificidad del 78 %. Sin embargo, la sintomatología varía también según los diferentes grupos de edad23, como se muestra en nuestro estudio en el que de los 56 casos que presentaron tos, 13 pacientes mostraron síntomas otorrinolaringológicos (faringitis, rinitis, congestión timpánica), expresión de la distribución por edades, donde el 69 % de nuestros casos son menores de 24 meses, cifras similares a las referidas en otros estudios4,8,18,23.
Nuestro resultados muestran signos y los síntomas clínicos muy similares según los diferentes grupos de edad, con pocas características diferenciales, y destaca la patología respiratoria (tos, hallazgos auscultatorios, afectación otorrinolaringológica y/o hallazgos radiográficos positivos) (80 casos) sobre la no respiratoria (4 casos).
La presencia de fiebre de corta duración con afectación del estado general ha motivado un elevado número de ingresos e intervenciones diagnósticas en los niños menores de 6 meses, donde los síntomas respiratorios no eran de especial relevancia y requiriendo punciones lumbares, hemocultivos y urocultivos. Ploin et al24 han referido que el 30 % de los lactantes no presentan síntomas respiratorios. Las diferencias mayores encontradas entre estos grupos de edad en nuestra serie estriban en la mayor duración de la fiebre y en la afectación neumónica en los mayores de 6 meses de edad, frente a los menores de esta edad. Estas diferencias también han sido comunicadas por otros investigadores25,26. En lo referente a la diferencia de la duración de la fiebre antes del ingreso, se puede entender que los lactantes más pequeños acuden con mayor precocidad al servicio de urgencias al constatar el proceso febril.
La afectación de la vía respiratoria inferior (bronquitis, bronquiolitis y neumonía) es común en las series publicadas4,8,23,25, como sucede en nuestros resultados. La bronquiolitis predomina en lactantes pequeños, como es habitual, y la coinfección con VRS es un hallazgo frecuente3,13,16, como ha sucedido en 10 de 19 casos de nuestra serie.
Algunos autores también han llamado la atención sobre la afectación del sistema nervioso central en la infección por virus Influenza (encefalitis, meningitis aséptica, encefalopatía aguda diseminada y psicosis), que corresponden al 30 % de la serie de Wang et al25. Nosotros hemos observado 2 casos con afectación del SNC en el transcurso de la IVI (2,3 %); uno de ellos correspondió a un caso de cerebelitis aguda y otra a una meningitis aséptica con investigación negativa en LCR para enterovirus y otros virus.
Aunque la mayor parte de las hospitalizaciones se producen en los meses fríos (noviembre a marzo), no hay que descartar que puedan producirse fuera de la época invernal y de circulación epidémica (casos esporádicos) como lo demuestra el hecho de que a lo largo de estos años se han observado hospitalizaciones por gripe en los meses de junio, agosto y septiembre.
Las técnicas diagnósticas microbiológicas permiten el diagnóstico etiológico y los pediatras que no dispongan de un laboratorio de respuesta rápida podrían utilizar las nuevas pruebas rápidas a pie de enfermo, evitando así un elevado número de pruebas diagnósticas, radiografías, hospitalizaciones y estancias hospitalarias prolongadas, como ha sugerido recientemente Bonner et al27; no obstante, la utilidad de estas pruebas rápidas fuera de época epidémica es muy cuestionable, e incluso en época epidémica algunos expertos cuestionan su uso fuera del laboratorio.
Las indicaciones actuales en nuestro medio de vacunar anualmente a los niños mayores de 6 meses con factores de riesgo, obvia que el grupo de mayor riesgo está en lactantes sanos menores de 24 meses (69 %). Las recomendaciones de la American Academy of Pediatrics del año 200415 contemplan estos aspectos, ampliando las indicaciones de la vacunación anual a los niños sanos entre 6 y 24 meses, a las familias y a los cuidadores con niños menores de 24 meses y a los profesionales sanitarios. En este sentido, el 15 % de los niños hospitalizados en nuestra serie refirieron un contacto con un hermano u otro familiar cercano.
A la acute;n nuestros resultados y los de numerosos autores de diferentes áreas geográficas2,3,5,18,28, creemos que en nuestro medio debería valorarse la inclusión de la vacuna antigripal en niños sanos entre 6 y 24 meses. Sin embargo, la existencia de un calendario vacunal sobrecargado de inyecciones, sugiere que la inclusión de una o dos inyecciones más (vacuna antigripal inactivada) podría ser mal recibida por parte de los padres. La puesta a punto de vacunas vivas, de administración intranasal, facilitaría su inclusión en el calendario vacunal.
En resumen, la gripe en los niños provoca síntomas respiratorios y no respiratorios, poco específicos. Origina un apreciable número de hospitalizaciones en niños sanos, sobre todo en los menores de un año de edad.